Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Obstetricia y Ginecología
Print version ISSN 0034-7434
Rev Colomb Obstet Ginecol vol.66 no.3 Bogotá July/Sept. 2015
https://doi.org/10.18597/rcog.19
DOI: http://dx.doi.org/10.18597/rcog.19
Daniel Molano-Franco, MD, MSc1; Antonio Oyola-Yepes MD2; Víctor Nieto-Estrada, MD3
Recibido: diciembre 16/14 - Aceptado: agosto 28/15
1 Instructor asociado, UCI, Clínica Colombia Colsanitas, Departamento de Medicina Crítica y Cuidado Intensivo, Hospital de San José, Fundación Universitaria de Ciencias de la Salud - Hospital de San José, Bogotá (Colombia). dalemofra@gmail.com
2 Médico intensivista, Hospital de San José, Bogotá (Colombia).
3 Médico intensivista; instructor asociado, UCI, Hospital de San José, Bogotá (Colombia).
RESUMEN
Objetivo: reportar el caso de una paciente que presentó paro cardiaco en su posparto inmediato, la cual fue manejada con hipotermia terapéutica posreanimación con resultados neurológicos favorables, y realizar una revisión de la literatura publicada acerca de hipotermia posreanimación en el embarazo.
Materiales y métodos: se presenta el caso de una paciente con embarazo de 37 semanas, quien es remitida por preeclampsia severa a una institución privada de cuarto nivel de complejidad ubicada en Bogotá (Colombia). La paciente es llevada a cesárea, y en el alumbramiento desarrolla eclampsia, con deterioro respiratorio, hipoxemia y bradicardia que progresa a ritmo de paro en asistolia, con recuperación del ritmo sinusal luego de 15 minutos de reanimación cardiopulmonar (RCP), pero con criterios para un estado de coma residual. Se establece entonces un protocolo de neuroprotección con hipotermia sostenida a 33 grados durante 24 horas y posterior recalentamiento gradual. El desenlace final fue favorable, con recuperación del estado de conciencia y mínimas secuelas motoras.
Para la revisión del tema se realizó una búsqueda en las bases de datos de la literatura especializadas en medicina (Medline vía PubMed, Embase) con los términos MESH: "hipotermia terapéutica", "embarazo", "paro cardiaco", sin restricción de idioma o de tiempo.
Resultados: en PubMed se encontraron cuatro estudios con los criterios de búsqueda, y en Embase siete se referían al tema, los cuales incluían los cuatro reportes de casos ya encontrados en PubMed, dos reportes de casos adicionales y una revisión de paro cardiaco materno que discute en sus apartes el tema de hipotermia terapéutica en esta población. En la revisión de referencias bibliográficas se identificó una guía de práctica clínica y un artículo de revisión.
Conclusiones: en la literatura publicada se describe la hipotermia terapéutica como una terapia benéfica para la paciente gestante, que podría ser considerada como parte de los cuidados posparo cardiaco como medida de protección neurológica. Se requieren estudios que incorporen mayor número de pacientes, y estudios controlados que evalúen la efectividad y seguridad de la técnica para la madre y el feto.
Palabras clave: hipotermia terapéutica, paro cardiaco, puerperio, embarazo.
ABSTRACT
Objective: To report the case of a patient who went into cardiac arrest in the immediate post-partum period and was managed with post-resuscitation therapeutic hy pothermia with a favourable neurologic outcome; and to conduct a review of the published literature on post-resuscitation hypothermia in pregnancy.
Materials and methods: We present the case of a patient in her 37th week of gestation, referred because of severe pre-eclampsia to a private, level IV institution in Bogotá, Colombia. The patient underwent cesarean section and during childbirth she developed eclampsia with respiratory distress, hypoxemia and bradycardia that progressed to cardiac arrest in asystole. Sinus rhythm returned after 15 minutes of cardiopulmonary resuscitation (CPR) but the patient was in a status consistent with residual coma. A neuroprotection protocol was initiated with hypothermia, maintained at 33 degrees over a 24- hour period, and then followed by gradual warming. The final outcome was favourable, with recovery of consciousness and negligible motor sequelae.
For the review of the literature, a search was conducted in Medline via the PubMed and Embase databases using MESH terms for the key words therapeutic hypothermia, pregnancy, cardiac arrest, with no restriction of language or time.
Results: Overall, 4 studies that met the search criteria were found in PubMed. In Embase, 7 referred to the topic, including the 4 case reports already found in PubMed plus two additional case reports and a review of maternal cardiac arrest that discusses therapeutic hypothermia in this population. The review of the bibliographic references resulted in the identification of a clinical practice guideline and one additional review article. Conclusions: Therapeutic hy pothermia is described in the published literature as a beneficial therapy that could be considered part of post- cardiac arrest care as a measure of neurological protection in the pregnant patient. Studies with larger numbers of patients and controlled trials to assess the effectiveness and safety of the technique for the mother and the foetus are needed.
Key words: Therapeutic hypothermia, cardiac arrest, post-partum, pregnancy.
INTRODUCCIÓN
El paro cardiaco durante el embarazo es un evento infrecuente, ocurre en uno de cada 30.000 embarazos (1). Las causas varían respecto a la población general, teniendo como las principales el embolismo de líquido amniótico, el embolismo pulmonar, el choque hemorrágico y las cardiomiopatías, entre otros (2). La evaluación de la vía aérea, la respiración y la circulación determinan el eje principal en la reanimación, considerando que la atención materna exitosa determina la supervivencia fetal (3). Una vez se logra la resucitación materna, se presenta el síndrome posparo, definido como una serie de procesos fisiopatológicos que resultan de los procesos de isquemia y reperfusión corporal durante el paro cardiaco, y en el periodo de restauración de la circulación sistémica posterior (4). Este síndrome tiene 4 fases: la inmediata, que dura aproximadamente 20 min; la temprana, luego de los primeros 20 min y hasta las 12 h; la intermedia, de las 12 a las 72 h, para luego entrar en la fase de recuperación. Las primeras dos fases representan el periodo durante el cual se optimizan la variables clínicas, para disminuir las complicaciones asociadas a disfunción orgánica y la protección del cerebro (4). Se ha descrito que la hipotermia terapéutica en este periodo puede facilitar la recuperación de la función neurológica (5, 6).
Las recomendaciones de la American Heart Association (AHA) y el Consejo Europeo de Reanimación (ERC), establecen que todos los pacientes comatosos sobrevivientes a un paro cardiaco, podrían beneficiarse de la terapia de hipotermia inducida posreanimación, con recomendación fuerte para los casos de fibrilación ventricular, y menor nivel de evidencia para otras causas de paro cardiaco (7, 8). Una revisión sistemática de la literatura de 4 estudios con 436 pacientes, demostró una reducción de la mortalidad hospitalaria y recuperación neurológica en los pacientes comatosos sobrevivientes de un paro cardiaco (9).
Se cree que el mecanismo por el cual la hipotermia ejerce su efecto benéfico es porque reduce la concentración de neurotransmisores excitatorios como el glutamato y la dopamina, cuya liberación depende de la temperatura (10); también reduce la demanda metabólica de energía del cuerpo, especialmente para el oxígeno, con menor formación de radicales libres (11). Estudios experimentales demuestran que la hipotermia disminuye la disrupción de la barrera hemato-encefálica y el edema cerebral en la hemorragia cerebral inducida (12).
Es poca la información que existe acerca del beneficio y la seguridad del uso de la hipotermia terapéutica como medida de neuroprotección en las sobrevivientes de un paro cardiaco en el embarazo. Por tanto, presentamos el caso clínico de una paciente en su posparto inmediato, en quien se utilizó la hipotermia sistémica como parte de su manejo, con resultados favorables.
PRESENTACIÓN DEL CASO
Paciente de 28 años de edad, con antecedente de preeclampsia en su primer embarazo, quien en el mes de septiembre del 2013, con 37 semanas de embarazo, consultó al servicio de urgencias obstétricas del Hospital de San José, en Bogotá (Colombia), institución universitaria de cuarto nivel de complejidad, de carácter privado, que atiende pacientes del aseguramiento contributivo y subsidiado por el Estado en el sistema de salud colombiano. Se diagnosticó nuevamente preeclampsia en el embarazo actual con crisis hipertensiva: tensión arterial: 170/100 mm/ Hg, y al examen clínico se documenta actividad uterina. Se realiza control de cifras tensionales con la administración de labetalol intravenoso en bolo de 20 mg, y recibe sulfato de magnesio con bolo inicial de 4 g endovenoso, seguido de una infusión de 1 g/h durante 24 horas. Se procedió a la atención de parto por cesárea, con un recién nacido sano con peso de 3250 g. En la fase de alumbramiento, presenta dos episodios convulsivos tónico-clónico generalizados, asociados a bradicardia que progresa a ritmo de paro cardiaco en asistolia. Se inician maniobras de reanimación cardiopulmonar, asegurando vía aérea con tubo orotraqueal y masaje cardiaco. Después de 15 minutos se logra recuperación de circulación espontánea. Durante la reanimación recibió 3 mg de adrenalina y 0,5 mg de atropina. Se traslada a la Unidad de Cuidado Intensivo (UCI).
A su ingreso a la UCI, sus signos vitales fueron: tensión arterial (TA) 150/100 mm/Hg; frecuencia cardiaca (FC): 100 latidos x min; frecuencia respiratoria (FR): 14 x min; temperatura (T): 37,1 grados °C. El examen neurológico antes del inicio de las infusiones de sedación mostró una escala de Glasgow de 3/15, sin respuesta a estímulos, con pupilas isocóricas reactivas, sin evidencia de movimientos anormales, con criterios para un estado de coma. Los gases arteriales de ingreso reportaron pH: 7,13; pC02: 38,9 mmHg; pO2: 72,6 mm/Hg; HC03: 12,9 meq/L; BE: -16,2 mmol/L y lactato arterial 5,3 mmol/L. Se tomaron paraclínicos en busca de disfunción orgánica, que incluyeron pruebas de función hepática, deshidrogenasa láctica, bilirrubinas, tiempos de coagulación, hemograma, creatinina, sodio, potasio, cloro, magnesio, los cuales no mostraron ninguna alteración.
Se realizó tomografía axial computarizada (TAC) cerebral con estudio dentro de límites normales; angiotomografía de tórax para descartar eventos embólicos a nivel pulmonar, y ecocardiograma transesofágico con hallazgos de alteración segmentaria de la contractilidad del ventrículo izquierdo, con fracción de eyección del 40 %. Se insertó termómetro esofágico para monitorización central de la temperatura, y catéter de arteria pulmonar para monitorización hemodinámica, el cual mostró un patrón de normodinamia. Ante la ausencia de disfunción de órganos y el estado de coma residual posparo cardiaco, se decidió entrar a la paciente a un protocolo de hipotermia terapéutica (figura 1) como medida de neuroprotección (10). El objetivo del protocolo fue llevar la temperatura corporal dentro de las primeras 3 h a 33 °C, con medidas de enfriamiento externo básicas disponibles en la UCI; se infundió solución salina al 0,9 % a 4 °C a 30 ml/ kg durante 30 a 60 min por catéter venoso central, y se aplicaron dispositivos de enfriamiento cutáneo por conducción con paquetes de hielo a nivel axilar, inguinal y cervical. Para evitar las consecuencias adversas por tiritonas y escalofríos, el protocolo se realizó bajo sedación profunda y relajación neuromuscular, con infusión de midazolam, fentanyl y cisatracurio a dosis estándar.
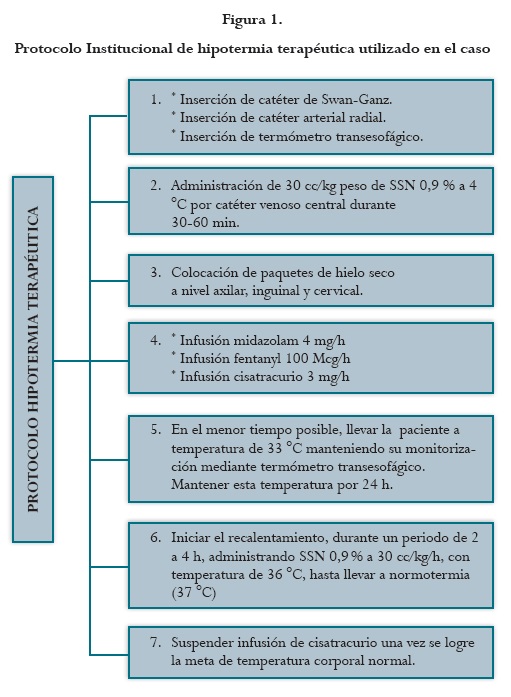
El objetivo de la hipotermia (33 °C) fue alcanzado a las 4 h de inicio y el protocolo se mantuvo durante 24 h. La fase de recalentamiento se inició con infusión de solución salina a una temperatura de 36 °C, a una velocidad de 30 ml/kg durante 4 h, alcanzando una tasa de ascenso de temperatura en promedio de 0,5 °C por hora.
Se realizó una resonancia magnética cerebral una vez finalizado el protocolo, con hallazgos de áreas de hiperintensidad a nivel occipital y parietal derecho, en las secuencias T1 y T2, y difusión compatibles con leucoencefalopatía posterior reversible (PRES). Se retira sedación y se lleva a proceso de extubación. La paciente egresa de la UCI a los 7 días, presentando monoparesia en miembro superior derecho, como secuela a nivel motor de su evento clínico.
Aspectos éticos. Se solicitó a la paciente autorización para la publicación del caso. Se garantizó la confidencialidad de la información y la privacidad de los datos de la paciente.
MATERIALES Y MÉTODOS
Con base en la pregunta: ¿cuál es la efectividad y seguridad de la hipotermia terapéutica posparo cardiaco en pacientes gestantes?, se identificaron los términos MeSH (Medical Subject Headings): "hipotermia terapéutica", "embarazo" y "paro cardiaco", estos se utilizaron para crear una estrategia de búsqueda sistemática de literatura. La búsqueda se realizó en las bases de datos de literatura médica especializada, Medline vía PubMed y Embase, sin restricción de tiempo ni de idioma; tampoco se filtró la búsqueda por tipos de estudios. Se revisaron las referencias bibliográficas de los artículos seleccionados en búsqueda de información no captada en la revisión sistemática inicial.
RESULTADOS
Al 20 de agosto de 2015, se identificaron 43 artículos, 7 por PubMed y 36 por Embase; al descartar por duplicidad o no relación con el tema, se seleccionaron 7 artículos, 6 reportes de casos (2 en PubMed y 4 en Embase) y 1 artículo de revisión del paro cardiaco materno. Con la revisión de las referencias de los artículos originales se identificó otra revisión de reanimación cardiopulmonar en la paciente parturienta, y las guías internacionales de anestesia obstétrica y perinatología que abordan el tema de hipotermia terapéutica en esta población.
Como se mencionó, se han publicado 6 reportes de casos (13-18), las características más relevantes de cada uno se presentan en la tabla 1. Rittember et al. (13), publicaron el primer caso exitoso de la aplicación de hipotermia terapéutica en el cuidado posparo cardiaco de una paciente de 35 años con embarazo de 13 semanas, por un infarto agudo al miocardio, que culminó con desenlaces favorables tanto para la madre como para el feto. En el 2010, Wible et al. (14) reportan el caso de una paciente de 44 años, con un embarazo de 20 semanas descubierto en la valoración inicial, quien presentó paro cardiorrespiratorio por un infarto agudo al miocardio, y recibió hipotermia terapéutica con recuperación neurológica favorable para la madre, pero pérdida del feto, sin poder atribuir esta última a la hipotermia, ante múltiples condiciones que pudieron contribuir. Chauhan et al., en el 2012 (15), reportan el segundo caso de desenlaces favorables tanto para la madre como para el feto, en una paciente de 33 años con embarazo de 20 semanas, que presentó paro cardiaco y en la cual se utilizó hipotermia terapéutica. En el 2014, Castleman et al. (16) exponen el caso de una paciente de 29 años, con embarazo de 41 semanas, que presenta paro cardiorrespiratorio por una complicación anestésica, la cual se somete a hipotermia por 24 h con resultados favorables para madre e hijo sin secuelas neurológicas. Por otra parte, Ocegueda (17) reporta un caso de embolismo de líquido amniótico con paro cardiorrespiratorio prolongado en una gestante de 32 años, con embarazo de 29 semanas, hay pérdida fetal y la madre se somete a hipotermia terapéutica por 60 h, con recalentamiento gradual posterior; la recuperación neurológica fue completa a los seis meses. Oguayo et al. (18), publican el cuarto caso de hipotermia terapéutica posparo cardiaco con recuperación neurológica para la madre y desenlace favorable para el feto, y recomiendan considerar este manejo como una intervención en el arresto cardiaco de la paciente gestante. Por otra parte, Suresh et al. (19) publicaron una revisión narrativa de paro cardiaco en la mujer parturienta; los autores describen que para mejorar la sobrevida sin déficit neurológico, se debe considerar la hipotermia terapéutica posparo cardiaco con metas de 32/34,8 °C, logradas en las primeras 4-6 h. Recomiendan la monitorización fetal continua en respuesta a la bradicardia fetal reportada en los casos publicados.
Respecto a las guías de práctica clínica, en el 2013 la Universidad de Toronto publicó una revisión práctica para la atención del paro cardiaco materno. Como parte del cuidado posterior al evento, sugiere que la hipotermia sea considerada caso por caso, por la exclusión de estas pacientes en los estudios previos de hipotermia (20). La Sociedad Mundial de Anestesia Obstétrica y Perinatología publicó en el 2014, una guía por consenso para la reanimación del paro cardiaco en el embarazo (21), a fin de mejorar la resucitación materna, en donde recomienda que la hipotermia terapéutica debe considerarse fuertemente después de un paro cardiaco en pacientes obstétricas.
CONCLUSIÓN
Es cada vez mayor el número de reportes de caso del uso de la hipotermia, con buenos resultados, en pacientes gestantes que han presentado paro cardiaco. Lo que sugiere que es una técnica benéfica en este grupo de pacientes, por lo que ha sido recomendada en algunas guías. Sin embargo, se requieren estudios más grandes y con un diseño epidemiológico con menor riesgo de sesgos para poder determinar el real beneficio de esta técnica en la mujer gestante y en el feto.
REFERENCIAS
1. Morris S, Stacey M. Resuscitation in pregnancy. BMJ.2003;327:1277-9. [ Links ]
2. Ezri T, Lurie S, Weiniger CF, Golan A, Evron S. Cardiopulmonar y resuscitation in the pregnant patientâan update. Isr Med Assoc J. 2011;13:306-10. [ Links ]
3. Crochetiere C. Obstetric emergencies. Anesthesiol Clin North America. 2003;21:111-25. [ Links ]
4. Binks A, Nolan JP. Post-cardiac arrest syndrome. Minerva Anestesiol. 2010;76:362-8. [ Links ]
5. Alshimemeri A. Therapeutic hypothermia after cardiac arrest. Ann Card Anaesth. 2014;17:285-91. [ Links ]
6. Nagao K. Therapeutic hypothermia following resuscitation. Curr Opin Crit Care. 2012;18:239-45. [ Links ]
7. Vanden Hoek TL, Morrison LJ, Shuster M, Donnino M, Sinz E, Lavonas EJ, et al. Part 12: cardiac arrest in special situations: 2010 American Heart Association Guidelines for Cardiopulmonary Resuscitation and Emergency Cardiovascular Care. Circulation. 2010;122:S829-61. doi:10.1161/CIRCULATIONAHA.110.971069. [ Links ]
8. Nolan JP, Soar J, Zideman DA, Biarent D, Bossaert LL, Deakin C, et al. European Resuscitation Council Guidelines for Resuscitation 2010 Section 1. Executive summary. Resuscitation. 2010;81:1219-76. [ Links ]
9. Cheung KW, Green RS, Magee KD. Systematic review of randomized controlled trials of therapeutic hypothermia as a neuroprotectant in post cardiac arrest patients. CJEM. 2006;8:329-37. [ Links ]
10. Okuda C, Saito A, Miyazaki M, Kuriyama K. Alteration of the turnover of dopamine and 5-hydroxytryptamine in rat brain associated with hypothermia. Pharmacol Biochem Behav. 1986;24:79-83. [ Links ]
11. Wang J, Pearse DD. Therapeutic Hypothermia in Spinal Cord Injury: The Status of Its Use and Open Questions. Int J Mol Sci. 2015;16:16848-79. [ Links ]
12. Sun H, Tang Y, Guan X, Li L, Wang D. Effects of selective hypothermia on blood-brain barrier integrity and tight junction protein expression levels after intracerebral hemorrhage in rats. Biol Chem. 2013;394:1317-24. [ Links ]
13. Rittenberger JC, Kelly E, Jang D, Greer K, Heffner A. Successful outcome utilizing hypothermia after cardiac arrest in pregnancy: a case report. Crit Care Med. 2008;36:1354-6. [ Links ]
14. Wible EF, Kass JS, López GA. A report of fetal demise during therapeutic hypothermia after cardiac arrest. Neurocrit Care. 2010;13:239-42. [ Links ]
15. Chauhan A, Musunuru H, Donnino M, McCurdy MT, Chauhan V, Walsh M. The use of therapeutic hypothermia after cardiac arrest in a pregnant patient. Ann Emerg Med. 2012;60:786-9. [ Links ]
16. Castleman JS, Miti C, Ajibona OO, Lip GYH, Ganapathy R. Cardiopulmonary resuscitation with a different slant: the importance of perimortem caesarean deliver y. ESC (European society Of Cardiology) 365 Congress. European Heart Journal. 2014;35 (Suppl 1):1208-9. [ Links ]
17. Ocegueda C, García JC, Varon J, Polderman KH. Therapeutic hypothermia for cardiovascular collapse and severe respirator y distress after amniotic fluid embolism. Ther Hypothermia Temp Manag. 2014;4:96-8. [ Links ]
18. Oguayo KN, Oyetayo O. Successful use of therapeutic hypothermia in a pregnant patient. Tex Heart Inst J. 2015;42:367-71. [ Links ]
19. Suresh MS, LaToya Mason C, Munnur U. Cardiopulmonary resuscitation and the parturient. Best Pract Res Clin Obstet Gynaecol. 2010;24:383- 400. [ Links ]
20. Jeejeebhoy FM, Morrison LJ. Maternal cardiac arrest: a practical and comprehensive review. Emerg Med Int. 2013:274814. [ Links ]
21. Lipman S, Cohen S, Einav S, Jeejeebhoy F, Mhyre JM, Morrison LJ, et al. The Society for Obstetric Anesthesia and Perinatology consensus statement on the management of cardiac arrest in pregnancy. Anesth Analg. 2014;118:1003-6. [ Links ]
Conflicto de intereses: ninguno declarado.













