Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Obstetricia y Ginecología
Print version ISSN 0034-7434
Rev Colomb Obstet Ginecol vol.68 no.3 Bogotá July/Sept. 2017
https://doi.org/10.18597/rcog.1043
Reporte de caso
Estudio de mortalidad materna por sepsis en Antioquia, Colombia, entre los años 2004-2014: una mirada al desafío de la identificación y el tratamiento oportunos
1 Ginecoobstetra; Cuidado intensivo obstétrico. Docente Universidad de Antioquia, Hospital Universitario San Vicente Fundación. Investigador centro NACER, Universidad de Antioquia, Medellín (Colombia). jesus.velasquez@udea.edu.co
2 Ginecoobstetra; magíster en Salud Pública. Docente Universidad de Antioquia; investigador centro NACER, Universidad de Antioquia, Medellín (Colombia).
3 Ginecoobstetra; magíster en Epidemiología clínica. Docente Universidad de Antioquia. Investigador centro NACER, Universidad de Antioquia, Medellín (Colombia).
4 Ginecoobstetra, Universidad de Antioquia, Medellín (Colombia).
5 Ginecoobstetra; magíster en Epidemiología clínica, docente Universidad de Antioquia. Investigador centro NACER, Universidad de Antioquia, Medellín (Colombia).
Objetivo:
Describir las características de las mujeres e identificar los factores de la atención que contribuyeron a las muertes maternas por sepsis en el departamento de Antioquia, Colombia.
Materiales y métodos:
Serie de casos de las muertes maternas causadas por infección entre los años 2004 y 2014. Se analizaron las muertes maternas con base en las recomendaciones de la "Campaña para sobrevivir a la sepsis", y en guías de práctica clínica de infecciones específicas. Los juicios se realizaron por consenso. Se evaluaron la oportunidad del diagnóstico de sepsis, el tratamiento antibiótico, el choque séptico, la toma de cultivos, la terminación del embarazo, la realización de la cirugía para control del foco infeccioso, el ingreso a unidad de cuidados intensivos, la remisión a un nivel de complejidad mayor y la calidad global del manejo. Análisis descriptivo.
Resultados:
De 476 muertes maternas, 47 (9,87 %) mujeres fallecieron por sepsis de origen no obstétrico y 11 (5,2 %) por infecciones propias del embarazo o puerperio. La neumonía fue la principal causa de muerte. Los principales factores que influyeron en el desenlace fueron las demoras en identificar el síndrome, en iniciar los antibióticos, asumir el manejo en niveles con baja capacidad resolutiva, tratamiento inadecuado del choque séptico y la falta de modificación de las conductas terapéuticas ante el deterioro de las pacientes.
Conclusión:
Las muertes maternas por sepsis estuvieron principalmente asociadas a causas no obstétricas; hay factores críticos tales como el retraso en la identificación del síndrome, y el inicio oportuno y adecuado de los antibióticos que son susceptibles de intervención.
Palabras clave: mortalidad materna; sepsis; infección
Objective:
To describe the characteristics of women who died as a result of sepsis and to identify the care-associated factors contributing to those deaths in the Department of Antioquia, Colombia.
Materials and methods:
Case series study of maternal deaths caused by infection between the years 2004 and 2014. Maternal deaths were analysed based on the recommendations of the "Surviving Sepsis Campaign" and on clinical practice guidelines for specific infections. Judgements were made by consensus. The variables evaluated were timeliness of the diagnosis of sepsis, antibiotic treatment, septic shock, culture sampling, pregnancy termination, performance of surgery for controlling the source of the infection, admission to the intensive care unit, referral to a higher complexity level, and overall quality of management. Descriptive analysis.
Results:
Out of 476 maternal deaths in 11 years, 47 (9.87%) were non-obstetrical cases of sepsis and 11 (5.2%) were obstetrical. Pneumonia was the leading cause of death. All the cases were associated with at least one consideration of poor care quality. The main factors influencing the outcome were delays in symptom identification and antibiotic initiation; inadequate treatment of septic shock; care of women at levels with low resolution capacity; and failure to modify therapeutic measures, even in the face of patient decline.
Conclusion:
Maternal deaths from sepsis were mainly associated with non-obstetric causes. There are critical factors that can be modified, such as delay identifying the syndrome and timely initiation of adequate antibiotic therapy.
Key words: Maternal mortality; sepsis; infection
INTRODUCCIÓN
La sepsis se debe entender como la respuesta inflamatoria a una infección, que se caracteriza por compromiso orgánico y sistémico, con potencialidad de producir la muerte 1. A pesar de la im-plementación de medidas como los cambios en las técnicas de asepsia, el uso de antibióticos de amplio espectro, la institucionalización del parto y el análisis de los casos de muertes maternas dentro de los procesos de vigilancia epidemiológica, la sepsis materna continúa como una de las primeras cinco causas de muerte materna (MM) en el mundo 2,3. En Estados Unidos, para el periodo 2011-2013, el reporte de mortalidad relacionada con el embarazo señala a la sepsis como la tercera causa de muerte materna, con el 12,7 % de las muertes 4 y un 15 % de los ingresos de mujeres gestantes a unidades de cuidado intensivo (UCI) 5. Las MM por sepsis son más frecuentes en África, Asia, América Latina y el Caribe que en los países desarrollados 3.
Las infecciones, con el 18 % de los casos, fueron la tercera causa de MM después de las complicaciones hemorrágicas e hipertensivas en el periodo 2010-2012 en Colombia y, dentro de ellas, las más frecuentes fueron la neumonía, la infección de útero y la infección urinaria. En Colombia, las muertes por aborto séptico se clasifican en la categoría de complicaciones por aborto y no se suman a las muertes por sepsis 6.
La sepsis es un fenómeno progresivo, su identificación y tratamiento deben ser dinámicos pues los retrasos en su atención son catastróficos. Infortunadamente, los criterios para el diagnóstico de sepsis en la población gestante son extrapolados de la población general, por lo que resulta equívoco en muchas ocasiones al confundirse con los cambios fisiológicos del embarazo 7-9, motivo por el cual su diagnóstico es un desafío para el clínico. Solo hasta el año 2012 aparecieron guías específicas para el tratamiento de la sepsis en el embarazo 2,10, con base en un enfoque sindrómico de identificación y tratamiento, apoyadas en las guías para la población general, específicamente la campaña "Sobrevivir a la sepsis" que se ha actualizado cada cuatro años desde el 2004 11-13.
En el departamento de Antioquia no se han estudiado los factores de la atención que pueden estar asociados a la muerte materna. Por tanto, el objetivo de este estudio es describir las características de las muertes maternas por infección e identificar aquellos que pudieran influir en el desenlace de muerte materna por sepsis, con el propósito de contar con elementos objetivos para, a futuro, desarrollar estrategias focalizadas que generen un impacto positivo en la mortalidad materna por esta causa.
MATERIALES Y MÉTODOS
Estudio descriptivo de serie de casos de gestantes en quienes la muerte fue asociada a la sepsis, tanto de origen obstétrico como no obstétrico, en el periodo comprendido entre 2004-2014, residentes en el departamento de Antioquia. Se excluyeron los casos de tuberculosis debido a que las recomendaciones para el enfoque de manejo sindrómico de sepsis no aplican para esta enfermedad, y los casos con información insuficiente para realizar el análisis.
El departamento de Antioquia está ubicado en la región central de Colombia, tiene seis millones de habitantes distribuidos en 126 municipios, con 75.000 partos al año, el 98 % de ellos institucionales y atendidos por médicos generales o especialistas. Se hizo un muestreo consecutivo de todas las muertes maternas, según la definición de la Organización Mundial de la Salud (OMS) 14.
Procedimiento. Los casos se identificaron a partir de la búsqueda y contrastación de las siguientes fuentes: base de datos de defunciones del Registro Único de Afiliados (RUAF), o certificados de defunción en físico del grupo de muertes en mujeres de 10 a 54 años, archivos planos del Sistema de Vigilancia en Salud Pública (Sivigila) (evento 550: mortalidad materna), y a partir del año 2013, del Sistema de Vigilancia de Mortalidad Materna basado en la web, que es el sistema actual en Colombia para reporte y análisis en línea de los casos de mortalidad materna. Las Unidades Primarias Generadoras de Datos (UPGD), instituciones de salud donde ocurre el evento, son las responsables de su notificación inmediata de acuerdo con las definiciones de caso contenidas en el protocolo del Instituto Nacional de Salud. La Secretaría Seccional de Salud y Protección Social de Antioquia realiza el proceso de depuración y verificación de la información. Se excluyeron los registros duplicados, los que no cumplían con la definición de caso, los correspondientes a mujeres residentes en otro departamento y los descartados en las fuentes de información.
Un comité conformado por ginecoobstetras con formación adicional en epidemiología, salud pública y cuidado intensivo obstétrico, con diez años de experiencia en el análisis de casos de muertes maternas, revisó toda la documentación para identificar y evaluar los factores clínicos del tratamiento que influyeron en el desenlace. La documentación estuvo compuesta por la historia clínica de cada institución donde fue atendida la mujer, la entrevista familiar o autopsia verbal, las necropsias, los análisis realizados por las instituciones y los informes del comité de vigilancia epidemiológica del departamento.
Se consideró que un factor tuvo influencia en la muerte porque se presentó una discrepancia importante entre la atención brindada a la paciente y lo recomendado en las guías de práctica clínica o con el razonamiento clínico. Los juicios con respecto a la atención se realizaron por consenso del grupo investigador, utilizando un cuestionario construido con base en las principales recomendaciones para la identificación y el tratamiento de la sepsis, principalmente de la "Campaña para sobrevivir a la sepsis" 12,13 pero también de diferentes guías específicas para manejo de la neumonía 15,16, de la infección urinaria 17 y de la infección obstétrica 18,19. Este cuestionario fue diseñado para que sirviera como lista de verificación para informar si se cumplió o no se cumplió con una recomendación, y recoger un juicio con respecto a si en la situación clínica específica que se estaba evaluando, el grupo evaluador consideró que el incumplimiento de la recomendación influyó en la muerte.
La complejidad de las situaciones encontradas imposibilita que los juicios realizados por el grupo se puedan estandarizar, por ejemplo, la calificación de la calidad o la oportunidad de una atención. La oportunidad para la atención de dos mujeres con el mismo diagnóstico y la misma clasificación de gravedad de su enfermedad puede variar bastante dependiendo de los valores de otra característica que, sin hacer parte del diagnóstico o de su clasificación, puede ser un factor pronóstico relevante. Para resolver esta situación se acudió al "razonamiento clínico", entendido como el "enfoque disciplinado, analítico, con método científico que integra toda la información relevante en la búsqueda del mejor método para el diagnóstico y la terapia para pacientes individuales", en contraposición al modo intuitivo de solución de problemas, entendido este como el "modo rápido, enfoque generalmente subconsciente, impulsado por experiencia" para la toma de decisiones 20.
Variables por medir
Remisión. Se consideró como oportuno si las pacientes que se encontraban en un primer nivel de atención fueron remitidas a un nivel de mayor complejidad (en las siguientes 12 horas) tan pronto se detectó la presencia de los criterios diagnósticos de sepsis. A su vez, si las que se encontraban en un segundo nivel fueron remitidas a un nivel de mayor complejidad ante el requerimiento de unidad de cuidado intensivo tanto para la madre como para el bebé (y se hizo antes de 12 horas). En las que consultaron directamente en un tercer nivel de complejidad se evaluó la variable de si la institución no contaba con los recursos necesarios para garantizar la atención y ameritaba traslado a otra institución.
Diagnóstico oportuno. Se identificó el número de consultas por cuadro clínico sugestivo de infección antes de ser hospitalizada, el tiempo transcurrido entre el registro en la historia clínica de uno 13 o dos signos clínicos de respuesta inflamatoria sistémica (SIRS) 12 y el diagnóstico de sepsis. Los criterios de SIRS considerados fueron: temperatura > 38,3 °C o < 36 °C, frecuencia cardiaca > 90 por minuto, frecuencia respiratoria > 20 por minuto, leucocitosis > 12.000, leucopenia < 4.000 o presencia de bandas > 10 %. Se consideró diagnóstico oportuno cuando este se hizo inmediatamente después del registro en historia clínica de dos signos SIRS y sospecha de un foco infeccioso.
Tratamiento antibiótico oportuno y adecuado. Se calculó el tiempo trascurrido entre el diagnóstico de sepsis y la aplicación de la primera dosis de antibiótico, y se consideró oportuno si este se administró en la primera hora del diagnóstico. Según las recomendaciones de las guías de cada diagnóstico etiológico, se determinó si el antibiótico elegido era el adecuado 2,16,19,21.
Tratamiento de choque séptico. Se definió choque séptico como la persistencia de hipotensión: presión arterial media (PAM) < 65 mm/Hg y signos de hipoperfusión clínica o de laboratorio después del uso de líquidos endovenosos. Se evaluó si la cantidad administrada fue suficiente, considerada como al menos un bolo 20 ml/kg de cristaloides, el uso correcto de vasopresores, la elección del medicamento y la dosis y la oportunidad en la aplicación 2,11.
Toma de cultivos. Se asignó un límite de 24 horas para la toma de cultivos como oportuno, debido a que el nivel básico de atención no cuenta con la tecnología para realizar cultivos y teniendo en cuenta las dificultades para los traslados. Este tiempo fue por consenso del grupo investigador, si bien se acepta que lo recomendable es en los primeros 45 minutos 13. En los casos en los que no aplicaba la toma de cultivos, como en casos de endometritis, no se evaluó este parámetro, y esos casos no se incluyen en los respectivos denominadores de los cálculos de cumplimiento de calidad.
Terminación del embarazo. El grupo investigador evaluó la oportunidad en la decisión de terminar la gestación como estrategia de reanimación materna para mejorar los parámetros hemodinámicos y respiratorios; se tomó un lapso de 72 horas para las pacientes que estuvieran con doble soporte vaso-presor / inotrópico o altos parámetros ventilatorios (p. ej., PEEP > 10 mm/Hg, FiO2: 100 %). Esta variable se construyó por consenso, con base en la experiencia del grupo investigador, y por aplicación de evidencia indirecta (manejo del paro cardiorres-piratorio y del síndrome de dificultad respiratorio agudo en el embarazo) 22,23.
Cirugía para control de foco infeccioso. Se evaluó la realización de cirugía para control de foco infeccioso, si se requería según el diagnóstico etiológico, el cuadro clínico y las ayudas diagnósticas solicitadas. Se calificó como oportuno si el procedimiento se realizó en las 12 horas siguientes al diagnóstico 14,24.
Ingreso a unidad de cuidados intensivos. Según consenso del grupo investigador se consideró oportuno si la mujer se ingresó a la unidad de cuidados intensivos dentro de las primeras 24 horas de presentar criterios clínicos y de laboratorio que justificaran las siguientes intervenciones: requerimiento de soporte vasopresor o inotrópico, requerimiento de ventilación mecánica invasiva o no, compromiso de más de dos órganos, necesidad de terapia de reemplazo renal e intubación orotraqueal para protección de la vía aérea en paciente con alteración del estado de conciencia 25.
Calificación global de manejo. Se calificó globalmente la atención como "atención con calidad" si cumplía con todos los puntos mencionados anteriormente, siempre y cuando aplicase el parámetro por evaluar.
Análisis estadístico. Los resultados de las variables cualitativas se presentan en número absoluto y proporción con respecto al número de casos con información o número de casos para los cuales es pertinente la evaluación (susceptibles de la presencia del factor en estudio). La edad se presenta con media y desviación estándar porque se confirmó distribución normal, y las variables cuantitativas discretas con mediana y sus percentiles 25 y 75 o con mínimo y máximo (rango). Se calculó la razón de mortalidad materna por sepsis en los 11 años, con base en el número de muertes por esta causa y el número de recién nacidos en el periodo.
Aspectos éticos. Esta investigación contó con la aprobación del Comité de Bioética de la Facultad de Medicina de la Universidad de Antioquia. Para fines de la publicación, y para mantener la reserva de los análisis, se omiten las instituciones donde fueron atendidas las mujeres fallecidas. Adicionalmente, se contó con la aprobación de la Secretaría Seccional de Salud de Antioquia. La forma en que se presenta la información protege la confidencialidad de las pacientes y las instituciones.
RESULTADOS
En el periodo 2004-2014 ocurrieron 476 muertes maternas en Antioquia y 936.008 nacidos vivos, para una razón de mortalidad materna de 51 x 100.000 nacidos vivos (nv). En total se analizaron 58 casos asociados a sepsis obstétrica o no obstétrica, para una razón de MM por sepsis de 6,21 x 100000nv. Para los análisis de factores se excluyeron catorce casos de los clasificados por el sistema de vigilancia epidemiológica: siete de tuberculosis (criterio de exclusión) y siete por información incompleta (10 %).
La sepsis fue la cuarta causa de muerte materna después de la hemorragia obstétrica, los trastornos hipertensivos y las complicaciones no relacionadas con el embarazo. Las pacientes que fallecieron tenían una edad gestacional menor al término, provenían en su mayoría del área urbana, tenían una asistencia al control prenatal en el límite inferior considerado como adecuado, y la comorbilidad más frecuente fue la anemia (tabla 1).
Tabla 1 Características sociodemográficas de las mujeres gestantes que fallecieron por sepsis en Antioquia, Colombia, 2004-2012

* Frecuencia absoluta (relativa %).
† Ruptura prematura de membranas ovulares.
Un total 47 mujeres fallecieron (81 %) por sepsis de origen no obstétrico y 11 (19 %) por infecciones propias del embarazo o puerperio. La neumonía fue la principal causa de sepsis no obstétrica, y la infección urinaria y la endometritis comparten el segundo lugar (tabla 2).
Tabla 2 Etiología de la sepsis en mujeres gestantes que fallecieron por esta causa en Antioquia, Colombia, 2004-2012
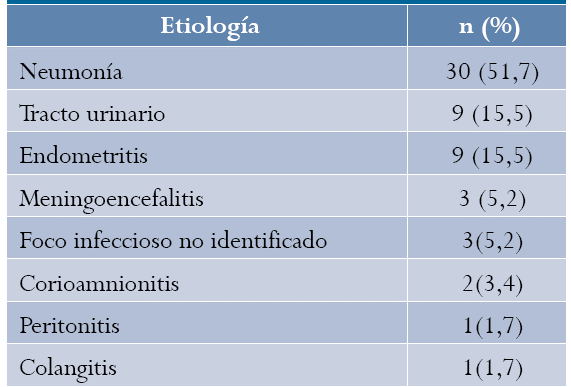
Respecto al cumplimiento de las recomendaciones consideradas en la evaluación de la calidad se estableció: en cuanto a la remisión, un total de 36 mujeres (62 %) consultaron inicialmente a un primer nivel de atención en salud; en un 58,6 % de los casos se presentó demora para el traslado a un nivel de mayor capacidad resolutiva. La principal causa de este retraso fue el error en el diagnóstico médico o la subvaloración del cuadro clínico. La demora por trámites administrativos se presentó en 4 casos; 42 mujeres (72,4 %) consultaron entre una y cinco veces por sintomatología infecciosa previo al diagnóstico definitivo; cuando consultaron por primera vez, 50 (86 %) ya tenían al menos un signo de SIRS, 41 (70 %) dos o más y 10 (17,2 %) tenían criterios de choque séptico desde la primera consulta.
Cuando se usó un criterio de SIRS al momento de consulta de la paciente, la mediana del tiempo transcurrido para realizar el diagnóstico de sepsis fue de 24 horas; cuando se usaron dos criterios, el diagnóstico demoró 6,5 horas. Una vez se realizó el diagnóstico de sepsis, la mediana de tiempo transcurrido para la aplicación de los antibióticos fue de 2 horas, y la elección de este fue incorrecta en el 62 % de los casos. No se tomaron cultivos en el periodo adecuado en el 49 % de las pacientes.
En el 49 % de los casos no se modificó la conducta clínica a pesar de evidenciarse deterioro de la condición de la paciente. En un 23 % de las pacientes que se encontraron con signos choque la cantidad de líquidos administrados fue insuficiente, y en una proporción similar hubo inadecuado manejo del soporte vasopresor. El ingreso a la UCI se consideró inoportuno en el 51 % de las pacientes. En un 38 % de las pacientes, en quienes estaba indicada, no se realizó la eliminación quirúrgica del foco séptico (5 de 13). La terminación precoz del embarazo como estrategia de reanimación se retrasó en 12 de 26 pacientes. La tabla 3 presenta las características del manejo de las pacientes fallecidas.
DISCUSIÓN
La serie de casos de mortalidad materna en Antioquia presentada en este estudio muestra que la sepsis de causa no obstétrica es la más frecuente, especialmente por neumonía e infección urinaria. Los principales factores de la atención identificados que influyeron en el desenlace fueron las demoras en reconocer el síndrome, en iniciar el antibiótico por retraso en el diagnóstico, en iniciar el antibiótico correcto, inadecuada reanimación e inadecuado uso de vasopresores en las pacientes con signos de shock, y la falta de modificación de las conductas clínicas ante el deterioro clínico de las pacientes.
Aunque no está reportado en los resultados se observó un incremento en la mortalidad por sepsis en el periodo 2009 a 2012, el cual se explica posiblemente por la pandemia por H1N1 de 2009 26, hecho que explica que la neumonía haya sido la primera causa de muerte por sepsis en nuestra serie de casos. Nuestros datos son consistentes con el último reporte de mortalidad materna en el Reino Unido, donde las muertes por influenza constituyeron el 43 % de los casos de sepsis en el periodo 2009-2012, hallazgo similar a lo reportado en Estados Unidos entre 1998 y 2008, cuando la influenza fue la causa del 29,7 % de las muertes maternas 27.
Respecto a las deficiencias de la atención identificadas que influyeron en el desenlace, una posible explicación para estos retrasos puede ser el desconocimiento de las guías de manejo de sepsis en la gestante. Esta situación fue descrita por Rivers en 2001 28. La explicación posiblemente está en la falta de adherencia a las recomendaciones, problema reconocido en el manejo de la sepsis en el mundo 29-33, y a la dificultad diagnóstica debido al mimetismo de los signos y los síntomas de las infecciones con los cambios fisiológicos del embarazo 8-10,34.
Respecto a la demora en reconocer el SIRS, de acuerdo con los criterios clínicos de sospecha, hay que tener en cuenta que en el periodo en que se recolectó el estudio hubo un cambio en la definición y la manera de diagnosticar SIRS. Previo al año 2008 se requerían por lo menos dos criterios (clínicos o de laboratorio) 11,12, y a partir de 2012 solo uno 13. La aplicación de este nuevo enfoque posiblemente hubiese permitido identificar más rápido nueve pacientes, por lo tanto, con la simple sospecha de un origen infeccioso se deberían haber desplegado todas las acciones del manejo de la sepsis que permiten tratar a pacientes cuya predisposición a progresar a choque séptico es incierta 35.
El inicio oportuno de los antibióticos y su adecuada selección son acciones determinantes para mejorar la sobrevida y el pronóstico de los pacientes con sepsis. Se ha encontrado que cada hora de retraso en el suministro de antibióticos desde el inicio de la hipotensión incrementa la mortalidad en un 7,6 % 36. El estudio encontró tardanza en el inicio del antibiótico e inadecuada selección en el 62 % de los casos. Recomendaciones internacionales apuntan a seleccionar la terapia antibiótica con base en estudios de susceptibilidad local 37, y aunque en Colombia hay algunos desarrollos al respecto 38, estos pudieran no estar disponibles para los hospitales de primer nivel, donde se realizó la atención inicial de más de la mitad de las pacientes.
Respecto a la inadecuada reanimación con líquidos endovenoso y uso de vasopresores en pacientes con choque séptico se ha descrito que la reposición de líquidos óptima para mantener una presión arterial media (PAM), de > 65 mm/Hg, fue parte fundamental de la reducción de la mortalidad 28. El descenso normal de la presión arterial en el segundo trimestre hace muy tenue el límite entre la normalidad y el criterio de sepsis grave, lo cual puede ser causa de sub-valoración o confusión en el clínico. Por este motivo, se haría necesaria la evaluación de otros marcadores de hipoperfusión clínicos y de laboratorio, como el lactato 13; sin embargo, estos no se solicitaron en más de la mitad de nuestras pacientes.
Las fallas para reconocer el deterioro de las pacientes ya se han descrito en nuestro país en la población no obstétrica 39. Respecto a la terminación del embarazo vale la pena anotar que no se encontraron estudios o recomendaciones específicas sobre el momento adecuado. Plante et al. recomiendan la suspensión del embarazo cuando no hay mejoría del cuadro clínico y los mismos cambios fisiológicos de la gestación impiden una reanimación óptima 40.
Las fortalezas de este estudio están en la búsqueda exhaustiva de los casos y el análisis individual detallado que permitió identificar factores que han sido relacionados directamente con el riesgo de muerte. La principal limitación es el carácter retrospectivo, la pérdida de información de algunos casos y la pérdida del 10 % de las pacientes por datos insuficientes. Por otra parte, un aspecto central en este tipo de análisis, con el cual se enfrentan todos los grupos que hacen esta misma labor en el mundo, es la falta de criterios objetivos, reproducibles y validados para definir algunas categorías en la calificación de la calidad de la atención. Esta situación, de manera obligatoria, lleva a establecer unos criterios que pudieran ser considerados subjetivos; sin embargo, acudir al razonamiento clínico, pero discutido entre varios especialistas, y tomar la decisión por consenso, disminuye la arbitrariedad o la influencia que la experiencia individual pudiera tener en el juicio 20. El lector debe tener en cuenta las definiciones acordadas por el grupo al momento de interpretar y extrapolar los resultados de este estudio.
CONCLUSIONES
Las muertes maternas por sepsis estuvieron principalmente asociadas a causas no obstétricas; hay factores críticos tales como el retraso en la identificación del síndrome y el inicio oportuno y adecuado de los antibióticos, que son susceptibles de intervención. Es necesario entrenar a todos los que atienden gestantes, especialmente en los ambientes denominados de bajo riesgo, pues posiblemente es en ellos donde el personal está menos habituado a identificar precozmente estas situaciones.
AGRADECIMIENTOS
Secretaría Seccional de Salud de Antioquia.
REFERENCIAS
1. Sheffield JS. Sepsis and septic shock in pregnancy. Crit Care Clin. 2004; 20:651-60; viii. [ Links ]
2. Royal College of Obstetricians and Gynaecologists. Bacterial Sepsis in Pregnancy. Green-top Guideline No. 64a. London; 2012. [ Links ]
3. Khan KS, Wojdyla D, Say L, Gülmezoglu AM, van Look PF. WHO analysis of causes of maternal death: a systematic review. Lancet. 2006;367:1066-74. [ Links ]
4. Center for Disease Control and prevention. Pregnancy Mortality Surveillance System [visitado Sept 2017]. Disponible en: https://www.cdc.gov/reproductive-health/maternalinfanthealth/pmss.html [ Links ]
5. Pollock W, Rose L, Dennis C-L. Pregnant and postpar-tum admissions to the intensive care unit: a systematic review. Intensive Care Med. 2010;36:1465-74. [ Links ]
6. Equipo Maternidad Segura. Subdirección de Prevención Vigilancia y Control en Salud Pública. Instituto Nacional de Salud. Protocolo de vigilancia en salud pública Mortalidad Materna. Bogotá; 2016 [visitado 2017 Sept 11]. Disponible en: http://www.ins.gov. co/lineas-de-accion/Subdireccion-Vigilancia/ sivigila/Protocolos %20SIVIGILA/PRO %20Mor-talidad %20materna.pdf . [ Links ]
7. Barton JR, Sibai BM. Severe sepsis and septic shock in pregnancy. Obstet Gynecol. 2012;120:689-706. 8 Borloz MP, Hamden KE. Sepsis in Special Populations. Emerg Med Clin North Am. 2017;35:139-58. [ Links ]
8. Borloz MP, Hamden KE. Sepsis in Special Populations. Emerg Med Clin North Am. 2017;35:139-58. [ Links ]
9. Waterstone M, Bewley S, Wolfe C. Incidence and predictors of severe obstetric morbidity: case-control study. BMJ. 2001;322:1089-93-4. [ Links ]
10. Royal College of Obstetricians and Gynaecologists. Bacterial Sepsis following Pregnancy. Green-top Guideline No. 64b. London; 2012. [ Links ]
11. Dellinger RP, Carlet JM, Masur H, Gerlach H, Calandra T, Cohen J, et al. Surviving Sepsis Campaign guidelines for management of severe sepsis and septic shock. Crit Care Med. 2004;32:858-73. [ Links ]
12. Dellinger RP Levy MM, Carlet JM, Bion J, Parker MM, Jaeschke R, et al. Surviving Sepsis Campaign: International guidelines for management of severe sepsis and septic shock: 2008. Intensive Care Med. 2008;34:17-60. [ Links ]
13. Dellinger RP Levy MM, Rhodes A, Annane D, Gerlach H, Opal SM, et al. Surviving sepsis campaign: international guidelines for management of severe sepsis and septic shock: 2012. Crit Care Med. 2013;41:580-637. [ Links ]
14. World health Organization. Health statistics and information systems [visitado 2017 Sept 11]. Disponible en: http://www.who.int/healthinfo/statistics/ind-maternalmortality/en/ [ Links ]
15. Asociación Colombiana de Neumología y Cirugía de Tórax (ACNCT), Asociación Colombiana de Medicina Crítica y Cuidado Intensivo (AMCI), Asociación Colombiana de Medicina Interna (ACMI), Asociación Colombiana de Infectología (ACIN). Recomendaciones para el diagnóstico, tratamiento y prevención de la neumonía adquirida en la comunidad en adultos inmunocompe-tentes. Infectio. 2013;17(suplemento 1):1-38. [ Links ]
16. Mandell LA, Bartlett JG, Dowell SF, File TM, Musher DM, Whitney C. Update of practice guidelines for the management of community-acquired pneumonia in immunocompetent adults. Clin Infect Dis. 2003;37:1405-33. [ Links ]
17. Martinez E, Osorio J, Delgado J, Esparza GE, Motoa G, Blanco VM, et al. Infecciones del tracto urinario bajo en adultos y embarazadas: consenso para el manejo empírico. Infectio. 2013;17:122-35. [ Links ]
18. Lapinsky SE. Obstetric infections. Crit Care Clin. 2013;29:509-20. [ Links ]
19. Morgan J, Roberts S. Maternal Sepsis. Obstet Gynecol Clin North Am. 2013;40:69-87. [ Links ]
20. Sniderman AD, LaChapelle KJ, Rachon NA, Furb-erg CD. The necessity for clinical reasoning in the era of evidence-based medicine. Mayo Clin Proc. 2013;88:1 108-14. [ Links ]
21. Mandell LA, Wunderink RG, Anzueto A, Bartlett JG, Campbell GD, Dean NC, et al. Infectious Diseases Society of America/American Thoracic Society consensus guidelines on the management of community-acquired pneumonia in adults. Clin Infect Dis. 2007;44:S27-72. [ Links ]
22. Lipman S, Cohen S, Einav S, Jeejeebhoy F, Mhyre JM, Morrison LJ, et al. The Society for Obstetric Anesthesia and Perinatology consensus statement on the management of cardiac arrest in pregnancy. Anesth Analg. 2014;118:1003-16. [ Links ]
23. Lapinsky SE. Acute respiratory failure in pregnancy. Obstet Med. 2015;8:126-32. [ Links ]
24. Jimenez MF, Marshall JC, International Sepsis Forum. Source control in the management of sepsis. Intensive Care Med. 2001;27(Suppl 1):S49-62. [ Links ]
25. Rojas-Suárez JA, González MV, Monsalve G, Escobar-Vidarte MF, Vasco-Ramírez M. Consenso colombiano para la definición de los criterios de ingreso a unidades de cuidados intensivos en la paciente embarazada críticamente enferma. Rev Colomb Obstet Ginecol. 2014;65:47-74. [ Links ]
26. Velásquez J, Vélez G, Zuleta J, Franco F, Gómez J. H1N1 influenza pandemic and maternal mortality in Antioquia, Colombia. Int J Gynaecol Obstet. 2011;115:144-7. [ Links ]
27. Bauer ME, Bateman BT, Bauer ST, Shanks AM, Mhyre JM. Maternal sepsis mortality and morbidity during hospitalization for delivery: Temporal trends and independent associations for severe sepsis. Anesth Analg. 2013;117:944-50. [ Links ]
28. Rivers EP. Point: Adherence to early goal-directed therapy: Does it really matter? Yes. After a decade, the scientific proof speaks for itself. Chest. 2010;138:476-80. [ Links ]
29. van der Velden LBJ, Tromp M, Bleeker-Rovers CP, Hulscher M, Kullberg BJ, Mouton JW, et al. Non- adherence to antimicrobial treatment guidelines results in more broad-spectrum but not more appropriate therapy. Eur J Clin Microbiol Infect Dis. 2012;31:1561-8. 30 Levy MM, Artigas A, Phillips GS, Rhodes A, Beale R, Osborn T, et al. Outcomes of the Surviving Sepsis Campaign in intensive care units in the USA and Europe: a prospective cohort study. Lancet Infect Dis. 2012;12:919-24. [ Links ]
30. Levy MM, Artigas A, Phillips GS, Rhodes A, Beale R, Osborn T, et al. Outcomes of the Surviving Sepsis Campaign in intensive care units in the USA and Europe: a prospective cohort study. Lancet Infect Dis. 2012;12:919-24. [ Links ]
31. Castellanos-Ortega A, Suberviola B, García-Astudillo LA, Ortiz F, Llorca J, Delgado-Rodríguez M. Late compliance with the sepsis resuscitation bundle: impact on mortality. Shock. 2011;36:542-7. [ Links ]
32. Lefrant JY, Muller L, Raillard A, Jung B, Beaudroit L, Favier L, et al. Reduction of the severe sepsis or septic shock associated mortality by reinforcement of the recommendations bundle: a multicenter study. Ann Fr Anesth Reanim. 2010;29:621-8. [ Links ]
33. Wang Z, Xiong Y, Schorr C, Dellinger RP Impact of sepsis bundle strategy on outcomes of patients suffering from severe sepsis and septic shock in china. J Emerg Med. 2013;44:735-41. [ Links ]
34. Albright CM, Ali TN, Lopes V, Rouse DJ, Anderson BL. The Sepsis in Obstetrics Score: A model to identify risk of morbidity from sepsis in pregnancy. Am J Obstet Gynecol. 2014;211:39.e1-8. [ Links ]
35. Rubulotta F, Marshall JC, Ramsay G, Nelson D, Levy M, Williams M. Predisposition, insult/infection, response, and organ dysfunction: A new model for staging severe sepsis. Crit Care Med. 2009;37:1329-35. [ Links ]
36. Kumar A, Roberts D, Wood KE, Light B, Parrillo JE, Sharma S, et al. Duration of hypotension before initiation of effective antimicrobial therapy is the critical determinant of survival in human septic shock. Crit Care Med. 2006;34:1589-96. [ Links ]
37. Organización Mundial de la Salud. Plan de acción mundial sobre la resistencia a los antimicrobianos. Ginebra; 2016. [ Links ]
38. Maldonado NA, Múnera MI, López JA, Sierra P, Robledo CG, Robledo J, et al. Tendencias de la resistencia a antibióticos en Medellín y municipios del Area Metropolitana entre 2007-2012: resultados de seis años de vigilancia. Biomédica. 2014;34:433-46. [ Links ]
39. Quintero RA, Martinez CA, Gamba JD, Ortiz I, J aimes F. Adherence to international guidelines on early management in severe sepsis and septic shock. Biomedica. 2012;32:449-56. [ Links ]
40. Plante LA. Management of sepsis and septic shock for the obstetrician-gynecologist. Obs Gynecol Clin North Am. 2016;43:659-78. [ Links ]
Recibido: 05 de Diciembre de 2016; Aprobado: 18 de Septiembre de 2017











 text in
text in