Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Obstetricia y Ginecología
Print version ISSN 0034-7434On-line version ISSN 2463-0225
Rev Colomb Obstet Ginecol vol.69 no.1 Bogotá jan./Mar. 2018
https://doi.org/10.18597/rcog.3034
Investigaciones originales
Prevalencia de inicio tardío de la atención prenatal. Asociación con el nivel socioeconómico de la gestante. Estudio de corte transversal. Bucaramanga, Colombia, 2014-2015
1 RN; Master in Epidemiology; Doctor in Public Health. Tenured professor, School of Medicine Public Health Department, Industrial University of Santander, Bucaramanga (Colombia). fmcacer@uis.edu.co
2 RN; Master in Science; Ph.D. in Public Health with emphasis in Health Systems. Tenured professor, School of Medicine Public Health Department, Industrial University of Santander, Bucaramanga (Colombia).
Objetivo:
Describir la prevalência del inicio tardío de la atención prenatal y evaluar su asociación con el estrato socioeconómico donde habita la gestante.
Materiales y métodos:
Estudio de corte transversal. Se incluyeron gestantes procedentes del área urbana de Bucaramanga, seleccionadas por muestreo por cuotas con afijación proporcional por estrato socioeconómico, según la clasificación socioeconómica del barrio donde habitan. Se consideró inicio tardío haber comenzado atención prenatal (APN) a las 12 semanas o más de gestación. Se evaluó asociación del inicio tardío con el estrato socioeconómico, controlando por variables sociodemográficas y clínicas de la gestante, y se elaboró un modelo de regresión log-binomial multivariada para estimar las razones de prevalencia con sus intervalos de confianza del 95 % (IC 95 %).
Resultados:
Se incluyeron 391 gestantes, con edades entre 18 y 43 años, mediana 23 años; respecto a la escolaridad la mediana fue de 11 años con un rango entre 0 y 25 años. El inicio tardío se dio en el 29,7 % (IC 95 %: 25,2-34,5) de las gestantes. Estuvo asociado con estrato bajo. Razón de prevalencias ([RP] = 1,57; IC 95 %: 1,08-2,56), falta de afiliación a la seguridad social al inicio del embarazo (RP = 2,73; IC 95 %: 2,04-3,67), la baja escolaridad (RP = 1,46; IC 95 %: 1,02-2,16) y la edad entre 18 y 24 años (RP= 1,53; IC 95 %: 1,12-1,70). Fueron factores protectores el recordar la fecha de la última regla (RP = 0,48; IC 95 %: 0,32-0,71) y tener pareja estable (RP = 0,82; IC 95 %: 0,64-0,98).
Conclusiones:
Cerca de una de cada tres gestantes inicia tarde su APN. El inicio tardío está asociado con vivir en estrato socioeconómico bajo. Se requiere mejorar la captación temprana de las gestantes en esta población que presenta condiciones de inequidad en salud.
Palabras clave: atención prenatal; mujeres embarazadas; edad gestacional; atención en salud; factores socioeconómicos; seguridad social; Colombia
Objective:
To describe the prevalence of late initiation of prenatal care and assess its association with the socioeconomic level of the pregnant woman.
Materials and methods:
Cross-sectional study. Pregnant women from the urban area of Bucaramanga were included using sampling based on proportional affixation quotas according to the socioeconomic classification of the neighbourhood where they lived. Late initiation was considered to occur when prenatal care was started at 12 weeks or more of gestation. The association between late initiation and socioeconomic bracket was assessed, controlling by sociodemographic and clinical variables of the pregnant woman, and a multivariate log-binomial regression model was developed to estimate prevalence ratios and their 95% confidence intervals (95% CI).
Results:
Overall, 391 pregnant women between 18 and 43 years of age (median 23) were included. Median for schooling was 11 years, with a range between 0 and 25 years. Late initiation was found in 29.7% (95% CI: 25.2-34.5) of the women. Association was found with low income brackets (prevalence ratio [PR] = 1.57; 95% CI: 1.082.56), no affiliation to social security at the start of pregnancy (PR = 2.73; 95% CI: 2.04-3.67), and low schooling (PR = 1.46; 95% CI: 1.02-2.16), and age between 18 and 24 years (PR = 1.53; 95% CI: 1.12-1.70). Remembering the date of the last menstruation (PR = 0.48; 95% CI: 0.32-0.71) and being in a stable relationship (PR = 0.82; 95% CI: 0.64-0.98) were protective factors.
Conclusions:
Late initiation of prenatal care is found to occur in approximately one out of every three pregnant women. Late initiation is associated with living in a low socioeconomic bracket. Early identification of pregnant women in this population affected by health inequity must be improved.
Key words: prenatal care; pregnant women; gestational age; healthcare; socioeconomic factors; social security; Colombia
INTRODUCCIÓN
La atención prenatal (APN) consiste en un programa de consultas dirigidas a la gestante con el fin de prevenir, detectar y tratar en forma temprana las complicaciones del embarazo, parto y puerperio 1, razón por la cual forma parte de políticas y programas de carácter universal, con guías, protocolos e indicadores de evaluación establecidos. Para lograr los objetivos de detección temprana de los riesgos y las enfermedades que pueden afectar al binomio madre-hijo, como infecciones, trastornos de la nutrición, afecciones dentales y aspectos de carácter biopsicosocial se requiere que la gestante ingrese al programa cuanto antes. Entre más temprano reciba atención hay mejor oportunidad para prevenir, identificar y corregir a tiempo los problemas que puedan afectar su salud o la del bebé. Algunas guías recomiendan que ese ingreso se haga antes de la semana diez de gestación 1, otras antes de la semana 14 de embarazo 2. El inicio temprano de APN se considera predictor de adherencia al programa 3. En Colombia se reportó el inicio tardío de la APN en el 60 % de las muertes maternas ocurridas en el periodo 2004-2009 4; así, la evidencia muestra que el inicio tardío de la APN conlleva mayor probabilidad de ocasionar desenlaces negativos para madre e hijo 5.
Diversos estudios del ámbito internacional han identificado factores de la gestante asociados al inicio tardío de la APN, entre estos: no tener compañero estable 6, bajo nivel educativo, embarazo no deseado, no tener seguro de salud o institución regular de atención, ser menor de 20 años o mayor de 35, la multiparidad, el desempleo, vivir en zonas deprimidas socialmente o tener bajos niveles de ingreso 6-14. Al respecto, algunos autores recomiendan identificar, en cada contexto en particular, los problemas puntuales que afectan a las gestantes para orientar las estrategias de intervención 15. Es necesario proveer información a las autoridades de salud, a los tomadores de decisiones y a los prestadores de servicios de salud sobre los factores asociados al inicio tardío del control prenatal para focalizar estrategias de captación temprana de gestantes hacia el programa de APN.
En Colombia son pocos los estudios sobre el acceso al control prenatal y sus factores asociados 16-25. Respecto a la asociación entre la oportunidad del inicio del control y la condición socioeconómica de las gestantes la información local disponible tiene limitaciones respecto al tipo de población incluida, con predominio de gestantes de estratos socioeconómicos bajos 17,18 y el tipo de variable proxy utilizada para evaluar las condiciones socioeconómicas, por ejemplo: imposibilidad de pagar el transporte para asistir a la APN 19, bajos ingresos de la madre 16, y condición económica del hogar 20. Por otra parte, esta asociación no ha sido demostrada de manera consistente 16-18, además de que el punto de corte para considerar el inicio tardío tiene una amplia variabilidad 17,18,21. En consecuencia, el conocimiento sobre la relación entre inicio tardío de la APN y los factores económicos es aún limitado.
Por tanto, el objetivo primario de este estudio es hacer una aproximación a la prevalencia del inicio tardío de la APN y, secundariamente, evaluar la asociación entre el inicio tardío con el estrato socioeconómico.
MATERIALES Y MÉTODOS
Diseño y población. Se realizó un estudio de corte transversal analítico. Se incluyeron gestantes mayores de 18 años, residentes en el área urbana de Bucaramanga, procedentes de todos los estratos, pertenecientes a todos los niveles de aseguramiento, quienes fueron atendidas en instituciones prestadoras de salud (IPS), públicas y privadas, entre junio del 2014 y diciembre de 2015, y que dieron su consentimiento para participar en el estudio. Como criterio de exclusión se estableció: tener una limitación sensorial o comunicativa para contestar preguntas que impidiera responder una encuesta.
Tamaño muestral y muestreo. La hipótesis de estudio es que las gestantes que habitan en zonas clasificadas como estratos socioeconómicos bajos presentan mayor riesgo de inicio tardío de APN. Para poder detectar esta asociación se calculó un tamaño de muestra siguiendo las recomendaciones de G. Liu 26, con el uso de la rutina Statcal del programa Epi-info7 27, con una cifra de posibles elegibles de 13.521 (nacidos vivos durante 2014), una confiabilidad del 95 % y un poder del 80 % para detectar una proporción de inicio tardío de APN del 50 % y 1,1 por efecto del diseño. Con estas condiciones, el tamaño de muestra calculado fue de 411 gestantes, que permitía hallar una diferencia de proporciones de inicio tardío del 30 % entre gestantes expuestas (estratos bajos) y no expuestas (estratos altos) al inicio tardío de APN. Se realizó un muestreo por cuotas, con representación proporcional por estratos socioeconómicos, del 1 al 6, de acuerdo con la clasificación dada por la Oficina de Planeación de la ciudad de Bucaramanga. A fin de estimar la proporción de gestantes para incluir por estrato se tuvo en cuenta la proporción de partos atendidos en cada uno de estos durante el 2013, a partir de las estadísticas del Sistema de Registro Único de Afiliados (RUAF). Esas estadísticas daban cuenta de que los nacimientos provenían en 21,8 % del estrato 1; 20,2 % del estrato 2; 25,6 % del estrato 3; 18,6 % del estrato 4; 8,5 % del estrato 5, y 5,3 % del estrato 6. Proporciones según las cuales se distribuyó la muestra por recolectar, así: estrato 1, 90 gestantes; estrato 2, 83; estrato 3, 105; estrato 4, 76; estrato 5, 35; estrato 6, 22 gestantes.
Procedimiento. Las gestantes fueron contactadas en las instituciones prestadoras de servicios de salud (IPS) públicas y privadas de la ciudad, a donde acudían a realizarse pruebas de laboratorio, exámenes ecográficos o asistir a la consulta con los profesionales de salud encargados de la APN. A las gestantes contactadas se les solicitó consentimiento informado para participar. A quienes aceptaron participar se les aplicó el instrumento de recolección de datos mediante entrevista. Este correspondió a un cuestionario estructurado elaborado por los investigadores, con preguntas cerradas, estandarizadas, que evaluaba aspectos sociodemográficas, ginecoobstétricos, del aseguramiento y de la APN. Antes del inicio de la investigación se realizó prueba piloto tanto del instrumento como del proceso de recolección de datos, con 30 gestantes de todos los estratos, y se hicieron los ajustes pertinentes. Los profesionales encargados de la recolección de la información fueron un médico y una enfermera con experiencia en estudios poblacionales, quienes recibieron entrenamiento y siguieron un proceso estandarizado para el abordaje de las gestantes, la ejecución del consentimiento informado y la entrevista a las participantes. Ellos estuvieron acompañados por una de las investigadoras, encargada de garantizar la calidad del proceso y de los datos. El ingreso de gestantes a la investigación se terminó cuando se completó el tamaño de muestra proyectado para cada estrato. Las encuestas diligenciadas fueron marcadas con un código de identificación para garantizar la confidencialidad de la información. Los datos recolectados se almacenaron en una base de datos en Epidata®.
Variables medidas. Las variables que se indagaron fueron: a) de la gestante: edad, escolaridad, estado civil, tener empleo remunerado, antecedentes gine-coobstétricos, servicios de salud y lugar residencia; b) de los servicios de salud: tipo de afiliación al Sistema General de Seguridad Social en Salud (SGSSS) al momento del embarazo, asistencia a programas de planificación familiar y a consulta preconcepcional; c) del lugar de residencia: estrato de la vivienda; d) del padre del bebé: si al inicio de la APN convivía con la gestante.
La variable dependiente fue el inicio tardío de APN, definida como aquella gestante que inicia APN después de la semana 12 de gestación. La variable independiente de interés fue el estrato socioeconómico informado por la gestante, según la clasificación socioeconómica de su barrio de su residencia, dada por la Oficina de Planeación Municipal 28. El estrato socioeconómico se rige por la estratificación social creada para Colombia mediante la Ley 142 de 1994. Según el Departamento Nacional de Estadística (DANE), la estratificación socioeconómica es una clasificación de los inmuebles residenciales que agrupa la población en seis estratos con características sociales y económicas similares de acuerdo con las características físicas de la vivienda y su entorno, con el ánimo de focalizar las políticas públicas, principalmente para cobrar los servicios públicos de manera diferencial y permitir la asignación de subsidios 29. En sí misma, la estratificación se considera una aproximación a la diferencia socioeconómica jerarquizada, entre pobreza y riqueza, que divide la población en seis estratos, del 1 al 6, así: el estrato 1 es bajo-bajo, el 2 es bajo, el 3 es medio-bajo, el 4 es medio, el 5 es medio-alto, y el 6 es alto. Los estratos 1, 2 y 3 son beneficiarios de subsidios gubernamentales; los estratos 5 y 6 son contribuyentes; y el estrato 4 no es ni beneficiario ni contribuyente 30.
Análisis. Inicialmente se hizo una descripción de las variables según su escala de medición. Las variables medidas en escala de razón continua se describieron con medidas de tendencia central y dispersión, promedio, desviación estándar (DE) o mediana y recorrido intercuartil (RIQ), según si mostraran distribución normal o no, al aplicar la prueba de Shapiro-Wilks. Las variables medidas en escala ordinal y nominal se describieron en tablas de frecuencias absolutas y relativas e intervalo de confianza (IC) del 95 %. Se calculó la proporción de inicio tardío por cada estrato antes mencionado y en dos categorías: bajo (1, 2 y 3) y alto (4, 5 y 6). Se realizó un análisis bivariado entre el inicio tardío y el estrato socioeconómico, se calculó la razón cruda de prevalencias (RP) con su respectivo intervalo de confianza del 95 % (IC 95 %) y se controló por otras variables potencialmente confusoras. Aquellas que modificaran la RP cruda en más del 10 %, y cuyas probabilidades de error tipo 1 (p) fueron menores de 0,2 fueron introducidas en un modelo de regresión log-binomial, para estimar la razón de prevalencias ajustada con su respectivo IC 95 % 31,32. Todos los cálculos se realizaron es Stata14, y las diferencias se consideraron significativas si los intervalos de confianza no incluían la unidad 1 y los valores de p estaban por debajo de 0,05.
Consideraciones éticas. Tanto el protocolo de investigación como el consentimiento informado fueron avalados por los Comités de Ética de las instituciones participantes. A todas las gestantes elegibles se les pidió el consentimiento informado previo a la participación en el estudio.
RESULTADOS
Para la presente investigación se incluyeron 391 gestantes, de 425 invitadas a participar, para una proporción de no respuesta del 8 % (34 gestantes). Las razones de no participación fueron limitaciones en el tiempo para la entrevista o falta de interés en el estudio.
La edad de las participantes tuvo una mediana de 25 y un rango entre 18 y 43 años; en cuanto a la escolaridad la mediana fue de 11 años, con un rango de entre 0 y 25 años de escolaridad. Mientras que la mediana de la edad gestacional al momento de la entrevista era de 27 semanas, con rango entre 4 y 41 semanas.
Un total de 116 de las 391 participantes (29,7 %) (IC 95 %: 25,2 %-34,5 %) iniciaron la APN de manera tardía. El inicio tardío por estrato socioeconómico mostró las siguientes prevalencias: estrato 1: 32/84 (38,1 %), estrato 2: 30/75 (40 %), estrato 3: 35/96 (36,5 %), estrato 4: 16/71 (22,5 %), estrato 5: 3/47 (6,4 %) y estrato 6:1/18 (5,6 %). Como se puede ver, hubo un gradiente inverso entre la prevalencia de inicio tardío y el estrato socioeconómico. Así, entre las gestantes procedentes de estratos bajos (del 1 al 3) hubo 96 casos de inicio tardío entre 256 gestantes, prevalencia = 37,5 % (IC 95 %: 31,5-43,7), mientras que entre quienes habitan en estratos altos (del 4 al 6), se presentaron 20 casos de inicio tardío entre 135 gestantes, para una prevalencia = 14,8 % (IC 95 %: 9,3-21,9), y una razón cruda de prevalencias (RP) de 2,53 (IC 95 %: 1,64-3,91). Otros factores de riesgo asociados al inicio tardío en el análisis bivariado fueron la edad, la escolaridad menor a 12 años y la no afiliación al SGSSS. Mientras que tener pareja estable y recordar la fecha de la última regla fueron factores protectores para asistir tempranamente a la APN (tabla 1).
Tabla 1 Factores asociados al inicio tardío de la APN. Bucaramanga, 2014-2015. Análisis bivariado
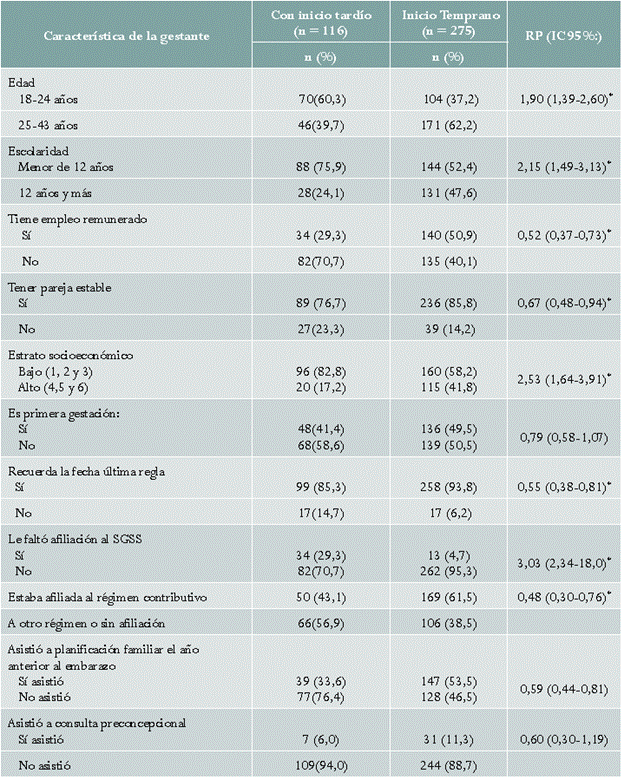
n: número de gestantes.
RP: razón de prevalencia.
IC 95 %: intervalo de confianza del 95 %.
* Asociación estadísticamente significativa.
SGSS: Sistema General de Seguridad Social en Salud.
El análisis por medio del modelo de regresión log-binomial multivariada mostró que el inicio tardío de la APN estuvo asociado al estrato socioeconómico bajo, a la falta de afiliación a la seguridad social, la baja escolaridad y la edad entre 18 a 24 años, como factores de riesgo. Mientras que recordar la fecha de la última regla y tener unión estable al momento de la APN se comportaron como factores protectores (tabla 2).
DISCUSIÓN
En este estudio se encontró una prevalencia de inicio tardío de la APN del 29,7 %. También se encontró asociación entre el inicio tardío y vivir en estrato socioeconómico bajo, falta de afiliación a seguridad social al momento del embarazo, baja escolaridad, edad de 18 a 24 años, recordar la fecha de la última regla y tener unión estable durante la APN, estos últimos como factores protectores.
Al contrastar la prevalencia de inicio tardío de la APN encontrada en este estudio, con la reportada por otros autores fuera del país, se observa que dicha prevalencia fue superior a la encontrada en Nueva Zelanda por Corbett (17 %, con inicio a las 18 semanas o más de gestación) 6, en Bélgica por Beeckman (10,8 %, después de la semana 12) 9 y Fobelest (6,1 %, después de la semana 14 de embarazo) 8, en México por Heredia (16,8 % después de la semana 14 de gestación) 13 y en Zambia por Sinyange (19 %, después de la semana 14) 7. Pero es más baja que la reportada en Myanmar por Aung (56,6 %, semana 16 de embarazo) 14, en Reino Unido por Creswell (37,5 %, después de la semana 12 de gestación) 11 y en Etiopía por Zegeye (73,8 %, después de la semana 12 de gestación) 10.
En comparación con los hallazgos de otras investigaciones realizadas en Colombia, Miranda 16, Briceño 22 y Castillo 24 reportaron la prevalencia de inicio tardío con un punto de corte de 14 semanas. La proporción de inicio tardío de nuestro estudio es superior a la encontrada por Miranda en Sincelejo (15,1 %) 16, y por Briceño a nivel nacional (25,3 %), en usuarias del régimen contributivo 22. En cambio, es inferior a la reportada a nivel nacional en usuarias del régimen subsidiado (52 %) 22, y por Castillo et al., en 13 municipios del departamento de Bolívar (36,7 %) 24. Al contrastar nuestros hallazgos con las prevalencias de inicio tardío en estudios previos en la ciudad, puede notarse que nuestros resultados son más bajos que los reportados por Ortiz et al. (50 %, inició después de la semana 12 de gestación) 18 en gestantes adolescentes del sector público, y por Ruiz, (67,2 %), con gestantes de distintos estratos y diferentes niveles de aseguramiento 21, y superior al 19 % de inicio tardío encontrado por Moya 17.
En cuanto a los factores asociados al inicio tardío del control prenatal, nuestros hallazgos respecto al nivel socioeconómico son consistentes con los encontrados por investigadores fuera de Colombia, como Corbett 6, Heredia 13, Beckam 9 y Fobeles 8, quienes también reportaron esta asociación: a más bajas condiciones socioeconómicas, más probabilidad de iniciar tardíamente la APN. En Colombia, ninguno de los estudios anteriores que indagó sobre los factores asociados al inicio tardío de la APN incluyó gestantes de todos los estratos socioeconómicos, solo incluyeron población de bajos recursos 16,22,24, lo que podría ser considerado un sucedáneo del estrato socioeconómico bajo.
También se destaca en este trabajo que la falta de seguro de salud presentó la mayor fuerza de asociación. En este sentido, nuestros hallazgos son consistentes con lo reportado por distintos autores que han abordado la APN, como por ejemplo, Rodríguez 19 Briceño 22, Castillo 24 y Vecino 25 quienes encontraron que la afiliación a un seguro de salud está asociada con el acceso y la asistencia al control prenatal. Estos resultados refuerzan el conocimiento que se tiene en el campo de los sistemas de salud, de que la tenencia de seguro es un habilitador para el acceso y uso de los servicios 33,34.
De otro lado, tener una relación estable disminuye la probabilidad de iniciar tardíamente la APN. Contrario a nuestros hallazgos, la asociación entre unión estable e inicio tardío ha sido reportada por otros estudios 6,7.
Recordar la fecha de la última menstruación como factor protector del inicio tardío podría ser reflejo de la inexistencia de irregularidades menstruales que llevaría a consultar tempranamente para descartar la presencia de embarazo.
Como fortalezas, este estudio utilizó un modelo de análisis multivariado que permitió rechazar la hipótesis de no asociación entre el estrato socioeconómico bajo y el inicio tardío de APN, ajustando por otros factores. Por otra parte, la estandarización de los instrumentos utilizados y de los procesos de recolección de la información favoreció la calidad, validez y reproducibilidad de los datos.
En este estudio se advierten ciertas debilidades que deben ser tenidas en cuenta a la hora de interpretar o generalizar los resultados. En primer lugar, las debilidades propias de un muestreo no probabilístico que no permite la generalización. Por otra parte, vivir en zonas clasificadas como de estratos socioeconómicos bajos no necesariamente refleja el estatus socioeconómico individual entre todos los residentes de un mismo estrato en Colombia 35.
Los resultados del presente estudio señalan un desafío para el sistema de salud local porque, en el marco de la Política de Atención Integral en Salud (PAIS), la nueva Ruta de Atención Integral en Salud Materno Perinatal (RIA) plantea como uno de los hitos de desempeño que la APN se inicie antes de la semana 10 de gestación.
CONCLUSIONES
Este estudio muestra que hubo inicio tardío de APN en cerca de una de cada tres gestantes. También se logró comprobar la hipótesis de que el inicio tardío está asociado al estrato socioeconómico bajo. Este hallazgo sugiere inequidades en el inicio oportuno de la APN entre las poblaciones más pobres. Las implicaciones de estos resultados apuntan a mejorar las estrategias de demanda inducida para incrementar la asistencia temprana a la APN de mujeres procedentes de los estratos socioeconómicos más bajos de la población.
AGRADECIMIENTOS
A las gestantes que participaron en la investigación. A los perinatólogos, especialistas, médicos y enfermeras que realizan APN, así como a los líderes comunitarios quienes facilitaron el acceso a las gestantes. A la Universidad Industrial de Santander (UIS) por la financiación del proyecto 1399 de la Vicerrectoría de Investigación y Extensión.
REFERENCIAS
1. Colombia. Ministerio de Salud. Colciencias. Guía de práctica clínica para la prevención, detección temprana y tratamiento de las complicaciones del embarazo, parto o puerperio. 2013. Guías 11-15 [cited 2017 jun 30]. Available in: Available in: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/INEC/IETS/Gu%C3%ADa.completa.Embarazo.Parto.2013.pdf . [ Links ]
2. República de Colombia, Ministerio de Salud. Norma técnica para la deteción temprana de las alteraciones del embarazo [cited 2018 jan 27]. Available in: Available in: https://www.minsalud.gov.co/sites/rid/Lists/BibliotecaDigital/RIDE/VS/PP/norma-tecnica-para-la-deteccion-temprana-embarazo.pdf . [ Links ]
3. Anwar I, Sami M, Akhtar N, Chowdhury ME, Salma U, Rahman M, et al. Inequity in maternal health-care services: Evidence from home-based skilled-birth-attendant programs in Bangladesh. Bulletin of the World Health Organization. 2008 [cited 2017 jun 30];86:252-9. Available in: Available in: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC2647426/ . 10.2471/BLT.07.042754 [ Links ]
4. Rodríguez-Villamizar L, Ruiz-Rodríguez M, Jaime García ML. Beneficios de combinar métodos para analizar causas de muertes maternas, Bucaramanga, Colombia. Rev Panam Salud Publica. 2011;29:213-9. https://doi.org/10.1590/S1020-49892011000400001 [ Links ]
5. Rowe RE, Garcia J. Social class, ethnicity and attendance for antenatal care in the United Kingdom: A systematic review. J Public Health Med. 2003 [cited 2017 jun 23];25:113-9. Available in: Available in: https://www.researchgate.net/publication/10673263 Social_class ethnicity_and attendance for antenatal_care in_the_United Kingdom_A_systematic_review . 10.1093/pubmed/fdg025 [ Links ]
6. Corbett S, Chelimo C, Okesene-Gafa K. Barriers to early initiation of antenatal care in a multi-ethnic sample in South Auckland, New Zealand. N Z Med J. 2014;127:53-61. [ Links ]
7. Sinyange N, Sitali L, Jacobs C, Musonda P, Michelo C. Factors associated with late antenatal care booking: population based observations from the 2007 Zambia demographic and health survey. Pan Afr Med J. 2016;25:109. https://doi.org/10.11604/pamj.2016.25.109.6873 [ Links ]
8. Fobelets M, Beeckman K, Hoogewys A, Embo M, Buyl R, Putman K. Predictors of late initiation for prenatal care in a metropolitan region in Belgium. A cohort study. M. Public Health. 2015 [visitado 2017 may 30];129:648-54. in: in: https://www.clinicalkey.es/service/content/pdf/watermarked/1-s2.0-S0033350615001237.pdf?locale = es_ES . [ Links ]
9. Beeckman K, Louckx F, Putman K. Predisposing, enabling and pregnancy-related determinants of late initiation of prenatal care. Matern Child Health J. 2011;15:1067-75. https://doi.org/10.1007/s10995-010-0652-1 [ Links ]
10. Zegeye AM, Bitew BD, Koy DN. Prevalence and determinants of early antenatal care visit among pregnant women attending antenatal care in debre berhan health institutions, central ethiopia. AJRH. 2013 [cited 2017 feb 13];17:130. Available in: Available in: https://www.ncbi.nlm.nih.gov/pubmed/24558789 . [ Links ]
11. Cresswell JA, Yu G, Hatherall B, Morris J, Jamal F, Harden A. et al. Predictors of the timing of initiation of antenatal care in an ethnically diverse urban cohort in the UK. BMC Pre gnancy and Childbirth. 2013:13:103. https://doi.org/10.1186/1471-2393-13-103 [ Links ]
12. Feijen-de Jon EI, Jansen D, Baarveld F, van der Schans CP, Ois G, Schellevis FG et al. Determinants of late and/or inadequate use of prenatal healthcare in high-income countries: a systematic review. Eur J Public Health. 2011;22:904-13. https://doi.org/10.1186/1471-2393-13-81. [ Links ]
13. Heredia-Pi I, Servan-Mori E, Darney BG, Reyes-Morales H, Lozano R. Measuring the adequacy of antenatal health care: A national cross-sectional study in Mexico. Bull World Health Organ. 2016;94:452-461. https://doi.org/10.2471/BLT.15.168302 [ Links ]
14. Aung TZ, Oo WM, Khaing W, Dar TH. Late initiation of antenatal care and its determinants: A hospital based cros s-sectional study. IJCMPH. 2016;3:900-905. https://doi.org/10.18203/2394-6040.ijcmph20160926 [ Links ]
15. Say L, Raine R. A systematic review of inequalities in the use of maternal health care in developing countries: Examining the scale of the problem and the importance of context. Public Health Reviews. Bulletin WHO. 2007;85:812-9. https://doi.org/10.2471/BLT.06.035659 [ Links ]
16. Miranda Mellado C. Factores de capacidad en el uso de control prenatal adecuado en gestantes de Sincelejo. Salud Uninorte. 2016;32:436-51. https://doi.org/10.14482/sun.32.2.9744 [ Links ]
17. Moya-Plata D, Guiza-Salazar IJ, Mora-Merchán MA. Ingreso temprano al control prenatal en una unidad materno infantil. Rev Cuid. 2010;1:44-52. https://doi.org/10.15649/cuidarte.v1i1.73 [ Links ]
18. Ortiz R, Anaya NI, Sepúlveda C, Torres SJ, Camacho P. Caracterización de las adolescentes gestantes de Bucaramanga, Colombia. Un estudio transversal. MedUnab, 2005 [cited 2017 jul 2];8:71-7. Available in: Available in: http://revistas.unab.edu.co/index.php?journal=medunab&page=article&op=viewArticle&path%5B%5D=187 . [ Links ]
19. Rodríguez-Páez FG, Jiménez-Barbosa WG, Jiménez-González CA, Coral-Córdoba AE, Ramírez-Solano PC, Ramos-Navas NR. Efecto de las barreras de acceso sobre la asistencia a citas de programa de control prenatal y desenlaces perinatales. Rev Gerenc Polít Salud. 2014;13:212-27. https://doi.org/10.11144/Javeriana.rgyps13-27.ebas [ Links ]
20. Aguado LF, Girón LE, Osorio AM, Tovar LM, Ahumada JR. Determinantes del uso de los servicios de salud materna en el Litoral Pacífico colombiano. Rev Latinoam Cienc Soc Niñez Juv. 2007;5:1-36. [ Links ]
21. Ruiz M, Cristancho LP, Ramírez C. Características del programa de control prenatal en instituciones de salud públicas de Bucaramanga. Médicas UIS. 2001;15:159-68. [ Links ]
22. Brice-o-Ayala L, Pinzón-Rondón AM, Zárate-Ardila CJ. Acceso, seguridad e integralidad en registros de gestantes colombianas entre los años 2007 al 2009. Rev Cienc Salud. 2015;13:355-67. https://doi.org/10.12804/revsalud13.03.2015.03 [ Links ]
23. Miranda C, Castillo IY. Factores de necesidad asociados al uso adecuado del control prenatal. Rev Cuid. 2016;7:1345-51. https://doi.org/10.15649/cuidarte.v7i2.340 [ Links ]
24. Castillo IY, Fortich LM, Padilla J, Monroy MA, Morales Y, Ahumada AM. Factores asociados al uso adecuado del control prenatal en 13 municipios de Bolívar, Colombia. Rev Cubana Enfermer. 2017 [cited 2018 mar 9];33. Available in: Available in: http://www.revenfermeria.sld.cu/index.php/enfarticle/view/840/230 . [ Links ]
25. Vecino-Ortiz AI. Determinants of demand for antenatal care in Colombia. Health Policy. 2008;86:363-372. https://doi.org/10.1016/j.healthpol.2007.12.002 [ Links ]
26. Liu G. Sample surveys. En: Gail MH, Benichou J. Editors. Encyclopedia of Epidemiologic Methods. Armitage P, Colton T. Sussex: Wiley and Sons; 2000. p. 794-812. [ Links ]
27. CDC. Epi-InfoTM. 2017 [cited 2017 jun 10]. Available in: Available in: https://www.cdc.gov/epiinfo/index.html . [ Links ]
28. Bucaramanga. Plan de Ordenamiento Territorial [cited 2017 jun 30]. Available in: Available in: http://www.concejodebucaramanga.gov.co/planordenamientoterritorial/tomo2.pdf . [ Links ]
29. Colombia, Departamento Administrativo Nacional de Estadística (DANE). Estratificación socioeconómica para servicios públicos domiciliarios [cited 2018 jan 29]. Available in: Available in: http://www.dane.gov.co/index.php/servicios-al-ciudadano/servicios-de-informacion/estratificacion-socioeconomica . [ Links ]
30. Colombia. Departamento Nacional de Planeación. Ministerio de Hacienda y Crédito Público. Evaluación de la estratificación socioeconómica como instrumento de clasificación de los usuarios y herramienta de asignación de subsidios y contribuciones a los servicios públicos domiciliarios. Informe institucional, enero 10 de 2008 [cited 2018 jan 29]. Available in: Available in: http://www.dane.gov.co/files/geoestadistica/Evaluacion_Estratificaicon.pdf [ Links ]
31. Barros AJD, Hirakata VN. Alternatives for logistic regression in cross-sectional studies: An empirical comparison of mode ls that directly estimate the prevalence ratio [cited 2018 mar 9]. Available in: Available in: httt/publication/26382727_Alternatives_for_logistic_regression_in_cross-sectional_studies_an_empirical_comparison_of_models_that_directly_estimate_the_prevalence_ratio . [ Links ]
32. Espelt A, Marí-Dell'Olmo M, Penelo E, Bosque-Prous M. Estimación de las razones de prevalencia con distintos modelos de regresión: ejemplo de un estudio internacional en investigación de las adicciones. Adicciones. 2017 [cited 2018 mar 9];29:105-12. Available in: Available in: http://www.adicciones.es/index.php/adicciones/article/view/823 . [ Links ]
33. Andersen R. Revisiting the behavioral model and access to medical care: Does it matter? J Health Soc Behav. 1995 [cited 2017 jun 29];36:1-10. Available in: Available in: http://www.jstor.org/stable/2137284?seq=1#page scantab_contents . [ Links ]
34. Travassos C, Martins M. A review of concepts in health services access and utilization. Cad Saúde Pública. 2004;20 (Supl 2):S190-S198. [ Links ]
35. Poeran J, Maas AFG, Birnie E, Denktas S, Steegers EAP, Bonsel GJ. Social deprivation and adverse perinatal outcomes among Western and Non-Western pregnant women in a Dutch urban population. Soc Sci Med. 2013 [cited 2018 mar 9];83:42-9. Available in: Available in: https://www.ncbi.nlm.nih.gov/pubmed/23465203 . [ Links ]
Recibido: 03 de Julio de 2017; Aprobado: 13 de Marzo de 2018











 text in
text in