Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Obstetricia y Ginecología
versão impressa ISSN 0034-7434versão On-line ISSN 2463-0225
Rev Colomb Obstet Ginecol vol.69 no.2 Bogotá abr./jun. 2018
https://doi.org/10.18597/rcog.3056
Investigaciones originales
Prevalencia de diabetes mellitus gestacional por curva de tolerancia a la glucosa en las semanas 24 a 28. Cohorte prospectiva en Armenia, Colombia, 2015-2016
1Obstetrician and Gynaecologist, Masters in Education, Associate Professor, Universidad del Quindío, Armenia (Colombia). bruiz58@yahoo.com.mx
2 Physician, Epidemiologist; PhD in Preventive Medicine and Public Health, Associate Professor, Universidad del Quindío, Armenia (Colombia). angelalilianal@uniquindio.edu.co
3 Nurse. Coordinator of the Outpatient Care Centre, Redsalud, Armenia (Colombia). rochi.enfer@gmail.com
Objetivo:
determinar, por curva de tolerancia a la glucosa (CTG), la prevalencia de diabetes mellitus gestacional (DMG) que se inicia en el segundo o tercer trimestre del embarazo, y explorar la relación con resultados del embarazo en gestantes de Armenia.
Materiales y métodos:
estudio prospectivo en cohorte de gestantes que consultaron a un centro de atención de primer nivel en Armenia, para control prenatal antes de la semana 14 y firmaron el consentimiento informado. Se excluyeron gestantes con hipertensión o diabetes previa al embarazo, o condiciones que pudieran alterar la HbA1c. Se midieron glicemia y HbA1c al ingreso, y curva de tolerancia a la glucosa (CTG) con 75 g semanas 24-28, y resultados perinatales y maternos al parto. Se hace análisis descriptivo y se presenta la prevalencia de DMG.
Resultados:
de un total de 372 gestantes candidatas a ingresar al estudio se detectaron dos casos (0,5 %) de diabetes mellitus previa al embarazo. De las 370 que cumplieron los criterios de selección, un total de 43 (11,6 %) presentaron aborto, otras 36 (9,7 %) se retiraron antes de la semana 24; de las 291 restantes, 35 (12 %) no se realizaron la CTG, por lo que se tomó la CTG en 256 gestantes, de las cuales se encontró CTG anormal en 12 casos, para una prevalencia de DMG de 4,7 % (12/256).
Conclusiones:
la prevalencia de DMG fue del 4,7 % en la población estudiada, podría haber subestimación de la frecuencia por pérdidas antes de la semana 24. No se encontraron resultados perinatales adversos en este grupo de gestantes.
Palabras clave: hemoglobina A glicosilada; diabetes gestacional; diabetes mellitus.
Objective:
To determine the prevalence of gestational diabetes mellitus that appears during the second or the third trimester of pregnancy using a glucose tolerance test, and to explore the relationship with pregnancy outcomes in pregnant women in Armenia.
Materials and methods:
Prospective cohort study in pregnant women coming to a Level I clinic in Armenia for prenatal care before 14 weeks of gestation who signed the informed consent. Pregnant women with hypertension or existing diabetes before pregnancy or with conditions that could alter HbA1c were excluded. Consecutive sampling: Blood sugar and HbA1c were measured on admission and the glucose tolerance test with 75 g was measured at 24-28 weeks; perinatal and maternal outcomes were measured at the time of delivery. A descriptive analysis is performed and the prevalence of gestational diabetes mellitus is presented.
Results:
Of a total of 372 candidates to enter the study, there were two cases (0.5%) of pre-gestational diabetes mellitus. Of the 370 pregnant women who met the selection criteria, 43 (11.6%) had a miscarriage, and 36 (9.7%) were lost to follow-up before 24 weeks; of the remaining 291 women, 35 (12%) did not undergo the glucose tolerance test. The glucose tolerance test was performed in 256 pregnant women and it was abnormal in 12 cases, for a prevalence of gestational diabetes mellitus of 4.7% (12/256).
Conclusions:
The prevalence of gestational diabetes mellitus was 4.7% in the study population, although frequency may have been underestimated due to losses before 24 weeks. No adverse perinatal outcomes were found in this group of pregnant women.
Key words: Glycosilated haemoglobin A; gestational diabetes mellitus
INTRODUCCIÓN
La diabetes mellitus gestacional (DMG) ha sido definida usualmente como “intolerancia a los carbohidratos que se descubre o se manifiesta por primera vez durante la gestación”1. En Colombia se ha reportado una prevalencia de DMG que oscila entre 1,432, y 6,3 %3; en la actualidad, las publicaciones internacionales estiman una prevalencia entre 10,3 %4 y 15 %5. Un 5 % corresponde a diabéticas tipo II, 7,5 % son tipo 1 que quedan en embarazo, y el restante 87,5 % son verdaderas diabetes del embarazo6. Recientemente se ha enfatizado en la diferencia que implica el diagnóstico de diabetes mellitus (DM) previa al embarazo, que se diagnostica en el embarazo temprano, o diabetes manifiesta con respecto al diagnóstico de DM que inicia en el embarazo, puntualizando en que la primera cursa con cifras de glucosa más elevadas, lo que a su vez origina mayor posibilidad de complicaciones y manejos farmacológicos7. De hecho, en la actualidad, la American Diabetes Association (ADA) define la DMG o diabetes de inicio en el embarazo como: “Diabetes diagnosticada en segundo y tercer trimestre, que no sea una diabetes manifiesta”8.
La diabetes de inicio en el embarazo es más común en obesas, con antecedentes personales o familiares de diabetes, o con antecedentes de muerte fetal, o recién nacidos macrosómicos9,10.
Por otra parte, las gestantes con DMG tienen con mayor frecuencia complicaciones maternas como preeclampsia, presente en 10 a 25 % de casos de DMG11-14. También la frecuencia de cesáreas es más alta en la embarazada diabética, principalmente por la macrosomía fetal15,16, que es a su vez la complicación perinatal más importante de la DMG. La macrosomía fetal es definida como el “peso del recién nacido mayor de 4.000 g”16, aunque algunos establecen un límite mínimo de 4.500 g17.
En Colombia, el diagnóstico de DMG según las Guías de Práctica Clínica para la prevención, detección temprana y tratamiento de las alteraciones del embarazo parto y puerperio, publicadas por el Ministerio de Salud y Protección Social en 201318, y la Guía de Práctica Clínica para el diagnóstico, tratamiento y seguimiento de diabetes gestacional, en 201619, recomiendan practicar a todas las gestantes una prueba de tolerancia oral a la glucosa (CTG), con 75 g de glucosa, entre las semanas 24-28 del embarazo, con los siguientes umbrales diagnósticos: ayunas ≥ 92 mg/dl, 1 hora poscarga ≥ 180 mg/dl, y 2 horas poscarga ≥ 153 mg/dl, de acuerdo con lo recomendado por la International Association of Diabetes and Pregnancy Study Groups (IADPSG)20, que modificó el sistema tradicional de diagnóstico llamado de “dos pasos”, que utilizaba prueba de tamizaje en las semanas 24-28 de gestación, con carga de glucosa de 50 g y límite normal < 140 mg/dl 1 hora poscarga (test de O`Sullivan), sometiendo a las gestantes con resultado anormal a otra prueba de carga de glucosa de 100 g, en la cual dos valores alterados confirmaban el diagnóstico21.
Teniendo en cuenta que si el diagnóstico se realiza durante la gestación temprana se considera como diabetes manifiesta y no como DMG22-24, y que diversos estudios confirman los beneficios de la intervención temprana de la DM durante el embarazo, con medidas nutricionales y ejercicio físico para disminuir los resultados adversos del embarazo15,25, ha sido de interés investigativo la búsqueda de marcadores tempranos de diagnóstico y de pronóstico de la DM en el embarazo, como la glicemia en ayunas en la gestación temprana26, y la medición de la hemoglobina glicosilada (HbA1c)27.
La medición de HbA1c se ha utilizado como prueba de seguimiento del control de la DM28; sin embargo, fue aprobada en el 2010 para diagnóstico de DM cuando se tiene un nivel ≥ 6,5 %, siempre y cuando se utilice una prueba diagnóstica certificada por el National Glycohemoglobin Standardization Program (NGSP), estandarizada con el ensayo de referencia Diabetes Control and Complications Trial (DCCT)29. La HbA1c no se altera con cambios en la dieta, no amerita ayuno, es estable a temperatura ambiente, y varía poco entre exámenes30; puede resultar falsamente elevada en caso de uso de salicilatos, diuréticos, hipertrigliceridemia, policitemia y esplenectomía, y falsamente baja en postransfusión, hemodiálisis, anemia hemolítica, uso de VIT “C” y “E”31,32.
En Colombia, si bien se ha estudiado el posible papel de marcadores tempranos33, así como los factores de riesgo(3,10) y la prevalencia2,3 de DMG, las investigaciones se han realizado en poblaciones sometidas a las pruebas diagnósticas tradicionales y no al uso de los nuevos umbrales sugeridos en la guía nacional, ni mediante el uso la HbA1c; tampoco se han dirigido a identificar quiénes tienen diabetes manifiesta y quiénes realmente presentan DMG. La utilización de los nuevos criterios diagnósticos para DMG en las gestantes tiene varios aspectos por evaluar: la frecuencia local de diabetes manifiesta o de inicio en el primer trimestre del embarazo, la incidencia de diabetes de inicio en el segundo o tercer trimestre, la medición de resultados adversos maternos y perinatales del embarazo en cada categoría34, y las implicaciones económicas para el sistema de salud35.
El objetivo del estudio es hacer una aproximación a la prevalencia de DMG y sus complicaciones así como también de la prevalencia de DM manifiesta en primer trimestre del embarazo.
MATERIALES Y MÉTODOS
Diseño y población. Estudio prospectivo de cohorte en gestantes con 14 o más años cumplidos, que consultaron antes de la semana 14 de gestación y aceptaron participar en el estudio, quienes ingresaron a control prenatal (CPN) en el periodo de febrero de 2015 a julio de 2016, a un centro de atención de primer nivel de la red pública de Redsalud, que atiende población adscrita al régimen de aseguramiento subsidiado por el Estado, de la cuidad de Armenia, capital del departamento del Quindío, ubicado en la región central de Colombia. Se excluyeron aquellas con hipertensión arterial, diabetes conocida o confirmada al momento del ingreso con HB glicosilada > 6,5 %, ingestión de medicamentos (salicilatos, vitamina E y C), o condiciones médicas (anemia, hemoglobinopatías, esplenectomía, insuficiencia renal) que afectaran los resultados de HbA1c. Muestreo consecutivo. Se calculó el tamaño de la muestra de 249 pacientes con base en una población total de 1.600 gestantes atendidas por año: abortos 10 %: subtotal 1.440; el 40 % captadas antes de la semana 14: N = 576. Prevalencia estimada de diabetes en el embarazo del 6 %. Nivel de confianza 95 % para tres grupos de edad y pérdida del 10 %.
Procedimiento. Una auxiliar de enfermería, con experiencia previa en el proceso de captación de pacientes y diligenciamiento de formularios, quien recibió entrenamiento en el cálculo de la edad gestacional al ingreso y la verificación de los criterios de inclusión y exclusión, captó las candidatas por ingresar al estudio al momento de su llegada al laboratorio de la institución prestadora de servicios de salud (IPS). A quienes cumplían con los criterios de selección y aceptaron participar en el estudio, se les explicaron los objetivos del proyecto y se les solicitó el diligenciamiento del consentimiento informado. Posteriormente se les tomaron las muestras de laboratorio y se obtuvo información sociodemográfica y clínica. Para el cálculo de la edad gestacional se tuvo en cuenta la fecha de la última menstruación y los resultados de las ecografías practicadas en el primer trimestre. Se midieron la glicemia y la hemoglobina glicosilada HbA1c al ingreso. Para ello, a cada gestante se le tomó una muestra de sangre en ayunas para glicemia y HbA1c en tubos separados, que se procesaron de inmediato; la glucosa se procesó en el laboratorio del centro de atención, la HbA1c fue procesada en un laboratorio de referencia que realizaba de inmediato la prueba: D-10-TM Hemoglobin A1c Program (Bio-Rad Laboratories), la cual garantiza el cumplimiento de los estándares internacionales (certificada por el NGSP como prueba trazable por el DCCT). Los resultados fueron entregados diariamente al centro de atención, haciendo énfasis en los anormales; cuando la HbA1c fue ≥ 6,5 %, se tomó una segunda muestra, y la persistencia de este valor se consideró un resultado anormal de la prueba, por lo que estas pacientes fueron excluidas del estudio. Además, se tomó la curva de tolerancia a la glucosa (CTG) con 75 g, a las semanas 24-28, con tres muestras: ayunas, una y dos horas poscarga de glucosa, umbrales diagnósticos: 92 mg/dl en ayunas, 180 una hora y 153 a las 2 horas; un valor alterado confirmaba el diagnóstico de DMG. La información referente a los resultados de laboratorio y los hallazgos del examen físico fue registrada en la historia clínica y en un formato especial diseñado por los investigadores. Las pacientes fueron seguidas hasta el final del embarazo, y en los casos que lo ameritaron se estableció comunicación telefónica con la paciente para obtener o corroborar información. Los investigadores no participaron en el proceso de atención final.
Variables medidas. Edad, IMC al ingreso, aumento de peso materno, peso del neonato, preeclampsia, operación cesárea primaria (cesárea no iterativa), macrosomía (peso del neonato ≥ 4.000 g). Se consideró diabetes manifiesta un resultado confirmado de HbA1c ≥ 6,5 %, o glicemia en ayunas al ingreso ≥ 126 mg/dl. Se consideraron resultados adversos del embarazo: preeclampsia, operación cesárea primaria y macrosomía.
Análisis. Se realizó en el programa SPSS 19.0, se hizo análisis univariado descriptivo calculando frecuencias relativas; se calculó la prevalencia de diabetes gestacional en las pacientes que presentaron curva alterada a partir de la semana 24, utilizando como denominador las participantes que se realizaron la prueba. A las variables cuantitativas se les determinó la normalidad mediante la prueba Kolmogorov-Smirnov y, de acuerdo con la distribución encontrada, se calcularon medidas de tendencia central y dispersión en variables continuas.
Aspectos bioéticos. La investigación fue aprobada por el Comité de Bioética de la Facultad Ciencias de la Salud de la Universidad del Quindío. Se solicitó la firma del consentimiento informado y se garantizó la confidencialidad del manejo de la información. Las pacientes con resultados anormales de las pruebas diagnósticas al inicio del estudio, o en las semanas 24 a 28 (glicemia, HbA1c, CTG), eran incluidas en el protocolo de atención a gestantes de alto riesgo de la IPS, donde eran manejadas por el personal médico y de nutrición especializado de la institución.
RESULTADOS
De un total de 372 gestantes candidatas a ingresar al estudio, se detectaron dos casos (0,5 %) de diabetes mellitus pregestacional, por presentar HbA1c mayor de 6,5 % en la primera muestra, confirmada en segunda muestra (valores de 9,5 y 9,8 %); además, las dos presentaron glicemia en ayunas > 126 mg/dl.
De las 370 que cumplieron los criterios de selección, un total de 43 (11,6 %) presentaron aborto, otras 36 (9,7 %) se retiraron antes de la semana 24; de las 291 restantes, 35 gestantes (12 %) no se realizaron la CTG. De esta manera, un total de 256 pacientes recibieron la prueba de CTG y HbA1c.
Ingresaron al estudio 370 gestantes, con una edad media de 22,9 años (DS ± 6,1), la mayoría amas de casa, del régimen subsidiado, entre 18 y 35 años. El IMC promedio al ingreso fue 24,2 (DS ± 6,1), el 35,3 % tuvo IMC de ≥ 25 (tabla 1).
Tabla 1 Distribución según antecedentes y hallazgos en primer trimestre en mujeres gestantes evaluadas para diabetes mellitus gestacional en Armenia, Colombia, 2015- 2016
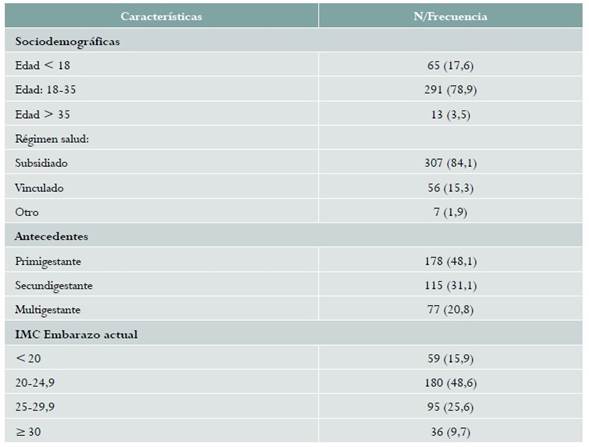
Fuente: datos del estudio
Resultados de la glicemia, HbA1c y CTG. El promedio de glicemia al ingreso fue de 82,3 mg/dl (DS ± 7,8). Un 11,6 % presentó glicemia al ingreso ≥ 92 mg/dl, de ellas solo una tuvo alterada la CTG realizada en las semanas 24-28. En el grupo de pacientes con glicemia al ingreso ≥ 92 mg/dl se observaron cifras de HbA1c notoriamente mayores: 5,7 frente a 5,2. El promedio de HbA1c fue 5,1 % (DS ± 0,4). De las 256 que se realizaron la CTG en la semana 24 a 28, 12 tuvieron algún resultado anormal, para una prevalencia de DMG de 4,7 % (12/256).
Resultados en la madre y el recién nacido. Se realizó seguimiento hasta el parto en 283 gestantes. La incidencia de preeclampsia en el grupo de mujeres estudiadas fue de 2,1 %; no se presentó preeclampsia ni macrosomía fetal en ninguna de las mujeres con DMG; se realizó cesárea a 21,9 %, mientras que en el grupo de DMG se realizó cesárea en el 33,3 %; hubo neonato macrosómico en 3,5 %, y la incidencia de membrana hialina fue de 0,7 %, no hubo ningún caso en el grupo de DMG. Las causas de cesárea más frecuentes fueron: distocia y desproporción cefalopélvica.
DISCUSIÓN
En el presente trabajo, la prevalencia de DMG fue de 4,7 % (12 de 256). De acuerdo con el resultado de la CTG con 75 g en las semanas 24 a 28, se pudo evidenciar la presencia de dos casos de diabetes manifiesta en el primer trimestre (excluidas del estudio), en pacientes que desconocían su estado diabético y cuyos antecedentes no lo hacían sospechar, lo que arroja una prevalencia de diabetes manifiesta de 0,5 % de acuerdo con la recomendación de la Organización Mundial de la Salud (OMS), en el sentido de investigar la posibilidad de DM en primer trimestre7. La incidencia de preeclampsia fue de 2,1 %, feto macrosómico en 3,5 % y la membrana hialina de 0,7 %.
Los niveles promedio de la glicemia en ayunas en primer trimestre (82,3 mg/dl) se encontraron ligeramente superiores a lo reportado en la literatura34,36. Aunque estudios recientes se enfocan en la utilidad de la HbA1c para el diagnóstico de DMG27,37,38, en el presente estudio solo hubo dos casos con HbA1c ≥ 6,5 %.
El diagnóstico de DMG ha sido tradicionalmente tema de controversia39. La prevalencia del diagnóstico de DMG se ha incrementado con la difusión de los criterios de la IADPSG40. En la revisión de la literatura, Brown et al. reportan una prevalencia de DMG que varía entre 3,5 y 45,3 %. Esta es inferior a la informada por por Sacks et al.41 en un análisis retrospectivo del estudio HAPO (Hyperglycemia and Adverse Pregnancy Outcome) quienes reportan una prevalencia que varió entre el 9,3 y el 25,5 %, y lo informado por el Duran et al.42 que informan una prevalencia de DMG del 35,5 %, sin embargo, en dicho estudio la edad promedio de las pacientes fue notoriamente más alta que en el nuestro (33 vs. 22,9); además, la población hispánica incluida (34,4 %) fue menor que la caucásica (62 %). Por otra parte, el estudio de Mayo et al.4, que señala un aumento en la prevalencia de DMG del 3,2 al 10,3 % con la utilización de los nuevos umbrales diagnósticos, lo hace en forma retrospectiva, sobre una población sometida a la prueba tradicional de “dos pasos” y no a la prueba con 75 g. Las diferencias con los resultados de nuestro estudio podrían estar relacionadas con una posible subestimación de la frecuencia por las pérdidas en el seguimiento o por corresponder a factores intrínsecos, no investigados, de nuestra población. Nuestros datos tienen como limitación, para hacer comparaciones con estudios previos en Colombia, que los estudios de prevalencia de DMG publicados en las últimas dos décadas habían tomado como base el sistema de dos pasos sugerido por la ADA21.
Respecto a las complicaciones maternas, nuestros datos son similares a los reportados por Hirst en Vietnam en una población de 386 mujeres con diagnóstico de DMG por criterios IADPSG, con un IMC del 21,1 % en los que informan una frecuencia del 2,1 % de preeclampsia, feto grande para edad gestacional de 16 %, e ingreso a la UCI de 4 %43. A su vez, son inferiores a los informados por Crowther et al. en 510 mujeres con DMG diagnosticada por una sola medición a las semanas 24-28 sin tratamiento, con una incidencia de preeclampsia del 19 %, de macrosomía fetal del 21 %, y de síndrome de dificultad respiratoria del RN del 4 %. Este estudio fue hecho en población australiana con una mediana de un IMC de 2644.
Como debilidades del estudio está el pequeño tamaño de muestra que nos llevó a una baja población de mujeres con DMG, lo que afectó la evaluación de la frecuencia de las complicaciones de la condición. Por otra parte, las pérdidas de datos en el seguimiento (33 %) podrían llevar a una subestimación de la prevalencia de DMG y sus complicaciones. Estas estuvieron relacionadas con la presencia de aborto espontáneo (11,6 %), que estuvo en un rango similar al reportado en publicaciones internacionales45,46. Otra causa de pérdidas fue la deserción de 36 pacientes (9,67 %), principalmente por el paso de estas, de las aseguradoras del régimen subsidiado al régimen contributivo, que hace que las pacientes cambien de institución de salud, y de las pacientes (12,3 %) que no acudieron a la prueba de CTG entre las semanas 24 a 28. Otra debilidad fue la imposibilidad de saber si la paciente fue valorada y sometida a seguimiento por nutrición, lo que nos habría dado luces sobre la baja incidencia de complicaciones materno-perinatales, dado que en la institución este servicio depende de la entidad aseguradora.
Como fortalezas se encuentra que a todas las gestantes se les practicó la prueba de HbA1c y la glicemia al ingreso; las muestras de HbA1c se procesaron de acuerdo con los estándares internacionales, y los resultados se informaron el mismo día a los investigadores y de inmediato al centro de atención; fue posible realizar la segunda prueba confirmatoria en todas las gestantes, con resultado inicial de HbA1c ≥ 6,5 %.
CONCLUSIONES
La prevalencia de DMG en esta muestra, de acuerdo con el resultado de la CTG con 75 g en el periodo 24-28 semanas, fue de 4,7 % (12/256). Se requieren estudios poblacionales para poder hacer estimaciones con mayor precisión y validez para poder hacer una mejor aproximación a la magnitud del problema en Colombia.
REFERENCIAS
1. Vidaeff A, Yeomans E, Ramón S. Gestational diabetes: A field of controversy. Obst Gynecol Surv. 2003;58:759-69. https://doi.org/10.1097/01.OGX.0000093782.25261.AC [ Links ]
2. Cortés H, Ocampo I, Villegas A. Prevalencia de diabetes mellitus gestacional en una población de Medellín de 1999-2000. Valor predictivo positivo de la prueba tamiz y comparación con los criterios de la NDDG y la ADA. Rev Colomb Obstet Ginecol. 2002;53:81-5. [ Links ]
3. Burbano-López R, Castaño-Castrillón J, González-Castellanos L, González-Henao H, Quintero-Ospina J, Revelo-Imbacuan L, et al. Frecuencia de diabetes mellitus gestacional y factores de riesgo en gestantes atendidas en clínicas de Assbasalud ESE, Manizales (Colombia), 2011-2012: estudio de corte transversal. Rev Colomb Obstet Ginecol . 2014;65:338-45. https://doi.org/10.18597/rcog.38 [ Links ]
4. Mayo K, Melamed N, Vandenberghe H, Berger H. The impact of adoption of the International Association of Diabetes in Pregnancy Study Group criteria for the screening and diagnosis of gestational diabetes. Am J Obstet Gynecol. 2015;212:224.e1-e9. [ Links ]
5. Ethridge J, Catalano P, Waters T. Perinatal outcomes associated with the diagnosis of gestational diabetes made by the international association of the diabetes and pregnancy study groups criteria. Obstet Gynecol. 2014;124:571-8. [ Links ]
6. National Institute for Health and Care Excellence. Diabetes in pregnancy: Management of diabetes and its complications from preconception to the postnatal period. NICE guideline Published: 25 February 2015. https://www.nice.org.uk/guidance/ng3. [ Links ]
7. World Health Organization. Diagnostic criteria and classification of hyperglycaemia first detected in pregnancy. WHO/NMH/MND/13.2 2013. [ Links ]
8. American Diabetes Association. Classification and Diagnosis of Diabetes. Diabetes Care. 2015;38:S8-S16. [ Links ]
9. Buchanan T, Xiang A. Gestational diabetes mellitus. J Clin Invest. 2005;115:485-91. [ Links ]
10. Campo-Campo M, Posada-Estrada G. Factores de riesgo para diabetes gestacional en población obstétrica en tres instituciones de Medellín, Colombia. Estudio de casos y controles. Rev Colomb Obstet Ginecol. 2012;63:114-8. [ Links ]
11. Ortiz CE, Carrillo M. La embarazada diabética. Aspectos fisiopatológicos. Revista Controversias en Ginecología y Obstetricia. 2003;11:1380-8. [ Links ]
12. Murphy H. Gestational Diabetes: what’s new? Medicine. 2010;38:676-8. [ Links ]
13. McCance D. Pregnancy and diabetes. Best Pract Res Clin Endocrinol Metab. 2011;25:945-58. [ Links ]
14. Yogev Y, Xenakis EM, Langer O. The association between preeclampsia and the severity of gestational diabetes: The impact of glycemic control. Am J Obstet Gynecol. 2004;191:1655-60. https://doi.org/10.1016/j.ajog.2004.03.074 [ Links ]
15. Whitelaw B, Gayle C. Gestational diabetes. Obstet Gynaecol Reprod Med. 2010;21:41-6. https://doi.org/10.1016/j.ogrm.2010.11.001 [ Links ]
16. Chauhan S, Grobman W, Gherman R, Chauhan V, Chang G, Magann E, et al. Suspicion and treatment of the macrosomic fetus: A review. Am J Obstet Gynecol. 2005;193:332-46. https://doi.org/10.1016/j.ajog.2004.12.020 [ Links ]
17. Bernstein I. Fetal body composition. Review. Curr Opin Clin Nutr Metab Care. 2005;8:613-7. [ Links ]
18. Ministerio de Salud y Protección Social. Guía de Práctica Clínica (GPC) para la prevención, detección temprana y tratamiento de las complicaciones, del parto o puerperio. 2013. http://gpc.minsalud.gov.co/GPC_SITES/REPOSITORIO/CONV_500/GPC_EMBARAZO/GPC_EMBARAZO_COMPLETA.ASPX [ Links ]
19. Ministerio de Salud y Protección Social. Guía de Práctica Clínica (GPC) para el diagnóstico, tratamiento y seguimiento de la Diabetes Gestacional 2016. http://gpc.minsalud.gov.co/gpc_sites/repositorio/conv_637/gpc_diabetes/gpc_diabetes_gestacional_completa.aspx [ Links ]
20. International Association of Diabetes and Pregnancy Study Groups Recommendations on the diagnosis and Classification of Hyperglycemia in Pregnancy. Diabetes Care. 2010;33:676-82. https://doi.org/10.2337/dc09-1848. [ Links ]
21. American Diabetes Association. Standards of Medical Care in Diabetes. Diabetes Care. 2005;28:S4-S36. [ Links ]
22. World Health Organization. Use of glycated haemoglobin (HbA1c) in the diagnosis of diabetes mellitus: abbreviated report of a WHO Consultation. Diabetes Research and Clinical Practice. 2011;93:299-309. https://doi.org/10.1016/j.diabres.2011.03.012 [ Links ]
23. American Diabetes Association. Standards of Medical Care in Diabetes. Diabetes Care. 2011;34:S1-S61. [ Links ]
24. Blumer I, Hadar E, Hadden D, Jovanovic L, Mestman J, Murad M, et al. Diabetes and pregnancy: An Endocrine Society Clinical Practice Guideline J Clin Endocrinol Metab. 2013;98:4227-49. [ Links ]
25. Márquez J, Monterrosa A, Romero I, Arteta C. Diabetes gestacional: estado actual en el tamizaje y diagnóstico. Rev Cienc Biomed. 2011;2:297-304. [ Links ]
26. Riskin-Mashiah S, Younes G, Damti A, Auslender R. First-trimester fasting hyperglycemia and adverse pregnancy outcomes. Diabetes Care. 2009; 32:1639-43. https://doi.org/10.2337/dc09-0688 [ Links ]
27. Amylidi S, Mosimann B, Stettler C, Fiedler G, Surbek D, Raio L. First-trimester glycosylated hemoglobin in women at high risk for gestational diabetes. Acta Obstet Gynecol Scand. 2016;95:93-7. https://doi.org/10.1111/aogs.12784 [ Links ]
28. Peacock I. Glycosylated haemoglobin: Measurement and clinical use. Review Article. J Clin Pathol. 1984;37:841-51. [ Links ]
29. Gillet M. International expert committee report on the role of the A1C assay in the diagnosis of diabetes. Diabetes Care. 2009;32:1327-34. https://doi.org/10.2337/dc09-9033 [ Links ]
30. Drzewoski J, Drozdowska A. Could glycated hemoglobin be used as a diagnostic tool in diabetes mellitus? Pol Arch Med Wewn. 2010;120:109-13. [ Links ]
31. Homa K, Majkowska L. Difficulties in interpreting HbA1c results. Pol Arch Med Wewn. 2010;120:148-54. [ Links ]
32. Herman W, Fajans S. Hemoglobin A1c for diagnosis of diabetes. Practical considerations. Pol Arch Med Wewn . 2010;120:37-41. [ Links ]
33. Ruiz-Hoyos B, Giraldo-Garcia A, Landazuri P. Niveles de leptina en la primera y segunda mitad del embarazo en gestantes de Armenia, Colombia, 2011. Estudio de cohorte. Rev Colomb Obstet Ginecol. 2014;65:41-6. https://doi.org/10.18597/rcog.78 [ Links ]
34. Riskin-Mashiah S, Damti A, Younes G, Auslander R. Normal fasting plasma glucose levels during pregnancy: A hospital-based study. J Perinat Med. 2011;39:209-11. [ Links ]
35. Leary J, Pettitt D, Jovanovi L. Gestational diabetes guidelines in a HAPO world. Best Practice & Research. Clinical Endocrinology & Metabolism. 2010;24;673-85. [ Links ]
36. The HAPO Study Cooperative Research Group. Hyperglycemia and adverse pregnancy outcomes. N Engl J Med. 2008;358:1991-2002. [ Links ]
37. Kwon S, Kwon J, Park Y, Kim Y, Lim J. HbA1c for diagnosis and prognosis of gestational diabetes mellitus. Diabetes Res Clin Pract. 2015;110:38-43. https://doi.org/10.1016/j.diabres.2015.07.014 [ Links ]
38. Khalafallah A, Phuah E, Al-Barazan A, Nikakis I, Redford A, Clarkson W. et al. Glycosylated haemoglobin for screening and diagnosis of gestational diabetes mellitus. BMJ Open 2016;6:e011059. [ Links ]
39. Berggren E, Boggess K, Stuebe A, Funk M. National Diabetes Data Group vs Carpenter-Coustan criteria to diagnose gestational diabetes. Am J Obstet Gynecol. 2011:253.e1-7. [ Links ]
40. Brown F, Wyckoff J. Application of One-Step IADPSG versus Two-Step Diagnostic Criteria for Gestational Diabetes in the Real World: Impact on health services, clinical care, and outcomes. Curr Diab Rep. 2017;17:85. https://doi.org/10.1007/s11892-017-0922-z [ Links ]
41. Sacks DA, Hadden DR, Maresh M, Deerochanawong C, Dyer A, Metzger BE et al. Frequency of gestational diabetes mellitus at collaborating centers based on IADPSG consensus panel-recommended criteria: The Hyperglycemia and Adverse Pregnancy Outcome (HAPO) Study. Diabetes Care. 2012;35:526-8. https://doi.org/10.2337/dc11-1641. [ Links ]
42. Durán A, Sáenz S, Torrejón M, Bordiú E, del Valle L, Galindo M, et al. Introduction of IADPSG criteria for the screening and diagnosis of gestational diabetes mellitus results in improved pregnancy outcomes at a lower cost in a large cohort of pregnant women: The St. Carlos Gestational Diabetes Study. Diabetes Care. 2014;37:2442-50. https://doi.org/10.2337/dc14-0179 [ Links ]
43. Hirst JE, Tran TS, Do MA, Morris JM, Jeffery HE. Consequences of gestational diabetes in an urban hospital in Vietnam: A prospective cohort study. PLoS Med. 2012;9(7):e1001272. https://doi.org/10.1371/journal.pmed.1001272 [ Links ]
44 >. Crowther CA, Hiller JE, Moss JR, McPhee AJ, Jeffries WS, Robinson JS. Effect of treatment of gestational diabetes mellitus on pregnancy outcomes. N Engl J Med. 2005;352:2477-86. https://doi.org/10.1056/NEJMoa042973. [ Links ]
45. Pérez D, Panta A. Factores epidemiológicos asociados al aborto. Ginecol Obstet. 1995;41:48-51. [ Links ]
46. Regan L, Backos M, Rai R. The investigation and treatment of couples with recurrent first-trimester and second-trimester miscarriages. Royal College of Obstetricians and Gynaecologists Green-top guideline, 17. London: RCOG Press; 2011. [ Links ]
Recibido: 17 de Agosto de 2017; Aprobado: 12 de Junio de 2018











 texto em
texto em 


