Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Obstetricia y Ginecología
versão impressa ISSN 0034-7434versão On-line ISSN 2463-0225
Rev Colomb Obstet Ginecol vol.69 no.3 Bogotá jul./set. 2018
https://doi.org/10.18597/rcog.3045
Investigaciones originales
Exactitud de los hallazgos ecográficos 2D más ecografía doppler para el diagnóstico de acretismo placentario clínico en gestantes con factores de riesgo
1 Department of Obstetrics and Gynaecology, Medical School, Health School, Universidad Industrial de Santander, Bucaramanga (Colombia).
2 Department of Obstetrics and Gynaecology, Medical School, Health School, Universidad Industrial de Santander, Bucaramanga (Colombia). Maternal-Foetal Medicine Unit, Department of Obstetrics and Gynaecology, Hospital Universitario de Santander, Bucaramanga (Colombia). luangusa@hotmail.com.
3 Medical School, Health School, Universidad Industrial de Santander, Bucaramanga (Colombia).
Objetivo:
Establecer, en gestantes con factores de riesgo, la exactitud de la ecografía 2D más Doppler para hacer el diagnóstico de acretismo placentario al compararlo con el diagnóstico clínico.
Materiales y métodos:
Estudio de evaluación de la exactitud diagnóstica en gestantes de alto riesgo de placenta ácreta que terminaron el embarazo entre 2014 y 2016 en el Hospital Universitario de Santander. Previo consentimiento informado se incluyeron 51 gestantes mayores de 18 años, con más de 12 semanas de edad gestacional, con placenta baja o anterior, o antecedentes de cirugía uterina. Se comparó el diagnóstico de alta probabilidad de acretismo placentario dado por la presencia de, al menos, dos criterios en la ecografía 2D y uno en el Doppler, con un patrón de oro dado por el hallazgo visual durante la cesárea y la pieza quirúrgica en las que fueron llevadas a histerectomía, o la evolución clínica en las mujeres con parto vaginal. Se describen las variables sociodemográficas y clínicas, y se calcula la sensibilidad, especificidad y razón de probabilidades positiva y negativa.
Resultados:
El diagnóstico de alta probabilidad de acretismo placentario dado por ecografía 2D más Doppler tiene una sensibilidad del 88,2 % (IC 95 %: 70,0-100) y especificidad del 97,1 % (IC 95 %: 89,9- 100), LR positivo de 30,0 (IC 95 %: 4,3-208,5) y LR negativo de 0,12 (IC 95 %: 0,03-0,45).
Conclusiones:
El diagnóstico de alta probabilidad de acretismo placentario por imágenes diagnósticas no invasivas ofrece información valiosa sobre la presencia y extensión del acretismo placentario en pacientes con factores de riesgo conocidos Palabras clave: acretismo placentario, ultrasonografía doppler, técnicas de diagnóstico obstétrico y ginecológico.
Palabras clave: acretismo placentario; ultrasonografía doppler; técnicas de diagnóstico obstétrico y ginecológico.
Objective:
To determine the accuracy of 2D ultrasound and Doppler ultrasound for the diagnosis of placenta accreta in pregnant women with risk factors when compared to clinical diagnosis.
Materials and methods:
Study of diagnostic accuracy for the assessment of placenta accreta in high-risk patients who ended their pregnancy between 2014 and 2016 at Hospital Universitario de Santander. After obtaining their informed consent, 51 pregnant women over 18 years of age, more than 12 weeks of gestational age, low or anterior placenta or a history of uterine surgery were included. The diagnosis of a high probability of placenta accreta based on the presence of at least two ultrasound criteria and one Doppler criterion was compared with the gold standard of the visual finding during the cesarean section and of the surgical specimen in patients taken to hysterectomy, or during the clinical course in women with vaginal delivery. Sociodemographic and clinical variables are described, and the sensitivity and specificity, and positive or negative odds ratios are estimated.
Results:
The diagnosis of high probability of placenta accreta based on 2D Doppler Ultrasound has a high sensitivity of 88.2% (95% CI: 70.0-100) and specificity of 97.1% (95% CI: 89,9-100), with positive LR of 30.0 (95% CI: 4.3-208.5) and negative LR of 0.12 (95% CI: 0.03-0.45).
Conclusions:
The diagnosis of high probability of placenta accreta using non-invasive imaging provides valuable information regarding the presence and extent of placenta accreta in patients with known risk factors.
Key words: placenta accreta; Doppler ultrasound; obstetric and gynaecological diagnostic techniques.
INTRODUCCIÓN
El acretismo placentario es la inserción anormal de la placenta en la pared uterina al sobrepasar la capa de fibrina o Nitabuch1, secundario a ausencia total o parcial de la decidua2; de esta manera, las vellosidades del trofoblasto penetran el miometrio, incluso hasta la serosa uterina u órganos adyacentes3,4. Se han propuesto tres variantes de acretismo, según el grado de invasión del trofoblasto: ácreta, íncreta y pércreta5. El acretismo placentario es causa de dificultad o imposibilidad para el desprendimiento normal de la placenta6,7, y es un problema relevante ya que, aunque se presenta entre el 0,1-0,3 % de los embarazos2, hasta el 80 % de las pacientes presentan hemorragia masiva al no permitir una normal separación de la placenta8, lo que constituye un riesgo sustantivo de morbilidad y mortalidad materna9.
Hay mayor riesgo de acretismo placentario en las gestantes con cicatriz uterina por eventos quirúrgicos como cesárea o miomectomía, esto explica por qué su incidencia ha aumentado diez veces en las tres últimas décadas, claramente asociado al incremento del parto por cesárea10-13. Otro factor de riesgo es la placenta previa o de inserción baja (tejido placentario que se extiende sobre o se ubica muy cerca al orificio cervical interno), que puede ocurrir hasta en el 9,3 % de los embarazos3, de los cuales entre 1 y 3 % se acompaña de acretismo placentario14,15.
Ante la amenaza que representa el acretismo placentario, el mejor enfoque es el diagnóstico prenatal3,10-12,15, que permite hacer remisión oportuna a centros que cuentan con el equipo humano y técnico para la adecuada atención del parto y las posibles complicaciones, como la hemorragia masiva, para reducir el riesgo de muerte materna9,16-20. En pacientes con factores de riesgo se aconseja evaluar a partir de la semana 12 la implantación de la placenta por medio de imágenes diagnósticas oficinales (ecografía 2D y Doppler) o resonancia magnética, en búsqueda de signos presuntivos de acretismo placentario21,22. La resonancia magnética (RM) se usa para evaluar acretismo en placentas de ubicación posterior o ante la sospecha de invasión a órganos adyacentes, pero es de alto costo, no está disponible fácilmente y algunas pacientes sufren de claustrofobia23,24; además, con esta prueba no se ha encontrado mejo ría significativa en los desenlaces de los embarazos con acretismo placentario25.
La sensibilidad de la ecografía 2D, descrita en la literatura, oscila entre 86 y 100 %, mientras que la especificidad se encuentra entre 66 y 98 %26-29, variaciones que se explican, en parte, por la población estudiada, y por ser una técnica que depende del entrenamiento del operador30 y los criterios ecográficos empleados. En Colombia existen tres informes relacionados con el diagnóstico ultrasonográfico de acretismo placentario, todos con limitaciones en el número y la forma de selección de las pacientes, y en el tipo de información suministrada31-33. Por otra parte, hay informes que describen una buena exactitud del ultrasonido doopler en acretismo placentario34.
Vista la variabilidad de los indicadores de exactitud de la ecografía 2D para el diagnóstico de acretismo placentario, la posible utilidad de complementar con doppler el estudio antenatal, y las limitaciones de los estudios realizados en el país, el objetivo del presente estudio fue evaluar el desempeño operativo de la combinación de ecografía obstétrica 2D más Doppler para el diagnóstico de esta entidad en mujeres de alto riesgo para esta condición, en un centro de atención perinatal de tercer nivel de Bucaramanga, Colombia.
MATERIALES Y MÉTODOS
Diseño y población. Estudio de evaluación de la exactitud de pruebas diagnósticas entre las gestantes que fueron atendidas para control prenatal y terminaron su embarazo entre 2014 y 2016 en el Hospital Universitario de Santander (HUS).
Esta institución es el centro de referencia de la red pública de hospitales del nororiente colombiano, y atiende preferentemente pacientes de escasos recursos económicos, pertenecientes al régimen contributivo, en el sistema de seguridad social en Colombia, y condiciones clínicas de alta complejidad.
Se incluyeron todas las gestantes mayores de 18 años de edad atendidas en los tres años del estudio que cumplieran en ese momento los siguientes criterios: a) edad gestacional mayor a 12 semanas; y b) tener antecedente quirúrgico uterino (cesárea, miomectomía o legrado) positivo, o tener la placenta en ubicación anterior, baja o previa (total o parcial).
Se excluyeron pacientes en quienes no se pudieron realizar las imágenes por ultrasonido. Se realizó muestreo por conveniencia. Se buscó incluir la totalidad de gestantes que cumplieron los criterios de inclusión.
Procedimiento. Las pacientes candidatas a ingresar fueron identificadas por cualquiera de los seis especialistas en medicina materno-fetal que laboran en el Hospital Universitario de Santander, ante llamado a valoración por el servicio de urgencias obstétricas del hospital o porque la paciente fuese remitida desde otra institución a la consulta externa de perinatología. Una vez identificada la paciente que cumpliese los criterios de inclusión, se solicitó su consentimiento informado escrito para participar.
Los datos de las variables basales fueron captados en una base en Microsoft Excel® diligenciada y administrada por el primer autor.
Uno de los seis especialistas en medicina materno-fetal realizó ecografía 2D transabdominal con vejiga llena y transvaginal, junto con Doppler transabdominal, con un ecógrafo General Electric Voluson E8®. Se buscaron los siguientes signos de acretismo placentario en ultrasonido 2D: adelgazamiento de la pared uterina < 1 mm, ausencia del espacio retroplacentario, disrupción de la línea hiperecoica entre la serosa uterina y la vejiga, lagos venosos placentarios anormales, abultamiento de la placenta y masas exofíticas focales. En el Doppler de placenta se determinó la presencia de flujo lacunar difuso a través de la placenta con extensión al miometrio, flujo lacunar turbulento con velocidades pico > 15 cm/ seg, hipervascularidad en la interfase placenta-vejiga y presencia de complejos venosos subplacentarios2,4,21,22. Se definió que una paciente tenía alta probabilidad de acretismo placentario según las imágenes si presentaba al menos dos criterios en la ecografía 2D y otro en el Doppler35, siguiendo las recomendaciones de Finberg y Williams4 y Chou et al.21. El diagnóstico se realizó por uno de los autores (LAGS) a partir de las imágenes almacenadas antes de la culminación del embarazo.
A todas las pacientes en quienes el análisis de las imágenes indicaba una alta probabilidad de acretismo placentario se les explicó en qué consistía su condición clínica, la necesidad de que el embarazo culminara por cesárea, y el riesgo de realizar histerectomía de no lograrse el desprendimiento placentario, razón por la cual el procedimiento fue hecho por un ginecoobstetra asistido por un especialista en ginecooncología para atender la eventual imposibilidad del desprendimiento de la placenta.
A las pacientes con baja sospecha de acretismo placentario se les permitió prueba de trabajo de parto, de las cuales algunas terminaron en parto por cesárea por otras razones obstétricas. Aquellas que tuvieron parto vaginal fueron atendidas por especialistas en urgencias de ginecoobstetricia; en caso de retención placentaria procedieron según los protocolos institucionales.
Variables medidas. Se describieron: edad materna, edad gestacional, momento de la evaluación por ultrasonido, antecedente quirúrgico en el útero y presencia de placenta previa, alta y baja probabilidad de acretismo placentario, tipo de imagen sugestiva de acretismo identificada, vía del parto, facilidad del desprendimiento placentario, hallazgos de acretismo visuales o clínicos. Se estableció el diagnóstico de acretismo clínico mediante un patrón de oro complejo.
Para las pacientes con parto vaginal se utilizó como criterio la imposibilidad para el desprendimiento placentario luego de 30 minutos de terminado el parto, tracción controlada del cordón y uso activo de uterotónicos durante parto vaginal; igual se procedió en quienes la falta de desprendimiento placentario no fuese por contracción del cérvix o por anomalías estructurales del útero, además por la revisión de la placenta completa en el alumbramiento y la ausencia de sangrado vaginal anormal antes de la salida de la paciente((4, (6, (7, (36, (37. Para las pacientes sometidas a cesárea se diagnosticó por la evidencia in situ de acretismo placentario, definido por el especialista en ginecooncología que asistió al nacimiento, y en las pacientes que fueron llevadas a histerectomía durante la cesárea o en el posparto inmediato según criterios clínicos de acretismo placentario. La pieza quirúrgica fue estudiada por el servicio de patología del Hospital Universitario de Santander.
Análisis estadístico. Se estimaron la sensibilidad, especificidad, valor predictivo positivo y negativo, y razón de verosimilitud (LR - likelihood ratio) positiva y negativa, y los intervalos de confianza (IC) del 95 % al comparar el diagnóstico ecográfico más el Doppler prenatal calificado como de alta y baja probabilidad de acretismo, con el diagnóstico dado por el patrón de oro.
Aspectos éticos. El protocolo de investigación fue aprobado por el Comité de Ética e Investigación Científica de la Universidad Industrial de Santander y del Hospital Universitario de Santander. Todas las pacientes dieron su consentimiento informado escrito para participar en la investigación. La información obtenida se mantuvo en forma electrónica, y se resguardó la debida confidencialidad anonimizando las pacientes cuando la base de datos fue analizada por parte de todos los autores.
RESULTADOS
Se identificaron 73 pacientes que cumplían los criterios de inclusión. Todas habían sido remitidas al HUS por distintas causas obstétricas, pero solo tres por sospecha de acretismo. De estas, 22 pacientes (30 %) fueron excluidas ya que por decisiones administrativas no fue posible realizar las valoraciones imagenológicas por parte de los especialistas en medicina materno-fetal, por lo que se incluyeron 51 pacientes.
La edad de las pacientes estudiadas tuvo una mediana de 29 años (rango intercuartilíco - RIQ entre 15 y 35 años). La edad gestacional al momento de la valoración ecográfica tuvo una mediana de 36,3 semanas (RIQ entre 34,1 y 38,0 semanas); 46 (90,2 %) pacientes fueron evaluadas en el tercer trimestre de su gestación. El factor de riesgo quirúrgico de acretismo placentario que se presentó con mayor frecuencia fue la cesárea previa, seguido de legrado y miomectomía (tabla 1). De las 51 pacientes, 21 (41,2 %) tenían placenta de implantación anterior y 30 (58,8 %) placenta de implantación baja; de estas, 11 (36,7%) sin ocluir el orificio cervical interno, 6 (20,0 %) ocluyéndolo parcialmente, y 13 (43,3 %) de forma total.
Tabla 1 Antecedentes de riesgo y hallazgos en la ecografía 2 D y el Doppler sugestivos de acretismo placentario en mujeres de alto riesgo de la condición en Bucaramanga, Colombia, 2014-2016
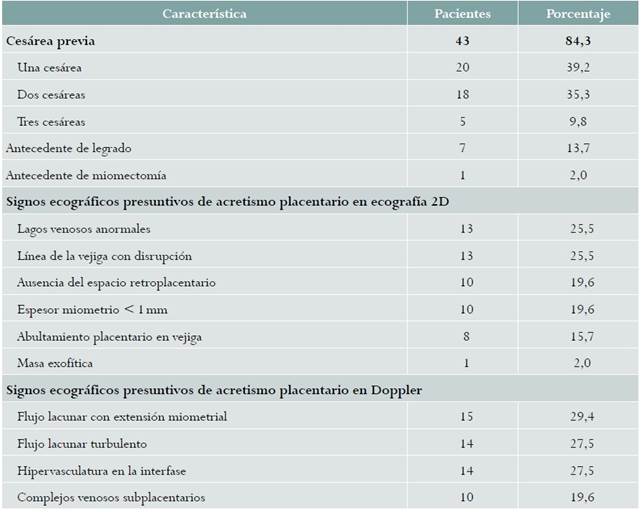
Nota. Dado que una paciente podría tener más de una imagen en el ultrasonido y el doppler la suma de los porcentajes puede ser superior al 100 %.
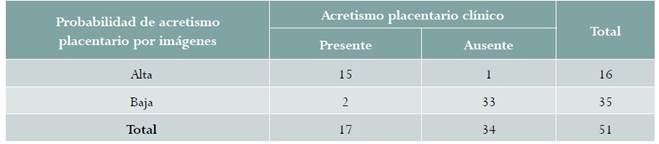
Un total de 16 (31,4 %) pacientes tenía alta probabilidad de acretismo placentario por imágenes, y 35 (68,6 %) baja probabilidad. Los signos más frecuentes en ecografía 2D fueron la interrupción de la línea hiperecoica entre serosa uterina y vejiga, y la visualización de lagos venosos placentarios anormales, mientras que en Doppler fue la presencia de los lagos vasculares sonolucentes turbulentos (tabla 1).
Por imágenes, se declararon con alta probabilidad de acretismo placentario: una paciente evaluada en el primer trimestre de la gestación, dos de las cuatro evaluadas en el segundo trimestre y 13 de las restantes 46 que fueron evaluadas en el tercer trimestre.
Los embarazos terminaron por cesárea en 35 (68,6 %) pacientes: las 16 con alta probabilidad de acretismo placentario por imágenes y 19 más del grupo de bajo riesgo; estas últimas por diversas razones obstétricas. En las 16 pacientes con alta probabilidad de acretismo se realizó histerectomía, todas por imposibilidad para el desprendimiento placentario dado el acretismo documentado in situ por el especialista en ginecooncología. Por otro lado, una de las 16 pacientes que terminaron el embarazo por vía vaginal presentó dificultades en el desprendimiento de la placenta, lo que condujo a que en el manejo de la retención se realizara histerectomía; la valoración in situ de la pieza quirúrgica confirmó el diagnóstico de acretismo focal.
Así, se encontró acretismo placentario clínico en 17 pacientes, lo que corresponde al 33,3 % de la población estudiada. De estas, 15 habían sido declaradas antes del parto con alta probabilidad de esta entidad por imágenes, mientras que una de las restantes 34 que no presentaron acretismo clínico había sido declarada de alta probabilidad de acretismo (tabla 2). Dos pacientes con baja probabilidad tuvieron acretismo. El diagnóstico de alta probabilidad por medio de ecografía 2D más Doppler tuvo una sensibilidad del 88,2 % (IC 95 % 70,0-100) y especificidad del 97,1 % (IC 95 % 89,9-100), LR positivo de 30,0 (IC 95 % 4,3-208,5) y LR negativo de 0,12 (IC 95 % 0,03-0,45).
DISCUSIÓN
El presente estudio muestra que la calificación de alta probabilidad por la presencia de un criterio en la ecografía 2D y otro más en Doppler en gestantes con alto riesgo de acretismo tuvo una sensibilidad de 88,2 % y una especificidad de 97,1 %, con LR positivo de 30,0 y negativo de 0,12. Estas cifras son similares a las reportadas por D’Antonio et al. en su metaanálisis de 201335 quienes informan que el utrasonido tiene una sensibilidad para detectar acretismo placentario antes del parto de 90,7 % (IC 95 %: 87,2-93,6), especificidad de 96,9 % (IC 95 %: 96,3-97,5), LR positivo de 11,01 (IC 95 %: 6,1-20,0) y LR negativo de 0,16 (IC 95 %: 0,11-0,23). Sin embargo, este metaanálisis no es el mejor referente para contrastar nuestros resultados dado que, entre las varias razones que hacen difícil la comparación, incluyó solo publicaciones en inglés que utilizaron los cuatro criterios ecográficos considerados como los más frecuentemente asociados con la presencia de placenta invasiva, y que en el estudio que aportó el 54 % de las pacientes evaluadas no se empleó el Doppler27.
Al comparar nuestro estudio con investigaciones internacionales observamos que Wong et al.28 reportan una sensibilidad del 89 % y especificidad del 98 % con LR positivo del 44,5 y LR negativo del 0,11, con un diseño retrospectivo, a diferencia del nuestro, que fue prospectivo; sin embargo, se evaluaron ultrasonido y Doppler de placenta. Calì et al.26 evidencian una sensibilidad del 90 % y especificidad del 100 %, con criterios diagnósticos similares a nuestro estudio. Estudios como los de Comstock et al.27 utilizan la ultrasonografía como la única prueba diagnóstica en su reporte del 2004, pero difieren ampliamente con nuestros resultados dado que no usan el Doppler como prueba diagnóstica y los equipos son diferentes a los usados por nosotros, teniendo en cuenta que hay una diferencia de más de una década entre cada uno de los estudios. Los estudios mencionados26-30 fueron realizados en el segundo y tercer trimestre; en el presente estudio evaluamos 1 caso como de alta probabilidad para acretismo placentario en el primer trimestre de embarazo, y 2 de 4 casos en el segundo trimestre, que fueron correlacionados con los hallazgos clínicos al momento del parto; sin embargo, la mayoría de los casos evaluados fueron en el tercer trimestre de embarazo.
En Colombia se han descrito tres estudios, todos con diseño prospectivo31-33, personal altamente calificado y con experiencia en diagnóstico de acretismo placentario; no obstante, los resultados obtenidos por Parra et al. utilizaron como pruebas diagnósticas Doppler de placenta y resonancia magnética con una sensibilidad del 90 %, con un número limitado de pacientes y con alto sesgo de selección. Estudios como los de Ferreira et al.31 y Vargas et al.33 tienen un diseño similar al nuestro, pero con una frecuencia de presentación de la patología baja, y no es posible hacer el cálculo de los LR positivos o negativos.
Son fortalezas de este estudio el seguimiento prospectivo de las pacientes, la tecnología de punta empleada para valorarlas, y el entrenamiento del personal altamente calificado en medicina materno-fetal.
Dentro de las debilidades encontradas en el presente estudio se encuentran el no haber utilizado la histopatología en todas las pacientes, que es el método diagnóstico recomendado como patrón de oro38; sin embargo, no es factible de realizar en las pacientes que no son sometidas a histerectomía, por lo que el diagnóstico clínico también ha sido considerado como una alternativa cuando no se realiza la exéresis del útero39. Por otra parte, existe el riesgo de sesgo de verificación diferencial, dado que las pacientes sometidas a cesárea tienen un patrón de oro diferente a las que tuvieron parto vaginal.
Este sesgo se intentó controlar con el empleo de una definición clínica de acretismo placentario al momento del parto y el puerperio relacionada con manifestaciones como retención de placenta durante el alumbramiento, o sangrado durante la hospitalización en las pacientes con parto vaginal, o sangrado abundante del sitio de implantación después de la remoción de la placenta durante la cesárea40. Por otro lado, la imposibilidad de realizar los estudios en el 30 % de las gestantes candidatas incrementa el riesgo de sesgo de selección, dado que no fue posible establecer si estas pacientes presentaron acretismo focal que pudiera afectar la sensibilidad o especificidad de la ecografía 2D y del Doppler de placenta.
REFERENCIAS
1. Hull AD, Resnik R. Placenta acreta. En: Creasy RK, Resnick R, editors. Maternal-Fetal Medicine: Principles and Practice. 6 ed. Philadelphia: Saunders; 2009. [ Links ]
2. Palacios-Jaraquemada JM. Diagnosis and management of placenta accreta. Best Prac Res Clin Obst Gynaecol. 2008;22:1133-48. https://doi.org/10.1016/j.bpobgyn.2008.08.003 [ Links ]
3. Anjum F, Bashir R, Rahim A. Maternal and foetal outcome in cases of placenta previa, accreta and increta. Ann King Edward Med Univ. 2016;22:296-300. https://doi.org/10.21649/akemu.v22i4.1469 [ Links ]
4. Finberg HJ, Williams JW. Placenta accreta: Prospective diagnosis in patients with placenta previa and prior cesarean section. J Ultrasound Med. 1992;11:333-43. https://doi.org/10.7863/jum.1992.11.7.333 [ Links ]
5. Fitzpatrick KE, Sellers S, Spark P, Kurinczuk JJ, Brocklehurst P, Knight M. The management and outcomes of placenta accreta, increta, and percreta in the UK: A population-based descriptive study. BJOG. 2013;121:62-71. https://doi.org/10.1111/1471-0528.12405 [ Links ]
6. Bjurström J, Collins S, Langhoff-Ross J, Sundberg K, Jørgersen A, Duvekot JJ, et al. Failed manual removal of the placenta after vaginal delivery. Arch Gynecol Obstet. 2018;297:323-32. https://doi.org/10.1007/s00404-017-4579-2 [ Links ]
7. Jauniaux E, Chantraine F, Silver RM, Langhoff-Roos J. FIGO Placenta Accreta Diagnosis and Management Expert Consensus Panel: FIGO consensus guidelines on placenta accreta spectrum disorders: Epidemiology. Int J Gynecol Obstet. 2018;140:265-73. https://doi.org/10.1002/ijgo.12407 [ Links ]
8. Miller DA, Chollet JA, Goodwin TM. Clinical risk factors for placenta previa-placenta accreta. Am J Obstet Gynecol 1997;177:210-4. https://doi.org/10.1016/S0002-9378(97)70463-0 [ Links ]
9. FIGO Safe Motherhood and Newborn Health (SMNH) Committee. Prevention and treatment of postpartum hemorrhage in low-resource settings. Int J Gynecol Obstet . 2012;11:108-18. [ Links ]
10. Morlano M, Sarno L, Napolitano R, Capone A, Tessitore GM, Maruotti GM, et al. Placenta accreta: Incidence and risk factors in an area with a particularly high rate of cesarean section Maddalena Morlando. Acta Obstet Gynecol Scand. 2013;92:457-60. https://doi.org/10.1111/aogs.12080 [ Links ]
11. Silver RM, Landon MB, Rouse DJ, Leveno KJ, et al. Maternal morbidity associated with multiple repeat cesarean deliveries. Obstet Gynecol. 2006;107:1226-32. https://doi.org/10.1097/01.AOG.0000219750.79480.84 [ Links ]
12. Thurn L, Lindqvist PG, Jakobsson M, Colmom LB, Klugsoyr K, Bjarnadóttir RI, et al. Abnormally invasive placenta-prevalence, risk factors and antenatal suspicion: Results from a large population-based pregnancy cohort study in the Nordic countries. BJOG . 2016;123:1348-55. https://doi.org/10.1111/1471-0528.13547 [ Links ]
13. Jauniaux E, Bhide A. Prenatal ultrasound diagnosis and outcome of placenta previa accreta after cesarean delivery: A systematic review and meta-analysis. Am J Obstet Gynecol. 2017;217:27-36. https://doi.org/10.1016/j.ajog.2017.02.050 [ Links ]
14. Bhide A, Prefumo F, Moore J, Hollis B, Thilaganathan B. Placental edge to internal os distance in the late third trimester and mode of delivery in placenta previa. Br J Obstet Gynaecol. 2003;110:860-4. https://doi.org/10.1111/j.1471-0528.2003.02491.x [ Links ]
15. Jauniaux E, Jurkovic D. Placenta accreta: Pathogenesis of a 20th century iatrogenic uterine disease. Placenta. 2012;33:244-51. https://doi.org/10.1016/j.placenta.2011.11.010 [ Links ]
16. Silver RM, Landon MB, Rouse DJ, Leveno KJ, Spong CY, Thom EA, et al. Maternal morbidity associated with multiple repeat cesarean deliveries. Obstet Gynecol . 2006;107:1226-32. https://doi.org/10.1097/01.AOG.0000219750.79480.84 [ Links ]
17. Goh WA, Zalud I. Placenta accreta: Diagnosis, management and the molecular biology of the morbidity adherent placenta. J Matern Fetal Neonatal Med. 2016;29:1795-800. [ Links ]
18. Sentilhes L, Kayem G, Chandraharan E, Palacios-Jaraquemada J, Jauniaux, EFIGO Placenta Accreta Diagnosis and Management Expert Consensus Panel. FIGO consensus guidelines on placenta accrete spectrum disorders: Conser vative management. Int J Gynecol Obstet . 2018;14:291-8. https://doi.org/10.1002/ijgo.12410 [ Links ]
19. Jauniaux E, Ayres-de-Campos D. FIGO Placenta Accreta Diagnosis and Management Expert Consensus Panel. FIGO consensus guidelines on placenta accrete spectrum disorders: Introduction. Int J Gynecol Obstet . 2018;140:261-4. https://doi.org/10.1002/ijgo.12406 [ Links ]
20. Allen L, Jauniaux E, Hobson S, Papillon-Smith J, Belfort MA; FIGO. Placenta Accreta Diagnosis and Management Expert Consensus Panel. FIGO consensus guidelines on placenta accreta spectrum disorders: Nonconservtive surgical management. Int J Gynecol Obstet. 2018;140:281-90. https://doi.org/10.1002/ijgo.12409 [ Links ]
21. Chou MM, Ho ES, Lee YH. Prenatal diagnosis of placenta previa accreta by transabdominal color Doppler ultrasound. Ultrasound Obstet Gynecol . 2000;15:28-35. https://doi.org/10.1046/j.1469-0705.2000.00018.x [ Links ]
22. Jauniaux E, Bhide A, Kennedy A, Woodward P, Hubinont C, Collins S. FIGO Placenta Accreta Diagnosis and Management Expert Consensus Panel. FIGO consensus guidelines on placenta accrete spectrum disorders: Prenatal diagnosis and screening. Int J Gynaecol Obstet. 2018;140:274-80. https://doi.org/10.1002/ijgo.12408 [ Links ]
23. Publications Committee, Society for Maternal-Fetal Medicine, Belfort MA. Placenta accreta. Am J Obstet Gynecol. 2010;203:430-9. https://doi.org/10.1016/j.ajog.2010.09.013 [ Links ]
24. Hamisa H, Mashaly E, Fathy S, Tawfeek A. Role of Doppler US and MRI in diagnosis of placenta accreta. Alexandria J Med. 2015;51:225-30. https://doi.org/10.1016/j.ajme.2014.09.002 [ Links ]
25. Algebally AM, Yousef RR, Badr SS, Al Obeidly A, Szmigielski W, Al Ibrahim AA. The value of ultrasound and magnetic resonance imaging in diagnostics and prediction of morbidity in cases of placenta previa with abnormal placentation. Pol J Radiol. 2014;79:409-16. https://doi.org/10.12659/PJR.891252 [ Links ]
26. Calì G, Giambanco L, Puccio G, Forlani F. Morbidly adherent placenta: Evaluation of ultrasound diagnostic criteria and differentiation of placenta accreta from percreta. Ultrasound Obstet Gynecol . 2013; 41:406-12. https://doi.org/10.1002/uog.12385 [ Links ]
27. Comstock CH, Love JJ, Bronsteen RA, Lee W, Vettraino IM, Huang RR, et al. Sonographic detection of placenta accreta in the second and third trimesters of pregnancy. Am J Obstet Gynecol. 2004;190:1135-40. https://doi.org/10.1016/j.ajog.2003.11.024 [ Links ]
28. Wong HS, Cheung YK, Zucollo J, Tait J, Pringle KC. Evaluation of sonographic diagnostic criteria for placenta accreta. J Clin Ultrasound. 2008; 36:551-9. https://doi.org/10.1002/jcu.20524 [ Links ]
29. Yang JI, Lim YK, Kim HS, Chang KH, Lee JP, Ryu HS. Sonographic findings of placental lacunae and the prediction of adherent placenta in women with placenta previa totalis and prior Cesarean section. Ultrasound Obstet Gynecol . 2006;28:178-82. https://doi.org/10.1002/uog.2797 [ Links ]
30. Tolsgaard MG, Ringsted C, Dreisler E, Klemmensen A, Loft A, Sorensen JL, et al. Reliable and valid assessment of ultrasound operator competence in obstetrics and gynecology. Ultrasound Obstet Gynecol . 2014;43:437-43. https://doi.org/10.1002/uog.13198 [ Links ]
31. Ferreira FE, Angulo M. Predicción del acretismo placentario con ultrasonido Doppler en el Hospital Universitario de Neiva, estudio de cohorte. Rev Colomb Obstet Ginecol. 2007;58:290-5. [ Links ]
32. Parra G, Díaz I, Serrano S, Vergara F, de Nubbila E. Acretismo placentario: diagnóstico prenatal mediante ultrasonido y resonancia magnética y su correlación histopatológica en Barranquilla (Colombia). Rev Colomb Obstet Ginecol . 2009;60:281-5. [ Links ]
33. Vargas IJ, Gutiérrez LA, Herrera M. Evaluación características operativas: ecografía 2D y Doppler color para diagnóstico de acretismo placentario, Clínica Universitaria Colombia, Bogotá. Universidad Colegio Mayor de Nuestra Señora del Rosario. 2012 (visitado 2016 Dic 22). Disponible en: http://repository.urosario.edu.co/bitstream/handle/10336/2773/72245548-012.pdf?sequence=1&isAllowed=y [ Links ]
34. Ayati S, Leila L, Pezeshkirad M, Seilanian Toosi F, Nekooei S, Shakeri MT, et al. Accuracy of color Doppler ultrasonography and magnetic resonance imaging in diagnosis of placenta accreta: A survey of 82 cases. Int J Reprod Biomed (Yazd). 2017;15:225-230. [ Links ]
35. D’Antonio F, Iacovella C, Vhide A. Prenatal identification of invasive placentation using ultrasound: Systematic review and meta-analysis. Ultrasound Obstet Gynecol . 2013;42:509-17. https://doi.org/10.1002/uog.13194 [ Links ]
36. Luke RK, Sharpe JW, Greene RR. Placenta accreta: The adherent or invasive placenta. Am J Obstet Gynecol . 1966;95:660-8. https://doi.org/10.1016/S0002-9378(16)34741-X [ Links ]
37. Gielchinsky Y, Rojansky N, Fasouliotis SJ, Ezra Y. Placenta accreta-summary of 10 years: A survey of 310 cases. Placenta . 2002;23:210-4. https://doi.org/10.1053/plac.2001.0764 [ Links ]
38. Parra-Herrán C, Djordjevic B. Histopathology of placenta creta: Chorionic villi intrusion into myometrial vascular spaces and extravillous trophoblast proliferation are frequent and specific findings with implications for diagnosis and pathogenesis. Int J Gynecol Pathology. 2015;35:497-508. https://doi.org/10.1097/PGP.0000000000000250 [ Links ]
39. Riteau A, Tassin M, Chambon G, Le Vaillant C, de Laveaucoupet J, et al. Accuracy of ultrasonography and magnetic resonance imaging in the diagnosis of placenta accreta. PloS One. 2014; 9:e94866. https://doi.org/10.1371/journal.pone.0094866 [ Links ]
40. Tantbirojn P, Crum CP, Parast MM. Pathophysiology of placenta creta: the role of decidua and extravillous trophoblast. Placenta . 2008;29:639-45. https://doi.org/10.1016/j.placenta.2008.04.008. [ Links ]
Recibido: 24 de Julio de 2017; Aprobado: 27 de Agosto de 2018











 texto em
texto em