INTRODUCCIÓN
El embarazo ectópico cervical se define como aquel que se implanta en el cuello uterino por debajo del orificio cervical interno 1. Schneider et al. 2 atribuyen a Everard Home, en 1817, la primera mención del embarazo ectópico cervical, además indican que el término fue acuñado por Rokitansky en 1860. Schneider refiere que en 1911, Rubin estableció cuatro criterios para el diagnóstico de esta condición, a saber: la existencia de glándulas cervicales opuestas a la unión placentaria, presencia de una íntima unión entre la placenta y el cérvix, la localización de la unión placentaria al cérvix por debajo de la entrada de los vasos uterinos o por debajo de la reflexión peritoneal anterior y posterior de la superficie del útero, y la no existencia de elementos fetales en el área del cuerpo del útero. La frecuencia de este tipo de ectópicos varía entre 1:1500 a 1:18.000 3-6. Por otra parte, Samal cita a Celik quien informa una frecuencia de 1:95.000 7 de todos los embarazos, que corresponde al 0,1 % de todos los embarazos ectópicos, esta es la presentación menos frecuente 8. En cuanto a los factores de riesgo, dado lo poco frecuente del evento, no hay estudios que permitan establecer asociaciones con la precisión requerida, sin embargo, hay factores que se han asociado como: la fertilización in vitro, la enfermedad pélvica inflamatoria y el curetaje endometrial, aunque la evidencia es controvertida 9.
El diagnóstico del embarazo ectópico cervical es más exacto hoy en día gracias a la disponibilidad de mediciones cuantitativas de gonadotropina coriónica humana en suero (hCG), imágenes del ultrasonido transvaginal y de la resonancia magnética 10. En la actualidad, los criterios ecográficos que más se utilizan son los descritos por Ushakov et al. 4, quien propone como criterios mayores: a) localización intracervical de un saco de gestación o masa trofoblástica, b) orificio cervical interno cerrado y c) invasión local del tejido endocervical por el trofoblasto; como signos adicionales: d) visualización de estructuras embrionarias o fetales en el saco gestacional ectópico y presencia de fetocardia, e) cavidad uterina vacía, f) decidualización endometrial, g) útero en reloj de arena y h) presencia de flujo arterial peritrofoblástico intracervical con el Doppler a color. Sin embargo, hay falsos positivos por abortos espontáneos detectados a su paso a través del cérvix 9.
Históricamente, los embarazos ectópicos cervicales eran diagnosticados de forma intraoperatoria durante la realización de un legrado, por la presencia de una importante hemorragia que amenazaba la vida de la paciente y donde la alternativa que le quedaba al ginecobstetra era la histerectomía 11. Sin embargo, a partir de los años ochenta 12 y con el advenimiento de los medios diagnósticos mencionados, que han permitido la detección temprana de esta condición, ha habido un cambio significativo de dicho enfoque y hoy en día se utilizan modalidades de tratamiento más conservadoras con base en el tratamiento médico con metotrexate (MTX) (sistémico o local), taponamiento intracervical con balones de sonda de Foley, legrado e inyección local de prostaglandinas, cerclaje cervical e inyecciones intracervicales de agentes vasoconstrictores, ligadura de arteria uterina asistida por laparoscopia combinada con resección endocervical histeroscópica, resección histeroscópica combinada con embolización de arterias uterinas (EAU) que buscan conservar el útero y la fertilidad en la mujer 4,9,13. Ushakov et al., describieron las condiciones para iniciar manejo conservador, dentro de las cuales se incluyen: tener un diagnóstico fiable de embarazo ectópico cervical; que la paciente se encuentre hemodinámicamente estable, sin sangrado o con sangrado leve; edad gestacional menor a 10 semanas por fecha de última menstruación; recuento plaquetario normal; funciones hepática y renal normales 4. La escogencia entre dosis única o esquema multidosis de MTX depende de las condiciones de la paciente. Murji, citando a Hung, describe los criterios para el uso de múltiples dosis de MTX: un nivel de b-HCG > 10.000 mUI/ml, edad gestacional mayor de 9 semanas, presencia de actividad cardiaca embrionaria o fetal y una longitud cefalocaudal mayor de 10 mm en la ecografía transvaginal 14. En presencia de actividad cardiaca embrionaria o fetal se recomienda el uso de inyecciones intrasaculares de cloruro de potasio (KCL) o MTX 15-17.
El tratamiento médico exitoso se define como la preservación del útero con MTX, incluso si se requirió de un procedimiento menor como la dilatación y curetaje, la angio-embolización o la histeroscopia, y se considera como tratamiento médico fallido cuando la paciente debe ser llevada a histerectomía o cuando, aunque exista preservación uterina, se haya requerido de un procedimiento mayor como laparotomía, ligadura de arterias uterinas o histerotomía 15.
Tenemos pues que en el embarazo ectópico cervical el tratamiento conservador es hoy en día el estándar de manejo, sin embargo, es una condición seria que amenaza la vida de la paciente, sobre todo en casos en los que no se ha realizado un diagnóstico temprano, por tanto, el médico general y el obstetra que atiende urgencias deben tener en mente esta posibilidad diagnóstica, sobre todo en casos de hemorragia genital masiva, como también el médico que hace atención primaria y control prenatal, para realizar un diagnóstico temprano de la entidad que permita un manejo conservador. Es poca la información sobre el manejo actual de la entidad y sus complicaciones, desde la revisión de la literatura realizada por Ushakov en 1997 4, que es un referente en la entidad. Por esta razón, se presenta el caso de una paciente con embarazo ectópico cervical con el objetivo de hacer una revisión de la literatura publicada desde el año 2000 en cuanto al tratamiento y sus complicaciones.
PRESENTACIÓN DEL CASO
Mujer de 30 años, que consultó por cuadro de tres horas de evolución consistente en sangrado genital moderado indoloro al Hospital Universitario Departamental de Nariño, institución de referencia, perteneciente al régimen subsidiado por el Estado en el Sistema General de Seguridad Social en Colombia, ubicada en la ciudad de Pasto, en la región suroccidental de Colombia. Tenía amenorrea de 5 semanas y traía un reporte extrainstitucional de prueba de embarazo positiva. La paciente tenía un antecedente de cesárea de hacía 7 años, e historia familiar de diabetes mellitus. Al examen físico se encontró presión arterial: 118/74 mm/Hg, frecuencia cardiaca: 90 latidos por minuto, frecuencia respiratoria: 18 respiraciones por minuto, saturación arterial de oxígeno: 96 % con fracción inspirada de oxígeno de 21 %, sin signos de irritación peritoneal y con presencia de sangrado al examen ginecológico. Se tomó un hemograma en el cual se reportó hematocrito: 41,4 %, hemoglobina: 14,1 g/dl, leucocitos: 9800, neutrófilos: 60 % y subunidad Beta de la gonadotrofina coriónica humana (βGCH), que mostró un título de 4158 mg/dl; además, se realizó un ultrasonido transvaginal que mostró hallazgos sugestivos de embarazo temprano sin evidencia de saco gestacional, por lo cual se consideró como impresión diagnóstica una amenaza de aborto, teniendo como diagnóstico diferencial embarazo ectópico. Se dio egreso y se solicitó una nueva βGCH con recomendaciones de signos de alarma. Cuatro días después, la paciente regresó a control con sangrado genital, trae nuevo resultado de βGCH: 16.189 mUI/ml, y ultrasonido transvaginal en el que se describe un saco gestacional único localizado a nivel del endocérvix uterino con adecuada reacción decidual, por debajo de la inserción de las arterias uterinas y del orificio cervical interno, de aspecto cerrado (figura 1), sin interrupción de la continuidad de la línea endometrial-cervical, y ausencia del “signo de deslizamiento”. A los dos días se hizo nuevo ultrasonido transvaginal que mostró persistencia de la imagen del saco a nivel cervical, con un embrión único, con embriocardia positiva, que cumplía con los criterios ecográficos de Ushakov 4, lo cual confirmó el embarazo ectópico cervical.
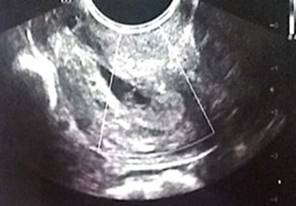
Figura 1 Ecografía pélvica transvaginal. A nivel endocervical (distal al orificio cervical interno) se observa saco gestacional único irregular con pérdida de la turgencia y elongación distal que mide 18 x 7 mm, en cuyo interior se identifica saco vitelino de 3 mm. La imagen es compatible con un embarazo ectópico cervical de 5 semanas, 6 días
La paciente manifestó deseo de fertilidad en el futuro, por lo cual se decidió iniciar manejo conservador, explicando la posibilidad de un eventual manejo quirúrgico, en caso de ser necesario, por inestabilidad hemodinámica. Se inició manejo con metotrexato a dosis de 60 mg vía intravenosa (IV)/ día, dosis única, y posteriormente se repitió la dosis a los 3, 5 y 7 días, asociado a 15 mg de folinato de calcio vía oral en los días 4, 6 y 8 de tratamiento. Al quinto día de tratamiento, los valores de la βGCH de control se encontraron duplicados (35.199 mUI/ ml). Se realizó una resonancia magnética pélvica en la que se documentó una imagen de aspecto quístico, con reacción decidual compatible con un embarazo ectópico cervical e invasión trofoblástica del estroma cervical anterior, respetando la pared vesical (figura 2). En junta médico-quirúrgica se decidió realizar legrado obstétrico tres horas después de la administración de misoprostol y ácido tranexámico.
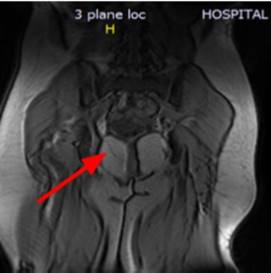
Figura 2 Resonancia magnética pélvica. Imagen redondeada de señal alta, localizada en el cérvix, con diámetros mayores de 22 x 20 mm, con halo hipoin- tenso redondeado, que muestra realce periférico en anillo en la fase contrastada, compatible con embarazo ectópico cervical
En sala de cirugía se realizó examen ginecológico, a la especuloscopia se observó saco gestacional a través del orificio cervical externo, se pinzó el labio anterior del cuello con un tenáculo y con la ayuda de una pinza de falsos gérmenes se realizó extracción quirúrgica del saco gestacional; a continuación, se procedió a realizar legrado del cuello uterino y del cuerpo del útero con cureta cortante, no se presentó sangrado importante a través del cuello uterino. Finalmente, en el canal endocervical se colocó una sonda de Foley inflando su balón con 15 cc de solución salina para presionar y prevenir sangrado proveniente del lecho intervenido, posterior al procedimiento. Después del mismo, por alto riesgo de deterioro hemodinámico, la paciente es trasladada de manera preventiva a la unidad de cuidados intensivos para vigilancia estricta del patrón de sangrado uterino; el espécimen quirúrgico fue enviado a patología.
En el posoperatorio, a las 24 horas, se disminuyó progresivamente 5 cc cada 12 horas la presión del balón de la sonda de Foley, sin que se presentara sangrado uterino, con valores de hematocrito y hemoglobina de comportamiento estable. A los dos días del procedimiento los niveles de la bHCG disminuyeron a 5282 mUI/ml, al cuarto día disminuyeron a 1823 mUI/ml. La paciente fue dada de alta 5 días después del legrado y al sexto día tuvo un valor de bHCG de 809 mUI/ml. Otro control de bHCG realizado 17 días posprocedimiento reportó un resultado de 16 mUI/ml. El resultado de histo- patología informó un saco gestacional colapsado, con tejido de embrión sin inflamación, con vellosidades coriales inmaduras. Tres meses después, se realiza histeroscopia en la que se evidenció cavidad uterina y ostium normales, canal cervical normal y orificio cervical interno sin lesiones, con lo que se confirma el éxito del manejo conservador médico-quirúrgico con preservación uterina y evolución clínica satisfactoria.
MATERIALES Y MÉTODOS
Se realizó una búsqueda de artículos en Medline vía PubMed, en la librería en línea SciElo, LILACS y en el buscador Google académico con los términos: “cervical ectopic pregnancy”, “conservative treatment”, “curettage”, “methotrexate”, “uterine artery embolization”, “hysteroscopy”, con sus correspondientes términos en español, así como una búsqueda en bola de nieve a partir de los estudios identificados. Se seleccionaron reportes y series de casos que hubieran incluido pacientes con embarazo ectópico cervical diagnosticados por ultrasonido, de cualquier edad gestacional, y que hubieran recibido tratamiento médico con MTX, manejo conservador quirúrgico con dilatación y curetaje, histeroscópico o con EAU, publicados en inglés y español en el periodo 2000 a 2019 y en los que se dispuso del texto completo. Se evaluaron los siguientes aspectos de los estudios: diseño, tipo de tratamiento médico, quirúrgico, país donde se hizo el manejo del caso, semanas de gestación al diagnóstico; en el tratamiento médico: medicamentos utilizados, dosis y vía de administración; en el tratamiento quirúrgico: técnica quirúrgica empleada, complicaciones, resultado materno (éxito o fracaso), tiempo de seguimiento y necesidad de tratamiento médico-quirúrgico.
RESULTADOS
A partir de la búsqueda en la literatura se encontraron 130 títulos, de estos se identificaron 22 estudios que correspondieron a series y reportes de caso que cumplieron con los criterios de inclusión: 3 fueron descritos como estudios prospectivos 18-20, 6 estudios retrospectivos 5,14,21-24, 3 series de casos 25-27, y 10 reportes de caso 7,16,28-35. Un total de 15 estudios evaluaron el tratamiento médico 5,7,14,18,21-23,25,28-33,35 y 9 el tratamiento quirúrgico 7,16,19,20,24,26,27,34,35.
Los textos seleccionados fueron publicados por grupos de varios países como Taiwán 20, India 7,35, Grecia 18, Canadá 5,14,31, Turquía 22, Italia 16,19, Chipre 26, Egipto 26, Estados Unidos 23,25,34, China 24, Corea del Sur 27, España 33, México 29, Venezuela 30, Cuba 32 y Colombia 28.
Tratamiento médico
Medicamentos utilizados
El metotrexate (MTX) fue utilizado como pilar del manejo en el abordaje inicial en los siguientes estudios (tabla 1).
Tabla 1 Tratamiento médico conservador: MTX en pacientes con embarazo ectópico cervical. Revisión de la literatura, 2000-2019
| Autor | Año | País | Diseño de estudio | Total de pacientes | Pacientes que cumplen criterios de inclusión | Edad gestacional | Intervención | Seguimiento | Desenlace |
|---|---|---|---|---|---|---|---|---|---|
| Vela G, et al. (5) | 2007 | Canadá | Retrospectivo | 12 | 5 | 1.6.5 semanas 2.6.6 semanas 3.8.8 semanas 4.8.8 semanas 5.9.1 semanas | 4 pacientes: Monodosis de MTX 50 mg/m2 IM 1 paciente: MTX local e IM | 1 año | Exitoso |
| Kirk, et al. (21) | 2006 | Inglaterra | Retrospectivo | 7 | 6 | 1.6 semanas 2.6 semanas 3.6 semanas 4.7 semanas 5.11 semanas 6.11 semanas | 3 pacientes: mono- dosis de MTX 50 mg/ m2 IM, 1 paciente: multidosis MTX 1 mg/kg IM en los días 1,3,5 más rescate de ácido folínico 0,1 mg/ kg los días 2,4,6, 1 paciente: MTX intraamniótico, 1 pa- ciente: multidosis de MTX IM más cloruro de potasio intraam- niótico 5 mmol/L | Promedio de 63 días (rango 34-139) | Exitoso |
| Uludag, et al. (22) | 2017 | Turquía | Retrospectivo | 10 | 10 | 1.6.2 semanas 2.6.4 semanas 3.6.5 semanas 4.6.6 semanas 5.6.2 semanas 6.6.5 semanas 7.7.0 semanas 6.3 semanas 7.5 semanas 8.2 semanas | 6 pacientes: MTX sistémico en mul- tidosis de 1 mg/kg alternados con 0,1 mg/kg de leucovo- rina IM (1 requirió cambio a tratmiento local de MTX), 4 pa- cientes: inyección de MTX local intraam- niótico 50 mg | 12 semanas en promedio | Exitoso |
| Martínez et al. (28) | 2017 | Colombia | Reporte de caso | 1 | 1 | Desconocida | MTX sistémico multi- dosis de 1 mg/kg más ácido folínico | 2 meses | Exitoso |
| De la Loza Cava, et al. (29) | 2012 | México | Reporte de caso | 1 | 1 | 14 semanas | MTX monodosis de 50 mg IM | 3 días | Histerectomía |
| Figueroa Solano, et al. (30) | 2012 | Venezuela | Reporte de caso | 1 | 1 | Desconocida | MTX en multidosis IV | 39 días | Histerectomía |
| Weibel, et al. (31) | 2012 | Canadá | Reporte de caso | 2 | 2 | 1.5.6 semanas 2.7.4 semanas | MTX en multidosis de 50 mg/m2 IM 4 días y ácido folínico vía oral 5 mg diarios | 2 meses | Exitoso |
| Mesogitis, et al. (18) | 2005 | Grecia | Prospectivo | 9 | 9 | 1.6 semanas 2.7.1 semanas 3.6.5 semanas 4.6.2 semanas 5.7.3 semanas 6.6.6 semanas 7.7.5 semanas 8.6.5 semanas 9.6.3 semanas | 7 pacientes: Metrotexate 25 mg intra-amnioticos dosis única, 2 pacientes: 2 dosis de metrotexate 25 mg intra-amniotico. | 22 a 72 días | Exitoso |
| Verma, et al. (23) | 2009 | Estados Unidos | Retrospectivo | 24 | 19 | Edad gestacional promedio 7.6 semanas (5-15 semanas) | MTX a 50-75 mg/ m2 IM | Desconocido | Exitoso |
| Murji, et al. (15) | 2015 | Canadá | Retrospectivo | 27 | 19 | Edad gestacional promedio: 27 semanas | pacientes: MTX en monodosis a 50 mg/m2 IM, pacientes: MTX en multidosis 1 mg/ kg IM los días 1,3,5,7 y leucovorina los días 2,4,6,8 | 2 a 13 días | Exitoso |
| Martinez Camilo, et al. (32) | 2000 | Cuba | Reporte de caso | 1 | 1 | 8 semanas | MTX 50 mg IV por 4 días intercalados con ácido fólico 5 mg VO cada 12 horas | Desconocido | Exitoso |
| Samal, et al. (35) | 2015 | India | Reporte de Caso | 1 | 1 | 6.6 semanas | MTX en multidosis seguido de dilatación y curetaje | 4 semanas | Exitoso |
| Samal, et al. (7) | 2015 | India | Serie de casos | 3 | 1 | 7 semanas | MTX en multidosis de 1 mg/kg lIM los días 1,3,5,7 intercalados con leucovorina a dosis de 0,1 mg/kg, más inyección intraamniótica de cloruro de potasio | 5 semanas | Exitoso |
| Taylor, et al. (25) | 2011 | Estados Unidos | Serie de casos | 4 | 1 | 1.7 semanas 2.6 semanas 3.7 semanas 4.7 semanas | MTX en monodosis de 50 mg/m2 IM | 3-4 semanas | Exitoso |
| Tejero, et al. ((33) | 2010 | España | Reporte de caso | 1 | 1 | 7 semanas | MTX intrasacular 50 mg más metro- texate 96 mg IM | 4 Meses | Exitoso |
Vela et al. 5 informan un estudio retrospectivo de doce pacientes con EC, cinco de los cuales recibieron tratamiento con MTX, con una edad gestacional que varió entre las 6,5 y las 9,1 semanas. Cuatro recibieron como manejo inicial MTX en dosis única y otra recibió MTX local e intramuscular. Una paciente respondió adecuadamente a la dosis única de MTX, mientras que las otras 4 requirieron tratamiento adicional con una segunda dosis de MTX (1 paciente), embolización de la arteria uterina (2 pacientes), curetaje y ligadura vascular (1 paciente). La paciente restante cursó simultáneamente con un embarazo intrauterino y recibió tratamiento con MTX y EAU con expulsión de ambos sacos gestacionales sin requerir otras intervenciones. En todos los casos, se hizo seguimiento aproximadamente a un año y el manejo conservador fue exitoso en todos casos.
Kirk et al. 21 exponen un estudio retrospectivo de siete pacientes con EC con edad gestacional de 7 a 12 semanas, de las cuales 6 recibieron MTX, dado que una paciente recibió manejo expectante. En este estudio se determinó el uso de MTX en monodosis en aquellos embarazos cervicales sin actividad cardiaca fetal, mientras que en los que estaba presente la actividad cardiaca fetal se indicó el uso del protocolo de monodosis o de multidosis con rescates de ácido folínico o MTX intraamniótico. Tres casos recibieron una sola dosis, una multidosis y otra multidosis oral e intraamniótica con resultados exitosos. En un caso se requirió la aplicación de CLK intraamniótico complementario. El seguimiento se hizo en un promedio de 63 días. Uludag et al. 22 revisaron diez pacientes entre 23 y 40 años con EC, con edad gestacional entre 6,2 y 8,2 semanas, de las cuales seis pacientes recibieron MTX sistémico multidosis y 4 pacientes inyección local intraamniótica de MTX. El manejo se consideró exitoso en los diez casos, con un tiempo medio de remisión de la b-HCG de 8,8 ± 3,6 semanas y un tiempo promedio de desaparición de la imagen ecográfica de masa cervical de 12,9 ± 6,9 semanas. Dos pacientes presentaron complicaciones: una presentó ulceración oral severa e incremento de los títulos de b-HCG y requirió cambio de manejo a MTX local. Otra de las pacientes que recibió inyección local presentó hemorragia severa vaginal una semana después, que requirió transfusión de dos unidades de glóbulos rojos, curetaje y balón de sonda de Foley No. 18, inflado con 30 ml endocervical con control de la hemorragia.
Martinez et al. 28 publicaron el reporte de caso de una paciente de 37 años con embarazo ectópico cervical temprano hemodinámicamente estable, se decidió realizar tratamiento con MTX con éxito, sin complicaciones.
De la loza Cava et al. 29 reportaron un caso de EC de 14 semanas, el cual recibió manejo inicial- mente con MTX intramuscular (IM) en monodosis, con posterior deterioro hemodinámico y realización de histerectomía; en el posoperatorio cursó con evolución positiva, sin otras complicaciones clínicas. Se consideró un manejo conservador con MTX fallido.
Figueroa-Solano et al. 30 documentaron el caso de una paciente de 37 años con embarazo ístmicocervical, en quien se decidió la administración de MTX IV en multidosis por 4 semanas, con deterioro hemodinámico, que requirió histerectomía total abdominal sin complicaciones, por lo que se confirmó el manejo conservador fallido; la paciente egresó a los 39 días de hospitalización y la patología reportó un embarazo ístmico cervical y placenta increta.
Weibel et al. 31, en Canadá, publicaron dos casos clínicos de pacientes con EC de 5,6 y 7,4 semanas, quienes recibieron manejo conservador con MTX sistémico en multidosis intercalado con ácido folínico oral, con adecuada respuesta clínica, sin necesidad de más intervenciones, con lo que se ratificó el manejo conservador exitoso.
Mesogitis et al. 18 realizaron un estudio prospectivo de 9 pacientes con EC de entre 5,4 y 13,7 semanas, quienes recibieron manejo conservador con MTX intra-amniótico; 2 pacientes que presentaban embriocardia positiva en el seguimiento ultrasonográfico recibieron una segunda dosis de MTX intraamniótico. Tras dos ecografías con evidencia de feto muerto, se realizó curetaje cervical. En todas las pacientes se obtuvo tratamiento exitoso, sin necesidad de transfusión u otros procedimientos mayores.
Verma et al. 23, en un estudio retrospectivo de 25 pacientes con EC de 5 a 15 semanas, de las cuales 15 tenían feto vivo, un total de 19 recibieron MTX vía intramuscular. El tratamiento fue exitoso en todas ellas, pero cuatro tuvieron hemorragia aguda, una de ellas necesitó EAU con control de la hemorragia, otra paciente requirió tanto de manejo endovascular como de dilatación y curetaje y el uso de transfusión de hemoderivados, otra paciente presentó hemorragia crónica que requirió transfusión y otra presentó retención de partes fetales que requirió dilatación y curetaje. En ninguna fue necesaria la histerectomía. No se aclara si las pacientes que recibieron MTX fueron las que presentaron complicaciones.
Samal et al. 7 reportaron 3 casos de EC, uno de los cuales es correspondía a una mujer de 26 años quien presentaba embrión de 7 semanas con fetocardia, que recibió inyección de CLK y MTX. Se realizó seguimiento semanal con b-HCG encontrándose negativa a las 5 semanas; el tratamiento se consideró exitoso.
Murji et al. 15 publicaron un estudio retrospectivo de 27 pacientes de EC con edad gestacional media de 5 semanas. Todas recibieron MTX sistémico intramuscular ya sea en protocolo de monodosis o de multidosis. En 19 pacientes en quienes se encontró fetocardia positiva se utilizó KCL intraamniótico. Siete pacientes fueron sometidas a EAU, 2 de ellas como procedimiento preventivo de hemorragia, otras 2 para manejo de hemorragia severa y 3 como tratamiento combinado con dilatación y curetaje; en todas se consideró manejo exitoso.
Martínez et al. 32, en Cuba, documentaron el caso de una paciente con EC de aproximadamente 8 semanas de evolución, a la cual se le administró MTX en esquema de multidosis con persistencia del mismo en la ultrasonografía de seguimiento y con sangrado genital, por lo cual se decidió dar manejo definitivo con legrado del canal cervical sin complicaciones.
Tejero et al. 33 informan un caso en que se utilizó MTX vía intrasacular e intramuscular simultáneamente; al realizar el control ecográfico dos semanas después de la administración del fármaco, se observó la persistencia de un saco gestacional con embrión sin latido cardiaco a nivel cervical, por lo cual la paciente fue llevada a legrado obstétrico, sin complicaciones.
Taylor et al. 25, en su serie de 4 casos con EC, dieron tratamiento inicial con MTX IM con adecuada respuesta clínica en 3 pacientes, otra paciente fue sometida a EAU previa a la dilatación y curetaje, con adecuada evolución clínica final en los 4 casos, los cuales fueron manejos conservadores exitosos. Samal et al. 35 informan el caso de una paciente de 29 años con EC de 6 semanas y 6 días, documentado por ultrasonido, con embrión vivo. Se inicia manejo con administración de KCl intrasacular amniótica y esquema de multidosis de MTX intramuscular (1 mg/kg) alternada con leucovorina (0,1 mg/kg). Al cuarto día la b-HCG era de 87.958 mUI/ml y ecográficamente se evidenció una masa endocervical de 4,2 x 3,4 x 3,4 cm. Posterior a la cuarta dosis de MTX y leucovorina, la b-HCG fue de 42.955 mUI/ml y la imagen ecográfica endocervical no mostró cambios en tamaño. Se da de alta con controles semanales con b-HCG y ecografía transvaginal. A las dos semanas, la b-HCG era de 1267 mUI/ml pero la imagen ecográfica mencionada persistía, por lo que debió reingresar para dilatación y curetaje el cual se realizó sin complicaciones; cuatro semanas después del procedimiento la paciente presentó b-HCG negativa y ecografía transvaginal sin evidencia de colección endocervical. Se consideró manejo exitoso.
En total se identificaron 95 pacientes con EC tratados con MTX, la complicación más frecuente fue la hemorragia en 11 casos (12 %), en 25 se requirió tratamiento complementario (26 %), los más frecuentes fueron dilatación y legrado (8 casos) y EAU (10 casos), el cual se realizó de manera profiláctica en 7 casos, antes del legrado y del tratamiento con MTX. En 2 se requirió histerectomía abdominal, uno de los cuales fue un embarazo ístmico cervical.
Tratamiento quirúrgico conservador Dilatación y curetaje endocervical:
No se identificaron estudios en los que se realizara dilatación y curetaje (D&C) como tratamiento único; hubo dos casos en los cuales se utilizó D&C y taponamiento con sonda de Foley. De la Vega et al. 34 documentaron un caso de embarazo cervical de 7 semanas el cual recibió manejo conservador quirúrgico. La paciente, bajo anestesia general, fue infiltrada con 250 µg de carboprost para una adecuada vasoconstricción, posteriormente se realizó cerclaje cervical y después se procedió a avanzar cureta al orificio cervical externo guiado por ecografía transabdominal; se obtuvo una gran cantidad de productos de la gestación cervical desde el interior del cérvix y tras dicho procedimiento, se colocó un balón de catéter de Foley de 30 ml inflado con 25 ml de solución salina en el canal cervical. No hubo complicaciones intra ni posoperatorias y el balón del catéter de Foley fue retirado a los 2 días sin complicaciones. Durante el seguimiento se confirmó manejo conservador quirúrgico exitoso.
Samal et al. 7 reportaron un caso tratado con D&C, se trató de una paciente primigrávida de 27 años, con EC de 8 semanas, con imagen intracervical uterina de 4 x 4 cm, sugestiva de embarazo ectópico cervical, con una b-HCG en 1047 mUI/ ml. Se realizó curetaje endocervical, seguido de colocación de balón de sonda de Foley No. 18, inflado con 40 ml de solución salina, lográndose hemostasia, aunque requirió la administración de 3 unidades de glóbulos rojos y 1 una unidad de plasma fresco congelado. A las 24 horas se le retira el balón de Foley sin complicaciones, se le administra una dosis de MTX de 50 mg IM y se le da egreso al tercer día. La patología informó vellosidades coriónicas, tejido decidual y glándulas más estroma cervical, lo que confirmó el diagnóstico. El seguimiento se realizó semanalmente con b-HCG con diagnóstico negativo a los 2 meses después del procedimiento, considerando tratamiento exitoso (tabla 2).
Tabla 2 Tratamiento quirúrgico con dilatación y curetaje, histeroscopia, ligadura o embolización de arterias uterina en pacientes con embarazo ectópico cervical. Revisión de la literatura, 2000-2019
| Tratamiento quirúrgico conservador | |||||||||
| Dilatación y curetaje | |||||||||
| Autor | Año | País | Diseño de estudio | Total de pacientes | Pacientes que cumplan criterios de inclusion | Edad gestacional | Intervencion | Seguimiento | Desenlace |
| De la Vega, et al. (34) | 2007 | Estados Unidos | Reporte de Caso | 1 | 1 | 7 semanas | Dilatación y curetaje más carboprost y taponamiento con balón | 7 días | Exitoso |
| Samal, et al. (7) | 2015 | India | Serie de casos | 3 | 1 | 8 semanas | Dilatación y curetaje más taponamiento con balón seguido de MTX 50 mg IM | 2 meses | Exitoso |
| Histeroscopia | |||||||||
| Autor | Año | País | Diseño de estudio | Total de pacientes | Pacientes que cumplan criterios de inclusión | Edad gestacional | Intervención | Seguimiento | Desenlace |
| Mangino, et al. (16) | 2014 | Italia | Reporte de caso | 1 | 1 | 6 semanas | MTX intraamniótico, dos dosis de MTX sistémicas y resección histeroscópica de rescate ante no respuesta al MTX | 2 meses | Exitoso |
| Scutiero, et al. (19) | 2013 | Italia | Prospectivo | 5 | 5 | 6 semanas 9 semanas semanas semanas semanas | Embolización arterial uterina bilateral y posterior excisión de ectópico cervical mediante histeroscopia | 15 días | Exitoso |
| Tanos, et al. (26) | 2019 | Chipre - Egipto | Serie de casos | 4 | 4 | 7 semanas 6 semanas 6 semanas 5 semanas 4 días | Histeroscopia | 1 día | Exitoso |
| Kim, et al. (27) | 2008 | Corea del Sur | Serie de casos | 10 | 10 | <4 semanas <5 semanas 6 semanas 5 semanas 6 días 6 semanas 2 días <5 semanas <5 semanas 5 semanas 6 días < 4 semanas 6 semanas | Histeroscopia | 28 días | Exitoso |
| Ligadura o embolización de arterias uterinas | |||||||||
| Autor | Año | País | Diseño de estudio | Total de pacientes | Pacientes que cumplan criterios de inclusión | Edad gestacional | Intervención | Seguimiento | Desenlace |
| Kung, et al. (20) | 2004 | Taiwan | Prospectivo | 27 | 6 | 9 semanas 9 semanas 6 semanas 6 semanas 6 semanas 6 semanas. | Ligadura de arterias uterinas vía laparoscópica. | 35-90 días | Exitoso |
| Hu, et al. (24) | 2016 | China | Prospectivo | 19 | 19 | Entre 5.1 y 11 semanas de gestación | Embolización de arterias uterinas seguido de curetaje | 59 meses en promedio | Exitoso |
Histeroscopia:
Manguino et al. 24 reportaron un caso de manejo en una paciente de 40 años con antecedentes de enfermedad pélvica inflamatoria y concepción lograda por fertilización in vitro y transferencia embrionaria, quien presenta embarazo ectópico cervical con 6 semanas de amenorrea. La paciente recibió una dosis intrasacular amniótica guiada por ultrasonido de MTX y dosis sistémicas con mala respuesta y aumento de b-HCG de 1100 mUI/ml a 4274 mUI/ml, por lo cual se decidió resección histeroscópica sin ninguna otra intervención, con resultado exitoso y sin complicaciones.
Scutiero et al. 19 evaluaron 5 pacientes con EC entre 6 y 9 semanas de gestación, todas con actividad cardiaca embrionaria presente y rangos de b-HCG entre 15.482 y 74.684 mUI/ml, combinando como tratamiento la embolización de arterias uterinas y posterior resección histeroscópica. Todas las pacientes tuvieron una estancia hospitalaria de 4 días y el resultado en todos los casos fue exitoso.
Tanos et al. 26 presentaron 4 pacientes con EC de 5 a 7 semanas de gestación y b-HCG entre 930 y 13.790 mUI/ml. Todas fueron tratadas con histeroscopia como único manejo, usando como adyuvante vasoconstrictores (adrenalina diluida 1:40/2 cm y vasopresina diluida 1:20/3,5 ml, infiltrada 5-7 mm en tres porciones adyacente al sitio de implantación del ectópico); el resultado en todas fue exitoso. El tiempo de estancia hospitalaria estuvo entre 8 y 24 horas, posterior al cual se les dio de alta a las pacientes sin complicaciones. Estos autores presentan una revisión de la literatura con 16 publicaciones de EC tratados con histeroscopia quirúrgica.
Kim et al. 27, en 10 pacientes hemodinámicamente estables, evaluaron la combinación de resección histeroscópica con infusión de H2O2 (peróxido de hidrógeno), e inyección intracervical de vasopresina (0,2 U - 15 ml, aplicadas a las 3, 6, 9 y 12 posiciones del reloj); utilizaron el peróxido de hidrógeno bajo el concepto de que induce la muerte celular debido a la toxicidad del oxígeno. Las 10 pacientes incluidas se encontraban entre 4 y 6 semanas de gestación, con b-HCG entre 1561 y 47.629 mUI/ml, ninguna recibió MTX. Todas las intervenciones fueron exitosas y a las 4 semanas de seguimiento todas las pacientes habían negativizado la b-HCG.
En total se identifican 20 pacientes manejadas con histeroscopia: en 14 se utilizó además manejo con vasopresina, en una de ellas posterior al uso de MTX y en EAU en 5 casos. En todos los casos la histeroscopia fue exitosa (tabla 2).
Embolización o ligadura de arterias uterinas: Kung et al. 20 describen 6 pacientes con EC, quienes fueron llevadas a manejo quirúrgico conservador con ligadura de arterias uterinas vía laparoscópica bajo anestesia general. Una vez los cirujanos identificaban la estructura vascular, se ligaba en su porción distal con material de sutura vicryl 1-0 hasta bloquear el flujo sanguíneo del útero y cérvix. Posterior al procedimiento laparoscópico, se realizó histeroscopia para localizar el saco gestacional a nivel cervical y resecarlo. En todos los casos el sangrado fue mínimo y ninguno tuvo complicaciones graves que requirieran histerectomía. El tiempo medio de recuperación de la menstruación en estas pacientes fue de 63 días.
Hu et al. 24, en un estudio retrospectivo de 19 pacientes con embarazo cervical, realizaron EAU seguida de curetaje a las 24-72 horas posteriores al procedimiento endovascular. Ninguna de las 19 pacientes presentó sangrado vaginal u otras complicaciones asociadas en el posoperatorio. El 100 % de los casos tuvieron preservación uterina.
CONCLUSIONES
El tratamiento con MTX sigue siendo el tratamiento conservador más frecuentemente descrito en la literatura internacional. La dilatación y el curetaje con taponamiento endocervical puede ser una opción en el manejo de urgencia del EC en instituciones de atención primaria. En instituciones donde se dispone de tecnologías de alta complejidad, la embolización de arterias uterinas previa a los procedimientos quirúrgicos y la histeroscopia son opciones que se deben considerar. Dado que actualmente es posible el diagnóstico temprano del EC, se requieren estudios multicéntricos que comparen las diferentes alternativas de manejo para una adecuada evaluación de su seguridad y efectividad.














