INTRODUCCIÓN
Desde el 11 marzo de 2020, fecha en que se declara la pandemia mundial por covid-19, el Estado peruano ha promulgado una serie de documentos normativos y decretos de salud en contexto de pandemia que garantizan la atención de la gestante y el recién nacido 1. Sin embargo, la atención en salud sexual y reproductiva fue considerada como no esencial y, por tanto, se suspendió o se realizó parcialmente para frenar la transmisión y atender a los afectados por covid-19 2. Como resultado de la reducción en el acceso a los servicios esenciales de salud materna y perinatal durante la pandemia, se podría esperar un importante incremento en el número de mujeres y neonatos con complicaciones o muerte durante el embarazo, el nacimiento y el periodo posnatal. El Instituto Guttmacher ha estimado que, en países de bajos y medianos ingresos, una reducción de solo el 10 % en la cobertura de atención esencial del embarazo y el recién nacido podría dar lugar a 1 millón 745 mil mujeres adicionales con complicaciones obstétricas y 28 mil muertes maternas adicionales 3. Esta afirmación se basa en el hecho de que el riesgo de enfermar o morir que tienen las mujeres embarazadas tiene que ver con el lugar donde viven. El riesgo de muerte relacionada a lo largo de la vida es 1 en 4.900 en los países desarrollados; 1 en 180 en países en desarrollo y en algunos países de menor desarrollo el riesgo es de 1 por 54 4.
Las razones para una mayor incidencia de complicaciones maternas, perinatales y neonatales radican en que las mujeres gestantes con diagnóstico de co-vid-19 tendrían un mayor riesgo de índice compuesto de morbilidad y mortalidad materna; incluso, se ha descrito una asociación consistente entre las gestantes con ese diagnóstico y la preeclampsia 5. Además de la infección directa, el impacto de la pandemia y las políticas de control sobre la infraestructura sanitaria, la sociedad y la economía también han afectado la salud materna. Se ha informado una reducción significativa en la obtención de la atención prenatal y posnatal; por otra parte las mujeres han sido las más afectadas en el aspecto laboral, pues se han desempeñado más en el sector informal sin acceso a beneficios esenciales; se incrementó la carga del trabajo en el hogar y del cuidado de los hijos, y han sido las más vulnerables a desarrollar enfermedad mental y ser víctimas de violencia doméstica 6. Todas estas situaciones han afectado especialmente a las mujeres de los países latinoamericanos 7.
Es posible que la pandemia por covid-19 haya derivado en una mayor frecuencia de complicaciones ya que pudo haber incrementado en las gestantes el estrés biopsicosocial 8, o afectar la calidad de la atención 9 y aumentar el riesgo de que hubiera demoras para recibir la atención requerida 10, todas estas relacionadas con malos resultados materno-perinatales. El modelo de las demoras aplica especialmente cuando una gestante afronta una situación de emergencia, estas demoras en la atención materna aumentan la probabilidad de sufrir morbilidad materna extrema o muerte. La demora I es el retraso en decidir buscar atención, el primer paso para recibir cuidados obstétricos de emergencia; la demora II es la que se presenta al momento de identificar y acceder a un servicio de salud: se refiere al retraso en la llegada al lugar de atención; la demora III es el retraso en la obtención de atención, en el tratamiento oportuno y en la provisión de cuidados obstétricos de emergencia. Este modelo ya ha sido aplicado en América Latina cuando se evalúan las demoras en la atención a la gestante como determinantes de mortalidad materna 11-13.
En el Perú, en el año 2019 ocurrieron 302 muertes maternas, en 2020 esta cifra alcanzó 439 y hasta el 17 de abril de 2021 -la semana epidemiológica (SE) 15- se notificaron 165 14. En 2020, el 56,6 % de las muertes maternas fueron por causas directas y el 43,4 % por causas indirectas. Los trastornos hipertensivos (21,7 %) y la hemorragia obstétrica (19,5 %) fueron las principales causas directas, y la covid-19 fue la principal causa indirecta (16,6 %). En 2021, hasta la SE 15, las causas indirectas superan a las directas; la covid-19 es la primera causa de muerte materna (38,6 %), seguida de hemorragia obstétrica (19,3 %) y trastornos hipertensivos (15,0 %) 14.
Durante el año 2019 ingresaron 2.146 mujeres al Hospital Sabogal, de la región de Callao, Perú, para atención del parto y sus complicaciones; ese año los trastornos hipertensivos alcanzaron el 16,2 %. En los meses de julio a diciembre de 2020, en el contexto de la pandemia de covid-19 se produjeron 978 nacimientos, 537 gestantes presentaron complicaciones (54,9 %), de las cuales los trastornos hipertensivos como preeclampsia leve fueron el 3,7 %, preeclampsia severa el 12,5 % y eclampsia el 0,7 %, lo que representa el 16,9 % del total de complicaciones obstétricas y ocupa el segundo lugar después de la infección por covid-19 15. Si bien se conoce el número de complicaciones maternas ocurridas en el año 2019 y en el segundo semestre de 2020, se desconocen las complicaciones maternas relacionadas con posibles demoras que las gestantes han tenido que afrontar para "acceder a la atención" durante la situación de emergencia obstétrica en el contexto de la pandemia por covid-19, debido a las peculiares condiciones de transporte público, la restricción de la libre circulación por las calles y las dificultades de acceso a establecimientos de atención materna especializada. De esta manera, el objetivo del presente estudio fue evaluar una posible asociación entre la demora II en atención materna y las complicaciones hipertensivas asociadas al embarazo en el Hospital Alberto Sabogal, durante la pandemia por covid-19.
MATERIALES Y MÉTODOS
Diseño y población. Estudio de casos y controles que se realizó en el hospital Alberto Sabogal que es un establecimiento de referencia en la región de Callao, perteneciente al Seguro Social de Salud del Perú. En el estudio se incluyeron mujeres de 19 años o más atendidas por cesárea de urgencia debida a distocias fetales, sospecha de feto grande o cesáreas iterativas, y las que tuvieron cesárea por emergencia atendidas en las áreas de obstetricia covid-19 y no covid-19 en los meses de enero a abril de 2021. Se excluyeron a gestantes con enfermedades preexistentes, así como a quienes presentaban otras patologías obstétricas.
Como casos se incluyeron aquellas mujeres que presentaron complicaciones de la hipertensión inducida por el embarazo (HIE) atendidas por emergencia, los controles fueron aquellas que no presentaron ninguna complicación relacionada con la HIE.
La muestra para estudios de casos-controles fue calculada con nivel de confianza de 95 %, potencia de 80 %, razón de controles por caso de 1:1, la proporción esperada de casos con exposición (demoras II o acceso a la atención) para los casos de hipertensión fue de 44,4 % de acuerdo con lo descrito por Chavanne et al. 16 en Mozambique, y la proporción hipotética esperada de controles con exposición fue de 20 %, lo cual dio como resultado 82 casos y 82 controles para la muestra, según Fleiss. Las participantes consideradas como casos fueron identificadas a partir del diagnóstico CIE X del postoperatorio para preeclampsia severa (014.1); los controles fueron seleccionados por muestreo aleatorio simple entre las mujeres elegibles que tuvieron parto por cesárea el mismo día y en la misma área de hospitalización en obstetricia.
Procedimiento. Las pacientes candidatas a ingresar al estudio fueron abordadas por una de las investigadoras para verificar el cumplimento de los criterios de selección, explicar el objetivo del trabajo, invitar a participar a la paciente y solicitar la firma del consentimiento informado. La técnica fue la encuesta y el instrumento fue un cuestionario que consta de tres secciones: 1) datos generales; 2) preguntas relacionadas con las demoras (variable independiente), que siguió el modelo de las tres demoras de Thadeus y Mayne validado por juicio de expertos; 3) complicaciones (variable dependiente). El instrumento fue evaluado con coeficiente alfa de Cronbach que mostró 90 % de confiabilidad. Se realizó una capacitación sobre el instrumento y la forma de recolectar la información entre las investigadoras y profesionales obstetras colaboradoras. El cuestionario se aplicó en las salas de hospitalización, fue autoadministrado porque las participantes respondieron a las preguntas referidas a datos sociodemográficos y a las demoras, pero fueron las encuestadoras quienes complementaron los datos referidos a las complicaciones hipertensivas y realizaron una constatación minuciosa del grado de complicación y diagnóstico definitivo tanto para los casos como para los controles, a partir de fuentes secundarias como historia clínica física y virtual del sistema informático ESSI del Seguro Social.
Variables medidas: las variables medidas fueron edad materna, nivel educativo, estado civil, ocupación, procedencia, presencia o no de demora, y, si la hubo, tipo de demora (I, II o III) tanto para los casos como para los controles.
Análisis estadístico. Para el análisis descriptivo se presentan tablas de distribución de frecuencias y tablas de 2 x 2 para describir las variables de estudio por presencia o no de la exposición en los casos y controles. Para el análisis estadístico se usó el programa Statistical Package for the Social Sciences (SPSS) v25; se realizó análisis bivariado con prueba estadística de chi cuadrado para comprobar significancia estadística; odds ratio (OR) para determinar la asociación entre la exposición y el evento de estudio y, por último, se comprobó homogeneidad a través del cálculo del OR por estratos con la edad, considerada como variable de interacción para la asociación de las variables de estudio a través de la prueba estadística de Breslow-Day y De Tarone.
Aspectos éticos. Se aplicó el consentimiento informado y se pidió la firma del formato a todas las participantes. Dicho formato fue aprobado por el Comité de Ética en investigación específica para covid-19 con Resolución 42-IETSI-ESSALUD-2020 del 30 de octubre de 2020; se garantizó la privacidad durante la realización de las encuestas y la confidencialidad de la información.
RESULTADOS
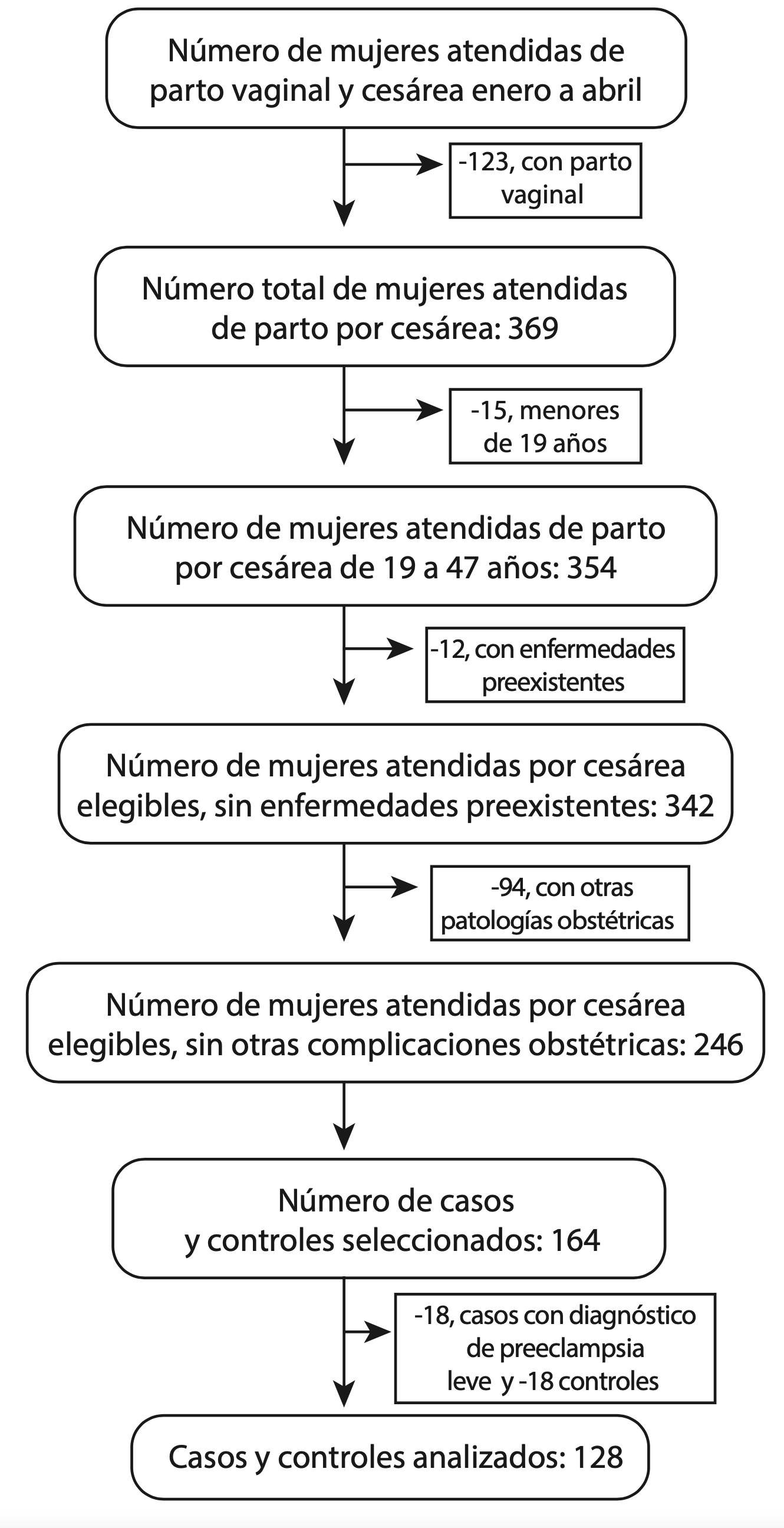
En el hospital Alberto Sabogal, en los meses de enero a abril del año 2021, fueron atendidas 492 mujeres; 123 por parto vaginal y 369 con parto por cesárea en ambas áreas: covid-19 y no covid-19; de estas, 15 fueron menores de 19 años. Se excluyeron 12 mujeres con enfermedades preexistentes y 96 con otras patologías obstétricas 15, por tanto, fueron elegibles 246 mujeres; se incluyeron 164, las cuales cumplían con los criterios de inclusión en el estudio como casos o controles (Figura 1). Sin embargo, para el análisis se excluyeron 18 casos de preeclampsia leve y sus controles pares a fin de asegurar que la exposición se hubiera dado antes del desenlace, es decir que la causa precediera al efecto, por tanto, en el análisis se incluyeron 64 casos y 64 controles.
En las características sociodemográficas de las 128 participantes predominó el grupo de edad de 30-34 años (30,5 %); mujeres con grado de instrucción secundario (39,1 %); convivientes (62,5 %); amas de casa (46,9 %). Al comparar las características sociodemográficas de los casos y los controles se evidenció que los dos grupos no difirieron en cuanto a la educación previa, el estado civil, la ocupación y el lugar de procedencia. Se encontró diferencia en cuanto a la edad, donde los controles fueron más jóvenes que los casos (p:0,013) (Tabla 1). El 31,3 % de los casos procedieron de los distritos de la zona norte de Lima: Comas, Carabayllo, Puente Piedra y Ancón, y de Ventanilla (perteneciente a la región de Callao), a distancias que van desde 23, hasta 42,5 km que equivalen a viajes de 45 minutos y hasta 1 hora y media en auto por rutas directas hasta el hospital.
Tabla 1 Características sociodemográficas de los casos y los controles en el estudio de asociación con demoras tipo II. Hospital Sabogal, Callao, Perú, 2021
* Prueba chi cuadrado.
Respecto a la distribución de las características basales en el grupo de expuestas a demoras tipo II (expuestas) y sin demoras tipo II (no expuestas) no se encontraron diferencias en cuanto a edad, educación previa o estado civil; sin embargo, sí se encontró diferencia en el grupo de expuestas con más gestantes que viven en zonas alejadas (p:0,000) (Tabla 2).
Tabla 2 Características sociodemográficas de las gestantes expuestas y no expuestas a demora tipo II en el estudio de asociación con complicaciones de hipertensión inducida por el embarazo (HIE). Hospital Sabogal, Callao, Perú, 2021
En relación con las tres demoras, se encontró que la demora I presentó similar frecuencia en el grupo de los casos como en los controles; respecto a la demora II, entre los casos se observó que ellas debieron acudir a otro establecimiento de salud antes de llegar al Hospital Sabogal, mientras que los controles en su mayoría acudieron directamente; en cuanto a la demora III, el retraso en la obtención de atención, se encontró que en ambos grupos hubo similar distribución de frecuencia en la proporción referida a la disponibilidad de sala de operaciones, ambos tuvieron esta demora (Tabla 3).
Tabla 3 Causas de las demoras tipo I, II y III en los casos y controles en el Hospital Sabogal, Callao, Perú, 2021
Asociación entre la exposición a demora II y la presencia o ausencia de complicaciones hipertensivas: se evidencia que el 77 % de los casos (40/53) estuvieron expuestos a la demora II, mientras que en los controles el 22,6 % (12/53) estuvo expuesto a dicha demora, asociación que muestra un OR crudo de 7,72 (intervalo de confianza [IC] 95 %: 3,44-17,35) (Tabla 4).
Tabla 4 Exposición a demoras tipo II en los casos y los controles en Hospital Sabogal, Callao, Perú, 2021
| EXPOSICIÓN | Casos | Controles | TOTAL | ||
|---|---|---|---|---|---|
| Recuento | % | Recuento | % | ||
| Demora II | 41 | 77 | 12 | 23 | 53 |
| No demora II | 23 | 31 | 52 | 69 | 75 |
| TOTAL | 64 | 64 | 128 | ||
OR: 7,72; (IC 95%: 3,44-17,35).
No se encontró interacción entre la edad y la asociación de la demora II y complicaciones hipertensivas. La variable edad se estratificó en tres grupos y tras realizar el cálculo del OR crudo para cada uno, se encontró que estos no difieren significativamente entre sí y el OR referente. Además, los estadísticos de Breslow-Day y De Tarone mostraron valores de 0,313 y 0,314 respectivamente, los cuales, al ser mayores a 0,05 permiten mantener la hipótesis de homogeneidad (Tabla 5).
Tabla 5 Test de homogeneidad de la edad por estratos, demora II, casos y controles de hipertensión inducida por el embarazo (HIE). Hospital Sabogal, Callao, Perú, 2021
Pruebas de homogeneidad de Braslow-Day y De Tarone: valor p: 0,313 y 0,314 respectivamente (p> 0,05).
DISCUSIÓN
En este estudio se encontró que las pacientes atendidas en el Hospital Sabogal, de la región de Callao, Perú, en el primer semestre de 2021 (época de pandemia de la covid-19), que presentaron complicaciones de la HIE, estuvieron más expuestas a las demoras en acceder a la atención que aquellas que no presentaron complicaciones de la HIE (OR: 7,72; IC 95 %: 3,44 - 17,35). No se identificó que la edad fuera un factor de interacción en esta asociación.
En relación con la demora II como causa de mortalidad materna identificamos estudios realizados en el Perú, como el de Verona et al. 17, que encontraron en el periodo 2011 - 2016 (antes de la pandemia) que el 14,8% de muertes maternas en la región de Lamba-yeque, en la región norte del Perú, tuvieron un tiempo de demora en acceder a los servicios de salud de 1 a 6 horas, y para el 4,9% la demora fue de 6 a 12 horas. Ramírez et al. 18 evidenciaron que en el periodo 2006 - 2011, el 40,6% de las muertes maternas en la región de Libertad, en la zona noroccidental del Perú, presentaron demora en llegar al servicio de salud. Respecto a la asociación entre demoras tipo II y complicaciones de la HIE, en el ámbito internacional Hirose et al. 19, en Afganistán, determinaron que la mediana del tiempo de viaj e al hospital en gestantes con preeclampsia grave tuvo una mediana de 3 horas. Cuando se evaluaron los determinantes de las demoras se encontró que un factor asociado fue el número de establecimientos visitados antes de la atención especializada. Cuando se visitó una institución antes de la admisión el riesgo ajustado fue 4,9 veces mayor comparado con el grupo basal (admisión directa), cuando fueron 2 o más establecimientos visitados el riesgo ajustado se incrementó a 19,5 en comparación con el riesgo basal. Por otro lado, Chavane et al. 16, en Mozambique, evaluaron la asociación entre la demora en llegar al establecimiento que brinda atención obstétrica de emergencia y la causa de la muerte materna dentro del centro de salud, encontrando que el 44,4% de las mujeres que murieron por trastornos hipertensivos del embarazo presentaron demora II, en relación con el 13 % que tuvieron demora tipo III y fallecieron. Por otra parte, informaron que el 11,1 % de las que fallecieron por complicaciones de HIE presentaron demora II y demora III. Finalmente, Mgawadere et al. 20, en Malawi, identifican como factor determinante en la demora tipo II la distancia de la vivienda o sitio de referencia a la institución de atención final. Ellos informan que entre las mujeres que murieron en el establecimiento de salud, el 52,7 % tuvo tiempo de viaje prolongado mayor a una hora. Otro factor determinante fue el alto costo de trasporte (39,4 %) e incluso haber visitado previamente una partera tradicional (25,5 %). No se identificaron investigaciones referidas a la demora II en atención materna y complicaciones hipertensivas en el Perú y en América Latina para hacer la contrastación.
Limitaciones. Se hizo el análisis con un tamaño de muestra menor al inicial, debido a que se excluyeron las pacientes con preeclamsia leve, ya que no es posible determinar el momento en que se inicia la enfermedad, el cual pudo haber sido previo a cualquier demora. Esta disminución de tamaño de muestra pudo afectar la precisión en la estimación de la asociación en prueba. Por otra parte, es posible que hubiera sesgo de selección en los controles por haber tenido menor posibilidad de ser casos, aunque su selección se hizo en forma aleatoria, y aún no se conoce cuál es la causa de la preeclampsia, por lo que no es posible verificar la distribucion de esta posible variable entre los casos y los controles, y validar este posible sesgo. La fortaleza del estudio fue haber sido realizado durante el periodo de pandemia, cuando los servicios de salud tuvieron la mayor presión por atender a los pacientes con covid-19 sintomáticos. Aunque no es posible garantizar la temporalidad en este estudio dado que no se puede asegurar de manera inequívoca que la demora precedió al inicio de la complicación hipertensiva, sí es importante establecer esta asociación en periodos de pandemia en la región.
CONCLUSIONES
En el periodo de la pandemia por covid-19 las mujeres que tuvieron complicaciones de la HIE estuvieron más expuestas a demoras tipo II que los controles en el Hospital Sabogal en el Callao, Perú. Se requieren estudios prospectivos que confirmen esta asociación con una clara temporalidad, y que evalúen los efectos de la congestión de los servicios hospitalarios por pacientes con covid-19 en otros desenlaces materno-perinatales en la región.