INTRODUCCIÓN
El coronavirus que se reportó en Wuhan, China en diciembre del 2019 se denominó SARS-CoV-2 (Corona virus tipo 2, causante del Síndrome Respiratorio Agudo Severo), es un virus ARN monocatenario que causa la enfermedad de la COVID-19 1, originariamente la infección fue considerada zoonótica 2; en las semanas posteriores la infección se extendió globalmente y fue declarada como pandemia en marzo del 2020 por la Organización Mundial de la Salud (OMS) 3, la emergencia sanitaria resultó afectando a personas de todas las edades, incluidas las mujeres gestantes 4. Es preciso mencionar que los distintos coronavirus existentes causan infecciones respiratorias leves, pero también enfermedades graves como el síndrome respiratorio de oriente medio (MERS) y el síndrome respiratorio agudo severo (SARS) 5. Los métodos de diagnóstico de COVID-19 fueron limitados durante el primer año de la pandemia por su gran demanda a nivel mundial, estableciéndose la prueba RT-PCR (reverse transcripttion polymerase chain reaction) como el estándar de referencia 6,7, adicional a este, se establecieron las pruebas serológicas de detección de anticuerpos, la primera se utilizó para presuntas infecciones agudas y la segunda para estimar el impacto y la distribución de la enfermedad en la población 6.
La gestación es un estado donde se producen adaptaciones fisiológicas que, al parecer, contribuyen a que la neumonía produzca complicaciones respiratorias maternas, entre ellas falla respiratoria, bacteremia o empiema 8,9; las alteraciones de forma y dimensión del tórax, la elevación del diafragma, la reducción de la capacidad pulmonar total y la incapacidad para eliminar secreciones son cambios que se producen en el sistema respiratorio en el embarazo. En el sistema cardiovascular se presenta mayor resistencia vascular e incluso insuficiencia cardiaca en gestantes con complicaciones coexistentes. Por otra parte, se evidencia disminución de células T y células Natural Killer en el sistema inmunitario 9,10,11 y, además, se ha descrito que la neumonía por COVID-19 podría alterar el balance de citoquinas proinflamatorias (INF gamma, IL 1a, 1b, 6 y 12) y las antiinflamatorias (IL 4, 10, 13 y el factor TGF-B) que se producen durante la gestación 10. De esta manera, las mujeres embarazadas que presentan comorbilidades y desarrollan infección por COVID-19 con cuadros respiratorios graves tienden a presentar mayor riesgo de partos pretérmino y mortalidad materna 12,13.
Según la Organización Panamericana de la Salud (OPS), en el continente americano hasta octubre del 2021 se habían notificado 325.344 infecciones por SARS-CoV-2 en gestantes, con una tasa de letalidad del 1,0% (3.237 muertes); en Perú se registraron 55.160 casos positivos entre embarazadas y puérperas, con 0,34% de letalidad (185 muertes) 14. Desde el inicio de la emergencia sanitaria el Ministerio de Salud de Perú (MINSA) buscó priorizar y garantizar la atención de gestantes a nivel nacional 15. De esta manera, muchos hospitales en Perú, entre ellos el Hospital Nacional Edgardo Rebagliati Martins, instauró como medida la detección de infección por COVID-19 en toda mujer gestante que consultara a los servicios de emergencia.
La transmisión de SARS-CoV-2 se ha descrito como horizontal a través de aerosoles y/o gotitas 10,16; no obstante, si existe la transmisión vertical, es motivo de controversia, si bien se ha detectado Sars-CoV-2 en placenta y leche materna, estos resultados deben ser interpretados cautelosamente por la heterogeneidad de los estudios 10.
Es importante conocer las características de la COVID-19 en gestantes y sus perinatos, así como los desenlaces maternos y/o perinatales, ya que los publicados fueron realizados en gestantes de Asia, Europa y América del Norte 10,17, y son escasos los realizados en territorio latinoamericano 18; por lo que el objetivo de este estudio es describir las características clínicas y sociodemográficas y la frecuencia de complicaciones materno perinatales en mujeres gestantes con diagnóstico confirmado de COVID-19 en el contexto regional.
MATERIALES Y MÉTODOS
Diseño y población. El estudio es descriptivo de cohorte retrospectivo. Se incluyeron mujeres gestantes sintomáticas y asintomáticas a partir de la semana 20 con diagnóstico confirmado de infección por COVID-19, atendidas en el Servicio de Emergencia de Obstetricia y Ginecología del Hospital Nacional Edgardo Rebagliati Martins-EsSalud durante el periodo comprendido entre el 6 de marzo y el 31 de diciembre del 2020. El Hospital Nacional Edgardo Rebagliati Martins es una institución de alto nivel de complejidad de naturaleza pública, que atiende a población adscrita al régimen contributivo, ubicada en la ciudad de Lima, Perú. Se excluyeron mujeres cuya gestación (v.g. parto vaginal o cesárea) no culminó en la entidad. Se realizó muestreo consecutivo de las gestantes atendidas, por COVID-19, en la institución durante el periodo de estudio. No se hizo estimación de cálculo de tamaño muestral.
Procedimiento. Las pacientes candidatas a formar parte del estudio fueron identificadas mediante la revisión de historias clínicas y el registro del Servicio de Emergencia de Obstetricia y Ginecología (codificación del COVID- 19 con la CIE-10) 19. Dos investigadores realizaron de forma independiente la revisión de los registros clínicos y aplicaron criterios de inclusión y exclusión, estableciendo la población objeto de estudio. A continuación, dos autores recolectaron las variables relevantes, utilizaron un formulario de extracción de datos, el cual fue previamente evaluado por expertos; las discrepancias en la selección de información se resolvieron mediante el consenso, garantizando la calidad de información recolectada.
El diagnóstico de COVID-19 en las gestantes se realizó a través de RT-PCR con muestra de hisopado faríngeo. Ademas se hizo determinación de anticuerpos totales por prueba serológica, cuya muestra se obtuvo al extraer sangre de una vena del brazo. El procesamiento de la RT- PCR y la determinación de anticuerpos se realizó por el personal del servicio de laboratorio clínico del Hospital Edgardo Rebagliati Martins, el cual se encuentra habilitado por el Instituto Nacional de Salud (INS) de Perú para brindar este servicio.
Siempre que se confirmó el diagnóstico por COVID-19 en una gestante se realizó su atención en el área diferenciada, para luego proceder a establecer el nivel de severidad del cuadro clínico mediante el “Documento Técnico: Manejo ambulatorio de personas afectadas por la COVID-19 en el Perú” 20. Las gestantes con caso asintomático y leve (donde la infección respiratoria aguda tiene al menos dos de los siguientes signos o síntomas, tos, malestar general, dolor de garganta, fiebre, congestión nasal, alteraciones en el gusto, alteraciones en el olfato y exantema) 17, se les brindó la medición de saturación de oxígeno en sangre por medio del pulsioxímetro, mascarilla quirúrgica en su estancia hospitalaria, además de vigilancia fetal realizando ecografía obstétrica, perfil biofísico y monitoreo fetal electrónico. Por su parte, las gestantes cuyo caso fue moderado (infección respiratoria aguda que presenta alguno de estos criterios: disnea o dificultad respiratoria, frecuencia respiratoria mayor a 22 respiraciones por minuto, saturación de oxígeno < 95%, alteración de nivel de conciencia, hipotensión arterial o shock, signos clínicos y/o radiológicos de neumonía, recuento linfocitario menor a 1000 celulas/ul,) 20 o caso severo (infección respiratoria aguda que presenta dos o más de los siguientes criterios: frecuencia respiratoria > 22 respiraciones por minuto PaCO2 < 32 mmHg, alteración del nivel de conciencia, presión arterial sistólica menor a 100 mmHg o PAM < 65 mmHG, PaO2 < 60 mmHg o PaFi < 300, signos clínicos de fatiga muscular: aleteo nasal, uso de músculos accesorios, desbalance tóraco-abdominal, lactato sérico > 2 mosm/L) 20, fueron hospitalizadas en la unidad de alta dependencia obstétrica, en donde, adicional a los aspectos ya mencionados, se les brindó atención con médicos especialistas en medicina interna, cardiología, medicina intensiva y alto riesgo obstétrico; así mismo, se les proporcionó las medidas de soporte necesarias acorde a su estado de gravedad, así como terapia antipirética y corticoides según indicación médica. Se culminó la gestación por causas obstétricas y el cuidado neonatal estuvo a cargo del servicio de neonatología.
Variables a medir. Edad materna en años, escolaridad, estado civil, ocupación, tipo de emergencia por prioridad, número de gestaciones previas, número de atenciones prenatales, trimestre de la primera atención prenatal, edad gestacional al ingreso, tipo de gestación, comorbilidad (v.g. patología cardiovascular, diabetes, enfermedad renal crónica, etc.), nexo epidemiológico (definido como contacto con persona positiva por COVID-19), severidad de la infección, síntomas relacionados al COVID-19 (v.g. tos, fiebre, cefalea, disnea, etc.), presencia de laboratorio anormales (v.g. Anemia, leucocitosis, linfopenia, trombocitopenia, etc.), vía del parto, indicación par cesárea, uso de oxígeno suplementario, requerimiento de soporte ventilatorio, mortalidad materna, sexo y peso al nacer, puntaje de APGAR (bajo y medio vs. alto), resultado de prueba serológica para COVID-19 en el perinato y mortalidad perinatal.
Análisis estadístico. Los datos obtenidos fueron consolidados en Microsoft Excel 365 y, posteriormente, exportados al programa STATA 16.0, donde se realizó el análisis descriptivo de las distintas variables categóricas, utilizando frecuencias (absolutas y relativas) y los datos cuantitativos con medidas de tendencia central y dispersión; los datos analizados fueron evaluados con la prueba de Shapiro-Wilk; utilizando el promedio y desviación estándar, cuando la distribución cumplió criterios de normalidad y en caso contrario, se aplicó mediana y rango intercuartílico.
Aspectos éticos. El presente estudio fue aprobado por el Comité de Ética en Investigación Específico para COVID-19 del Instituto de Evaluación de Tecnologías en Salud e Investigación (IETSI) de EsSalud, con protocolo aprobado cuya fecha fue el 21 de diciembre de 2020 en concordancia con la Resolución N°42-IETSI- ESSALUD-2020; además se garantizó la confidencialidad y el anonimato de la información recolectada.
RESULTADOS
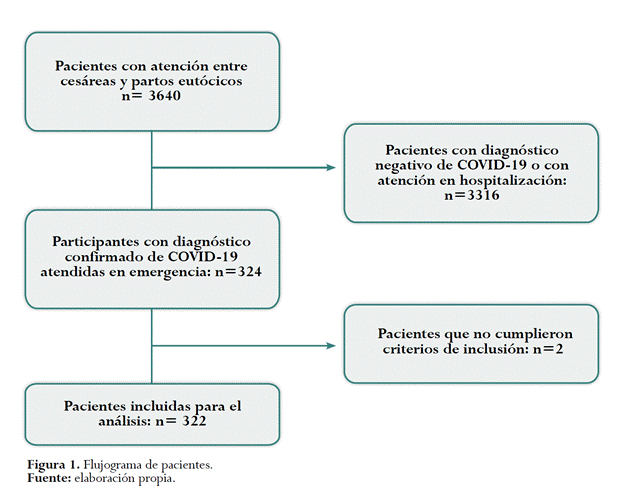
Durante el periodo de estudio se realizaron 3.640 atenciones en el Servicio de Emergencia de Obstetricia y Ginecología del Hospital Edgardo Rebagliati Martins, documentando infección por COVID-19 en 324 gestantes (8,9%). Se excluyeron dos participantes en consideración que su gestación finalizó durante el traslado a la entidad (unidades móviles) (0,6%), finalmente se incluyeron en el análisis 322 mujeres y 332 perinatos para su evaluación de resultado materno y perinatal. (Figura 1).
La edad pormedio fue 31,7 años (± 6,2 años), el 64,6% de la población eran mujeres menores de 35 años, el 85,7% estaban casadas o convivientes, el 58,4% tuvo trabajo dependiente o independiente durante el proceso de gestación. El 59% de las gestantes fueron clasificadas como prioridad III en el triaje, el 45,7 % fueron multíparas, el 92,9% tuvieron cinco o menos atenciones prenatales, el 58,1% con primera atención prenatal después de las 12 semanas, el 80,1% tenía una edad gestacional al ingreso igual o mayor a 37 semanas de gestación; el 3,4% de las gestantes cursaba con embarazo múltiple al ingreso a la cohorte, y el 50,6% presentaban alguna comorbilidad, siendo el sobrepeso y obesidad preponderante (27,3%) (Tabla 1).
Tabla 1 Características sociodemográficas y clínicas de gestantes con COVID-19 atendidas en el Hospital Rebagliati Martins, Lima, Perú, 2020.
Fuente: elaboración propia.
En el 56,5% de los casos se documentó nexo epidemiológico con un caso confirmado de COVID-19, y en el 95,0% de las gestantes la infección cursó asintomática o con infección leve, el 3,7% de las participantes desarrolló infección moderada y en 1,2% severa. Los síntomas predominantes en las gestantes (caso leve, moderado y severo) fueron fiebre (85,8%), tos (52,5%), cefalea (18,3%), y disnea (13,3%), en tanto que los paraclínicos realizados al momento del diagnóstico arrojaron con frecuencia la presencia de anemia (17,4%), leucocitosis (31,7%), linfopenia (24,2%) y trombocitopenia (5,6%) como hallazgos resaltantes (Tabla 2).
Tabla 2 Características clínicas de gestantes con COVID-19 atendidas en el Hospital Rebagliati Martins, Lima, Perú, 2020.
Fuente: elaboración propia.
El 90,7% presentó como vía de parto la cesárea, realizada por causas obstétricas, siendo la indicación de cesárea predominante la cesárea anterior 41,8%, seguida de trastornos hipertensivos 15,8% y hemorragias obstétricas 2,1%. El 5,0% de gestantes desarrolló hipoxemia, requiriendo el uso de oxígeno suplementario. No se registraron casos de falla ventilatoria, y se documentaron dos casos de mortalidad materna en el grupo de estudio atribuibles a choque séptico. La primera muerte se originó en una gestante adolescente a quien se le realizó una cesárea por presentación podálica, ruptura prematura de membranas, presentaba comorbilidades tales como obesidad, anemia y tuberculosis peritoneal, luego le diagnosticaron una pelviperitonitis, siendo la causa final shock séptico. La segunda defunción se registró en una multigesta de 35 años con parto de emergencia, luego, a los 24 días de puerperio, fue diagnosticada por sepsis con foco respiratorio y pélvico. En ambos casos la atención se desarrolló en la Unidad de Cuidados Intensivos (UCI), y la sepsis fue agravada por infección por COVID-19 (Tabla 3).
Tabla 3 Características de la atención obstétrica de las gestantes con COVID-19 atendidas en el Hospital Rebagliati Martins, Lima, Perú, 2020.
Fuente: elaboración propia.
Finalmente, el 58,1 % de los perinatos fue de sexo masculino, el 17,5 % registró bajo peso al nacer, el 19% de gestantes con edad gestacional de ingreso inferior a las 37 semanas, el 2,1 % de los perinatos presentó APGAR al nacer menor a 7 al quinto minuto, y se obtuvo resultado reactivo de prueba serológica para COVID-19 en tres de los perinatos (0,9%) que integraron la cohorte. Se registraron 24 (7,2%) defunciones perinatales, siendo la prematuridad un factor relevante que coexistió (Tabla 4).
Tabla 4 Características en perinatos de gestantes con COVID-19 atendidas en el Hospital Rebagliati Martins, Lima, Perú, 2020.
Fuente: elaboración propia.
DISCUSIÓN
Los resultados del estudio realizado muestran una baja proporción de asistencia al control prenatal antes de las 12 semanas de gestación, así como también a los 6 controles prenatales. Más de la mitad presentó alguna comorbilidad donde un tercio de las gestantes mostraron obesidad y el parto pretérmino afectó a casi una quinta parte de las gestantes. La infección fue moderada o severa en el 5% de las gestantes. La mortalidad materna fue del 0,6%, no hubo casos de falla respiratoria. Se detectaron tres recién nacidos con anticuerpos para COVID-19.
La falta de asistencia oportuna al control prenatal y el no cumplimiento con las seis controles prenatales, cifra mínima sugerida por el Ministerio de Salud de Perú, podrían ser, en parte, explicadas por las medidas restrictivas impuestas por el estado peruano por la emergencia sanitaria, lo que conllevo a limitar inicialmente las atenciones del primer nivel y posteriormente a realizarlas a través de forma remota, generando que las prestaciones no fueran oportunas y continuas 21; esta demora también ha sido documentada en otros estudios que informan el efecto que la pandemia ha producido en la prestación de servicios de atención materna y salud sexual y reproductiva 11,22.
En cuanto a las comorbilidades, los resultados son similares a lo informado por Amaral et al. 23, cuya revisión sistemática realizada en Brasil abarcó artículos de Estados Unidos, Italia y China, donde las principales comorbilidades fueron la obesidad con el 13,1%, trastornos hipertensivos con el 8,0%, y la diabetes con el 3,3%; siendo las pacientes con comorbilidades más susceptibles a cuadros graves de COVID-19 11,24,25.
Los hallazgos respecto a la frecuencia de parto pretérmino son similares a la encontrada por Di Toro 17 con el 23%, cuyos participantes fueron de China, Europa y Estados Unidos; por Li 26 con el 18,8 % y Yang 27, con el 21,3% cuyos estudios se realizaron en China. Por otro lado, las cesáreas tuvieron la mayor frecuencia según tipo de parto, concordando con el 91% establecido en los estudios de Yang et al. 27, y Zaigham et al. 28, siendo superior al 48% de la revisión sistemática de Jafari et al. 10. Los hallazgos respecto a la frecuencia de parto pretérmino son similares a la encontrada por Di Toro 17 con el 23%, cuyos participantes fueron de China, Europa y Estados Unidos; por Li 26 con el 18,8%; y Yang 27, con el 21,3%, cuyos estudios se realizaron en China. Nuestros datos son mayores a los informados por Mullins et al. 28, donde resaltan que la prematuridad se presentó en el 12,0%. Por otro lado, las cesáreas tuvieron la mayor prevalencia según tipo de parto, concordando con el 91% establecido en los estudios de Yang et al. 27, y Zaigham et al. 29, siendo superior al 48% de la revisión sistemática de Jafari et al. 10; la indicación de cesárea fue por causas obstétricas siendo la principal la cesárea anterior.
En relación con la severidad de la infección por COVID-19, los resultados son similares a los obtenidos por Metz T. et al. 30, quienes reportaron 5 muertes maternas (0,2%) en 2.352 pacientes con COVID-19 en Estados Unidos. Finalmente, los casos de mortalidad perinatal fueron superiores a los reportados por Yang et al. 27, quienes reportaron muerte fetal del 1,2 % y muerte neonatal del 1,2 %.
Dentro de las limitaciones del estudio se menciona que se utilizó la base de datos del Sistema de Gestión de los Servicios de Salud (SGSS) que contiene las historias clínicas de las gestantes, por lo que el análisis descriptivo retrospectivo es vulnerable a errores de medición 31; sin embargo, el estudio presenta fortalezas: la entidad donde se llevó a cabo el estudio es una Institución Prestadora de Servicios de Salud (IPRESS) referente de la seguridad social a nivel nacional, teniendo una gran representatividad en el espacio geográfico, así como el Sistema de Gestión de Servicios de Salud (SGSS) que contiene datos fidedignos y específicos de las participantes del estudio.
CONCLUSIONES
Durante la gestación, la infección producida por el SARS-CoV-2 suele ser asintomática o leve; en las gestantes con infección moderada y severa se presentaron más frecuentemente complicaciones maternas y perinatales. Se requieren más estudios que analicen el impacto materno fetal de la infección por COVID 19 durante la gestación en la región.