INTRODUCCIÓN
Un embarazo no deseado es aquel que no se esperaba, o no se tenía previsto, sin importar si se estaba utilizando o no un método anticonceptivo 1. En el mundo, entre el 2015 y 2019 ocurrieron aproximadamente 121 millones de embarazos no deseados; de estos, el 61% terminó en aborto inducido, lo cual se traduce en 73,3 millones de procedimientos al año, en mujeres entre los 15 y 44 años 2. En Colombia, para el año 2011 se informaba que cerca del 44% de embarazos no deseados terminan en aborto inducido 3. Para el año 2016, en la ciudad de Medellín se registraron 1.151 casos de interrupción voluntaria del embarazo (IVE) notificados 4.
La suspensión del embarazo no deseado o aborto inducido se puede practicar a través de métodos seguros o inseguros. Por lo general, el aborto inseguro es consecuencia de la realización de un procedimiento por fuera de la ley 3. Uno de los problemas relacionados con el aborto inseguro es el riesgo de mortalidad materna por complicaciones del aborto. La Organización Mundial de la Salud (OMS), hizo una estimación de las muertes maternas en el mundo para los años 2003 a 2009, la cual informa que globalmente hubo 193.000 muertes maternas por aborto inseguro, de las cuales 6.900 correspondieron a América Latina 5. Cuando el aborto se realiza porque parte de la oferta de los servicios de salud institucionalizados, y dentro de la ley, se denomina interrupción voluntaria del embarazo (IVE) 6. La IVE es definida por la Organización Mundial de la Salud (OMS) como la expulsión o extracción de un feto o embrión bajo la autonomía de la mujer, realizada por personal idóneo sin incurrir en un delito 7. Este puede ser realizado por varias técnicas: aborto médico con fármacos que simulan un aborto espontáneo aplicable hasta la doceava semana de gestación y por medio del aborto quirúrgico, ya sea por aspiración endouterina o por dilatación y curetaje 6. En caso de decidir utilizar una técnica quirúrgica para la IVE, la guía del Royal College of Obstetricians and Gynaecologists recomienda, como primera opción, la aspiración manual endouterina hasta la semana 14. Para aquella gestación que está por encima de estas semanas, se recomienda el uso de la dilatación y curetaje (D&C) 8.
Desde la perspectiva jurídica en Colombia, la Corte Constitucional, en la Sentencia de acción de tutela C-355 de 2006, reconocía los derechos sexuales y reproductivos y la IVE como parte de ellos; hasta el año 2021 la misma Corte reconoció la IVE como derecho fundamental, no penalizable, siempre que se cumpliera con alguna de las siguientes tres causales legales: 1. Cuando la continuación del embarazo constituya peligro para la vida o la salud de la mujer, certificado por un médico o un profesional de la psicología, quienes autentiquen la existencia de la probabilidad del daño; sin embargo, es la mujer quien decide el alcance del posible daño por la gestación. 2. Cuando exista grave malformación del feto que haga inviable su vida, certificada por un médico, el cual puede no ser especialista en fetología. 3. Cuando el embarazo es producto de abuso, violación, incesto, transferencia de óvulo o inseminación no consentida sin necesidad de requerir denuncia por el desarrollo jurisprudencial. La sentencia no situaba límite de edad gestacional 9. De la misma forma, la Resolución 3280 del 2018 considera que la IVE hace parte del manejo de las mujeres víctimas de violencia sexual 10. Respecto a los servicios de IVE, la normatividad en Colombia indica que estos servicios deben estar disponibles en todos los niveles de atención, para lo cual es importante que los profesionales de la salud conozcan el modelo de atención, el cual incluye una consulta inicial-asesoría IVE enfocada en el apoyo emocional a la mujer, información sobre las posibles opciones de tratamiento y acompañarla en su decisión 11. Adicionalmente, a contar con una atención post-IVE asumida por la mujer, cuyo fin es el de asegurar una evolución adecuada, resolver problemas no resueltos (físicos o emocionales), atender las necesidades anticonceptivas, prestar cuidados preventivos en salud sexual y reproductiva y remitir a servicios especializados, según sea la necesidad 11,12. Vale la pena recordar que la legislación sobre el aborto en Colombia fue modificada por la Sentencia C-055-22 13.
Sin embargo, a pesar del marco legal que apoya a la mujer para optar por una IVE, el Ministerio de Salud informaba, para el 2014, que intervenían en su decisión: “la falta de autonomía, inequidad de género, desigualdades socioeconómicas, difícil acceso a información veraz, a servicios de salud o a métodos anticonceptivos, la falta de conocimiento sobre los métodos anticonceptivos, y el uso inadecuado de estos, lo cual promueve una mayor incidencia de embarazos no deseados, un mayor riesgo de aborto inseguro y de morbimortalidad materna, además de disminuir las posibilidades para que la mujer pueda decidir sobre su sexualidad y reproducción”14.
Son pocas las publicaciones en Colombia sobre las características de las pacientes que acuden a los servicios de IVE, de la calidad de los servicios de IVE, y de su seguridad. Por lo tanto, el objetivo de este estudio es aportar información por medio de la caracterización de una cohorte de mujeres atendidas en dos IPS en la ciudad de Medellín en el 2019, quienes optaron por la IVE, y describir las características de la atención y sus complicaciones hasta el séptimo día posterior a la IVE según la técnica de interrupción.
MATERIALES Y MÉTODOS
Diseño y población. Estudio de cohorte retrospectivo. Se incluyeron mujeres entre 18 y 45 años que contaran con una causa legal para la práctica de la IVE. Las mujeres fueron atendidas por IVE en el 2019 en la Fundación Unimédicos, Institución prestadora de servicios de salud (IPS) de primer nivel de complejidad de carácter privado, y en la E.S.E Metrosalud, IPS de segundo nivel de complejidad de carácter público; ambas entidades ubicadas en la ciudad de Medellín, Colombia. Se excluyeron aquellas que presentaban infección pélvica e infecciones de trasmisión sexual. Se realizó muestreo no probabilístico, consecutivo según el orden de atención (Figura 1).
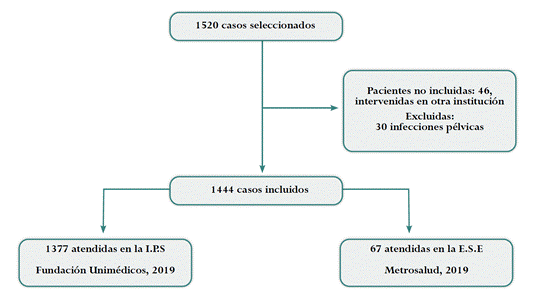
Figura 1 Flujograma de selección de las pacientes sometidas a Ia IVE en dos IPS, en Medellín, Colombia, 2019. Fuente: elaboración propia.
Procedimiento. Contando con la autorización del estudio en las instituciones participantes, las pacientes candidatas a ingresar en el estudio fueron identificadas en los registros de los servicios de Ginecología y Obstetricia de cada IPS. Los casos se escogieron a partir de los códigos CIE-10 (O045-O049), y de los códigos únicos de prestación de servicio-CUPS (690103,750101, 750105, 750301, 750302, 750303). Posteriormente, se solicitaron las historias clínicas y se aplicaron los criterios de inclusión y exclusión. Una vez verificado el cumplimiento de los criterios se recopiló la información de las variables sociodemográficas y clínicas del proceso de la IVE, del procedimiento y las complicaciones durante la atención hasta el control post-IVE a la semana del procedimiento. Los datos se registraron por el investigador principal en un formulario diseñado para el estudio en el paquete ofimático Excel® 2010, versión 16.4. La información se controló, inicialmente, comparando los datos de la historia clínica y los datos ingresados en la base de datos, y finalmente, verificando la calidad de la información buscando datos fuera de rango o datos ausentes .
Las mujeres que optaron por la IVE recibieron asesoría por parte del personal médico que atiende la consulta inicial, o por psicología. De acuerdo con la edad gestacional se enseñaron las opciones de IVE: proceso, complicaciones, ventajas, desventajas, y necesidad de planificación de la familia posterior a la IVE. Esto con el fin de que la paciente tomara la decisión respecto al método de IVE y el tipo de seguimiento post-IVE que prefiería y por el tipo de seguimiento post-IVE.
Variables. Las variables evaluadas se dividieron en tres grupos. Las de índole socioeconómica: edad, nacionalidad, zona de procedencia, estado civil, escolaridad, estrato socioeconómico y actividad laboral. Aquellas relacionadas con la anticoncepción y características ginecológicas: método anticonceptivo previo, número de embarazos previos, paridad, periodo gestacional, paridad satisfecha y embarazo no deseado. Por último, las relacionadas con el proceso de la IVE: técnicas de IVE utilizadas, IVE previa, causa legal de la IVE, profesional que asesora la IVE, nivel de la institución donde se realizó la IVE, aceptación de la atención post-IVE, complicaciones de las IVE, profesional que asesoró en el periodo post-IVE, seguimiento post-IVE, y método de planificación post-IVE elegido.
Análisis estadístico. El análisis estadístico se realizó en SPSS®, versión 26. Las variables cuantitativas se presentan en medias y desviación estándar, dada su tendencia central, y las cualitativas con frecuencias absolutas y relativas para los tres grupos de variables.
Aspectos éticos. El proyecto fue aprobado por los comités de investigación de la Corporación Universitaria Rémington mediante el Acta N°4 de 2014 y por los comités de las dos IPS participantes. El estudio se rige por la normatividad vigente en Colombia sobre investigación clínica aplicada.
RESULTADOS
Durante el periodo de investigación se contó con 1.520 mujeres candidatas a ingres ar al estudio, de las cuales 46 fueron intervenidas en otras instituciones; adicionalmente, 30 presentaron infecciones pélvicas o de transmisión sexual, por lo que fueron excluidas. Finalmente, se incluyeron 1.444 mujeres gestantes, 1.377 de ellas fueron atendidas en la I.P.S. Fundación Unimédicos, y 67 en la E.S.E. Metrosalud en el 2019 (Figura 1).
Respecto a las características sociodemográficas, las pacientes tuvieron una edad media de 26 (DE-Desviación Estándar, ± 6), el 93,4% de las mujeres eran colombianas (n=1.348), el 6% eran de nacionalidad venezolana (n=87), y el 0,65% restante de otras nacionalidades. El 89,1% (n=1.286) del total de las mujeres provenían del área urbana, siendo el 59,4% del total de las mujeres de la ciudad de Medellín (n=858), y el porcentaje restante de otros municipios del resto del departamento de Antioquía. El 42,41% contaban con educación superior (n=610), y un 2,0% no tenían ningún nivel de educación (n=29). El nivel socioeconómico más frecuente fue medio bajo con un 61,6%. (n=889). El 47,3% tenía trabajo (n=683) (Tabla 1).
Tabla 1 Características sociodemográficas de las pacientes con IVE en dos IPS, en Medellín, Colombia, 2019.
Fuente: elaboración propia.
Acerca de las características clínicas, el 89,9% de las mujeres no utilizaba ningún método anticonceptivo previo a la IVE (n=1298). El 48,2% fue primigestante (n=696). El procedimiento fue realizado en el primer trimestre en el 97,2% de las pacientes (n=1.404); la semana 7 de gestación ocupó el primer lugar en el momento de la IVE con un 20,8% (n=300). El 99,9% fueron embarazos no deseados (n=1.443). La paridad satisfecha se manifestó en un 12,3% (n=77) (Tabla 2). Con respecto a la causa legal de la IVE, fueron identificadas, en orden: salud de la mujer en un 94,3% (n=1.361), otras 82 por conductas sexual sin consentimiento (5,7%), y 1 por malformación fetal grave en una mujer con un embarazo deseado (0,1%). En el 65,9% (n=951) de las pacientes se había practicado IVE previamente (Tabla 3).
Tabla 2. Características legales y aspectos clínicos previos de pacientes con IVE en dos IPS Medellín, Colombia, 2019.
Fuente: elaboración propia.
Tabla 3 Características del proceso de la IVE en dos IPS en Medellín, Colombia, 2019.
Fuente: elaboración propia.
Con un 97,4% (n=1.363) la profesión que realizó la asesoría IVE con mayor frecuencia fue Psicología, mientras que el 5,6% restante la ofreció medicina general (n=81). El tipo de procedimiento de IVE más frecuente fue la AMEU con un 95,4% (n=1.380), seguido de la dilatación y curetaje con un 4,4% (n=63), y el manejo farmacológico representó un 0.1% (n=1). En la IPS Fundación Unimédicos se realizó el 100% de la IVE con AMEU (n=1.377), mientras que la E.S.E Metrosalud se realizó D&C en un 94% (n=63). En cuanto a las características del proceso de la IVE, un 80,1% desearon continuar con la atención post-IVE (n=1.157), no asistió a control el 19,9% de mujeres con AMEU (n=287). El 78,4% aceptó el uso de algún método anticonceptivo post-IVE (n=1.132) (Tabla 3).
Ninguna de las de las mujeres con AMEU (n=1.380) presentó complicaciones intraoperatorias, y en las 1.157 que tuvieron control al séptimo día no se detectaron complicaciones. Por otra parte, en 9 mujeres sometidas a D&C se identificó hemorragia post-IVE que requirió de nuevo procedimiento; además, se presentaron 3 casos (4,76%) de perforación uterina en casos con D&C, para un total de 12 complicaciones (17,4%) (Tabla 4).
Tabla 4 Tipo de IVE y complicaciones en dos IPS en Medellin, Colombia, 2019.
| Procedimiento | n (%) | Complicaciones | n (%) |
| Farmacológico | 1 (0,1) | Hemorragia | 1 |
| AMEU | 1380 (95,6) | Ninguna | 1380 |
| Dilatación y curetaje | 63 (4,4) | Perforación uterina | 3 (4,76) |
| Hemorragia | 8 (12,7) | ||
| Ninguna | 52 (82,5) |
Fuente: elaboración propia.
DISCUSIÓN
Los resultados muestran que la principal causa para acceder a la IVE fue el riesgo para la salud física o psicológica de la mujer (94,2%), que cerca del 65,9% de las mujeres sometidas a IVE tenían un procedimiento similar previo; y que el 96% recibió anticoncepción posterior al procedimiento. Se encuentra que la técnica del AMEU para la IVE quirúrgica no presentó complicaciones en 1.157 mujeres en una institución de atención primaria en la ciudad de Medellín, Colombia. De otra parte, se halló una frecuencia de complicaciones del 16,5% en pacientes sometidas a D&C en una institución de segundo nivel de complejidad. Las pérdidas en el seguimiento fueron del 19,9% (n= 287) en el grupo de AMEU en el estudio, dada la decisión de esta proporción de mujeres en no continuar con el manejo post-IVE.
Respecto a las causales de suspensión del embarazo, los resultados son diferentes a los referidos en el estudio de Restrepo et al. (2019), donde el riesgo para la salud de la mujer fue la causa en el 61% de las IVE, y el 12,6% por malformaciones graves fetales 15, superior a lo informado en el presente estudio.
En cuanto al antecedente de uso de técnicas de IVE, los resultados son mayores a los informados en Etiopia por Ddedge et al., quienes reportaron que el 44% de las mujeres que acuden a los servicios de interrupción del embarazo había tenido un aborto inducido previo 16, y a los informados por La Vechia, en Italia, con un 5% de las mujeres que repetían la suspensión inducida por el embrazo 17.
Respecto al uso de algún método anticonceptivo post-IVE, el 78,4% decidió utilizarlo. Esta prevalencia fue cercana a la reportada en el estudio de Becker et al., quienes en 402 mujeres de la Ciudad de México, encontraron que el 89,5% optaron por el uso de un método anticonceptivo. Sin embargo, en este estudio se registró al dispositivo intrauterino como el método anticonceptivo más frecuente posterior al procedimiento 18, difiriendo de la población estudiada en la presente investigación, dado que el 22,2% usó con mayor frecuencia el preservativo. Con respecto al uso del dispositivo intrauterino, Goodman et al. (2008), en un estudio realizado en el norte de California, demostraron que el uso del dispositivo intrauterino postaborto inmediato tiene el potencial de reducir significativamente la repetición de una IVE nueva 19.
En cuanto a las complicaciones, la tasa de perforación uterina es muy baja, habitualmente se pueden observar en los casos con D&C, implicando ocasionalmente reintervención 20, tal y como se presentó en este estudio. La comparación de las técnicas médicas y quirúrgicas no es fácil, ya que la decisión puede estar mediada por múltiples factores que dificultan una asignación aleatoria a alguna de las alternativa que pueden ser mutuamente excluyentes 21. Sin embargo, cuando se hace la comparación en condiciones ideales no se evidencian diferencias en la tasa de complicaciones que varían entre el 0,1% y el 3% en ambos, principalmente hemorragia o infección 22 y necesidad de un segundo procedimiento para completar el aborto. La frecuencia de complicaciones en D&C fue superior a la descrita por Carlsson et al., quienes informan en una cohorte de 4.945 abortos atendidos entre 2008 y 2015 en un hospital en Suecia, con una frecuencia de complicaciones en el aborto quirúrgico que varió entre el 3% y 8,0% 23.
El estudio tiene limitaciones dada la presencia de un posible sesgo de indicación que haría que los embarazos de más riesgo fueran sometidos a D&C, o por factores tales como la experiencia del operador en alguna de las dos técnicas; lo que podría afectar la frecuencia del desenlace más allá de la intervención. La experiencia previa también podría explicar la baja frecuencia de uso del tratamiento médico, ya que se tiene poca experiencia en el uso de mifepristona y el misoprostol en algunas instituciones, a pesar de ser la alternativa más segura por las guías internacionales de interrupción voluntaria del embrazo menor a 12 semanas (8, 22); aunque requiere un seguimiento ambulatorio más extenso, que representa un mayor número de consultas, posible sangrado prolongado y procedimientos quirúrgicos adicionales subsecuentes. Por otra parte, al no tener información del 20% de las apacientes sometidas a AMEU, puede llevar a una subestimación de las complicaciones. Como fortaleza se tiene el gran número de mujeres incluidas en el estudio.
CONCLUSIONES
La AMEU es un procedimiento frecuente y seguro que no generó complicaciones intraoperatorias o posterior al procedimiento hasta los primeros siete días después de la IVE en la población estudiada. Es común encontrar complicaciones en IVE en las que se utilice D&C. Se requiere estudios prospectivos que permitan perfilar y estudiar las complicaciones postoperatorias hasta los 30 días de las diferentes técnicas de IVE a nivel nacional y regional.














