Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Psiquiatría
versão impressa ISSN 0034-7450
rev.colomb.psiquiatr. v.35 n.1 Bogotá jan./mar. 2006
Articulos Originales
de atención primaria en Bogotá, Colombia.
Resultados colombianos del Proyecto Internacional de Depresión*
Primary Care Settings in Bogotá, Colombia.
Colombian Results of the International Depression Project.
Mónica Riveros Vargas1 Adriana Bohórquez Peñaranda2 Carlos Gómez-Restrepo3Mayumi Okuda Benavides4
1 Médica residente de Psiquiatría III año, Departamento de Psiquiatría y Salud mental, Facultad de Medicina, Pontificia Universidad Javeriana, Bogotá, Colombia. E mail: riveros.m@javeriana.edu.co
2 Médica psiquiatra, candidata a la Maestría en Epidemiología Clínica. Profesora asistente del Departamento de Psiquiatría y Salud Mental, asistente de investigación de la Facultad de Medicina, Unidad de Epidemiología Clínica y Bioestadístíca, Pontificia Universidad Javeriana, Bogotá, Colombia. Psiquiatra de la Clínica La Inmaculada.
3 Médico psiquiatra, psicoanalista, MSc. en Epidemiología Clínica, director del Departamento de Psiquiatría y Salud Mental. Profesor Asociado de la Unidad de Epidemiología Clínica y Bioestadística, Facultad de Medicina, Pontificia Universidad Javeriana, Bogotá, Colombia.E mail:cgomez@javeriana.edu.co
4 Médica. Asistente de Investigación, Facultad de Medicina, Unidad de Epidemiología y Bioestadística, Pontificia Universidad Javeriana Bogotá, Colombia.
Resumen
Objetivos: evaluar el conocimiento sobre depresión en pacientes atendidos en el primer nivel de atención en Bogotá. Materiales y métodos: estudio descriptivo de corte trasversal. Se recogieron dos muestras de personas que asistían a consulta, antes de una intervención educativa aplicada a los profesionales de la salud: 1.642 (grupo A), y después de ésta: 1.839 (grupo B). Se encontró que el 76,5% de los pacientes del grupo A y el 85,3% de los pacientes del grupo B habían escuchado el término depresión. A estas personas se les aplicó una encuesta que evaluó el conocimiento sobre depresión. El instrumento fue diseñado y validado en el estudio piloto. Resultados: la depresión fue considerada un problema común en el 71,3% del grupo A y el 75% del grupo B. La mayoría de los pacientes consideró curable la depresión, en el grupo A (70,8%) y grupo B (72,5%). Alrededor de la mitad de los pacientes de ambos grupos consideró la depresión una enfermedad mental que necesita tratamiento médico y la mayoría de pacientes deprimidos como no suicidas. En el grupo A el 44,7% y en el grupo B el 51,8% de los pacientes consideraba a los medicamentos antidepresivos como adictivos. El reconocimiento de síntomas típicos fue insuficiente en 50,1% del grupo A y 59,7% del grupo B. De igual forma, se encontró un estigma alto para el diagnóstico de la enfermedad en 57,5% de los pacientes del grupo A y en 42,5% de los del grupo B.Conclusión: existe un conocimiento limitado sobre la depresión en los pacientes de primer nivel, la estigmatización de la enfermedad es alta y la deficiencia en el conocimiento puede llevar a una disminución en el diagnóstico de la enfermedad.
Palabras clave: conocimiento y actitudes sobre la salud, atención primaria de salud, carga de la enfermedad, trastorno depresivo.
Abstract
Objectives: To evaluate the degree of knowledge and beliefs about depression among patients who attend primary care clinics in Bogotá. Materials and methods: A crosssectional study. Two groups were chosen from patients who attended primary care clinics, before and after health professionals received an educational intervention about depression: 1,642 patients (group A), and 1,839 patients (group B). 76% of patients in group A an 85.3% of patients in group B had heard of the term "depression". A questionnaire was administered to these patients to evaluate their knowledge about depression. The instrument was designed by the group of investigators and validated in the pilot study. Results: Depression was considered a common problem in 71.3% of patients of group A and 75% of patients of group B. Most of the patients thought that depression was curable (70.8% in group A and 72.5% in group B). Approximately half of the patients in both groups considered depression to be a mental disease that required medical treatment and that most depressed patients are not suicidal. A total of 44.7% of patients in group A and 51.8% of patients in group B considered antidepressants as being addictive. The degree of recognition of typical symptoms was insufficient in 50.1% of the patients of group A and 59.7% of the patients of group B. Likewise, the degree of recognition of risk factors for depression was insufficient in both groups. A high level of stigmatization of the disease was found in 57.5% of the patients in group A and 42.5% in group B. Conclusion: There is a limited degree of knowledge about depression in patients who attend primary care clinics, the level of stigmatization of the disease is high, and it is possible that patients' deficiency of knowledge about depression could lead to underdiagnosis.
Key words: Health knowledge and attitudes, primary health care, cost of Illness, depressive disorder.
Introducción
La depresión existe como problema mundial. El aumento de la prevalencia de los trastornos depresivos los llevará a ser la segunda causa de morbilidad en el mundo para el año 2020 (1,2). Adicionalmente, en el Estudio Nacional de Salud Mental de Colombia en 2003, fue reportada una prevalencia para la población general a lo largo de la vida del 15% para los trastornos del ánimo, 12,1% para el trastorno depresivo mayor, 1,8% para el trastorno depresivo menor y 0,7% para la distimia (3). En la encuesta multinacional sobre la capacidad de respuesta del sistema de salud de la Organización Mundial de la Salud (OMS), realizada en Colombia, se encontró que el 10% de la población general había tenido un episodio depresivo en el último año (4).
La carga de una enfermedad se define en términos de su costo, y éste, para el paciente deprimido, puede ser económico, social o psicológico. Los trastornos depresivos, por su frecuencia en la población, imponen la inversión en gastos que garanticen una adecuada atención dentro del sistema de salud. Además, se impone otro factor importante, reconocido cada vez más: el impacto de la depresión sobre la vida familiar, ya que la familia no sólo sufre por la enfermedad, sino por la alteración del funcionamiento cotidiano. La depresión incrementa la posibilidad de divorcios y altera los papeles sociales de la familia, como la transmisión cultural, la crianza de los hijos y el apoyo a familiares cuando tienen problemas (5). La carga de la enfermedad se refleja en absentismo y disminución en productividad, en la respuesta al tratamiento y en la calidad de vida.
En el Estudio Global sobre la Carga de la Enfermedad, en 1990, se encontró que la depresión aporta más a la carga mundial de enfermedades que las enfermedades cerebrovasculares y el cáncer (6). En los cálculos de las principales causas de los años de vida ajustados en función de la discapacidad (AVAD), en adultos de todas las edades para 2000, se ubicó en el cuarto lugar entre todas las enfermedades, al aportar el 4,4% de los AVAD (7).
La visión clásica de la epidemiología considera que la carga de una enfermedad se reducirá con la disminución de su prevalencia. Entonces, en nuestro caso, para atenuar la carga se debería disminuir la incidencia y acortar el tiempo de la depresión. Una mirada complementaria indica que la carga también decrece cambiando los factores que lleven a la discapacidad (8).
Como ejemplo de una intervención para disminuir la carga de la enfermedad ha sido desarrollado en Australia un programa educativo para incrementar la conciencia sobre la depresión, reducir el estigma que hay alrededor de ella y destruir las barreras sociales que evitan la participación completa de personas con depresión. La intervención ha aminorado la carga de la enfermedad en ese país (9).
La educación de las personas influye en su conocimiento sobre sus enfermedades. Actualmente las personas son más educadas que años atrás, ya que alcanzan un grado de escolaridad mayor que el de sus antepasados. Sin embargo, el tiempo de contacto con los profesionales de la salud se ha reducido por la disminución de las estancias hospitalarias y por la estandarización de los tiempos asignados a la consulta, lo cual limita el tiempo disponible para la educación del paciente por parte del médico (10). Sin embargo, Goldney y colaboradores (11), al evaluar en Australia el conocimiento sobre la depresión, no hallaron diferencias entre en pacientes deprimidos con ideación suicida y los sujetos sanos; además, sugieren que el contacto con el personal médico durante tiempo prolongado no incrementa el conocimiento de los pacientes sobre la enfermedad.
Claro que el conocimiento de los pacientes sobre sus enfermedades influye sobre el comportamiento relacionado con éstas. Por ejemplo, la falta de conocimiento sobre la depresión produce que haya demora en la primera consulta que se hace por esta causa (12). Dada la importancia del conocimiento sobre la depresión, se han desarrollado instrumentos para medir qué saben los pacientes sobre síntomas, causas y tratamiento de esta enfermedad (13).
Jorm y colaboradores (14) acuñaron el concepto alfabetización en salud mental ( mental health literacy), definido como los conocimientos y creencias sobre los trastornos mentales que ayudan en su reconocimiento, manejo y prevención. Incluye la habilidad para reconocer trastornos específicos, saber cómo buscar información sobre salud mental, factores de riesgo, tratamientos autoadministrados, ayuda profesional disponible y actitudes que promueven la identificación de la enfermedad y la adecuada búsqueda de ayuda. Este mismo grupo evaluó en Australia la capacidad de la población de reconocer adecuadamente la depresión y la esquizofrenia para encontrar que dicho resultado sólo se alcanzó en el 39% y el 27% de los casos, respectivamente.
Hess y colaboradores (15) encontraron en 2004 que una población de jóvenes estadounidenses respondió de forma incorrecta el 80% de las preguntas que les hicieron sobre diferentes aspectos de la depresión; mientras destacaron deficiencias en el reconocimiento de los síntomas y el tratamiento.
En Alemania, Althaus y colaboradores (16) desarrollaron un estudio que evaluó el conocimiento sobre la depresión y las actitudes hacia ésta. Mostró que la gente ve la depresión como un problema grave. Sin embargo, detectaron deficiencias, como actitudes desfavorables sobre la depresión, especialmente en los hombres mayores de 60 años. El 80% de la población consideraba que los antidepresivos son adictivos y el 69% estaba seguro de que el uso de éstos cambiaba la personalidad.
A diferencia de los alemanes, la comunidad australiana no ve a la salud mental como un tema de importancia, aunque considera que la depresión es el problema de salud mental más común. El reconocimiento de la depresión entre ellos es mayor en las mujeres y en la gente joven. Las personas menores de 55 años o con familiares que habían tenido la depresión la veían como una enfermedad más discapacitante que otras enfermedades crónicas. Había un conocimiento limitado de los factores de protección y de riesgo para la depresión. La población identificó al médico general como el profesional al que debía recurrir si presentaba depresión (17). Por otra parte, en Suiza se ha encontrado que el 62% de la población reconoce a los pacientes con síntomas depresivos como enfermos mentales (18).
Se ha encontrado en Latinoamérica que el incremento en nivel educativo aumenta, a su vez, el conocimiento sobre salud y enfermedad mental, según hallazgos de García y colaboradores (19). En un estudio realizado en Perú, Becerra y colaboradores (20) encontraron déficit de conocimientos en familiares de los pacientes deprimidos en cuanto a diagnóstico, etiología, sintomatología, administración de medicamentos, manejo del paciente y tratamiento.
Se desconoce actualmente el conocimiento de los pacientes atendidos en el primer nivel de atención en Bogotá. El presente artículo muestra el conocimiento de los pacientes atendidos en el centro de atención primaria de una entidad promotora de salud (EPS) en esta ciudad.
Materiales y métodos
Con el objetivo de desarrollar y evaluar una intervención educativa clínica específica para mejorar el reconocimiento y el manejo de la depresión en centros de atención primaria, se adecuó la intervención educativa sobre trastornos depresivos a las necesidades específicas y a las oportunidades del contexto de la prestación de servicios de atención primaria en Bogotá. Esta investigación hace parte de un proyecto multicéntrico realizado de forma simultánea en India, China y Colombia (en este artículo se presentan exclusivamente los resultados colombianos).
El entrenamiento en trastornos depresivos fue realizado con un grupo de profesionales de la salud que laboran en centros de atención primaria ambulatoria pertenecientes a una EPS. Estos centros se encuentran ubicados en Bogotá y se consideraron representativos de los centros que prestan servicios de atención primaria ambulatoria en las zonas urbanas del país dependientes del sistema contributivo de seguridad social colombiano.
Se recogieron dos muestras no probabilísticas de reclutamiento secuencial y con consentimiento informado de personas que asistían a consulta en centros de atención primaria: 1.642 en el grupo A y 1.839 en el grupo B, antes y después de una intervención educativa aplicada a los profesionales de salud tratantes. El 76,5% (1.256) de los pacientes del grupo A y el 85,3% (1.569) de los pacientes del grupo B habían escuchado el término depresión. A éstos se les aplicó una encuesta para evaluar el conocimiento sobre la depresión, el estigma impuesto a esta enfermedad y la carga de la enfermedad percibida antes de la intervención educativa (únicamente al grupo A) y dos meses después de esta intervención (sólo al grupo B), con el fin de observar la estabilidad de los resultados en los pacientes y evaluar una posible transmisión del conocimiento del profesional al paciente.
El instrumento fue desarrollado por el grupo de colaboración internacional conformado por los investigadores de China, India y Colombia. Se trata de un cuestionario autoaplicado que contiene 49 ítems que tienen como posibles respuestas: sí, no o no sabe1. El instrumento original fue probado en un estudio piloto y modificado según los resultados obtenidos. En la Tabla 1 se muestran las variables estudiadas agrupadas por dominios.
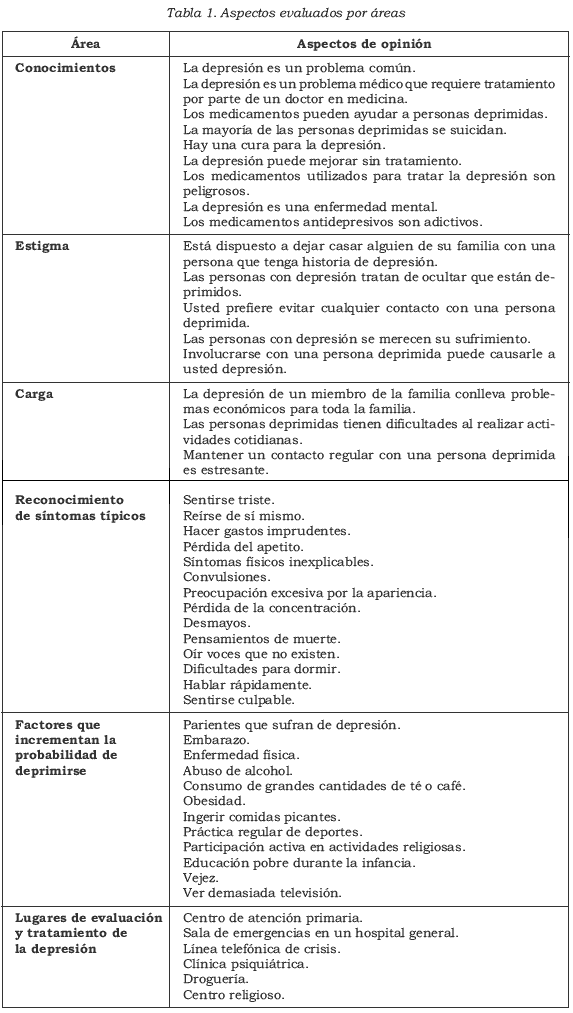
Los puntajes de conocimientos, síntomas y situaciones de riesgo se dividieron en tres grupos según la proporción de respuestas acertadas: se denominó como "excelente"cuando fue mayor o igual a 80% de los ítems; "aceptable", del 60% al 79%, e "insuficiente", menos del 60%. El estigma se clasificó como "alto"si respondían de forma afirmativa de 2 a 5 preguntas, y "bajo"si daban respuestas negativas a todas las preguntas o si tenían una sola.
Al finalizar la recolección de la información se digitó la información en una base de datos (Microsoft Access®), con limpieza manual de ésta. Para el análisis se utilizó el programa STATA 7. Inicialmente se realizó un análisis descriptivo de las variables del cuestionario, luego se realizó la comparación de promedios con t de student y proporciones entre los grupos, y se tomó un valor de P menor o igual a 0,05 como valor de significancia estadística, a una cola, partiendo del supuesto de que la conformación de los grupos era aleatoria.
Finalmente, la investigación fue aprobada por el Comité de Ética de la Facultad de Medicina de la Pontificia Universidad Javeriana y por el Comité de Ética de la EPS propietaria de los centros de atención primaria.
Resultados
Fue recogida una muestra de 1.642 personas en el grupo A y de 1.839 personas en el grupo B. En la Tabla 2 se consignan las características de los pacientes incluidos en el estudio.
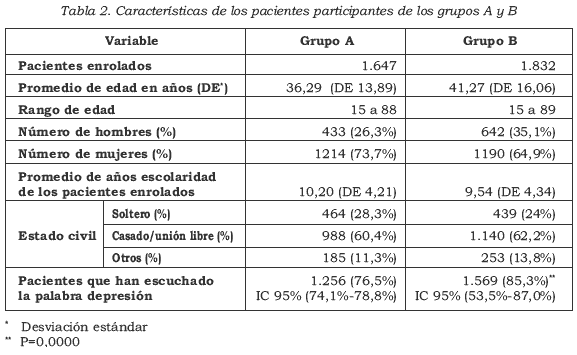
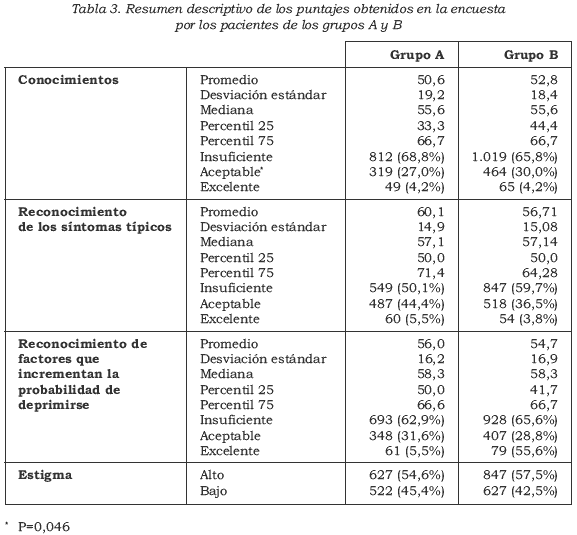
El porcentaje promedio de respuestas adecuadas sobre conocimientos fue del 50,6% (DE=19,2%) en el grupo A y de 52,8% (DE=18,4%) en el grupo B. La calificación promedio obtenida en el grupo A para el reconocimiento de síntomas depresivos fue del 60,1%, y en el grupo B, del 56,7%. Para el reconocimiento de factores de riesgo la calificación promedio fue 55,3% y 55,5%, respectivamente.
El reconocimiento de síntomas típicos tuvo una calificación de insuficiente en el 50,1% de los pacientes del grupo A y en el 59,7% de los del grupo B. De igual forma, fue insuficiente el reconocimiento de factores de riesgo en el 62,9% de los pacientes del A y en el 65,6% del B.
El estigma fue alto en el 57,5% de los pacientes del grupo A y en el 42,5% de los pacientes del grupo B.
En la Tabla 3 se presenta el resumen descriptivo de los resultados en conocimientos sobre la depresión, el reconocimiento de síntomas y factores de riesgo, así como el grado de estigmatización.
La Tabla 4 presenta la distribución en detalle de las respuestas de cada uno de los aspectos evaluados del conocimiento sobre depresión.
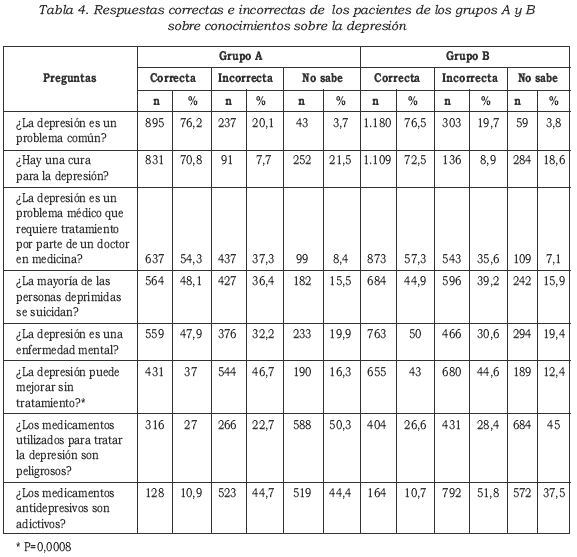
En el grupo A, 895 (71,3%) pacientes consideraron que la depresión era un problema común y, en el grupo B, 1.566 (75%). También llama la atención que 523 (44,7%) y 792 (51,8%) pacientes, respectivamente, afirmaron que los medicamentos antidepresivos son adictivos. La mayoría de los pacientes, en ambos grupos, consideró que la depresión puede mejorar sin tratamiento.
Sobre los ítems que evaluaban la percepción de la depresión como una carga, respondieron de forma afirmativa a una de las preguntas 285 pacientes (24,6%) en el grupo A y 374 (24,8%) en el B; a dos de las preguntas, 401 (34,5%) y 494 (32,7%), respectivamente, y a tres, 341 (29,4%) y 489 (32,4%), en el mismo orden. Para 134 pacientes (11,5%) del grupo A y para 152 (10%) del B, la depresión no es una carga. La Tabla 5 muestra el porcentaje individual de respuestas afirmativas para cada pregunta sobre la carga de la enfermedad.

Los pacientes identificaron los síntomas típicos de la depresión con mayor frecuencia que aquellos síntomas que no lo son; igual sucedió con los factores de riesgo para depresión y con los lugares de atención adecuados para el tratamiento. En la Tabla 6 se muestran los síntomas más frecuentemente citados.
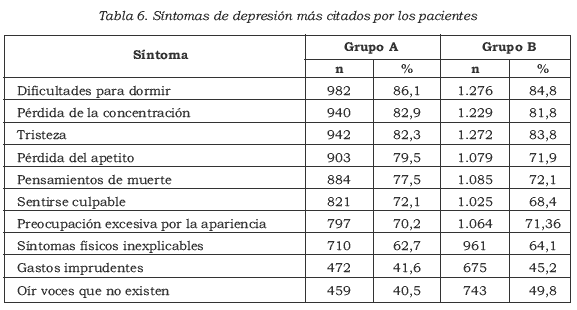
Los factores de riesgo o asociados más citados para la depresión fueron: el abuso de alcohol, con una frecuencia del 79,7% en el grupo A y 73,6%, en el grupo B; la enfermedad física, con 76,2% y 67%, respectivamente; la vejez con 49,6% y 44,5%, en el mismo orden, y familiares con depresión, 47,9% en el grupo A y 53,4% en el B.
Los lugares de atención más citados por los pacientes como adecuados para la atención de los trastornos depresivos fueron: una clínica psiquiátrica, 78,5% en el grupo A y 77,3% en el grupo B; un centro de atención primaria, 40,7% y 42,6%, respectivamente, y un centro religioso, 35,4% en el A y 36,7% en el B.
Discusión
Hay desconocimiento en los conceptos sobre la depresión y fallas en la identificación de síntomas típicos de ésta en proporciones mayores al 50%, lo que coincide con el hallazgo de la carencia de conocimientos en la población peruana (20). Es de resaltar que aproximadamente la mitad de los pacientes fallan al no identificar la depresión como una enfermedad mental. Se encontró en este estudio que los pacientes afirmaban que los medicamentos antidepresivos son adictivos en una proporción muy inferior a la hallada en la población alemana, en la cual 80% los considera adictivos (16). Esto mostraría un mayor conocimiento de la población bogotana sobre los antidepresivos que el que tiene la alemana.
En el grupo B se encontró un mayor número de personas que habían escuchado alguna vez la palabra depresión; esto lleva a considerar dos hipótesis: (a) que los médicos preguntaran a sus pacientes sobre la presencia de síntomas depresivos, pues la segunda muestra fue recolectada después de la intervención educativa, y (b) que la permanencia en el centro de atención del grupo de investigación pudo haber originado comunicación entre los pacientes sobre el tema.
Así mismo, en el grupo B una mayor proporción de personas afirmó que la depresión no podía mejorar sin tratamiento médico. La diferencia, al compararla con el grupo A, fue significativa y puede atribuirse a la mejor identificación del trastorno por los médicos tras la capacitación, que probablemente incrementó la comunicación entre el paciente y el médico sobre la necesidad de dar tratamiento a la depresión.
Se encuentra en ambos grupos una mayor proporción de estigma alto acerca de la depresión (54,6% en el A y 57,5% en el B); sin embargo, esta proporción es menor a la hallada en el piloto del estudio, donde se encontró estigmatización alta con frecuencia del 72,4% en Colombia, 83% en China y 55,5% en India (21).
Menos de la mitad de los pacientes reconoció a los centros de atención primaria como lugares adecuados para el tratamiento de la depresión. Esto podría llevar a que los pacientes no acudieran a consulta por este motivo, lo cual produce un subdiagnóstico de la enfermedad y lleva a la ausencia de un adecuado tratamiento porque, a pesar de que los pacientes sí identificaron a las clínicas psiquiátricas como sitios de atención adecuados, dentro del sistema colombiano de salud no se llega a ellas por decisión propia, sino que el paciente va cuando es remitido por el primer nivel, a menos que sea una atención de urgencia.
Se encontró, así mismo, que la enfermedad fue percibida como una carga por la mayoría de los pacientes. En este estudio se esboza que los pacientes bogotanos del nivel primario de atención perciben el impacto de la enfermedad en la economía familiar, en la discapacidad producida por la enfermedad y en la alteración de la interrelación con otros. Este hallazgo corrobora la identificación de la depresión como una de las enfermedades con mayor carga (5-7).
La mayoría de los resultados no presentaron variación, a pesar de que un grupo fue evaluado antes de la intervención educativa sobre la depresión dada al personal tratante y otro fue evaluado después. De acuerdo con los datos de Goldney (11), en este estudio tampoco se encontró que el contacto con personal de salud entrenado incrementara el conocimiento de los pacientes sobre la depresión.
Dentro de la muestra de pacientes se encontraron diferencias entre los dos grupos en la proporción de hombres y mujeres, debido a que en el período en que se desarrolló el estudio los médicos participantes atendieron un número mayor de pacientes con hipertensión, enfermedad que tiene una mayor prevalencia en los hombres, lo que probablemente cambió la distribución por género.
Se puede considerar como limitante del estudio el muestreo no probabilístico con reclutamiento secuencial. Sin embargo, el hallazgo de resultados homogéneos entre los grupos demuestra que su conformación es aleatoria; así mismo, esta característica corrobora que la obtención de la información es reproducible y, en cierto grado, valida los resultados.
Intervenciones educativas dirigidas a la población, dada la elevada frecuencia de la depresión, podrían evitar otras consecuencias de esta carencia como la consulta tardía por síntomas depresivos (13). Así mismo, la educación a los pacientes incrementaría la posibilidad de que exigieran adecuada atención por estos síntomas al presentarlos, y también traería alivio de la carga de la enfermedad (9), al disminuir la probabilidad de complicaciones de un trastorno depresivo sin tratamiento o acortando su duración.
Conclusiones
Existe déficit de conocimientos sobre la depresión en los pacientes atendidos en el primer nivel de servicios de la ciudad de Bogotá. Tras la capacitación impartida al personal tratante, no se encontró que los médicos transmitan a sus pacientes el conocimiento sobre depresión. El estigma impuesto a la enfermedad, la carga percibida y el desconocimiento de los síntomas y factores de riesgo pueden llevar al subdiagnóstico de la enfermedad y a la ausencia de tratamiento.
Agradecimientos
A Colciencias, Inclen y Asociación Colombiana de Psiquiatría (ACP) por la financiación del proyecto.
Comentarios
* Proyecto de Colaboración Internacional WPA/Inclen sobre Depresión en Atención Primaria (IDP), financiado por International Clinical Epidemiology Network (Inclen). Proyecto: Desarrollo y evaluación de una intervención educativa clínica específica para mejorar el reconocimiento de la depresión en centros de atención primaria en Bogotá, financiado por el Instituto Colombiano de Ciencia y Tecnología. Programa Nacional de Ciencia y Tecnología en Salud.
1. Si el lector desea el formato original del cuestionario aplicado, puede solicitarlo a Carlos Gómez-Restrepo, en el correo electrónico: cgomez@javeriana.edu.co.Referencias
1. Roberts, C. Only connect: the centrality of doctor-patient relationships in primary care. Family Practice. 2004; 21(3):232-234. [ Links ]
2. Brown P. Effective treatments for mental illness are not being used. BMJ. 2001; 323:769. [ Links ]
3. Posada Villa J, Aguilar S, Magaña C, Gómez L. Prevalencia de los trastornos mentales y uso de servicios: resultados preliminares del estudio nacional de salud mental: Colombia 2003. Rev Col Psiquiatría. 2004;33(3):241-62. [ Links ]
4. Gómez-Restrepo C, Bohórquez A, Pinto D, Gil J, Rondón M, Diazgranados N, Pinto D. Prevalencia de la depresión y factores asociados con ella en la población colombiana. Rev Panam Salud Pública. 2004;16(6):378-86. [ Links ]
5. Sartorius N. The economic and social burden of depression. J Clin Psychiatry. 2001; 62 Supl 5:8-11. [ Links ]
6. Kruijshaar M, Hoeymans N, Spijker J et al. Has the burden of depression been overestimated? Bull World Health Organ. 2005;83(6);443-8. [ Links ]
7. Organización Mundial de la Salud. Informe sobre la salud en el mundo 2001-Salud mental: nuevos conocimientos, nuevas esperanzas. Ginebra: OMS; 2001. [ Links ]
8. Hickie, I. Can we reduce the burden of depression? The Australian experience with beyond blue: the national depression initiative. Australas Psychiatry. 2004;12 Supl:38-46. [ Links ]
9. Sartorius, N. Reducing the Social and Economic Burdens of Depression (SEBoD) in Asia. Australas Psychiatry. 2004:12 supl:1-3. [ Links ]
10. Leino-Kilpi H, Johansson K, Heikkinen K, Virtanen H, Salanterä S. Patient Education and Health-related Quality of Life Surgical Hospital Patients as a Case in Point. J Nurs Care Qual 2005;20(4): 307-16. [ Links ]
11. Goldney R, Fisher L, Wilson D, Cheok F. Mental health literacy of those with major depression and suicidal ideation: an impediment to help seeking. Suicide Life Threat Behav. 2002;32(4):394-403. [ Links ]
12. Thompson A, Hunt C, Issakidis, C. Why wait? Reasons for delay and prompts to seek help for mental health problems in an Australian clinical sample. Soc Psychiatry Psychiatr Epidemiol. 2004; 39(10):810-17. [ Links ]
13. Muller J, Luderer H. DEWIPA-a standardized questionnaire for assessing knowledge about symptoms, etiology and psychopharmacologic treatment in patients with depressive episodes. Psychiatr Prax.1999;26(4):167-70. [ Links ]
14. Jorm A, Korten A, Jacomb P, Christensen H, Rodgers B, Pollitt P. "Mental health literacy": a survey of the public's ability to recognize mental disorders and their beliefs about the effectiveness of treatment. Med J Aust. 1997;166(4):182-6. [ Links ]
15. Hess S, Cox T, Gonzales L, Kastelic E, Mink S, Rose L, Swartz L. A survey of adolescents' knowledge about depression. Arch Psychiatr Nurs. 2004; Dec;18(6):228-34. [ Links ]
16. Althaus D, Stefanek J, Hasford J, Hegerl U. Knowledge and attitude of the general public regarding symptoms, etiology and possible treatments of depressive illnesses. Nervenarzt 2002;73(7): 659-64. [ Links ]
17. Highet N, Hickie I, Davenport T. Depression and the Community. Monitoring awareness of and attitudes to depression in Australia. Med J Aust. 2002;176: Supl:63-8. [ Links ]
18. Goerg D, Fischer W, Zbinden E, Guimón J. Diferenciación en las representaciones sociales de los trastornos mentales y los tratamientos psiquiátricos. Eur J Psychiat. 2004;18(4), 225-34. [ Links ]
19. García S, Andrade P. El significado psicológico y social de la salud y la enfermedad mental. Salud Ment. 1994;17(1): 32-44. [ Links ]
20. Becerra, J, Cribillero M, Flores Y. Nivel de conocimientos en familiares de pacientes con depresión en el Instituto Nacional de Salud Mental Honorio Delgado Hideyo Noguchi: enero-marzo 1998. [Tesis doctoral]. Lima: Universidad Peruana Cayetano Heredia; 1998. [ Links ]
21. Gómez-Restrepo C, Mohanraj R, Nagendra H, Kumar S, Phillips M, Bohórquez A. Opiniones de los pacientes sobre la depresión del Estudio Resultados del Estudio Piloto del Proyecto Internacional de Depresión. Ponencia en el Congreso Nacional de Psiquiatría. Cartagena, 13-17 de octubre de 2005; 2005. Memorias en CD-ROM. [ Links ]
Recibido para evaluación: 8 de enero de 2006
Aceptado para publicación:3 de marzo de 2006














