Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Psiquiatría
versão impressa ISSN 0034-7450
rev.colomb.psiquiatr. v.35 n.4 Bogotá out./dez. 2006
1Psiquiatra general y de enlace, Fundación Clínica Valle del Lili, Cali. Profesora del Departamento de Psiquiatría de la Universidad del Valle, Cali.
Correspondencia Sonia Sbersh, Fundación Clínica Valle del Lili. Cra. 98 Nro. 18- 49 Cali, Colombia. sbersh@telesat.com.co
Resumen
Introducción: La obesidad es un problema médico de creciente gravedad por su morbilidad y su alta y creciente prevalencia.
Objetivo: Realizar una revisión actualizada acerca de la obesidad y su tratamiento, con énfasis en los aspectos de mayor interés para la práctica psiquiátrica.
Resultados: La obesidad es una enfermedad crónica de difícil manejo y alta tasa de recurrencia, que se asocia con complicaciones médicas graves. Los factores psicológicos y conductuales son muy relevantes en el curso de esta enfermedad. Adicionalmente, algunos pacientes mentales tienen un mayor riesgo de presentar el problema por mayor inactividad, dificultad para hacer cambios en el estilo de vida y el uso de psicotrópicos, muchos de los cuáles se asocian con aumento de peso.
Palabras clave: obesidad, tratamiento, comportamiento, terapia conductual, psicofármacos.
Abstract
Introduction: Obesity is a serious medical condition due to its morbidity and high and ever growing prevalence.
Objectives: To review the subject of obesity and its treatment, with an emphasis on issues of greater interest to psychiatric practice.
Results: This chronic medical condition is very difficult to treat and has a high rate of recurrence, and is associated with serious medical consequences. Psychological and behavioral factors strongly influence the course of this disease. Additionally, some mental patients are especially vulnerable to obesity due to greater inactivity, difficulty in performing behavioral changes, and use of psychotropic medications, many of which may cause weight gain.
Key words: Obesity, treatment, behavior, behavioral treatment, psychotropic medication.
Introducción
La obesidad es una enfermedad crónica, que constituye un problema mundial de creciente gravedad. El 64% de los estadounidenses tiene sobrepeso, y el 30,5% son obesos (1). Estas prevalencias se han doblado en los últimos quince años. La prevalencia de obesidad es igual en hombres y mujeres, pero las mujeres consultan con mayor frecuencia a las clínicas para reducción de peso, en una relación de 9:1 (2).
La obesidad resulta de un desequilibrio entre el aporte calórico de la ingesta y el gasto energético dado por el metabolismo y la actividad física. Se define por un índice de masa corporal (IMC) ≥ 30. El IMC se calcula con la ecuación: peso (kg) / talla (m²). Una circunferencia de la cintura mayor de 102 centímetros en hombres, y de 88 centímetros en mujeres también es indicativa de obesidad.
Esta entidad médica, asociada a su vez con morbilidad y mayor riesgo de mortalidad, es de muy difícil tratamiento y tiene una alta tasa de recurrencia. La obesidad aumenta el riesgo de desarrollar múltiples complicaciones médicas, entre las cuales están la hipertensión arte rial, la diabetes tipo II, la enfermedad coronaria y ACV, cáncer (próstata, colon, endometrio, seno), dislipidemias, síndrome metabólico, apnea de sueño, colecistitis, infertilidad y múltiples complicaciones en el embarazo.
Los factores conductuales y de estilo de vida son determinantes tan to de causa del problema como del éxito del tratamiento. Adicionalmente, muchos psicofármacos se asocian con ganancia de peso. Por otra parte la obesidad tiene conse cuencias emocionales indiscutibles.
Por estas razones se consideró importante presentar a los psiquiatras y profesionales de la salud de Colombia una revisión actualizada del tema, con énfasis en los aspectos conductuales y farmacológicos.
Etiología
La obesidad se considera multifactorial: los factores genéticos, me tabólicos y conductuales son los más determinantes. También contribuyen factores psicológicos, como la ansiedad, la depresión, el consumo de alcohol y los trastornos de la alimentación, particularmente el trastorno por atracones.
La oferta excesiva y creciente de alimentos de alto contenido calórico, el aumento de grasas y de azúcares refinados en la dieta y la disminución de la actividad física contribuyen al aumento vertiginoso de este problema.
Factores genéticos
En cuanto a los factores genéticos, es importante señalar que no sólo se hereda la predisposición a la adiposidad y la distribución de la grasa corporal; estudios de genética de la conducta indican que factores conductuales tales como la preferencia por las grasas, la elección del intervalo entre comidas, el grado de compensación calórica en respuesta a la restricción de alimentos y aun la inclinación por la actividad física tienen componentes genéticos (3, 4).
Aspectos metabólicos
Los aspectos metabólicos de la obesidad se refieren a las interacciones neurofisiológicas y endocrinas involucradas en la regulación de la energía corporal. Estas interacciones son muy complejas —aún no elucidadas completamente— y escapan del objetivo de esta revisión. Se recomienda a los interesados en el tema consultar las revisiones de Kishi y Elmquist (6) y de McMinn et al. (7).
Estos aspectos son de gran importancia para entender por qué es tan difícil perder peso y, además, no recuperar ese peso perdido. En resumen, el metabolismo favorece la conservación del peso corporal y se opone a la pérdida de éste a través de ajustes metabólicos que con ducen a recuperar el peso recientemente perdido.
Desde el punto de vista evolutivo, estas respuestas a la pérdida de peso son adaptativas, en la medida que nos protegen de la desnutrición, que ha sido la principal amenaza para nuestra especie.
Aspectos conductuales y psicológicos
Desde el punto de vista conductual, al restringir voluntariamente la ingesta (coloquialmente, “hacer dieta”), se sustituyen los controles fisiológicos de manera arbitraria por un control cognitivo; este control cognitivo tiende a fallar por la presión fisiológica (el hambre), el estrés, la ansiedad, los síntomas depresivos, el consumo de alcohol, los estímulos alimenticios y la relajación normal de la voluntad (5).
Desde el punto de vista psicológico, algunos elementos pueden contribuir al mantenimiento de la obesidad, en ciertos pacientes. Algunas personas no logran introyectar en su desarrollo el control sobre la alimentación que inicialmente ejercen los padres, en especial cuando el sobrepeso aparece en la niñez o cuando hay sobreprotección.
Por otra parte, la comida es empleada como un objeto transicional desde las primeras etapas del desarrollo, especialmente en el mundo occidental: se recurre a la comida para atenuar el malestar emocional de cualquier origen.
Una característica de muchos obesos es la dificultad para identificar y expresar las propias emociones, lo cual hace que recurran a comer en exceso como una estrategia maladaptativa para “manejarlas”.
Por otra parte la obesidad contribuye a la evitación de la sexualidad y de la separación de los padres, en quienes esto les resulta ame nazante. En palabras de Judith Rodin (8): “La obesidad protege a las personas de un mundo que parece amenazante por la baja autoestima y expectativa de fracaso; protege de los riesgos de afrontar una vida laboral, social y afectiva, pero a un alto costo emocional”.
Existe mucha desinformación sobre los hábitos alimentarios —especialmente sobre cómo se debe comer (más que sobre qué comer)—, los condicionamientos que existen para el peso corporal y los perjuicios metabólicos de las “dietas” repetidas y las fluctuaciones frecuentes del peso corporal.
En cuanto a las fluctuaciones en el peso corporal, cabe mencionar que en una encuesta realizada en Estados Unidos, el 31% de las mujeres entre 19 y 31 años hacía dieta por lo menos una vez al mes; el 16% de las mujeres se consideraban en dieta perpetua; 25% de los hombres y 44% de las mujeres estaban tratando de bajar de peso (9).
Las personas con fluctuaciones frecuentes en el peso corporal (weight cycling) tienen una tasa metabólica basal menor que aquellas que mantienen un peso estable. La rata de pérdida de peso disminuye en dietas sucesivas, ya que se presentan alteraciones metabólicas y fisiológicas que pueden llegar a ser permanentes (9). Adicionalmente, cinco estudios poblacionales indican que la mortalidad es mayor en quienes fluctúan frecuentemente de peso (10).
La cultura actual propone a to dos —especialmente a las muje res— un ideal de figura corporal muy esbelta que resulta imposible de alcanzar para la mayoría. Esto crea insatisfacción y culpa, y genera estrategias que pretenden reducir el peso y el volumen corporales, pero que a veces resultan contraproducentes, como las dietas frecuentes y mal orientadas y las metas no realistas.
Obesidad y enfermedad mental
La enfermedad mental crónica, en particular la esquizofrenia, confiere un mayor riesgo de obesidad, ya que se asocia con inactividad, apatía, malos hábitos alimenticios, ejercicio limitado y uso de psicotrópicos.
Los estudios para determinar si las personas con esquizofrenia son más obesas que la población ge neral muestran resultados contra dictorios; sin embargo, es claro que los esquizofrénicos son tan o más obesos que los no esquizofrénicos (11).
En cuanto a la depresión, se sabe que cursa con aumento o disminución del apetito y que en general tiende a amplificar los patrones de cambio de peso asociados con la edad; es decir, los adultos jóvenes con depresión tienden a aumentar de peso, mientras que los adultos mayores bajan de peso (12).
Medicamentos
Muchos medicamentos —entre ellos esteroides, antidepresivos, antipsicóticos y anticonvulsivantes— se asocian con aumento de peso (véase Tabla 1).
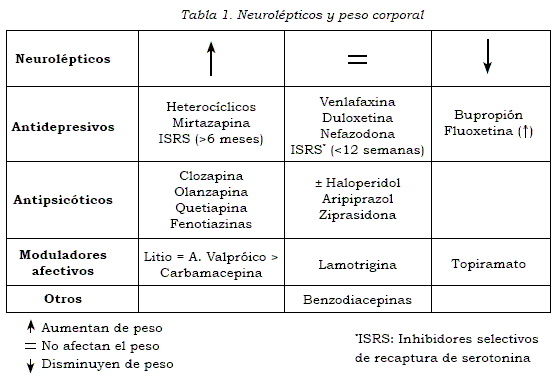
A su vez, los antidepresivos que se asocian con mayor aumento de peso son los tricíclicos, la maprotilina y la mirtazapina; el menos asociado con ganancia de peso es el bupropion.
Son diversos los mecanismos del aumento de peso de los diferentes psicotrópicos. Estos incluyen el bloqueo de los receptores 5HT2C, 5HT2A, H1, D2 (dism D2/5HT2) y alfa1, y el aumento de la transmisión noradrenérgica. Algunos de estos efectos sobre la neurotransmisión, por ejemplo el bloqueo H1, 5HT2C y 5HT2A, aumentan el apetito y secundariamente la ingesta, mientras que otros actúan metabólicamente. El ácido valpróico y el litio aumentan de peso por sus efectos sobre el meta bolismo del adipocito. El litio puede, además, causar sobrepeso por inducción de hipotiroidismo. Indirectamente el bloqueo del receptor mus carínico, al producir boca seca, se asocia con ingestión abundante de líquidos de alto contenido calórico.
La educación sobre estos riesgos, así como las recomendaciones nutricionales y de ejercicio, son muy importantes en la prevención de la obesidad en esta población. Se recomienda el monitoreo frecuente del peso corporal, la presión arterial, la glucemia y el perfil lipídico.
Tratamiento
El tratamiento de la obesidad es difícil e implica cambios permanentes en la ingesta y aumento de la actividad física. Se requiere un manejo integral que incluya aspectos educativos, médicos, nutricionales y psicológicos.
Algunas estrategias son la consejería nutricional, la psicoterapia conductual, ciertos medicamentos que ayudan a reducir el peso corporal y la cirugía bariátrica.
Psicoterapia conductual
Los objetivos de la terapia conductual para la reducción de peso son la modificación de los hábitos de alimentación y del nivel de actividad física (13).
Típicamente se administra en formato de grupo, y la duración del tratamiento es de 4 a 6 meses, con sesiones semanales. Una herramienta básica es el automonitoreo a tra vés del registro detallado de la ingesta y las circunstancias en que ésta ocurre (diario de alimentación), el cual facilita identificar las influencias personales y ambientales que regulan la ingesta, y permite tomar medidas específicas para modificar malos hábitos. Para estimular la actividad física se emplean las mismas estrategias.
Otras estrategias incluyen el control de estímulos, que pretende limitar la exposición a claves sensoriales y situacionales que desencadenan ingesta excesiva. Por ejemplo, se recomienda no hacer otras cosas cuando se está comiendo (como ver televisión). Así mismo, enseña técnicas de manejo de contingencias.
La terapia conductual hace hincapié en una nutrición saludable y desaconseja las dietas rígidas, en favor de una dieta balanceada y flexible, que incluya no obstante la reducción de las grasas saturadas y la preferencia del consumo de carbohidratos complejos, verduras y frutas.
Algunos programas proveen entrenamiento en técnicas de manejo de estrés y solución de problemas y estimulan la búsqueda de apoyo social. El problema de este tratamiento es que si se interrumpe, las pérdidas de peso no se mantienen a largo plazo.
También se deben considerar los aspectos psicoterapéuticos del mejo ramiento de la imagen corporal. La imagen corporal es un concepto psicológico complejo que se refi ere a las percepciones, actitudes y experiencias que tienen las personas acerca de su cuerpo y su apariencia. Tiene efectos indudables en la autoestima, el funcionamiento social y la calidad de vida.
Las personas obesas con frecuencia tienen problemas en su ima gen corporal y pueden beneficiarse de estos tratamientos. Cash ha desarrollado un programa que in cluye psicoeducación con elementos cognitivos y conductuales (14); incluye ejercicios de exposición al propio cuerpo, facilitando una apre ciación más equilibrada, así co mo enfrentamiento de situaciones sociales evitadas. Los elementos cognitivos permiten la identifi cación y el cuestionamiento de creencias, es quemas y distorsiones cognitivas que afectan las experiencias cotidianas de la imagen corporal. Además, utiliza técnicas de manejo de estrés y estrategias para obtener una relación más sana con el cuerpo y me-nos limitada a la apariencia —por ejemplo, a través del ejercicio—.
Tratamiento farmacológico
A pesar del auge de la investigación en este campo, las opciones farmacológicas para coadyuvar en el tratamiento de la obesidad son limitadas.
Entre los medicamentos aprobados para el tratamiento de la obesidad está la sibutramina.
La sibutramina es un inhibidor de la recaptura de serotonina y norepinefrina y es un supresor del apetito. Los efectos adversos más comunes incluyen estreñimiento, bo ca seca, cefalea e insomnio. Hay un 2% de aumento sostenido y significativo de la tensión arterial en los pacientes que reciben sibutramina. Un metaanálisis de los estudios controlados con placebo mostró un promedio de aumento de 4,1 y 2,4 mm Hg en la presión sistólica y diastólica, respectivamente (15). Estos aumentos son dosis-dependientes, y se resuelven disminuyendo la dosis o suspendiendo el medicamento.
La sibutramina está contraindicada en personas con enfermedad cardiovascular, hipertensión no controlada y en quien reciba IMAOs; así mismo, está relativamente contraindicada en personas que reciben inhibidores selectivos de la recaptura de serotonina.
Un estudio multicéntrico doble ciego controlado con placebo mostró que al año, los pacientes que recibieron sibutramina perdieron 4,8 kg y 6,1 kg, con dosis de 10 mg/d y 15 mg/d, respectivamente, comparados con 1,8 Kg con placebo; en los 6 a 18 meses siguientes los pacientes tendieron a recuperar el peso perdi do, pero esto ocurrió menos en los que reci bieron la droga activa (16). Este resultado podría indicar que se requie re un tratamiento a largo pla zo, tal como en el de otras enfermedades crónicas.
Un estudio reciente mostró que la terapia combinada de sibutramina y consejería para cambio de hábitos de vida (terapia conductual), en formato grupal, produjo una ma yor pérdida de peso que cada intervención por sí sola (17).
El orlistat es el otro medicamento aprobado para el tratamiento de la obesidad.
Es un inhibidor de la lipasa pan creática, y como tal previene la absorción del 30% de la grasa inge rida. Un estudio multicéntrico mostró una reducción de peso del 8,8% en un año en 657 pacientes tratados con orlistat, comparado con 5,8% en 223 tratados con placebo. En el segundo año todos los pacientes tendieron a recuperar el peso, pero los que recibieron orlistat 120 mg/d recuperaron menos (18). Este medicamento produce además mejoría significativa de los parámentros metabólicos.
Los efectos adversos están principalmente asociados con el mayor consumo de grasa; incluyen esteatorrea, filtraciones, urgencia e incontinencia fecales. Estos efectos obligan a reducir el consumo de grasa, lo cual resulta beneficioso. Además, es indispensable la administración de suplementos vitamínicos, ya que interfiere con la absorción de las vitaminas liposolubles.
El topiramato aún no está aprobado para el tratamiento de la obesidad, pero es útil en algunos casos; por ejemplo, en el tratamiento de la comorbilidad de obesidad y trastorno por atracones, y con formas leves del espectro bipolar. También se ha usado para limitar la ganancia de peso asociada con el uso de ácido valpróico (19).
El topiramato es un anticonvulsivante. Los mecanismos por los cuales reduce el peso corporal no están completamente identificados; sin embargo, se conoce que es un inhi bidor de la anhidrasa carbónica, por lo cual produce alteraciones en el gusto y anorexia; además, reduce la insulina y estimula la lipoprotein lipasa, lo cual estimula la termogénesis.
Un estudio de seis meses controlado con placebo y de dosis variable indicó que la dosis ideal para reducción de peso está alrededor de 200 mg/d (20). Por otra parte, un estudio de 44 semanas controlado con placebo y de dosis variable indicó que dosis cercanas a 100 mg/d fueron suficientes para el mantenimiento (21).
Los efectos adversos incluyen parestesias (molestas, pero transitorias), cefalea, somnolencia y disminución de la memoria y la concentración. Sin embargo, la mayoría de las personas toleran bien un aumento progresivo de la dosis.
La fluoxetina, sobretodo a dosis de 60 mg/d (dosis indicada para el tratamiento de la bulimia nerviosa y del trastorno por atracones), puede causar pérdidas modestas del peso en los primeros 6 meses de uso. Otros inhibidores de recaptura de serotonina también. Sin embargo, posteriormente se recupera el peso.
Los ISRS son medicamentos útiles en el tratamiento de la depresión en pacientes con sobrepeso o con obesidad, aunque el bupropion es probablemente el antidepresivo que induce una mayor pérdida de peso. Este efecto es sólo a corto plazo (22).
La metformina es la primera op ción de tratamiento para los dia béticos obesos, ya que puede inducir pérdida de peso y mejorar el perfil lipídico.
El futuro del tratamiento farmacológico de la obesidad es promisorio. El rápido crecimiento de la com prensión de los mecanismos que regulan el peso corporal facilitará el diseño de medicamentos más efectivos.
Cirugía bariátrica
La cirugía bariátrica es el único tratamiento útil en el control a largo plazo de la obesidad clínica severa. Está indicado para personas con IMC ≥ 40 o con IMC > 35, con comorbilidad asociada a la obesidad. Estos procedimientos quirúrgicos limitan la capacidad gástrica y/o interfieren con la digestión.
Los procedimientos más usados son la banda gástrica, la gastroplastia vertical con banda y el bypass gástrico; esta última es la cirugía más ampliamente usada.
La pérdida de peso alcanza has ta el 40%-60%, de acuerdo con el procedimiento elegido. El peso se estabiliza entre los 18 y 24 meses posquirúrgicos y puede haber una leve ganancia de peso en el tercer año.
Entre las complicaciones están el síndrome de dumping, muy frecuente en el primer año postoperatorio, y la deficiencia de vitamina B12 y la anemia, lo que obliga a la suplementación de multivitaminas y minerales, especialmente de vitamina B12, calcio y hierro.
Otras complicaciones, como dehiscencia de la anastomosis, absceso subfrénico, lesión esplénica, embolismo pulmonar, infección de la herida y estenosis del estoma, ocurren en menos del 10% de los casos.
Algunos estudios han examinado la relación entre factores psicológicos y la cirugía bariátrica. Esta cirugía por lo general mejora o no afecta el estado psicológico de los pacientes, y rara vez lo agrava.
Un estudio mostró que los mejores resultados con el tratamiento los tuvieron los pacientes más jóvenes y los que presentaban mayor malestar emocional relacionado con la obesidad. Por su parte, los peores resultados fueron de pacientes con antecedente de hospitalización psiquiátrica, no así los que tenían antecedente de tratamiento psiquiátrico, lo que sugiere que es la severidad de la enfermedad mental lo que puede afectar el resultado (23). La recurrencia del trastorno por atra cones también puede afectar negativamente el resultado (24).
Un estudio de cohorte retrospectivo, de 16.155 pacientes de ciru gía bariátrica, nos alerta sobre el riesgo de mortalidad en el primer año postoperatorio: no es tan bajo como se creía. El riesgo de muerte fue de 2,0%, 2,8% y 4,6% a los 30 días, 90 días y al año, respectivamente, y fue mucho mayor entre los mayores de 65 años. Los factores asociados con mortalidad fueron la edad del paciente (mayor), sexo masculino y la me-nor experiencia del cirujano (25).
Conclusiones
La obesidad es una condición médica crónica asociada con alta morbilidad y mortalidad y gran afec tación psicosocial. Su etiología es multifactorial y su tratamiento de be ser multidisciplinario e incluir elementos educativos, nutricionales, asistencia médica y abordaje de los as pectos psicológicos y conductuales.
El tratamiento es difícil y generalmente a largo plazo, por las altas tasas de recaída. Algunos medicamentos son útiles a corto plazo o por el tiempo que se reciben. Para el caso de la obesidad clínica severa, la cirugía bariátrica es el tratamiento de elección.
Los tratamientos exitosos son aquellos en los que se logran cambios permanentes en el estilo de vida.
Referencias
1. Flegal KM, Carroll MD, Ogden CL, Johnson CL. Prevalence trends in obesity among US adults, 1999-2000. JAMA,288:1723-7, 2002. [ Links ]
2. Allon N. Self perceptions of the stigma of overweight in relationship to weight-losing patterns. Am J Clin Nutr 1979; 32(2):470-80. [ Links ]
3. Reed DR, Bachmanov AA, Tordoff MG, Price RA. Heritable variation in food preferences and their contribution to obesity. Behav Genet, 27:373-387, 1997. [ Links ]
4. Faith MS, Johnson SL, Allison DB. Putting the behavior into the behavior genetics of obesity. Behav Genet, 27:423-439, 1997. [ Links ]
5. Rodin J, Schank D, Striegel-Moore R. Psychological features of obe-sity. Medical Clinics of North America, 73(1):47-65, 1989. [ Links ]
6. Kishi T and Elmquist JK. Body weight is regulated by the brain: a link between feeding and emotion. Molecular Psychiatry 2005; 10: 132-146. [ Links ]
7. McMinn JE, Baskin DG, Schwartz MW. Neuroendocrine mechanisms in food intake and body weight. Obesity Reviews, 1: 3746, 2000. [ Links ]
8. Rodin J. Body Traps, First Quill Edition, 1992. [ Links ]
9.Blackburn GL, Wilson GT, Kanders BS, Stein LJ, Lavin PT, Adler J, Brownell KD. Weight cycling: the experience of human dieters. Am J Clin Nutr., 49:1105-9, 1989. [ Links ]
10. Anders R, Muller DC, Sorkin JD. Long-term effects of change in body weight on all-cause mortality. Ann Intern Med. 1993.119 (7 pt 2):737-743. [ Links ]
11. Allison DB, Mentore JL, Heo M, Chandler LP, Cappeler J, et al. Antipsychotic-induced weight gain: a comprehensive research synthesis. Am J Psychiatry, 156(1):1686-1696, 1999 [ Links ]
12. DiPietro L, Anda RF, Williamson DF, Stunkard AJ. Depressive symptoms and weight change in a national cohort of adults. Int J Obes Relat Metab Disord. 1992;16(10):745-53. [ Links ]
13. Willson GT & Brownell KD. Behavioral Treatment of Obesity. En: Fairburn CG &Brownell KD: Eating Disorders and Obesity, A Comprehensive Handbook, 2 Ed. The Guilford Press, 2002. [ Links ]
14. Cash TF. The body image workbook: An 8-step program for learning to like your looks. Oakland, CA: New Harbinger, 1997. [ Links ]
15. McNeely W & Goa KL. Sibutramine: A review of its use in the management of Obesity. Drugs, 56, 1093-1124. [ Links ]
16. Jones SP, Smith IG, Kelly F, Gray JA. Long-term weight loss with Sibutramine. Int J Obes Relat Metab Disord. 1995; 19(suppl 2):41. [ Links ]
17. Wadden TA, Berkowitz RI, Womble LG, Sarwer DB, Phelan S, et al. Randomized trial of lifestyle modification and pharmacotherapy of obesity. N Engl J Med 2005; 353(20):2111-20. [ Links ]
18. Davidson MH, Hauptman J, DiGirolamo M, et al. Weight control and risk factor reduction in obese subjects treated for 2 years with orlistat: a randomized con trolled trial. JAMA 1999; 281:235-242. [ Links ]
19. McElroy SL, Suppes T, Keck PE, Frye MA, Denicoff KP, Altshuler LL, et al. Open-label Adjunctive Topiramate in the Treatment of Bipolar Disorder. Biol Psychiatry 2000; 47(12):1025-33.20. [ Links ]
20. Bray GA, Hollander P, Klein S, Kushner R, Levy B, Fitchet M, Perry BH. A 6-month randomized, placebo controlled, dose-ranging trial of Topira mate for weight loss in obesity. Obesity Research 2003; 11(6):722-733. [ Links ]
21. Astrup A, Caterson I, Zelissen P, et al., for the OBES-004 Study Group. Topira-mate: long-term maintenance of weight loss induced by a low-calorie diet in obese subjects. Obesity Research 2004; 12: 1658-69. [ Links ]
22. Feighner JP, Gardner EA, Johnston JA, Batey SR, Khayrallah MA, Line-berry CG. Double-blind comparison of Bupropion and fluoxetine in depressive out-patients. J Clin Psych 1991;52(8):329-35. [ Links ]
23. Vallis MT & Ross MA, the role of psychological factors in bariatric surgery for morbid obesity: identification of psychological predictors of success. Obesity Surgery 1993;3: 346-357. [ Links ]
24. Hsu LK, Benotti PN, Dwyer J, Roberts SB, Saltzman E, Shikora S, rolls BJ, Rand W. Nonsurgical factors that influence the outcome of bariatric surgery: a review. Psychosomatic Medicine 1998; 60(3): 338-346. [ Links ]
25. Flum DR, Salem L, Broeckel Elrod JA, Dellinger EP, Cheadle A, Chan L. early mortality among medicare beneficiaries undergoing bariatric surgery. JAMA 2005; 294(15): 1903-1908. [ Links ]
Recibido para evaluación: 23 de marzo de 2006.
Aceptado para publicación: 17 de julio de 2006.














