Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Psiquiatría
Print version ISSN 0034-7450
rev.colomb.psiquiatr. vol.35 suppl.1 Bogotá June 2006
Miguel Uribe Restrepo1
1 Médico psiquiatra y psicoanalista. Director científico de la Clínica La Inmaculada. Profesor y coordinador del programa de Especialización en Psiquiatría de Enlace, Departamento de Psiquiatría, Universidad Javeriana, Bogotá.
Correo electrónico:direccion@clinicalainmaculada.org
Todo el cuerpo puede ser aprehendido como un órgano del alma.
Karl Jaspers, Psicopatología general
Resumen
En este trabajo se presentan algunos modelos conceptuales que permiten un acercamiento al campo de la medicina psicosomática. El modelo psicoanalítico ha tenido una influencia histórica, y ha evolucionado a través de conceptos derivados como la alexitimia. La idea básica sigue siendo la dificultad de mentalizar o procesar las emociones, con una descarga somática posterior. Los modelos cognitivos han hecho interesantes aportes recientes, y permiten una exploración conjunta con imágenes funcionales de cerebro. También se discuten los términos de alostasis, el modelo del estrés, la psiconeuroinmunología y la importancia de eventos tempranos en la respuesta posterior del organismo ante situaciones adversas. Finalmente, se destaca el impacto de los aspectos sociales en el estado de salud del individuo.
Palabras clave: medicina psicosomática, modelos teóricos, estrés, síntomas afectivos, trastornos somatoformes, psiconeuroinmunología.
Abstract
This paper shows some of the conceptual models underlying an understanding of psychosomatic medicine. Psychoanalysis had an important historic influence and has evolved in concepts such as alexithymia. The basic idea consists in the difficulty mentally processing emotional contents, leading to a somatic discharge. Cognitive models have offer interesting ideas recently, allowing a joint exploration with brain functional images. Other concepts including allostasis, stress, psychoneuroinmunology and the importance of early events en the later response of the organism facing adverse situations are also discussed. Finally, the importance of social aspects in the individual’s health status is also underlined.
Key words: Psychosomatic medicine, theoretical models, stress, affective symptoms, somatoform disorders, psychoneuroinmunology.
Introducción
La medicina psicosomática, siguiendo la definición de referencia (1), trata de la investigación científica de la relación entre los factores psicológicos y los fenómenos fisiológicos en general y de los mecanismos en la patogenia; pero, en un sentido más amplio, se refiere a una filosofía que hace hincapié en los aspectos psicosociales de las enfermedades y de los cuidados médicos. De acuerdo con esta segunda definición, una buena parte de la psiquiatría es psicosomática, mientras que otra parte (demasiado reduccionista) tal vez requiere un “enlace” que le permita incluir una visión psicosocial más amplia.
La medicina psicosomática cubre un campo muy extenso, y en su misma definición encontramos algunas de las diferencias en los marcos teóricos o modelos conceptuales que nos permiten acercarnos a este campo. La palabra psicosomático, aunque de uso más antiguo, fue acuñada por el psicoanalista Felix Deutsch, en 1922 (1). El influjo de las teorías psicoanalíticas fue mayor en las décadas siguientes, para ir cediendo su rol dominante en años recientes. Como consecuencia de estos cambios históricos han surgido término nuevos como cardiología de la conducta o medicina cerebro-cuerpo. Es imprescindible tener un marco teórico al acercarse al estudio de la relación entre los factores mentales y las manifestaciones somáticas. Visto de otro modo, la medicina psicosomática es la respuesta, o las respuestas, que la medicina ha dado al problema mente- cuerpo. Cada uno de los modelos teóricos adhiere a alguna de las teorías sobre la relación mente-cuerpo que han sido estudiados por la filosofía, pero este tema sobrepasa los alcances de este trabajo (2-3). Por ejemplo, el término psicosomático ha sido criticado por implicar una división entre mente y cuerpo. Sin embargo, otros términos como holístico, integrativo o psicosocial no han sido aceptados en la tradición médica. El Manual diagnóstico y estadístico de los trastornos mentales (DSM-IV), de la Asociación Americana de Psiquiatría, por su parte, decidió cambiar el término psicofisiológico, por la expresión menos comprometido y más diluida factores psicológicos que afectan condiciones físicas.
Si bien los distintos modelos permiten acercarse al estudio del paciente individual, en ocasiones también pueden ser un obstáculo para la implementación o desarrollo de la psiquiatría de enlace o la medicina psicosomática. En efecto, se trata no sólo de la manera como el profesional de la salud mental aborda a su paciente, sino también de la interrrelación con el resto del cuerpo médico. Por ejemplo, la diferencia en la terminología y la clasificación de los trastornos somotomorfos ha hecho que las investigaciones de la psiquiatría y la de otras especialidades médicas vayan cada una por su propio lado, desconociéndose entre sí (4-5). Esto impide una adecuada integración tanto teórica como en el manejo del paciente, precisamente uno de los principales objetivos de la medicina psicosomática (6).
Los antecedentes de los modelos psicosomáticos se encuentran en las teorías mágicas y religiosas. Una enfermedad podía ser el resultado de malas influencias, espíritus malignos y, a la vez, podían ser curadas o modificadas a través de rituales, rezos, etc. La teoría de los humores de los griegos fue otra forma de entender la relación factores psicológicos-enfermedad. Estos modelos siguen presentes, con algunas modificaciones, en ciertas visiones del mundo que insisten en que “todo está en la mente” o que ofrecen una explicación de tipo psicológico para todo tipo de enfermedades. Se puede fácilmente llegar a una “mística psicosomática”, desde cualquier modelo teórico2 . A partir de lo anterior y siguiendo el modelo biopsicosocial, se exponen algunos marcos conceptuales de la medicina psicosomática desde los puntos de vista psicológico, biológico y social.
Teorías psicoanalíticas
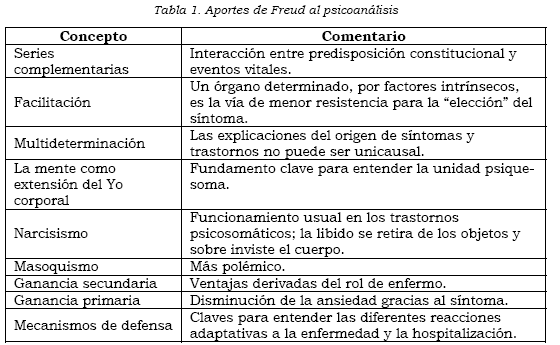
Para el psicoanálisis, la aparición de síntomas somáticos puede obedecer a una vía simbólica o no simbólica. En el primer caso, el síntoma expresa simbólicamente un aspecto de un conflicto inconsciente, como en algunas histerias de conversión. Esta es, tal vez, la visión más conocida de la teoría psicoanalítica, pero no por ello la más importante. Con el tiempo, los psicoanalistas encontraron que sus pacientes padecían trastornos psicosomáticos sin que hubiera signos de transformaciones simbólicas, por lo cual comenzaron a explorar un mecanismo más temprano y básico, que parte más bien de un déficit en la capacidad simbólica o de la “mentalización”. Un antecedente en Freud corresponde al modelo temprano de las neurosis actuales y la neurastenia, en la cual la libido reprimida se descarga casi automáticamente a través de una vía corporal. Algunos de los aportes de Freud se resumen en la Tabla 1.
Franz Alexander, y la llamada Escuela de Chicago, representa otro de los modelos psicoanalíticos históricamente importantes (7). Según Alexander, era posible encontrar para cada una de las enfermedades psicosomáticas principales un conflicto específico y particular. Por ejemplo, en el caso de la enfermedad ácido péptica, el conflicto estaría en necesidades orales de dependencia. Sin embargo, no fue posible confirmar tales mecanismos y esta teoría ha sido abandonada. Cabe preguntarse si las constantes descripciones y redescripciones de tipos de personalidad asociados a enfermedad psicosomática no son una forma de teoría de la especificidad, por ejemplo, cuando se asocia hostilidad con hipertensión.
Hay que aclarar que si bien Alexander fue más conocido por la hipótesis de la especificidad, su visión era más amplia y cercana a un modelo biopsicosocial. La génesis y el curso de las enfermedades estaría determinado por tres factores: la configuración psicodinámica individual resultado del desarrollo, la situación de vida desencadenante y la facilitación o vulnerabilidad orgánica (7).
El desarrollo y la integración psique soma
Los aportes posteriores a Freud más interesantes residen en el estudio de las interacciones tempranas y la importancia de la relación de objeto. Para que la mente pueda, por decirlo así, “habitar” en el cuerpo, es indispensable el rol del objeto como mediador y permitir que las sensaciones corporales del bebé puedan eventualmente integrarse en el yo.3 El rol del objeto en estas interacciones ha sido descrito, entre otros, con los términos contención, por Winnicott, y función alfa y reverie, por Bion (8). Si la persona no alcanza una adecuada satisfacción en sus relaciones objetales, puede replegar su libido al yo (narcisismo), lo cual lleva a una atención exagerada a sensaciones corporales, ya que el mundo psíquico no logra contener los factores instintivos y afectivos. La teoría del apego recoge, asimismo, muchos de estos conceptos.
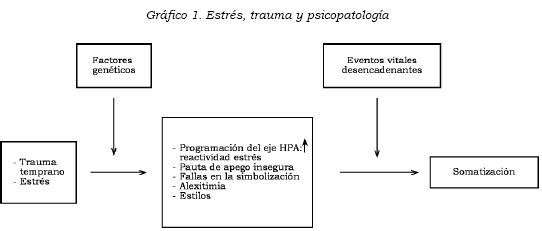
El ejemplo del rostro impasible, descrito por Tronick (9), brinda un ejemplo del impacto de una disrupción de las interacciones sobre el soma del bebé. Si la madre adopta un rostro inexpresivo durante una interacción, el bebé pierde su capacidad de autorregulación y, en ocasiones, presenta síntomas somáticos como regurgitación y vómito, además de la desorganización de su conducta. En el Gráfico 1 se muestra un esquema general de la relación entre estrés, trauma y enfermedad psicosomática.
Sifneos introdujo el término alexitimia, en 1972. La etimología de la palabra señala la ausencia (a) de palabras (lexis) para los sentimientos (timia) (9). Sifneos encontró en un grupo de pacientes psicosomáticos ciertas características comunes: “un vocabulario limitado, un afecto inapropiado, una personalidad primitiva” y dificultades interpersonales y para la comunicación (10). Lo que más le llamó la atención de estos pacientes fue su marcada dificultad para expresar sus sentimientos, como si no pudieran poner palabras a sus emociones y “no entendieran el significado de la palabra sentimiento”. Otros rasgos asociados son la dificultad en la simbolización, el pensamiento concreto, la insistencia en fijarse en los eventos externos relegando el mundo interno a un segundo plano y la dificultad para distinguir los sentimientos de las sensaciones corporales. Recientemente se han desarrollado escalas para medir la alexitimia y son numerosos los estudios sobre la relación alexitimia-enfermedad psicosomática.
El modelo psicológico de la alexitimia hace hincapié en factores traumáticos o del desarrollo temprano (alexitimia secundaria). Otro de los investigadores en este campo, Nemiah, propuso una hipótesis alternativa neurofisiológica (estructural) para explicar el déficit en los afectos propios de los pacientes con alexitimia y enfermedad psicosomática (alexitimia primaria) (11). Una interrupción de la comunicación límbico-neocortical, por disfunción de las vías dopaminérgicas paleoestriadas, podría subyacer a este déficit. Un estudio reciente que utilizó tomografía por emisión de positrones (PET) cerebral encontró un diferencia en la forma como las personas con alexitimia procesan las expresiones faciales (12). Otro estudio que empleó resonancia magnética nuclear (RMN) funcional sugiere que hay una diferencia en el procesamiento de estímulos emocionales (13). También se ha propuesto que estos defectos podrían tener una base genética.
Se ha estudiado también la influencia de la alexitimia en otros trastornos, como el trastorno por estrés postraumático, abuso de sustancias, trastornos somatomorfos, trastornos de la alimentación, trastornos de la personalidad, entre otros (14). Con ello, estaríamos ante un factor de vulnerabilidad o riesgo para distintas patologías, y se diluye de nuevo la especificidad de un rasgo como exclusivo de pacientes psicosomáticos. La asociación de la alexitimia con depresión hace difícil interpretar algunos de los resultados (la depresión puede ser el mediador) (15). Por último, algunos pacientes podrían tener dificultad en la expresión de los afectos sólo durante períodos de un gran estrés.
Los factores culturales pueden complicar esta relación entre lenguaje y expresión de afectos. Para algunas culturas es muy importante que la persona pueda expresar verbalmente (y de manera elaborada) sus experiencias. En cambio, las expresiones “demasiado emocionales” y las que emplean el cuerpo son rechazadas o consideradas “infantiles”. En otros contextos culturales, las expresiones corporales y somáticas podrían ser más aceptadas y, por lo tanto, no serían consideradas necesariamente patológicas.
En resumen, en el desarrollo es necesario lograr la capacidad de expresar y elaborar los afectos y emociones corporales a través del lenguaje, y una alteración de este proceso lleva a que las emociones se expresen a través del cuerpo. Los síntomas somáticos son un lenguaje. Stoudemire propuso el término somatotimia para describir el uso del lenguaje somático para expresar y comunicar estados psicológicos y afectivos (16).
Modelos cognitivos
Los aportes de la psicología cognitiva a la medicina psicosomática también han sido extensos, y aquí sólo se mencionan algunos. Para este modelo, los esquemas de cognición determinan la manera cómo el individuo interpreta su realidad, entre éstos los estímulos corporales. Uno de los elementos de la psicoterapia consiste en corregir estas distorsiones cognitivas. Los pacientes hipocondriacos, por ejemplo, amplifican las sensaciones corporales (17-18). Estas sensaciones corporales son incorrectamente interpretadas como indicadoras de enfermedad o daño. Se encuentra en ellos una “predisposición” a pensar y construir conceptos en términos físicos y concretos (16).
Brown ha propuesto un modelo que busca reunir los hallazgos recientes desde el punto de vista cognitivo (19). Según este autor, los síntomas somáticos obedecen a dos procesos de los mecanismos atencionales de los sistemas cognitivos: la forma que adquieren los contenidos de la conciencia y el control del pensamiento y de la acción. En un momento dado, el sistema cognitivo está inundado de una cantidad de información, que es seleccionada y filtrada por medio de mecanismos cognitivos que operan en gran medida por fuera de la conciencia (locus de selección). La activación paralela de sistemas de percepción y memoria permite una formulación de hipótesis perceptuales guiadas por la experiencia previa. Una de esas hipótesis es la que va a permitir organizar la información presente en una representación primaria, que permite dar una explicación del medio y coordinar la acción. La representación primaria, a su vez, activa algunos de los esquemas de acción y pensamiento y, de ese modo, la acción se controla de manera rápida, eficiente y con poco consumo de recursos. Cuando la acción opera en este nivel, se experimenta como intuitiva, sin esfuerzo o no problemática.
En ciertos casos la activación de estos esquemas y representaciones primarias no es suficiente para guiar el pensamiento y la acción, por ejemplo, porque no hay un esquema que corresponda con la situación vivida. En tal caso se activa un sistema de atención secundaria, que se experimenta como un esfuerzo activo, consciente, que busca organizar la información actual y decidir el curso de acción. Este modelo permite derivar algunos puntos importantes para entender los síntomas funcionales. En primer lugar, los sistemas que controlan la acción operan en buena medida por fuera del control volitivo. En segundo lugar, la organización o interpretación subjetiva de la información no siempre se corresponde con la realidad externa, es decir, con los estímulos sensoriales.
Según este modelo, los síntomas médicos no explicados surgen cuando la activación crónica de representaciones almacenadas en la memoria hace que la representación primaria seleccione una información inapropiada. De esa manera, se interpreta erróneamente la información actual, lo cual es vivido como real, ya que la persona no tiene acceso introspectivo a los mecanismos que seleccionan e interpretan la información. El resto del trabajo en la aplicación de este modelo consiste en dilucidar las posibles fuentes de distorsión en las representaciones primarias, entre las cuales el esquema corporal desempeña un papel principal.
Uno de los campos más promisorios lo constituye la neurociencia cognitiva, ya que permite tender un puente entre los conceptos y los métodos psicológicos con la creciente expansión de las neurociencias y su forma de explorar funciones cerebrales. Un ejemplo de ello está representado por nuevos abordajes a los síntomas de conversión (20), para los cuales parecía no haber un avance significativo desde las tempranas formulaciones de Freud. Un modelo cognitivo permite estudiar los movimientos voluntarios según la intención y la preparación. Los estudios de imaginología sugieren que la activación de la corteza anterior del cíngulo se correlaciona con la intención para ejecutar un movimiento, la cual a su vez depende de la corteza orbitofrontal. A su vez, la activación de estas áreas podría llevar a la desconexión con las otras áreas motoras y a una parálisis. Aunque se trata de modelos que no han sido confirmados en su totalidad, es claro que ofrecen un abordaje novedoso para algunos de los trastornos en la medicina psicosomática.
Personalidad
La hipótesis que asocia la personalidad tipo A con la enfermedad coronaria es el ejemplo clásico de este modelo, cuya investigación floreció en las décadas de los setenta y de los ochenta (1). La conducta tipo A consiste en irascibilidad, impaciencia, agresión, competitividad y sensación de apremio del tiempo, y en algunos estudios se asoció con un riesgo doble de padecer enfermedad coronaria. A pesar de dificultades para validar esta noción, permite una serie de intervenciones para modificar estas conductas y mejorar el pronóstico en algunos pacientes. La hostilidad parece ser el factor de mayor peso en la asociación con enfermedad coronaria, y tiene un sustento fisiopatológico.
La asociación entre el tipo de personalidad y la mortalidad general ha sido estudiada recientemente. Como resume Cloninger (21), la personalidad sana predispone a la longevidad y a una utilización más efectiva de los tratamientos médicos (y a menores conductas de riesgo). La personalidad menos sana, por el contrario, se asocia a mayor mortalidad e implica con frecuencia una utilización menos productiva de los servicios médicos.
Los estudios en este campo no están exentos de controversia, ya que algunos estudios han encontrado una relación positiva entre neuroticismo y mortalidad, y otros, todo lo contrario. Parece ser que la mortalidad se predice por la ausencia de “emociones positivas”, más que por la presencia de emociones negativas. Con razón Cloninger propone cambiar de un pensamiento lineal a una de dinámica no lineal (21). En este terreno mortalidad-personalidad, como en el resto del campo psicopatológico, hay que evitar conclusiones simplistas y pensamientos demasiado lineales y unicausales.
Modelos biológicos
Sobre el estrés
El concepto de estrés fue introducido por Cannon, con un modelo derivado de la física. Es interesante anotar que el modelo de la física también subyace al término resiliencia, de uso más reciente, para describir la capacidad de resistir a las tensiones o impactos del ambiente. Seyle, por su parte, describió el síndrome de adaptación general, con las siguientes etapas (22):
1. Reacción de alarma.
2. Estado de resistencia, en el que se alcanza idealmente la adaptación.
3. Estado de agotamiento.
El ejemplo de esta reacción es la respuesta de lucha huida. En la reacción inicial se describía un aumento de la secreción de norepinefrina por parte de la médula adrenal y un aumento de los glucocorticoides por parte de la corteza adrenal. Seyle reconoció que la activación de los sistemas fisiológicos podía tanto proteger al organismo como ocasionarle daño.
Se trataba de una respuesta estereotipada a todo tipo de estresores; hoy en día, por el contrario, se sabe que hay distintos tipos de respuesta al estrés. Esto envuelve también diferencias en las respuestas entre hembras y machos. La terminología introducida por McEwen de alostasis (la capacidad de alcanzar la estabilidad a través del cambio) y carga alostática (el “precio” acumulativo que se paga con el tiempo por esta adaptación) busca un enfoque nuevo que incluya los aspectos protectores y nocivos que pueden tener los mediadores al estrés (22-23). Los mediadores primarios son las hormonas del eje hipotálamo- pituitaria-adrenal (HPA), las catecolaminas y las citocinas.
Los factores genéticos, si bien son mediadores de la respuesta al estrés, tal como se mencionó atrás, no dan cuenta de toda su variabilidad individual. La forma como la persona percibe una situación y su estado general de salud, relacionado en gran medida con su estilo de vida, son factores clave en tal respuesta. Los mediadores al estrés pueden tener un efecto protector o un efecto nocivo, dependiendo del patrón temporal de las secreciones; el eje HPA es la vía más común en estas respuestas.
Hay varios tipos de respuesta a la carga alostática. La primera es ante un estrés frecuente, como en el caso de picos repetidos de presión arterial alta y el consecuente daño arterial. En el segundo tipo no hay adaptación a estresores repetidos de un mismo tipo, con lo cual hay una exposición prolongada a hormonas de estrés. En el tercer tipo hay una incapacidad para detener o apagar la respuesta al estrés una vez que el evento estresante ha pasado, como en el caso de la depresión (22).
Resulta esencial conocer cómo interactúa un evento estresante o traumático con la disposición individual para dar cierto resultado, que puede ir desde mantener el equilibrio, incluso fortalecer el yo, hasta la aparición de patología, entre ellas las enfermedades psicosomáticas. Diversos estudios señalan que existe una predisposición genética que torna a las personas más vulnerables al efecto del estrés. Por ejemplo, para la aparición de depresión, puede depender de una variación en el gen transportador de serotonina (24). De esta manera, los conceptos de vulnerabilidad y resiliencia tienen necesariamente un componente genético.
La programación temprana de la respuesta al estrés. Los factores ambientales que actúan en momentos clave del desarrollo pueden modificar la respuesta del eje HPA frente al estrés. En especial, los índices altos de estrés en las fases tempranas del desarrollo pueden sensibilizar de por vida la respuesta del eje HPA, lo cual ha sido denominado programación temprana de la respuesta del sistema nervioso central al estrés. La plasticidad del sistema de regulación al estrés es considerable; además de los factores genéticos, las experiencias pueden modificar de manera importante la respuesta ante el estrés (25-26). Estas respuestas tienen una transmisión intergeneracional; la repetición de una generación a otra es frecuente pero no inevitable (27).
Desde el punto de vista psicológico, la teoría del apego, propuesta por Bowlby, ha logrado integrar la importancia que tradicionalmente ha sido dada a la temprana relación madre-hijo por el psicoanálisis con otras disciplinas basadas claramente en una ciencia natural.
Psiconeuroinmunología
El papel del sistema inmunológico puede estudiarse como parte de las respuestas del organismo al estrés y como uno de los mecanismos fisiopatológicos que explican la manera en que lo psíquico impacta en los procesos corporales. Por ejemplo, la respuesta de las citocinas, entendidas como inmunotransmisores, se ha asociado con una respuesta inflamatoria que subyace a la depresión (28). Una vez más, la respuesta del sistema inmune varía ante un estrés agudo y ante un estrés crónico. La situaciones crónicas tienden a debilitar la respuesta inmunológica, mientras que el la fase aguda tiende a activar el sistema inmune (28).
La síntesis y la liberación de las citocinas pro inflamatorias se dan como resultado de la activación de células inmunes innatas en respuesta a patógenos. Además de las respuestas periféricas, las citocinas actúan en el cerebro, produciendo fiebre, activación del eje HPA e induciendo el comportamiento de enfermedad (29). Estas citocinas se derivan de una red local en el cerebro (sistema cerebral de citocinas) que refleja la activación periférica. Los mecanismos que permiten esta “comunicación” entre el cerebro y los órganos periféricos aún estén en investigación.
La conducta de enfermedad no es sólo la disminución en la capacidad para reaccionar al medio externo como respuesta frente a un peligro, sino también un estado motivacional. La respuesta inflamatoria “le dice” al cerebro que debe cambiar sus prioridades, ahorrar energía y luchar contra el evento patógeno (29). Esta es la misma respuesta coordinada frente a distintas señales de peligro. También hay mecanismos para atenuar la respuesta inflamatoria y para evitar que se active más allá de lo necesario en una fase aguda. La activación prolongada de la respuesta inflamatoria puede ocasionar síntomas depresivos y cambios cognitivos.
Sobre lo social
En el famoso modelo biopsicosocial como marco conceptual para el estudio de los trastornos mentales y psicosomáticos, poco relieve se ha puesto en la palabra social. Algunos estudios recientes han aportado elementos novedosos, interesantes y preocupantes. Por ejemplo, para una sociedad dada no basta con mirar el ingreso promedio de sus habitantes (30). Algunos grupos sociales tienen una incidencia mayor de enfermedades con componentes psicosomáticos que otros grupos en una sociedad diferente que tiene un ingreso menor. Los hombres afroamericanos, en los diez condados menos ricos de Estados Unidos, tienen una expectativa de vida 20 años menor que los hombres blancos de los condados más afluentes en el mismo país. Esta expectativa de vida es similar a la de países pobres; sin embargo, el grupo de afroamericanos en Estados Unidos tiene un nivel económico superior al de los países pobres, y tienen acceso a agua potable, servicios sanitarios y alimentación, que son la principal causa de muerte para los hombres de países pobres.
La explicación para este contraste parece estar en el grado de desigualdad en la sociedad, más allá del nivel absoluto de ingresos del grupo estudiado. Así, los países con menor desigualdad tienen una expectativa de vida mayor que otros países más ricos, pero con mayor desigualdad. El ingreso, nivel de educación y la ocupación se relacionan con el riesgo de enfermedad coronaria, pero también el vecindario y el lugar que se ocupa en la “escala social” donde se vive son factores de riesgo igual de importante (31). Es lo que se ha denominado el gradiente social de la enfermedad coronaria.
Esto confirma que el ambiente social —específicamente el grado de desigualdad en los ingresos— tiene un efecto directo y significativo sobre la salud de las personas (30,32). Se han postulado varios posibles mecanismos para explicar este hallazgo: acceso a oportunidades, grado de cohesión social, tipo de vecindarios, sentimientos de desesperanza y de control, entre otros (33). Es una relación compleja, y seguro no hay un solo factor que explique por qué la desigualdad tiene un impacto en la salud. Marmot, un investigador líder en este campo, concluye:
Creo que la mente es una vía crucial a través de la cual las influencias sociales afectan la fisiología para causar enfermedad. La mente puede operar a través de efectos sobre comportamientos relacionados con la salud, tales como fumar, la alimentación, el alcohol, la actividad física o conductas de riesgo, o puede actuar a través de efectos neuroendocrinos o mecanismos inmunes. (30)
Conclusión
El campo de la medicina psicosomática, por su complejidad inherente, no puede ser abordado desde una única perspectiva. El trabajo integral con el paciente tiene las dificultades propias de los modelos múltiples, además de las consideraciones prácticas. Sin embargo, hay una convergencia entre los diversos modelos, ya que todos ellos reconocen algunos elementos comunes. Entre ellos está la importancia del terreno genético, el papel de las experiencias y las relaciones tempranas en la regulación de las respuestas adaptativas y el estudio del rol del estrés y el trauma como factores que pueden llevar a procesos patológicos.
En el campo de la evaluación y tratamiento del paciente, hay otros avances interesantes. La herencia del psicoanálisis permite un estudio cuidadoso de la historia de la persona, la forma como se ha adaptado a situaciones vitales y el papel de eventos traumáticos tanto pasados como recientes. El concepto de alexitimia también tiende un puente común, y las distintas psicoterapias de orientación cognitiva o psicoanalítica buscan incrementar el contacto personal con los procesos emocionales y lograr una mejor expresión-procesamiento de las emociones. Por último, el avance de las neurociencias y las ciencias cognitivas también ha comenzado a dar frutos en el estudio de lo psicosomático (para ejemplos clínicos que buscan integración de modelos, véanse los artículos “Análisis cualitativo de cinco casos tratados con psicoterapia conductual-cognitivo- grupal en pacientes con trastorno de somatización en manejo conjunto con medicina laboral” [34] y tratamiento integral de la somatización grave en el enfermo médicoquirúrgico [35].
2 En el psicoanálisis, representado por Groddeck y su misticismo del ello.
3 Es más preciso decir que lo natural es que no haya necesidad siquiera de preguntar dónde habita la mente. En la enfermedad psicosomática parece haber dos lenguajes diferentes y dos espacios distintos para la psique y el soma.
Referencias
1. Stoudemire A, McDaniel J. Psychological factors affecting medical conditions. In: Kaplan & Sadock comprehensive textbook of psychiatry. 7th ed. Philadelphia: Lippincott Williams & Wilkins; 2000. [ Links ]
2. Kendler KS. A psychiatric dialogue on the mind: body problem. Am J Psychiatry. 2001 Jul;158:989-1000. [ Links ]
3. Dávila J, Uribe M. Generalidades de las teorías de la mente. En: Gómez C, Hernández G, Rojas A, Santacruz H, Uribe M. Fundamentos de psiquiatría clínica: niños, adolescentes y adultos. Bogotá: CEJA; 2002. [ Links ]
4. Mayou R, Kirmayer L, Simon G, Kroenke K, Sharpe M. Somatoform disorders: time for a new approach in DSM-V. Am J Psychiatry. 2005 May;162:847-55. [ Links ]
5. Martin S, Stowell K, First M, Pincus H. General medical and psychiatric perspectives on somatoform disorders: separated by an uncommon language. Curr Opin Psychiatry. 2006;19(2). [ Links ]
6. Rincón H. La psiquiatría es una hija adoptiva de la medicina. Entrevista a James Strain. Cuadernos de Psiquiatría de Enlace. 2005;(25):15-17. [ Links ]
7. Thomä H, Kächele H. Teoría y práctica del psicoanálisis. Barcelona: Herder; 1990. [ Links ]
8. Brainsky S. Manual de psicología y psicopatología dinámicas: fundamentos de psicoanálisis. Bogotá: Carlos Valencia Editores; 1986. [ Links ]
9. Tronick EZ. Emotions and emotional communication in infants. Am Psychol. 1989;44(2):112-9. [ Links ]
10. Sifneos PE. Alexithymia: past and present. Am J Psychiatry. 1996 Jul;153: 137-42. [ Links ]
11. Nemiah J. Alexithymia: present, pastand future? Psychosom Med. 1996; 58(3):217-8. [ Links ]
12. Kano M, Fukudo S, Gyoba J, Kamachi M, Tagawa M, Mochizuki H, et al. Specific brain processing of facial expressions in people with alexithymia: an H215O-PET study. Brain. 2003;126(6): 1474-84. [ Links ]
13. Berthoz S, Artiges E, Van de Moortele PF, Poline JP, Rouquette S, Consoli S, et al. Effect of impaired recognition and expression of emotions on frontocingulate cortices: an fmri study of men with alexithymia. Am J Psych. 2002;159(6): 961-7. [ Links ]
14. Grabe H, Spitzer C, Freyberger H. Alexithymia and personality in relation to dimensions of psychopathology. Am J Psych. 2004;161(7):1299-1301. [ Links ]
15. Speranza M, Corcos M, Guilbaud O, Loas G, Jeammet PH. Alexithymia, personality, and psychopathology. Am J Psych. 2005;162(5):1029-30. [ Links ]
16. Stoudemire A. Somatothymia. Psychosomatics. 1991;32(4):365-81. [ Links ]
17. Barsky A, Klerman GL. Overview: hypochondriasis, bodily complaints, and somatic styles. Am J Psychiatry. 1983 Mar;140:273-83. [ Links ]
18. Barsky A. The patient with hypochondriasis. N Engl J Med. 2001;345:1395-9. [ Links ]
19. Brown R. Psychological mechanisms of medically unexplained symptoms: An integrative conceptual model. Psychol Bull. 2004;130:793-812. [ Links ]
20. Broome M. A neuroscience of hysteria? Curr Opin Psychiatry. 2004;17:465-9. [ Links ]
21. Cloninger C. How does personality influence mortality in the elderly? Psychosom Med. 2005;67(6):839-40. [ Links ]
22. McEwen B. Protective and damaging effects of stress mediators. N Engl J Med. 1988;338:171-9. [ Links ]
23. McEwen BS. Stressed or stressed out: what is the difference? J Psychiatry Neurosci. 2005 Sep;30(5):315-8. [ Links ]
24. Zammit S, Owen M. Stressful life events, 5-HTT genotype and risk of depression depression [Editorial]. Br J Psych. 2006;188:199-201. [ Links ]
25. Liu D, Diorio J, Tannenbaum B, Caldji C, Francis D, Freedman A, et al. Maternal care, hippocampal glucocorticoid receptors, and hypothalamic-pituitaryadrenal responses to stress. Science. 1997;277:1659-62. [ Links ]
26. Meaney MJ. Maternal care, gene expression, and the transmission of individual differences in stress reactivity across generations. Annu Rev Neurosci. 2001.24:1161-92. [ Links ]
27. Uribe M. Estrés y desarrollo: revisión de temas. Cuadernos de Psiquiatría de Enlace. 2004;(22):9-12. [ Links ]
28. Anisman H. Stress, immunity, cytokines and depresion. Acta Neuropsychiatrica. 2002;14:251-61. [ Links ]
29. Dantzer R. Somatization: a psychoneuroimmune perspective. Psychoneuroendocrinology. 2005;30:947-52. [ Links ]
30. Kawachi I, Wilkinson R, Kennedy B. Introduction. In: Kawachi I, Wilkinson R, Kennedy B, editors. Income inequality and health. New York: The New Press; 1999. [ Links ]
31. Diez Roux AV, Stein Merkin S, Arnett D, et al. Neighborhood of residence and incidence of coronary heart disease. N Engl J Med. 2001;345:99-106. [ Links ]
32. Marmot M. Inequalities in health [Editorial]. N Engl J Med. 2001;345:134-6. [ Links ]
33. Taylor SH, Repetti R, Seeman T. What is an unhealthy environment and how does it get ander the skin? In: Kawachi I, Wilkinson R, Kennedy B, editors. Income inequality and health. New York: The New Press; 1999. p. 351-78. [ Links ]
34. Hoyos G, Rincón H, Vargas N. Análisis cualitativo de cinco casos tratados con psicoterapia conductual-cognitivogrupal en pacientes con trastorno de somatización en manejo conjunto con medicina laboral. Cuadernos de Psiquiatría de Enlace. 2006;(29):3-7. [ Links ]
35. Hoyos G, Rincón H. Tratamiento integral de la somatización grave en el enfermo médico-quirúrgico. Cuadernos de Psiquiatría de Enlace. 2006;(29):8-12. [ Links ]
Recibido para evaluación: 27 de marzo de 2006 Aceptado para publicación: 2 de mayo de 2006














