Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Psiquiatría
versão impressa ISSN 0034-7450
rev.colomb.psiquiatr. v.35 supl.1 Bogotá jun. 2006
Hernán G. Rincón-Hoyos 1Alejandro Castillo 2Clara Reyes 3Carlos E. Toro 4 Juan C. Rivas 2Ángela Pérez 3María G. Hoyos 3Betty Gómez 5 Dany Moreano 6Sonia Bersh 2Ómar F. Salazar 2Sonia Jiménez 3Viviana Escobar 3 Jennifer Nessim 3Martha Atehortúa 7María del Rosario Tascón 7Adriana Ocampo 3
1 Médico psiquiatra. Jefe de la Sección de Psiquiatría y Psicología, Fundación Valle del Lili. Profesor asistente de la Facultad de Medicina del Instituto de Ciencias de la Salud (CES).
Correo electrónico: hernanrincon@mail.com
2 Médico psiquiatra, Fundación Valle del Lili.
3 Psicóloga, Fundación Valle del Lili.
4 Residente III de Medicina Interna Programa CES-Fundación Valle del Lili.
5Subdirectora Asistencial, Fundación Valle del Lili.
6 Médica, Jefe Convenios, Fundación Valle del Lili.
7 Terapeuta ocupacional en salud mental, Fundación Valle del Lili.
Resumen
La enfermedad médico-quirúrgica catastrófica (EMQ-C) se define como una enfermedad aguda o prolongada, usualmente considerada como amenazante para la vida o con el riesgo de dejar discapacidad residual importante. La EMQ-C , a menudo, conlleva trastornos psicosociales que afectan de manera importante su evolución, porque alteran el proceso de rehabilitación, los hábitos saludables y la calidad de vida y, además, limitan la adherencia al tratamiento. Por lo tanto, para ofrecer un tratamiento a la persona quien la padece, es necesario desarrollar modelos que permitan identificar y tratar integralmente todos los aspectos médicos, psicológicos y sociales. La legislación colombiana, desde la aprobación de la Ley 100 de 1993, reglamentó la atención integral de la EMQ-C. No obstante, el desarrollo de programas de atención integral que incluyan lo psicosocial ha sido lento. Se presenta un modelo teórico de atención psicosocial integral en EMQ-C, que sigue los lineamientos de la medicina biopsicosocial de Ángel, junto a un modelo denominado medicina cognitiva , desarrollado previamente por uno de los autores (HR). El modelo incluye aspectos y procedimientos necesarios para su funcionamiento ajustado a la ley colombiana.
Palabras clave : psiquiatría, psicología, medicina psicosomática, enfermedad catastrófica, trastornos mentales.
Abstract
Medical Surgical Catastrophic Illness (MSIC) is defined as an acute or chronic lifethreatening disease or with risk of important disability. MSI-C is frequently associated with Psychosocial Disorders influencing the outcome due to effects on the rehabilitation process, quality of life and compliance. The development of integrative models of care that cover medical, psychological and social aspects is necessary in order to offer treatment to the person with MSI-C. Since Law 100 of 1993 was passed, Colombia ruled an integrative model of care for catastrophic illness. Noteworthy, implementation of these programs has been slow. In this article a theoretical model of integrative psychosocial care that follows recommendations of Engel's Biopsychosocial Model and the Cognitive Medicine model developed by one of the authors (HR). The model includes necessary aspects and procedures for its implementation according to Colombian Law.
Key words : Psychiatry, psychology, psychosomatic medicine, catastrophic illness, mental disorders.
Introducción
De acuerdo con la Biblioteca Nacional de Salud de Estados Unidos, la enfermedad catastrófica se define como una enfermedad aguda o prolongada usualmente considerada como amenazante para la vida o con el riesgo de dejar discapacidad residual importante (1) . El término es amplio y puede aplicarse a innumerables enfermedades, además puede ser relativo a la condición física, psicológica, socioeconómica y espiritual de la persona que la padece.
La enfermedad catastrófica tiene un impacto global en todos los aspectos de la vida, personales y familiares. No sólo afecta la salud en todas sus dimensiones, sino también los aspectos financieros y de calidad de vida. Por ello los gobiernos continúan buscando la forma de contrarrestar y subsanar los efectos de este fenómeno, generalmente inesperado. Un reciente estudio, que analizó la exposición a gastos médicos catastróficos en 59 países, concluye que las personas pueden ser protegidas a través de una mejor cobertura del riesgo financiero producido por una enfermedad mayor. Plantea, además, que la protección del riesgo es fundamental y crítica para incrementar la salud y la disponibilidad de servicios de salud en los países en desarrollo (2).
El objeto de interés mundial en la atención en salud ha cambiado para considerar factores como interacción social, salud emocional, autonomía, entre otros, hacia un concepto multidimensional y con un carácter positivo (3). Paralelo a la evolución del concepto de desarrollo, se han incluido otros componentes como la equidad y el entorno ecológico, este último destacado como componente necesario de producción y progreso económico. Se abre la puerta a un abordaje complejo, que permite reconocer la existencia de un número de partes con relaciones complejas y en diferentes niveles, que son diferentes al todo que ellas forman (4).
Se empiezan a medir desenlaces o resultados diferentes a los tradicionales y aparecen inicialmente tres nociones: la deficiencia, la discapacidad y la limitación funcional (5). Patrick y Ericsson, en 1993 (6), presentaron la noción de calidad de vida relacionada con salud, con varias dimensiones como oportunidad, percepción de salud, estado funcional, patología, muerte y duración de la vida, a fin de intentar abarcar el carácter multidimensional de la salud y sus eterminantes. Este concepto fue retomado por el Banco Mundial en su estudio de carga de la enfermedad, y plantea una serie de indicadores como años de vida ajustados por discapacidad (Avisas), para medir las dimensiones que aparecen en la visión de salud y en la que aparecen de manera importante las enfermedades catastróficas y las enfermedades neuropsiquiátricas (7).
La legislación colombiana ha buscado estar a la par de los avances internacionales en cobertura de servicios integrales de salud para la enfermedad médico-quirúrgica de alto costo y otras situaciones catastróficas que puedan afectar a la población. La Ley 100 de 1993 creó el Sistema de Seguridad Social Integral (8), que define la cobertura de las contingencias en salud y capacidad económica con el fin de lograr el bienestar individual y la integración de la comunidad. La reglamentación de esta ley determinó, además, el reaseguro de los riesgos derivados de la atención de enfermedades calificadas por el Consejo Nacional de Seguridad Social como ruinosas o catastróficas, definidas como que se caracterizan por una baja costo-efectividad en la modificación del pronóstico y representan un alto costo (9-10) (véase Cuadro 1).

Para la cobertura de este grupo de enfermedades es necesario seguir la guía de atención integral, la cual se destaca en la ley como el conjunto de actividades y procedimientos más indicados para el abordaje de la promoción y el fomento de la salud, la prevención (con sus tres componentes: primaria, secundaria y terciaria), el diagnóstico, el tratamiento y la rehabilitación. En cuanto a la rehabilitación, la ley describe que incluye:
todas aquellas actividades, procedimientos e intervenciones tendientes a restaurar la función física, psicológica o social resultante de una condición previa o crónica, modificando, aminorando o desapareciendo las consecuencias de la enfermedad, que puedan reducir o alterar la capacidad del paciente para desempeñarse adecuadamente en su ambiente familiar, social y laboral.
En este aspecto la ley es clara y pionera en el relieve puesto en el efecto psicológico y social asociado con la enfermedad de alto costo y la necesidad de ofrecer un tratamiento integral. Además, en la reglamentación posterior, la ley es consistente al determinar el manejo interdisciplinario de las diferentes enfermedades clasificadas como catastróficas y al ofrecer los mecanismos para la integralidad en la cobertura (véase Cuadro 2). Sin embargo, la ley se contradice y, en especial, crea confusión cuando determina algunas exclusiones en los tratamientos psicológicos, pero también aclara que las exclusiones: serán todas aquellas actividades, procedimientos, intervenciones y guías de atención integral que no tengan por objeto contribuir al diagnóstico, tratamiento y rehabilitación de la enfermedad.

En Colombia, al igual que en el resto del mundo, los trastornos médico-psicológicos asociados a la enfermedad médico-quirúrgica catastrófica (EMQ-C) son altamente prevalentes, pero es baja su detección y tratamiento (11). Por lo tanto, no se ejerce ningún control sobre el enorme impacto que pueden tener en la evolución, adherencia, calidad de vida y rehabilitación (12). La literatura nacional (13-16) e internacional describe que la persona con EMQ-C sufre, con una frecuencia del 40%-70%, una variedad de altibajos emocionales preocupación, miedo, tristeza, rabia, que aunque pueden ser normales, requieren evaluación y cuidado médico. Adicionalmente, en un 25%-50% de los casos, de acuerdo con el tipo y el estado de la enfermedad, se pueden presentar alteraciones más graves en las esferas emocional, del comportamiento, de la memoria y de la orientación.
La reforma de la salud en Colombia, comentada previamente, ha sido evaluada y criticada por sus pobres logros en superar las crónicas inequidades y exclusiones del sistema de salud anterior; pero, además, por no incorporar la salud en su dimensión más integral de calidad de vida (17-18). En este sentido, los aspectos médico-psicológicos, íntimamente asociados a la percepción y afrontamiento de la EMQ-C y su rehabilitación, desempeñan un papel muy importante (19). Al respecto, a modo de ver de los autores, varios factores han contribuido para que la atención de las EMQ-C todavía no se haya ajustado a los lineamientos estipulados por la ley. Por un lado, la ley ha tenido diferentes interpretaciones por parte de los actores que participan en su implementación (Estado, empresas promotoras de salud y aseguradoras, instituciones prestadoras de servicios de salud y profesionales de la salud); por otro, la detección y atención de los aspectos médico-psicológicos no se ha integrado en todos los ámbitos de prevención. Adicionalmente, los modelos de atención integral para EMQ-C, que incluyen los aspectos psicosociales, están todavía en desarrollo en el mundo (20).
Uno de los retos actuales es fortalecer el tema de la salud como asunto de interés público, con programas que intenten rebasar las limitaciones que nos presenta el actual sistema de salud. Los objetivos de este artículo son, por un lado, revisar la viabilidad de un modelo de atención en medicina psicosomática para unidades médico- quirúrgicas que atienden pacientes con enfermedad catastrófica y, por el otro, proponer un modelo basado en la experiencia de los autores en el Centro Hospitalario Nivel III y IV de la Fundación Valle del Lili en Cali, Colombia. Se busca que el lector constate que un programa de estas características puede contribuir a facilitar el ajuste del paciente y de su familia a la enfermedad, mediante la promoción de un afrontamiento adaptativo durante el proceso diagnóstico, de tratamiento, de seguimiento y de rehabilitación (21).
Marco conceptual
El modelo desarrollado por George Engel, de la Universidad de Rochester, permitió entender y tratar la pérdida de la salud y la aparición de enfermedad como fenómenos integrales, que contribuyen al desarrollo de la cultura y del pensamiento médico (22). Con la gradual, continua y no finalizada comprensión de la forma en que se relacionan entre sí todos los órganos y subsistemas corporales, tanto en la salud como en la enfermedad, y con el advenimiento de la teoría de sistemas y los modelos ecológicos, ha sido posible generar modelos complementarios al modelo biopsicosocial.
Al respecto, la medicina cognitiva es un modelo ecológico en el cual se describen los procesos de la atención médica especializada paralela y secuencial hacia la recuperación y rehabilitación de una persona enferma (23). Para ampliar la comprensión de este modelo es fundamental destacar los conceptos descritos por Engel, en 1961, al hablar de la pérdida de la salud, cuando refiere que la situación usual de las partes del cuerpo de una persona en un momento determinado es que pueden estar más o menos saludables en un sitio y más o menos enfermas en otro sitio. En este sentido, es importante destacar que el cuerpo es una unidad (24), que la salud y la enfermedad pueden ser procesos tanto paralelos como secuenciales, que requieren atención ajustada a las necesidades en cada momento determinado. En este sentido, Perth y Dreher, en 1998, plantearon que:
La investigación realizada en los años 80 reveló la distribución ubicua de los receptores de neuropéptidos en estructuras cerebrales asociadas con el rocesamiento de emociones, y en muchos otros sistemas. Estos hallazgos apoyaron a los neuropéptidos como substratos bioquímicos de las emociones y la red de neuropéptidos-receptores como un sistema parasináptico que cruza los límites de la barrera hemato-encefálica tradicional. La relevancia médica de estos hallazgos fue reafirmada por la investigación en psiconeuroinmunología: los neuropéptidos ayudan a regular el tráfico de las células del sistema inmune, hay una comunicación bidireccional entre los componentes del sistema nervioso y del sistema inmune, los inmunocitos producen neuropéptidos, y las células nerviosas producen citoquinas asociadas al sistema inmune. Por lo tanto, los sistemas corporales no pueden seguirse entendiendo como interconectados sino como componentes inseparables de una unidad cuerpo- mente dinámica. (25).
Esta unidad está diseñada para mantener la homeostasis (equilibrio) y el flujo continuo de información a través de subsistemas biológicos con capacidad última de regeneración psicofisiológica (cuerpo-mente), lo cual se ha llamado generalmente sanar .
Esta forma de conceptuar las relaciones cuerpo-mente/espíritu permite comprender mejor los mecanismos a través de los cuales el estrés y otros factores emocionales influyen en el inicio, evolución y rehabilitación de algunas enfermedades catastróficas, las cuales pueden verse claramente afectadas por las alteraciones moleculares producidas por fenómenos crónicos o agudos de estrés. La influencia, aunque no está claramente estudiada para cada enfermedad, es evidente para todos los médicos que atienden pacientes crónicamente enfermos. Por ejemplo, es conocido que un paciente en duelo tiene mayor probabilidad de enfermarse somáticamente que una persona sin duelo (26). Así mismo, como se mencionaba anteriormente, después de la aparición de una EMQ-C, la persona tiene un 25% a 40% de probabilidad de presentar un fenómeno grave de estrés, denomínese ansiedad, depresión, insomnio, que tiende a volver más complejo todo el panorama molecular, con todos los riesgos que ello implica.
De acuerdo con los hallazgos del estudio Interheart, los estresores psicosociales (estrés laboral, familiar, financiero, por eventos vitales recientes y la depresión) están asociados con un incremento del riesgo de infarto agudo de miocardio (27- 28). En otros casos, la EMQ-C se acompaña de serios trastornos mentales y de abuso de sustancias que incrementan la complejidad a puntos insospechados (29).
Con todo esto en cuenta, es evidente que el factor mental no puede dejarse a la deriva, especialmente cuando las recomendaciones internacionales sugieren abordarlo por su claro impacto en la calidad de vida (30), el cual puede ser controlado con intervenciones efectivas (31). La medicina cognitiva plantea un modelo ecológico de atención que permite tener en cuenta los aspectos intra y extrapersona de la pérdida de la salud y de la enfermedad. En los aspectos intrapersona, como se ha mencionado hasta ahora, están las relaciones continuas entre todos los órganos y subsistemas (véase Gráfico 1). En los aspectos extrapersona están las relaciones de la persona con su entorno (familia, sistema de educación y atención médica, hospital, comunidad y Estado) que pueden llegar a ser determinantes para lograr la recuperación y la rehabilitación.
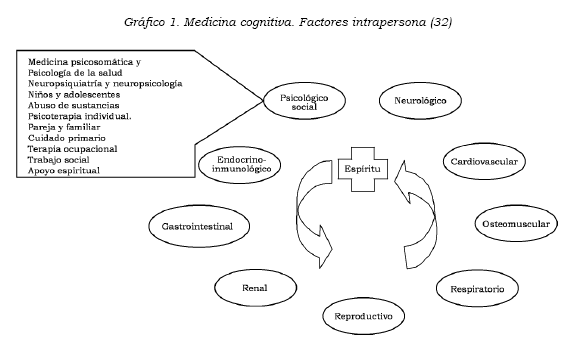
Con el objeto de ofrecer una atención ajustada a cada caso, es decir, de acuerdo con el grado de enfermedad de cada órgano o subsistema, la atención médica (extrapersona) debe coincidir y acoplarse a las necesidades de la persona. En el caso de las enfermedades catastróficas, el proceso es más complejo, porque el impacto en la persona y su entorno social puede ser muy severo, de tal modo que el sistema requiere un nuevo actor que se ha denominado en la literatura internacional gerente de caso (véase Gráfico 2).
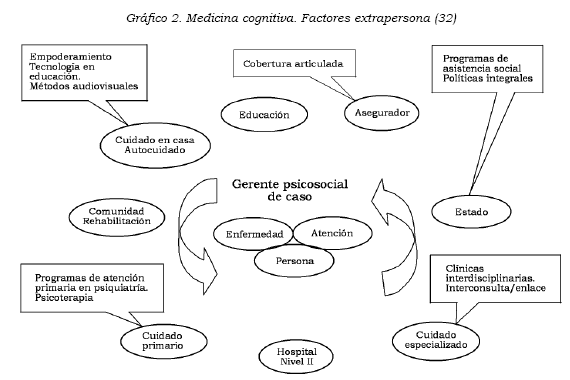
De acuerdo con la Biblioteca Nacional de Salud de Estados Unidos, un gerente de caso es el:
Término tradicional para todas las actividades que un médico u otro profesional de la salud normalmente lleva a cabo para una coordinación exitosa de los servicios médicos que un paciente requiere. También, en el caso de cuidado auditado, incluye todas las actividades de evaluación del paciente, planeación del tratamiento, remisión y seguimiento, de tal manera que el cuidado es continuo e integral con pago por los servicios. (33)
A efectos del programa planteado, se propone un gerente psicosocial de caso que cumpla labores especializadas, dada la gravedad de la comorbilidad mental. Al respecto, un ejemplo es que algunas enfermedades catastróficas se acompañan también de enfermedad mental y de abuso de sustancias, con una grave desorganización psicológica y social que determina importantes obstáculos para el proceso de recuperación y rehabilitación (34). Este cargo lo puede desempeñar un profesional de la salud con entrenamiento en salud mental.
Programa de Atención Psicosocial Integral, Apoyo y Rehabilitación en EMQ-C (Atinar)
Antecedentes
Holland y Lewis, en una publicación reciente. plantean el nombre de efectos humanos para referirse al amplio impacto de la enfermedad catastrófica en la vida psicológica del ser humano (35). Desde la apertura del Centro Hospitalario de la Fundación Valle del Lili, en 1994, la Sección de Psiquiatría y Psicología (SPP) ofrece de acuerdo con la misión de la clínica, evaluación y cuidado de los aspectos médico-psicológicos de las EMQ-C. Para ello, la SPP se ha concentrado en atender las necesidades emocionales y cognitivas de pacientes con EMQC, mediante remisión directa en consulta externa y mediante interconsultacon pacientes hospitalizados. Además, en hospitalización se ofrece tratamiento para el manejo de las complicaciones complejas, como ansiedad, depresión, psicosis, estados confusionales (delirio), síndromes de abstinencia o disfunciones de pareja o familia. La gravedad de las complicaciones puede requerir manejo conjunto por parte del equipo especializado en salud mental, junto con los especialistas clínicos, los cirujanos y demás personal del equipo de medicina del dolor y de cuidado intermedio o intensivo.
A la altura de su compromiso, y de acuerdo con la demanda de servicios, la SPP ha fomentado el entrenamiento y ha vinculado a psiquiatras, psicólogos y terapeutas ocupacionales en diferentes especialidades y subespecialidades, lo cual ha facilitado la creación gradual de programas interdisciplinarios permanentes o transitorios para atender las necesidades del paciente y del equipo médico quirúrgico especializado.
La financiación de los programas de la SPP ha dependido principalmente de la cobertura de la consulta o visita a demanda, por parte de la seguridad en salud obligatoria gubernamental o privada del paciente (seguros privados o directamente del bolsillo del usuario). La institución ha patrocinado directamente algunas actividades, en especial cuando tuvo una enfermera vinculada medio tiempo asignada a la SPP ejerciendo actividades de gerencia psicosocial de caso. Sin embargo, la continuidad de las actividades se ha visto limitada por diferentes factores que incluyen los presupuestales, la desvinculación de personas de la clínica y la orientación de recursos hacia otros programas.
Descripción del programa Atinar
El término Atinar es un acrónimo que se deriva del concepto de atención integral, apoyo psicosocial y rehabilitación. Es importante destacar que se trata de un programa de enlace, es decir, un programa donde todos los profesionales de la salud participantes médicos especialistas, psiquiatras, psicólogas, enfermeras, terapeutas ocupacionales, trabajadores sociales y guías espirituales interactúan y aportan en cada una de las situaciones de atención con el paciente-familia. Para efectos de este artículo se va a denominar momentum 8 a cada oportunidad de intervención con el paciente.
Aunque la atención de los efectos humanos de la EMQ-C es un proceso dinámico difícil de separar de la atención de los aspectos físicos, es necesario describir las necesidades artificialmente separadas, para facilitar la comprensión y definir formas específicas de atención según el momentum . En general, la atención varía de acuerdo con varios factores que pueden resumirse en factores de la comunidad, del sistema de aseguramiento en salud, del médico, de la enfermera, del paciente, de la enfermedad, de la familia y de las condiciones socioeconómicas.
Este programa incluye un abordaje integral biopsicosocial e interdisciplinario, que actúe en forma precoz, para la prevención de estados de ansiedad o depresión. Se trata de realizar intervenciones efectivas para disminuir el sufrimiento, amortiguar el impacto psicológico y facilitar el proceso de adaptación del enfermo y su familia, de tal modo que pueda dar una nueva significación a su situación, afrontar la incertidumbre y vivir con esperanza.
El programa Atinar contribuye al cuidado integral de los efectos humanos y físicos de la EMQ-C , al ajustarse a las necesidades de los pacientes, a sus familias, a los médicos especialistas, al tratamiento y al sistema de aseguramiento. Busca que cerca del 100% de los pacientes atendidos por EMQ-C sean evaluados y atendidos en el manejo de los efectos humanos de la enfermedad. Esto, en contraposición con el cuidado orientado principalmente a los efectos físicos, apunta a mejorar el abordaje y abarcar aspectos más amplios que tienen que ver con la calidad de vida y en la calidad de la atención.
Marco lógico
Un modelo de atención psicosocial integral debe tener en cuenta los efectos humanos, clasificándolos en niveles de atención primaria, secundaria y terciaria, de acuerdo con las necesidades psicosociales del paciente- familia. En la estructuración del modelo es importante el diseño de un marco lógico que incluya las entradas, las actividades y los desenlaces buscados (véase Gráfico 3).
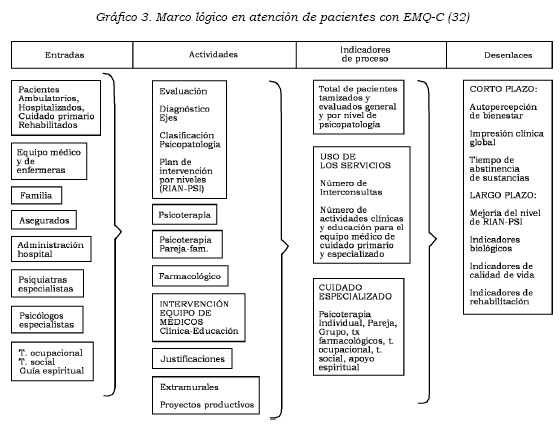
Entradas
A continuación se describen cada uno de los componentes participantes en las entradas del modelo.
La enfermedad catastrófica
La enfermedad aporta elementos importantes en este proceso. Hay una clara diferencia en el efecto que cada tipo y subtipo de EMQ-C ejerce en la calidad de vida de cada ser humano. Para algunas personas es más fácil tolerar ciertas formas de enfermedad y consecuencias del tratamiento. Algunas enfermedades y tratamientos tienen efectos mutiladores o que limitan seriamente a la persona y requieren períodos de ajuste y rehabilitación prolongados, incluidos los efectos directos sobre sistema nervioso central, en términos cognitivos, de memoria o de emociones (véase Cuadro 1).
Los pacientes: ambulatorios, hospitalizados, de cuidado primario y rehabilitados
El paciente llega a la enfermedad en diferentes momentos de su vida, desde etapas muy tempranas hasta la avanzada edad. Además, los efectos humanos en cada paciente varían de acuerdo con el estilo de respuesta a los cambios y amenazas. Por ejemplo, en la percepción de las emociones se observa un espectro que va desde la persona que presenta un contacto estrecho con las emociones (vividas a flor de piel) hasta la persona aislada emocionalmente que no logra identificar los estados emocionales que presenta y las correspondientes respuestas físicas como el aumento de la tensión muscular o la frecuencia cardiaca. Además, una vez la persona percibe sus emociones puede tomar o no la decisión de comentarlas al médico.
En este proceso desempeñan un papel importante las expectativas del paciente (evaluaciones y expectativas) (36) respecto a cómo debería ser su conducta frente a la enfermedad y a cómo debería ser la conducta del médico. Este último aspecto es fundamental en la relación médicopaciente, porque en ocasiones el médico puede tener la mejor intención de ayudar en el manejo de los efectos humanos de la enfermedad, pero no lo hace porque desconoce el estado emocional del paciente.
Con frecuencia, el diagnóstico de una enfermedad catastrófica y su tratamiento afecta la estructura de la vida del paciente y su entorno, pues se relacionan con el sufrimiento y el riesgo de muerte y, además, altera la percepción del presente y del futuro. El paciente se ve sometido a cambios amenazadores, relacionados directamente con la enfermedad y con los efectos secundarios de los tratamientos, la angustia asociada a la incertidumbre que los caracteriza, los tiempos de espera, el cambio en los roles del enfermo, la pérdida de ciertas capacidades funcionales o del trabajo, los cambios en su imagen corporal, el afrontamiento de la propia muerte y lo que ello conlleva. La relación con los demás también cambia; muchas personas huyen del dolor de distintas formas y por diferentes motivos.
Para la realización del programa se considera que los efectos humanos se pueden agrupar en dos niveles de complejidad psicosocial. En el nivel básico se incluyen los altibajos emocionales normales y las dificultades de comunicación relacionadas con el tratamiento y rehabilitación de la enfermedad. En el nivel especializado se encuentran los trastornos de adaptación y los trastornos mentales que requieren intervención experta.
Familia
En relación con la familia hay varias situaciones. En un extremo está la familia inexistente, porque la persona vive sola o no tiene familia; en otros casos, la familia no demuestra ningún interés. En el otro extremo está la familia que quiere intervenir en todos los aspectos de la enfermedad o la familia que tiene severas diferencias en las opiniones o relaciones, lo que genera estrés grave en el paciente y el equipo médico. En el intermedio hay diversas aproximaciones de las familias a la problemática del paciente y diferentes maneras de adaptarse. En todos los casos, es importante destacar el papel que la familia cumple como apoyo en la adherencia y cumplimiento de los tratamientos.
Adicionalmente, la enfermedad puede tener un gran impacto en algunos de los miembros de la familia, lo cual amplía el espectro de los efectos humanos de la EMQ-C y el tratamiento. En algunos estudios se ha observado que los miembros de la familia presentan enfermedades, como estrés postraumático, ansiedad y depresión, que inician después del diagnóstico y que continúan en forma paralela a la EMQ-C del paciente (37-38). Las consecuencias de estos fenómenos pueden ser tan graves como llevar a la disolución de la pareja, a crisis familiares, a problemas en la sexualidad y en lo laboral, al igual que a la desmembración del grupo familiar (39).
Médico especialista
El rol tradicional del médico especialista ha sido en el manejo de los efectos físicos de la EMQ-C. Sin embargo, de acuerdo con las expectativas de cada aciente, el estilo del médico tratante tendrá impacto, influirá en la calidad de vida y quizás en la adherencia al tratamiento por parte del paciente. La literatura científica describe que las características y el estilo de cada especialista para manejar los efectos humanos de la EMQ-C varían según sus propias creencias acerca de su rol como médico. Cada estilo tiene pros y contras. Algunos especialistas establecen una distancia emocional que les permite tratar de manera racional temas complejos y emocionalmente difíciles para el paciente y la familia. En estos casos, hay en general poco espacio para hablar de los efectos humanos, y el centro de la atención se dirige hacia la parte médico-científica del manejo de la enfermedad. Otros especialistas pueden concentrarse un poco más en los efectos humanos y facilitarle al paciente/ familia la expresión de sus temores, preocupaciones y emociones.
Relación médico-paciente
La interacción médico-paciente incluye la sucesión de momenta a través de los cuales se relaciona el médico con el paciente y su familia, desde la primera interacción directa o a través de otro medio (teléfono, correo electrónico, etc.) hasta el momento en que por remisión, viaje, cambio de médico o muerte, la relación disminuye de intensidad o termina.
La calidad de la interacción médico-paciente varía, como se mencionó anteriormente, según las creencias de ambas partes frente a la enfermedad, el tratamiento, el pronóstico y, muy especialmente, de acuerdo con los roles que cada uno asuma o espere asumir a lo largo del proceso. El hacer conscientes las expectativas y evaluaciones que ambas partes tienen del proceso deberá favorecer la comunicación entre las partes, así como la adherencia del paciente y su familia al tratamiento.
Estado, factores socioeconómicos y sistemas de aseguramiento
En el ámbito socioeconómico existen serias amenazas al tratamiento de los efectos humanos. La enfermedad, además de devastadora por sus efectos físicos, también lo es en el campo socioeconómico, en especial cuando la cobertura de seguros es insuficiente. Con frecuencia, los seguros médicos imponen severas restricciones a las intervenciones para el manejo de los efectos humanos por fuera de las intervenciones que realiza el equipo especializado. Aunque claramente la ley colombiana cobija las enfermedades catastróficas y sus efectos en todos los sistemas, las compañías de seguros insisten en limitar el número de visitas de psiquiatría y psicología en pacientes hospitalizados y también en ambulatorios, sin tener en cuenta la gravedad de la condición mental y el plan de tratamiento. Este es un factor que interfiere con la financiación para ofrecer un verdadero tratamiento integral para el manejo conjunto de los efectos físicos y humanos de la EMQ-C .
Administración del hospital
Para lograr que un programa de atención psicosocial integral para EMQ-C se articule en un centro hospitalario determinado, se requiere la voluntad de las directivas del centro y de las unidades o departamentos especializados. Es necesario que los médicos comprendan la enfermedad como un fenómeno integral que afecta toda la economía corporal y que para su tratamiento son precisas acciones interdisciplinarias. Cuando los mecanismos de financiación no están fácilmente disponibles, la unión de esfuerzos es básica para lograr la cobertura de las intervenciones que aún no la tienen.
Psiquiatras especialistas
Los especialistas y subespecialistas de la unidad, departamento, sección o área de psiquiatría y psicología participan en el cuidado especializado de acuerdo con la necesidad del paciente. A continuación se describen las especialidades y los servicios para personas con EMQ-C.
Entre las subespecialidades de la psiquiatría se encuentran:
Medicina psicosomática . Orientada al manejo de los aspectos emocionales y cognitivos de los enfermos médico-quirúrgicos. La atención de los aspectos relacionados con el abuso de alcohol y otras sustancias requiere servicios especializados en los casos más complejos.
Neuropsiquiatría . Orientada al manejo de los problemas de comportamiento relacionados con las enfermedades neurológicas o las complicaciones neurológicas de las personas con EMQ-C (trastornos mentales orgánicos).
Niños y adolescentes . Como su nombre lo indica, se orienta el manejo los problemas emocionales en este grupo de pacientes.
Así mismo, se cuenta con profesionales que ofrecen servicios auxiliares de la salud: enfermera, psicólogo especialista, terapeuta ocupacional, trabajador social y guía espiritual. Veamos, por ejemplo:
Enfermera . Con frecuencia tiene un mayor espacio para relacionarse con el paciente y la familia. La profesión de enfermería se enfoca directamente en el manejo de la interacción de los efectos humanos y físicos de las enfermedades; adicionalmente, la enfermera tiene menores restricciones de tiempo y más oportunidades de interacción que le permiten ajustar las intervenciones. Por otro lado, el paciente tiene expectativas diferentes hacia la enfermera. En general, la siente más cerca de su condición de ser humano vulnerable y le expresa un poco más las emociones.
Psicólogo . Entre las subespecialidades de la psicología se encuentran:
- Psicoterapia de pareja y familia. La puede realizar el psiquiatra o el psicólogo con entrenamiento específico. Orientada al manejo de los problemas de pareja, familia y de sexualidad asociados al tratamiento de la EMQ-C. Apoyo en el manejo de situaciones familiares por períodos prolongados de hospitalización del paciente.
- Psicoterapia individual y de grupo. Orientada a los tratamientos psicoeducativos y psicoterapéuticos en forma individual o grupal. Esta es una actividad que también puede realizar el psiquiatra en pacientes específicos, de acuerdo con la subespecialidad.
- Neuropsicología de adultos y de niños. Evaluación de las alteraciones cognitivas causadas por las EMQ-C o su tratamiento. También realizan intervenciones de rehabilitación cognitiva.
Terapista ocupacional . Realiza intervenciones de prevención de discapacidad por períodos prolongados de hospitalización, orientadas a la rehabilitación psicosocial.
Actividades
Para efectos de este programa, la atención psicosomática en EMQC consiste en la evaluación y la intervención de:
1. Los procesos de comunicación entre la persona con EMQ-C, su familia y el equipo médico.
2. Las respuestas emocionales y cognitivas de los enfermos en cada etapa del EMQ-C, de sus familiares y de los profesionales de la salud.
3. Los factores psicológicos, sociales y del comportamiento que afectan la morbilidad y la mortalidad por EMQ-C.
Para conseguir estos resultados es necesario evaluar y tratar aquellas alteraciones o reacciones emocionales que ponen en riesgo el cumplimiento y la adherencia a los tratamientos prescritos, además de deteriorar la calidad de vida del paciente. De esta manera, el candidato para recibir atención psicosomática no es sólo el paciente que cumple criterios de trastorno mental, sino aquel que presenta un mal afrontamiento a la enfermedad y al tratamiento, que evita pedir información sobre el manejo médico de su enfermedad por miedo a la evolución de ésta o al fracaso terapéutico, y que tiene mala comunicación con su pareja, familia o amigos. También, la persona que manifiesta síntomas de ansiedad, angustia, humor depresivo o problemas cognitivos que dificultan su ajuste emocional a la enfermedad.
Nivel básico
En el nivel básico, el cuidado psicosocial es ofrecido principalmente por el equipo que atiende la EMQ-C con el apoyo de un gerente psicosocial de caso , cargo que puede desempeñar una psicóloga, una enfermera u otro profesional de la salud, entrenado y asignado en actividad de enlace con la unidad médico- quirúrgica. De acuerdo con ello el equipo de profesionales que atiende este nivel y sus actividades se describe a continuación:
Médico especialista o subespecialista. Incluye a todos los especialistas clínicos o cirujanos que atienden al paciente con EMQ-C y a su familia. El médico evalúa y atiende, de acuerdo con su nivel de entrenamiento y con su estilo personal, los efectos humanos de la EMQ-C. Mediante habilidades de autoconocimiento tanto como con técnicas de consejería psicológica puede realizar intervenciones de apoyo en crisis o de corta duración. Se espera que en cada entrevista con el paciente o su familia esté atento a la detección de altibajos emocionales transitorios o prolongados para remitir adecuadamente al paciente. El área de psiquiatría y psicología está comprometida de acuerdo con el interés de la unidad médico-quirúrgica y sus médicos en desarrollar programas de entrenamiento en intervención y consejería psicológica, con la posterior generación de protocolos de evaluación e intervención.
Enfermera especializada en EMQ-C. Incluye a todas las enfermeras que trabajan con el equipo médico-quirúrgico, en servicios ambulatorios, consulta externa, servicios de hospitalización, cuidado intensivo, transplante y rehabilitación. Consecuente con su labor de enfermería, se espera que tenga habilidades para intervención en crisis y para ofrecer apoyo. Adicionalmente, ejerce una continua actividad de tamizaje y detección, para lo cual debe ser entrenada en la aplicación y evaluación de escalas.
Gerente psicosocial de caso (profesional de la salud en actividad de enlace) . Forma parte del Área de Psiquiatría y Psicología, pero está asignado a trabajar en la unidad médico-quirúrgica como parte del programa de enlace. Generalmente, es un cargo nuevo que requiere definición y financiación. Entre las actividades del cargo están las siguientes:
1. Participa en las discusiones y programación diaria de los especialistas:
Detección precoz de problemas o factores de riesgo en los pacientes. El enfermo acepta más fácilmente la orientación del gerente psicosocial de caso por percibirlo como una parte más del tratamiento activo ofrecido por el equipo médicoquirúrgico.
La orientación preventiva, que busca proporcionar o potenciar los recursos de pacientes y familiares, para que puedan afrontar situaciones previsiblemente amenazantes en un futuro próximo.
La orientación aguda, en crisis, debido a factores desencadenantes presentes.
2. Mantiene un canal directo de comunicación entre el equipo psicosocial y el equipo médicoquirúrgico especializado.
3. Lleva una base de datos de todos los pacientes de todos los programas, lo cual permite evaluar la prevalencia de los trastornos y el impacto de las intervenciones. De esta forma, presenta informes trimestrales de las actividades evaluadas.
4. Promueve y coordina, con el apoyo de la Coordinación de Psiquiatría y Psicología, los programas de educación continuada en medicina psicosomática y psicología de la salud para la unidad o departamento específico donde está asignado.
5. Promueve, en coordinación con Salud Ocupacional, el desarrollo de programas de prevención y manejo de síndrome de agotamiento ( burn out ), en profesionales de la salud.
6. Tiene un protocolo de evaluación e intervención que incluye:
Historia clínica con entrevista semiestructurada (véase Anexo 1).
Clasificación de acuerdo con el nivel de psicopatología (Resultado de Intervención de acuerdo con el nivel de psicopatología [RIAN-PSI]), así como puede verse en la Tabla 1, y con la escala de impresión clínica global.
Diagrama de flujo (véase Gráfico 4) (40).
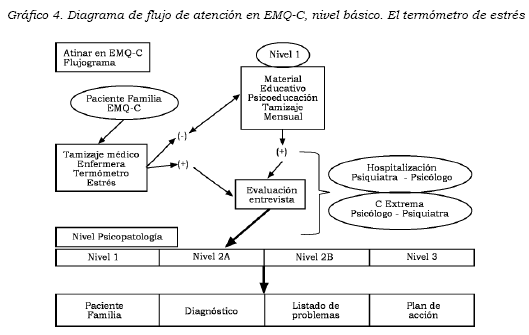
Listado de problemas (véase Tabla 2) (41).
Nivel especializado
El nivel especializado se caracteriza por que los pacientes presentan alteraciones emocionales o cognitivas de magnitud entre moderada y grave, de acuerdo con RIAN-PSI y con la Escala de Impresión Clínica Global. En este nivel, las intervenciones son realizadas por un equipo de salud mental aplicada a la EMQ-C y coordinadas por el psiquiatra subespecialista, de acuerdo con el tipo de problemática y la necesidad del paciente. A continuación se describen características generales de las actividades.
Los pacientes hospitalizados con EMQ-C se encuentran en una condición de mayor gravedad, por ello requieren una evaluación inicial más completa. En este caso, es necesario que un psiquiatra especializado (i) realice una evaluación y un diagnóstico por ejes de acuerdo con el Manual diagnóstico y estadístico de los trastornos mentales (DSM-IV), (ii) determine el tipo de intervención que va a seguir y (iii) defina quién va a realizarla.
Las intervenciones que llevan a cabo los miembros del área de acuerdo con su especialidad son psicoterapéuticas (individual, pareja y familia), sicofarmacológicas y actividades de terapia ocupacional, trabajo social y apoyo espiritual. El responsable y quien guía el tratamiento de cada paciente es el médico psiquiatra asignado, quien además realiza, a solicitud explícita, un resumen de la atención en el momento del alta.
En relación con honorarios, el psiquiatra debe ponerse de acuerdo con cada profesional para pasar la cuenta de acuerdo con el tipo de intervención, debidamente justificada. Aunque en teoría las intervenciones de psiquiatría están cubiertas, según la ley, por tratarse de trastornos mentales agudos asociados o secundarios a la EMQ-C , en la práctica la tendencia de las compañías aseguradoras es limitarse a pagar la primera evaluación, lo cual va en detrimento de la calidad de la atención. Se requiere el apoyo de las instituciones de salud, de las asociaciones de usuarios, de las asociaciones de profesionales de la salud y del Estado, para definir unos parámetros de negociación con las compañías de seguros.
En pacientes ambulatorios , la evaluación inicial debe ser realizada por un psiquiatra o un psicólogo, en muchos casos por el gerente psicosocial de caso asignado a la unidad especializada. Es importante hacer hincapié en que el profesional de la salud que tiene asignado el cargo de gerente psicosocial de caso debe tener entrenamiento para realizar un examen psiquiátrico. Por lo tanto, a fin de desarrollar este programa es necesario un proceso de homogeneización de destrezas y habilidades para realizar examen psiquiátrico, dirigido al personal profesional no psiquiatra que presta servicios auxiliares en el área de medicina psicosomática y psicología de la salud. Después de la evaluación se debe hacer un diagnóstico por ejes y determinar el tipo de intervención a seguir. En la Tabla 3 se presentan las competencias para intervención de psiquiatras y psicólogos. El equipo de enfermería especializada participa activamente en la intervención del nivel especializado, de acuerdo con el plan de recomendaciones ajustado a cada caso.
En relación con los indicadores de proceso, se debe medir el total de pacientes tamizados y evaluados en forma general y por nivel de psicopatología, de acuerdo con el RIANPSI. Además, se mide la utilización de los servicios y el número de interconsultas de pacientes hospitalizados. En relación con las actividades especializadas, se mide el número de intervenciones con psicofármacos, psicoterapia individual, de pareja/familia, de grupo, terapia ocupacional, trabajo social y apoyo espiritual. Adicionalmente, se mide el número de actividades clínicas y educativas para el equipo médico de cuidado primario y especializado.
Desenlaces
Con el objeto de determinar el impacto de las intervenciones, en el modelo se miden desenlaces en el corto plazo con escalas subjetivas en el paciente, por ejemplo, la autopercepción de bienestar y mediante otras a cargo del profesional de la salud, como la impresión clínica global, el tiempo de abstinencia a sustancias y la adherencia. En el largo plazo, se miden la mejoría en el nivel de psicopatología, según la escala RIAN-PSI, la calidad de vida, los indicadores biológicos y los indicadores de rehabilitación psicosocial y laboral.
Comentarios finales
La demanda psicosocial de los enfermos con EMQ-C sobrepasa las capacidades de los equipos médicoquirúrgicos. El conocimiento de los aspectos psicosociales de las enfermedades y el desarrollo tecnológico en educación médica ha permitido contar con los profesionales y el grado de articulación necesario para ofrecer una atención efectiva ajustada a las necesidades del paciente y su familia. Esto ha permitido que el establecimiento de un programa de atención psicosocial integral para el paciente con EMQ-C sea hoy día una realidad necesaria y viable.
Aunque los datos necesarios para apoyar estos programas no están completos, la necesidad ha obligado a su desarrollo e implementación, mediante actividades de tipo interdisciplinario con un positivo impacto en la calidad de vida de las personas con enfermedades de manejo complejo y alto riesgo de discapacidad.
Reconocimiento
Uno de los autores (HGR) preparó este capítulo mientras se encontraba en calidad de In-Country Fellow para Colombia, del Centro de Entrenamiento Internacional Fogarty, en la Universidad de Miami. Fogarty Grant #2 D43 TW000017-17.
8 Vocablo en latín que significa momento. Se escogió la palabra latina para resaltar la situación de oportunidad de manejo de los efectos humanos de la EMQ-C por parte de un profesional de la salud. El plural es momenta.
Referencias
1. National Library of Medicine. Catastrophic illness (MeSH) 1982. [cited; Available from: http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?CMD]. [ Links ]
2. Xu K, Evans DB, Kawabata K, Zeramdini R, Klavus J, Murray CJ. Household catastrophic health expenditure: a multicountry analysis. Lancet. 2003;362: 111-7. [ Links ]
3. Clark ML. El concepto de outcome en el ámbito de la investigación. Washington: OPS; 2002. [ Links ]
4. Morin E. La necesidad de un pensamiento complejo. Revista Universidad del Valle. 1997;8. [ Links ]
5. Schneider M. Measuring health outcomes in the setting of health research priorities in South America. URL available from: http://www.mrc.za.org. [ Links ]
6. Patrick LS. Nacional health care. Am Pharm. 1993;33:5. [ Links ]
7. Murray CJL. The global burden of disease and injury series: a comprehensive assessment of mortality and disability from diseases, injuries, and risk factors in 1990 and projected to 2020. Cambridge (MA): Harvard School of Public Health on behalf of the World Health Organization and the World Bank, Harvard University Press; 1996. [ Links ]
8. Ley 100/1993 de 23 de diciembre, Por el cual se crea el Sistema de Seguridad Social Integral y se dictan otras disposiciones. (Diario Oficial, número 41.148, de 23-12-93). [ Links ]
9. Decreto 1938 [Derogado por el Decreto 806 de 1998], Plan de beneficios en el Sistema Nacional de Seguridad Social en Salud. (Diario Oficial, número 41.478). [ Links ]
10. República de Colombia. Manual de actividades, intervenciones y procedimientos del plan obligatorio de salud en el sistema general de seguridad social en salud. Bogotá: Colombia; 1994. [ Links ]
11. Rincón HG, Granados M, Unutzer J, Gómez M, Durán R, Badiel M, et al. Prevalence, detection and treatment of anxiety, depression, and delirium in the adult critical care unit. Psychosomatics 2001;42(5):391-6. [ Links ]
12. Levenson JL. Textbook of psychosomatic medicine 2005. Washington: American Psychiatric Publishing; 1992. [ Links ]
13. Rincón-Hoyos HG, Schneiderman N. La intervención psicosocial en la rehabilitación cardiaca. Clínicas Colombianas de Cardiología. 2001;4:69-72. [ Links ]
14. Navarrete M, Rincón-Hoyos HG. El proceso de adaptación en la Unidad de Cuidado Crítico. Cuadernos de Psiquiatría de Enlace. 1999;4:3-8. [ Links ]
15. Cardinal EM. UCI y psiquiatría de enlace. Cuadernos de Psiquiatría de Enlace. 1999; 3:3-8. [ Links ]
16. Castillo A, Rincón HG, Bersh S. Enfermedad cardiaca: ¿la depresión un factor de riesgo modificable? Cuadernos de Psiquiatría de Enlace. 2001;10:3-7. [ Links ]
17. Echeverri E. La salud en Colombia: abriendo el siglo y la brecha de las inequidades. Procedente del Panel Panorama de la Salud Pública en Colombia. 2002; Bogotá, Colombia; Universidad Nacional de Colombia. [ Links ]
18. Donaldson LJ. Health services and the public health. J Epidemiol Community Health. 2002;56:835-40. [ Links ]
19. National Library of_Medicine. Quality of life (término MeSH) 1977 [cited]. URL available from: http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?CMD= [ Links ]search&DB=mesh.
20. Soto TA, Bell J, Pillen MB. Literature on integrated HIV care: a review. AIDS Care. 2004;16:S43-55. [ Links ]
21. Groves MS, Muskin PR. Psychological responses to illness. In: Levenson JL, editor. Textbook of psychosomatic medicine. Washington: American PsychiatricPublishing; 2005. p. 67-88. [ Links ]
22. Engel GL. Is Grief a Disease? Psychosom Med. 1961;23:18-22. [ Links ]
23. Rincón HG. Medicina cognitiva: un modelo ecológico. Rev Col Psiquiatría. 2003;3:260-6. [ Links ]
24. Dreher HE. Mind-body unity. Philadelphia: The Johns Hopkins University Press;2003. p. 332. [ Links ]
25. Pert CB, Dreher HE, Ruff MR. The psychosomatic network: foundations of mind-body medicine. Altern Ther Health Med. 1998;4:30-41. [ Links ]
26. Weiner H. Facts and values in medical education. In: Hendrie HC, Lloyd C, editors. Educating competent and humane physicians. Bloomington: Indiana University Press; 1990. p. 223. [ Links ]
27. Rosengren A, Hawken S, Ounpuu S, Sliwa K, Zubaid M, Almahmeed WA, et al. Association of psychosocial risk factors with risk of acute myocardial infarction in 11119 cases and 13648 controls from 52 countries (the INTERHEART study): case-control study. Lancet. 2004;364(9438):953-62. [ Links ]
28. Yusuf S, Hawken S, Ounpuu S, Dans T, Avezum A, Lanas F, et al. Effect of potentially modifiable risk factors associated with myocardial infarction in 52 countries (the INTERHEART study): case-control study. Lancet 2004; 364(9438):937-52. [ Links ]
29. Klinkenberg WD, Sacks S. Mental disorders and drug abuse in persons living with HIV/AIDS. AIDS Care. 2004; 16: S22-42. [ Links ]
30. Orth-Gomer K, Albus C, Bages N, DeBacker G, Deter HC, , et al. Psychosocial considerations in the European guidelines for prevention of cardiovascular diseases in clinical practice: Third Joint Task Force. Int J Behav Med 2005; 12(3):132-41. [ Links ]
31. Schneiderman N, Saab PG, Catellier DJ, Powell LH, DeBusk RF, Williams RB, et al. Psychosocial treatment within sex by ethnicity subgroups in the Enhancing Recovery in Coronary Heart Disease clinical trial. Psychosom Med 2004; 66(4):475-83. [ Links ]
32. Rincón-Hoyos HG. Entendiendo la interacción entre síntomas emocionales y Salud Mental de la Mujer CES ; 2006 Feb; Hotel Intercontinental Medellín, Colombia. [ Links ]
33. National Library of Medicine. Case management (MeSH). 1996. URL available from: http://www.ncbi.nlm.nih.gov/entrez/query.fcgi?CMD=search& DB=mesh. [ Links ]
34. Andersen M, Smereck GA, Hockman E, Tinsley J, Milfort D, Shekoski C, et al. Integrating health care for women diagnosed with HIV infection, substance abuse, and mental illness in Detroit, Michigan. J Assoc Nurses AIDS Care 2003;14(5):49-58. [ Links ]
35. Holland JC, Lewis S. The human side of cancer. New York: Harper Collins Publishers; 2001. [ Links ]
36. Beck JS. Cognitive therapy: basics and beyond. New York: Guilford Press; 1995. [ Links ]
37. Balluffi A, Kassam-Adams N, Kazak A, Tucker M, Dominguez T, Helfaer M, et al. Traumatic stress in parents of children admitted to the pediatric intensive care unit. Pediatr Crit Care Med. 2004;5(6):547-53. [ Links ]
38. Young GS, Mintzer LL, Seacord D, Castaneda M, Mesrkhani V, Stuber ML. Symptoms of posttraumatic stress disorder in parents of transplant recipients: incidence, severity, and related factors. Pediatrics. 2003;111( 6 Pt 1):e725-31. [ Links ]
39. Remor E. Reliability and validity of the Spanish version of MOS-SF-30 to assess the health related quality of life in people infected by HIV. Aten Prim. 2003;32(1):15-22. [ Links ]
40. NCCN practice guidelines for the management of psychosocial distress. National Comprehensive Cancer Network. Oncology. 1999;13:113-47. [ Links ]
41. Rakel R. Textbook of FAMILY Practice. 6th ed. Philadelphia: W.B. Saunders Company; 2001. [ Links ]
42. Feachem RG, Sekhri NK. Moving towards true integration. BMJ. 2005;330: 787-8. [ Links ]














