Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Psiquiatría
versão impressa ISSN 0034-7450
rev.colomb.psiquiatr. v.35 supl.1 Bogotá jun. 2006
Ana Millán Camargo1 Jaime Bernal Miranda2
1 Médica psiquiatra,Universidad El Bosque. Profesora asociada a la Subespecialidad Psiquiatría de Enlace Universidad El Bosque-Clínica Reina Sofía. Coordinadora Clínica de Dolor en la Clínica Reina Sofía, Bogotá.
Correo electrónico: anamillanc@gmail.com
2 Médico psiquiatra, Universidad de Caldas. Psiquiatra de Enlace, Universidad El Bosque- Clínica Reina Sofía. Psiquiatra de la Clínica de Dolor Clínica Sebastián de Belalcázar, Cali.
Resumen
En este artículo se presenta una visión global acerca del dolor crónico benigno, que incluye su definición y estadísticas relevantes. Su finalidad consiste en mostrar las diversas formas que en la actualidad constituyen el bagaje con el que se cuenta desde la medicina psicosomática para su tratamiento. Con el objeto de simplificar la lectura, el artículo se ha dividido en dos grandes pilares: el primero comprende las indicaciones actuales para el manejo farmacológico del dolor crónico benigno y el segundo muestra muchas de las formas de intervención no farmacológica que hasta el momento han sido utilizadas con igual finalidad.
Palabras clave: medicina psicosomática, psicotrópicos.
Abstract
We present a global approach about chronic benign pain. It includes definitions, statistics related to it and it’s goal is to show the diverse forms of treatment which constitute our “therapeutical baggage” for the treatment of such entity. In an effort to simplify things for the reader, this article has been divided into two great pillars, the first, which includes the pharmacological approach to chronic benign pain and the second, that shows many of the non pharmacological techniques that till now have been used likewise.
Key words: Psychosomatic medicine, psychotropic drugs.
Introducción
Desde el momento en que el hombre tiene conciencia de su propio ser, lo acompaña la sensación, la idea y la experiencia del dolor. Este último, como una defensa del organismo ante estímulos nocivos, es necesario: lo que queme debe ser retirado, o aquello que corte, alejarse del cuerpo. Esta protección ante el peligro corresponde al dolor agudo; pero uno de los asuntos que más le ha costado a la ciencia médica es dar respuestas al problema del dolor crónico. En este artículo se va a excluir el dolor crónico secundario a cáncer, para hacer referencia al dolor crónico benigno (DCB), aquel que ha durado más de seis meses y que es secundario a una patología no cancerosa. Así, con cifras se muestra la importancia del DCB, después se examinan algunos aportes de la medicina psicosomática al tratamiento del DCB —se señalan elementos para el uso racional de los psicofármacos en el DCB— y luego se reseñan terapéuticas no farmacológicas.
Con la aceptación de un enfoque multidisciplinario sobre los aspectos etiológicos, clínicos y terapéuticos existentes para el dolor, cada día es más frecuente encontrar psiquiatras involucrados en grupos o clínicas de dolor. El pensamiento inicial para justificar dicha práctica podría ser: el paciente siente dolor de forma crónica, por consiguiente, presenta síntomas anímicos, ansiosos o de otra naturaleza psíquica y es necesario un psiquiatra para tratarlos. En las últimas décadas, el alcance y fortaleza que han tomado los tratamientos, en psiquiatría y en sus aliadas terapéuticas (psicología y sus especialidades, trabajo social, terapia ocupacional, terapia del lenguaje), se han manifestado en el alivio de casos de dolor crónico, que antes sólo recibían tratamiento paliativo medicamentoso.
Los nuevos psiquiatras con espíritu investigativo se unieron a otras disciplinas médicas, para aprender y colaborar en aras de ofrecer tratamientos más completos e integrales a los pacientes con DCB. Los psiquiatras, en su entrenamiento formal, están habilitados para dicho fin, pues tienen una visión holística y biopsicosocial del paciente, manejan el aspecto comunicativo y conocen un espectro importante de medicaciones que pueden ser de utilidad en el manejo del dolor (1).
Establecida la necesidad de participación de profesionales de la salud mental, dentro de los equipos de manejo de patologías crónicas dolorosas, es pertinente aclarar que la intervención de otras especialidades es igualmente requerida. Tal es el caso de la anestesiología (de cuyas ramas brotó como subespecialidad la algología: especialización en el manejo del paciente con dolor). Desde la fundación inicial de clínicas para el manejo del dolor, en Estados Unidos (1951), existió conocimiento acerca de la necesidad de complementar los esfuerzos de los anestesiólogos, con profesionales entrenados en ciencias y disciplinas de diferente naturaleza (2).
El resultado más evidente es la independencia de la novel disciplina dentro de las especialidades médicas y su “nueva visión” del dolor, como una entidad diferenciada, multifactorial con un manejo basado en el abordaje interdisciplinario (3).
Otras justificaciones para la participación del profesional en salud mental, dentro de la terapia interdisciplinaria del dolor son: (i) aparición de dolor, como manifestación somática principal hasta en un 60% pacientes con cuadros de depresión mayor, al momento del diagnóstico; (ii) presencia de dolor en pacientes deprimidos que niegan sus síntomas emocionales y manifiestan sólo quejas somáticas, y (iii) incremento de hasta cuatro veces en prevalencia de patología dolorosa en pacientes diagnosticados con depresión mayor (4).
Para visualizar la magnitud del problema del DCB examinemos algunos datos. En los países desarrollados, un 20% de la población padece algún tipo de síndrome doloroso crónico y sólo el 1% a 2% corresponde a cáncer. Del 30% al 40% padecen artromialgias; 30%, dolor de cuello y lumbar, y 10%, cefalea y migraña (5). Una revisión sistemática de trece estudios sobre prevalencia del dolor crónico mostró cifras entre 11,5% y 55,2% (muestras entre 17.496 y 410 personas) (6).
En un estudio sobre 300 pacientes ambulatorios con dolor crónico se hizo una entrevista estructurada que mostraba hasta el 87% de depresión (trastorno depresivo mayor y distimia) (7). En una evaluación de 228 pacientes de una comunidad geriátrica se encontró que el 39% tenía depresión mayor o síntomas depresivos, el 23% manifestaba dolor crónico y síntomas depresivos, el 50% reportó limitación de la actividad por estas dos causas y sólo el 13% estaba libre de dolor y de depresión (8). Otra muestra relevante se hizo en población canadiense: 118.533 encuestados, de los cuales 19,8% presentaban dolor lumbar crónico y la presencia de éste aumentaba el índice de depresión (9).
Al cruzar pacientes con artritis, migraña y dolor lumbar crónico con entrevista estructurada (CIDI: Composite Internacional Diagnostic Interview), se encontró correlación positiva con depresión, ataques de pánico y trastorno de ansiedad generalizada (10). Parece que el problema de la ansiedad en pacientes con dolor crónico ha sido subestimado. Un estudio señaló que el 81% de pacientes con trastorno de pánico tuvo algún tipo de dolor crónico (11) y otros afirman que las personas con dolor lumbar crónico tienen mayor riesgo de padecer trastornos de ansiedad (12-15).
Otras comorbilidades del paciente con DCB en el eje I, como trastornos asociados al consumo de sustancias; en el eje II, comos trastornos de personalidad y otras comorbilidades que no son un trastorno psiquiátrico (por ejemplo, alteraciones del sueño o de la función sexual y cognitiva), se presentan también de manera frecuente (14-16).
Estas cifras hacen pensar en la importancia de tratar el dolor crónico, estar alerta a la presencia de comorbilidad e invitar a trabajar en equipo con otras disciplinas médicas. A continuación se examinan algunos aportes de la medicina psicosomática al tratamiento del DCB. En una primera parte se revisa el uso racional de los psicofármacos en el DCB y luego se presentan algunas terapéuticas no farmacológicas.
Uso racional de psicofármacos en DCB
Para hablar del uso racional de los psicofármacos es necesario entender que en los pacientes con DCB la polifarmacia es la norma y no la excepción. En ellos, la polifarmacia está indicada por la existencia de las comorbilidades descritas, pero debemos colocar objetivos precisos para su uso:
1. Minimizar efectos secundarios.
2. Aumentar el efecto analgésico.
3. Potenciar el efecto de un medicamento.
4. Mejorar la tolerancia a un medicamento.
5. Controlar diversos síntomas (dolor y depresión frente a dolor e insomnio).
6. Controlar las enfermedades comórbidas de base (por ejemplo, polineuropatía diabética).
7. Actuar en diferentes zonas del dolor (acción central y periférica).
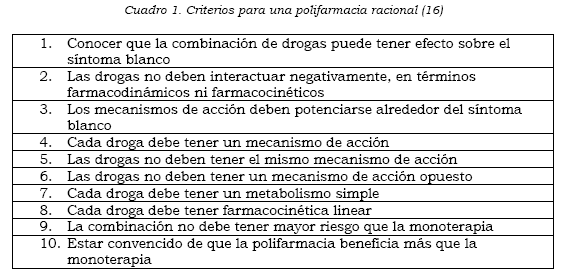
8. Tratar eventos adversos. (16)
Antidepresivos
Entre los grupos de psicofármacos, los que más informes tienen sobre DCB son los antidepresivos tricíclicos. De éstos, la molécula más estudiada es la amitriptilina. En efecto, su mecanismo de acción para mejorar los pacientes con DBC va más allá de la acción antidepresiva en sí misma, que se relaciona con la inhibición de la recaptación de serotonina. En su acción analgésica están implicados otros receptores, como inhibición de recaptación de noradrenalina, antagonismo de receptores N-metil-D-aspartato (NMDA), bloqueo de receptores muscarínicos y de canales iónicos (17) e inhibición de interleucinas 1 y 6, del factor de necrosis tumoral y del interferón gamma (18-19). La noradrenalina parece tener un efecto antinociceptivo, porque al disminuirse, baja el umbral al dolor y las personas son más propensas a sufrir de condiciones dolorosas crónicas; por el contrario, los individuos con mayor concentración de catecolaminas circulante desarrollan “resistencia al dolor” (20).
De esta forma, los antidepresivos tricíclicos (amitriptilina e imipramina), que tienen acción dual sobre noradrenalina y serotonina, y los antidepresivos duales (venlafaxina,duloxetina) serían los más indicados para el manejo de pacientes con DCB. La ventaja mayúscula del último grupo es la menor proporción de efectos secundarios (21).
Hay indicios claros de que los antidepresivos tricíclicos mejoran el dolor crónico en dolor psicogénico y trastorno por dolor (22), reducen el dolor lumbar crónico (23) y son más efectivos que el placebo (24). En el dolor por neuropatía periférica, hay reportes consistentes sobre la eficacia de su uso (25). En fibromialgia, la amitriptilina ha mostrado efectividad en dosis de 10 a 25 mg, en varios estudios aleatorizados (nivel B) (26-28). En general, la dosis analgésica es menor que la dosis antidepresiva (25 a 50 mg) y son la droga de elección en dolor neuropático (nivel A) (29-30).
Los inhibidores selectivos de la recaptación de serotonina (IRSS) tienen indicación cuando hay intolerancia a los tricíclicos y su efectividad está probada, más cuando hay cuadros de depresión asociada a DCB (30). La venlafaxina ha mostrado eficacia en grupos de pacientes con dolor crónico de tipo neuropático (31-33) en la prevención del dolor posmastectomía (34-35), en el dolor facial atípico (36), en fibromialgia (37) y en el tratamiento a largo plazo de la asociación DCB-trastorno depresivo (38).
La duloxetina ha mostrado eficacia en tratamiento del dolor en modelos animales, en el control de síntomas dolorosos de la depresión (39) y más altas de remisión en depresión con síntomas dolorosos (45%) con respecto a los IRSS (35%) (40-41).
Anticonvulsivos
Los anticonvulsivos están indicados en dolor crónico sólo cuando se acompaña de descargas neuronales anormales y en el dolor neuropático. Éste ocurre por sensibilización de neuronas espinales, descargas ectópicas de fibras C y sensibilización de neuronas periféricas o espinales (42). Dado que los anticonvulsivos actúan sobre canales de sodio (carbamacepina, lamotrigina, fenitoína, valproato, oxcarbamacepina), receptor GABA (benzodiacepinas y barbitúricos), sobre metabolismo GABA (tiagabina, valproato, toripamato) y sobre metabolismo GABA/glutamato (gabapentin, pregabalin) se han investigado para este tipo de dolor (43).
Una revisión sistemática muestra que aunque se han aplicado y difundido ampliamente los anticonvulsivos en el DCB, pocos ensayos muestran efectividad analgésica. Por ello recomiendan que deben dejarse sólo para casos en que hay dolor neuropático. Además, afirman que la gabapentina no es superior a la carbamacepina, pero lo que dificulta el manejo a largo plazo es la aparición de efectos secundarios de la última (44). Específicamente, los recomiendan para neuralgia del trigémino, neuropatía diabética y en profilaxis de migraña (45). Estudios preliminares muestran eficacia del pregabalin en fibromialgia, pero se necesita mayor investigación (46).
Ansiolíticos
Los ansiolíticos están reservados para aquellos casos de comorbilidad con trastornos de ansiedad o trastornos del sueño, donde están indicados. Los riesgos de adicción y tolerancia existen, además de aumentar los síntomas depresivos con su uso crónico. No hay indicios de que sean eficientes en DCB cuando no hay alteración psiquiátrica. El clonacepam ha mostrado efectividad en dolor neuropático, al actuar como anticonvulsivo. Se logra un mejor efecto si se asocia con amitriptilina (47).
Opioides
Por su potencial adictivo y por el fenómeno de la tolerancia a su uso, se recomienda:
1. Utilizarlos si fallan otros tratamientos (terapia física, terapia cognitivo-conductual o técnicas médicas).
2. Evaluación física y psicosocial, al menos, por dos especialistas.
3. Historia de abuso de drogas, que requiere consultar con el servicio de adicciones.
4. Consentimiento informado.
Como en los pacientes de DCB el uso de los opioides generalmente se prolonga, se sugiere:
1. Prescribirlos, pero siempre por parte del mismo médico.
2. Hacer la fórmula mes a mes.
3. Realizar educación continua a los pacientes.
4. Estimular al paciente para que mejorar su funcionamiento social y físico.
5. Estar pendiente del uso inadecuado del medicamento (fines recreativos, escaladas en las dosis).
6. En caso de dudas, hospitalizar al paciente para observar el uso que hace de los medicamentos (48).
El futuro de los opioides implica buscar moléculas que mejoren el dolor sin el efecto de euforia, cuyos efectos analgésicos sean superiores con dosis muy pequeñas y el desarrollo de moléculas no opioides con la eficacia de éstos (49). Para terminar esta sección queremos mostrar los criterios para una polifarmacia racional, condición frecuente en el problema del DCB (Cuadro 1).
Tratamiento no farmacológico del dolor crónico benigno
El dolor crónico es una entidad común y costosa, que cansa y deteriora al paciente, debilita el sistema inmune, promueve el crecimiento tumoral, deteriora la movilidad y función pulmonar y favorece un patrón de abuso en sustancias como el alcohol y las drogas psicotrópicas (50).
Numerosas tentativas para clasificar el tipo de paciente con DCB (de acuerdo con el grado de discapacidad psicosocial y funcional), con el fin de asignarles diversos tipos de terapia, han mostrado repetidas veces tres grupos constantes de pacientes en toda la población:
1. Disfuncional: caracterizados por altos puntajes de intensidad de dolor, interferencia en actividades del diario vivir (ADV) debida al dolor, sufrimiento psicológico y bajos puntajes en percepción de control y desempeño en actividades diarias.
2. Sufrimiento interpersonal: caracterizado por percepción de apoyo deficiente por parte de otros.
3. Afrontamiento adaptativo: bajos puntajes de intensidad del dolor, interferencia en ADV, sufrimiento emocional, discapacidad física y percepción de pérdida de control.
Infortunadamente, esta clasificación tendría una utilidad más histórica que clínica actual, pues carece de poder de predicción en cuanto a respuesta positiva al tratamiento interdisciplinario, en un grupo de pacientes con DCB (51). Otros autores han propuesto una clasificación para modalidades terapéuticas de acuerdo con el componente predominante del dolor (52), así como lo ilustra la Tabla 1.

Lo anterior refleja el esfuerzo clínico por comprender el fenómeno de dolor dentro de su espectro biopsicosocial y, por otra parte, muestra la necesidad del paciente de ser atendido desde todos los puntos vulnerados y relacionados con su propia estructura y el mundo que lo rodea. A continuación, se describen diversas modalidades no farmacológicas utilizadas en el manejo del DCB.
Terapia cognitiva-conductual (TCC)
El tratamiento psicológico para DCB fue introducido por Fordyce, en 1973, utilizando un modelo conductual de condicionamiento operante (53). Actualmente se aplica y se ha aplicado en numerosas patologías relacionadas con dolor crónico benigno, como dolor lumbar, cefaleas, osteoartritis, artritis reumatoide, fibromialgia y alteraciones de articulación temporomandibular (ATM) (54).
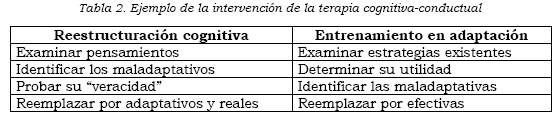
La finalidad es hacer al paciente partícipe de propio tratamiento, a través de métodos que le permitan disminuir el impacto que producen sobre su cuadro pensamientos y emociones negativas o estresantes y llevarlo a implementar estrategias con las cuales pueda afrontar de manera adaptativa el dolor, sus consecuencias y el estrés psicosocial. Se lleva a cabo en tratamientos de ocho a doce sesiones de cincuenta minutos de duración. Se realiza de forma estructurada con participación de paciente y terapeuta y se enfoca de acuerdo con las áreas que el paciente percibe como más problemáticas (4). Un ejemplo de dicha intervención se puede resumir en la Tabla 2.
Otra de las intervenciones propuestas por terapeutas de TCC, para el manejo del dolor, es el diario de dolor (DD). Éste puede ser detallado o no, de acuerdo con las instrucciones del terapeuta, sin ser exageradamente complejo. Presenta la ventaja de ser un elemento útil dentro de la evaluación del dolor, y como inconvenientes su confiabilidad y el tiempo que se requiere para elaborarlo y revisarlo. Lo anterior suponiendo que el paciente hace su mejor esfuerzo por diligenciarlo (52).
Un metaanálisis evaluó la efectividad de las intervenciones adyuvantes en DCB y concluyó que son más efectivas las intervenciones agudas como la relajación autogénica, la hipnosis y la administración de placebo, y menos efectivas la terapia cognitiva y el condicionamiento operante. Además, señaló que no hay estudios publicados sobre los efectos a largo plazo de la TCC (55).
Con respecto al uso de placebo, puede medicarse por medio del consentimiento informado y la colaboración del sujeto de investigación. Este tipo de intervención nunca debe ser utilizada para determinar si el dolor de un paciente es “físico” o para “aliviar” alguna alteración psicógena. Es factible que traiga consigo desconfianza por parte del paciente y disminución de efectividad en el tratamiento por venir (4).
Terapia de la conducta (TC)
Este enfoque busca comprender el dolor en un contexto social, en cuanto que la conducta de otros es perpetuada por la del paciente y viceversa. Se busca recompensar conductas productivas y extinguir las dolorosas. Su finalidad obedece a suprimir conductas indeseables relacionadas con el cuadro doloroso crónico, como excesos de medicación o evitar la rehabilitación.
En pacientes con dolor lumbar, el tratamiento conductual ha mostrado disminución de intensidad de dolor y mejoría en resultados de conducta, en comparación con pacientes sin tratamiento o en lista espera (56). Se han propuesto cinco pasos dentro de un programa “puro” de terapia conductual:
1. Definir la alteración de conducta (operantes) que garantiza atención, como toma de medicación en exceso o evitación de tareas.
2. Determinar la relación entre éstos y sus consecuencias ambientales.
3. Establecer si dicha relación es modificable (en otras palabras, buscar la posibilidad de hacer que se tornen contingentes hacia conductas adaptativas).
4. Determinar una ruta sistemática para la desarticulación de las conductas problema y sus consecuencias.
5. Establecer la posibilidad de extender dichas contingencias al hogar o sitio de trabajo, o a cualquier lugar donde puedan aparecer dichas conductas (57).
Enfoque dinámico (ED)
Miembros de la escuela psicodinámica de Buenos Aires, basándose en la “teoría de la clínica”, jerarquizan el funcionamiento mental del paciente y con base en ello diseñan las intervenciones:
1. Actitud empática con el paciente, buscando que se sienta aceptado, amparado y contenido en la relación terapéutica. Se busca explorar aquellos hechos históricos del paciente que revistan verdadera trascendencia vital.
2. Sugerencias que induzcan a la reflexión a través de la confrontación del paciente con los hechos y sugestión para vencer resistencias que puedan impedir la expresión de emociones y sentimientos.
3. Estimular participación del paciente, a través de interpretaciones, con las cuales él pueda dar significado a su sintomatología.
4. Al final el paciente renuncia a la ilusión y al “engaño narcisista” y encuentra el núcleo de verdad de su problema (58).
Las metas de dichas intervenciones se resumen de la siguiente manera:
1. Aceptar lo que ocurre: permitir que el paciente se exprese para fortalecer el vínculo terapéutico. Utilizar intervenciones y la duración del tratamiento como elementos de desgaste de la energía emocional invertida en el dolor.
2. Destacar momentos donde aparece el dolor y su relación con eventos vitales. Permitir al paciente nominar el dolor de manera médica, pero también de manera subjetiva, ¿qué “siente hacia su dolor”?
3. Etapa final, caracterizada por nuevas interpretaciones y señalamientos encaminados a permitir al paciente “procesar” el dolor y desvincularlo de los afectos que le dieron inicio (58).
Como es de conocimiento general, los principales obstáculos con los cuales se enfrenta el paciente cuando opta por este tipo de terapia son la duración del tratamiento y la dificultad para las personas cobijadas por el plan obligatorio de salud, en nuestro país, de acceder a tratamiento de orientación psicodinámica.
Terapia de apoyo (TA)
El principal enfoque de la TA es proporcionar al paciente un ambiente tranquilo, cómodo, empático, y que permita comunicar sensaciones y sentimientos, disminuir el malestar causado por su dolor crónico, sentirse comprendido y sus problemas tomados en cuenta. Por otra parte, induce al paciente a una forma de pensar positiva, a través de retroalimentación positiva y enfocada en las capacidades y deberes de autocuidado. Lo anterior incrementa la autonomía del paciente y facilita su adherencia (52).
Terapia familiar y de pareja
Ver el DCB como un fenómeno perteneciente únicamente al paciente es algo reduccionista para el momento histórico-médico en el que nos encontramos. Por un lado, el dolor modifica la interacción del paciente con su entorno y, a su vez, éste tiene efecto sobre las diversas características clínicas del DCB. Es fundamental permitir que tanto el sujeto como sus seres queridos —esposa(o), hermanos, padres— tengan espacios para expresarse acerca de todas las implicaciones vitales y ambientales que tiene para ellos el dolor de un miembro de la familia (52).
Terapia grupal (TG)
La TG es de gran utilidad para favorecer la integración social del paciente con DCB, quien, usualmente, tiende al aislamiento. Permite a los pacientes compartir sus experiencias, adoptar estilos de afrontamiento más adaptativos y obtener educación acerca de estrategias de tratamiento. No está de más señalar su gran utilidad cuando son grupos que incluyen a miembros significativos del núcleo primario de apoyo del paciente (52).
Intervenciones coadyuvantes
Aunque las intervenciones coadyuvantes no son estilos establecidos de terapia, son de gran ayuda y colaboran con tratamientos médicos y psicológicos.
Psicoterapia conductual con seguimiento psicofisiológico (biofeedback [BF])
La psicoterapia conductual es un procedimiento donde el paciente recibe retroalimentación acerca de parámetros cuantificables de tensión muscular. Él, a su vez, intenta disminuir intensidad a dicho parámetro. Se presenta en diversas formas:
1. Por electromiografía (EMG). Muestra al paciente el registro de actividad electromiográfica. De utilidad en alteraciones de ATM, fibromialgia, cefalea por tensión y otros síndromes miofaciales.
2. BF térmico. Presenta el registro de calor generado por la piel del individuo. En esencia, se busca que el paciente trabaje para incrementar la temperatura de su piel y de esa manera produzca vasodilatación, la cual a su vez es un reflejo de la disminución del tono simpático del organismo. Utilizada en migraña y dolores constantes de origen simpático.
3. Por electroencefalograma. Suministra un trazado electroencefalográfico y el cliente debe lograr alcanzar un ritmo alfa de ondas cerebrales, lo que significaría un estado de relajación. Es poco utilizado en el tratamiento del dolor (52).
4. Respuesta galvánica cutánea (RGC). Mide la respuesta galvánica de la piel o la conductividad, tomada de las manos o los dedos. Es altamente sensible a las emociones en algunos individuos. Es utilizado con éxito en el tratamiento de la sudoración excesiva (hiperhidrosis) y otras condiciones dermatológicas, también en técnicas de relajación y desensibilización sistémica (59).
Hipnosis
Tras popularizarse en el mundo en el siglo XV, debido a las creencias sobre el poder curativo de los imanes, pasando por los experimentos con imanes de Franz Mesmer, hasta la actualidad, donde las corrientes de pensamiento debaten si es una forma de enfoque de atención, en estos momentos la hipnosis se utiliza en pacientes con trastornos de DCB, como cefalea, fibromialgia, neuralgia trigeminal, dolor de miembro fantasma y lumbar, incluso en el cáncer (52).
Este es un resumen de algunas técnicas hipnóticas utilizadas en la actualidad dentro del tratamiento del DCB:
1. Disociación. Se induce al paciente a imaginar un entorno diferente para disociarse de la sensación dolorosa.
2. Desorientación temporal. El paciente es llevado a distorsionar la percepción del tiempo, y puede experimentar que la sensación dolorosa se resuelve más rápidamente.
3. Sustitución de sensaciones. Por algunas más placenteras o más confortables o de diferente localización a la dolorosa.
4. Desplazamiento. De la sensación dolorosa a una zona determinada que sea menos incapacitante que la real.
5. Reinterpretación. Del significado del dolor por otra más tolerable (52).
Rehabilitación vocacional
La rehabilitación vocacional se sugiere como modalidad terapéutica para el componente social del dolor (Tabla 2) y busca que el paciente recupere aquellas pérdidas ocupacionales que hubiera dejado a un lado por el DCB. Generalmente se desarrolla por dos senderos: como preparación escalonada para el regreso al sitio de trabajo y como aprendizaje de nuevas habilidades laborales (52).
De igual importancia con los anteriores objetivos, yace otro que relacionado con la recuperación de la propia imagen. En aquellos casos en los cuales el trabajo del paciente representa parte de su identidad, sólo se requiere sentido común para señalar su utilidad.
Clínicas o grupos interdisciplinarios de dolor
El paciente con DCB padece de disminución del bienestar físico, psicológico y social y se califica a sí mismo con una calidad de vida menor que aquellos con otras situaciones médicas (4). Estas instancias presentan al paciente una oportunidad de participar de manera activa en el proceso de manejo de su patología dolorosa crónica. Brindan todas las posibilidades terapéuticas para reforzar las conductas orientadas a un afrontamiento adaptativo.
El proceso se origina cuando el paciente es evaluado por múltiples disciplinas, dentro de las cuales, por lo general, la psiquiatría ocupa uno de los últimos puestos (el paciente llega a la consulta de psiquiatría para evaluación, después de haber visitado a varios profesionales y recurrido a varias clases de tratamiento), y cuyo supuesto fin es aclarar la “existencia” o no de dicho dolor, o bien porque otras disciplinas han decidido que el dolor es de causa “psicógena” (4). Su diseño obedece a las siguientes metas:
1. Cambiar conductas adaptativas inadecuadas (aislamiento, consumo inapropiado de medicamentos).
2. Modificar esquemas de pensamiento maladaptativos (catastrofización, somatización, etc.).
3. Integración de actitud positiva y proactiva en el propio proceso de adaptación.
4. Identificar y detener los actos condicionados operantes.
5. Incrementar control emocional.
6. Disminuir tensión emocional y síntomas depresivos (4).
Conclusión
El enfoque interdisciplinario del DCB es fundamental dentro de su proceso de comprensión y tratamiento. Todas las posibles esferas dentro de las cuales el paciente se mueve pueden verse afectadas por el dolor y ellas a su vez afectar toda la experiencia vital del paciente en torno a éste.
Una vez se validan todas las posibles etiologías de la perspectiva biopsicosocial del dolor, el paciente deja de ser rotulado como “somatizador” o “psiquiátrico”, y su experiencia vital, relacionada con el dolor, adquiere validez y de la misma manera la carga emocional que trae consigo. Si consideramos que el dolor es real y no que “está en la cabeza del paciente”, se va a desarrollar un modelo educativo que enseña al paciente a cambiar el objetivo de buscar la causa o el diagnóstico y lo apoya en el entendimiento de que debe enfrentar la realidad de tener síntomas médicamente inexplicables, y así se le ayudará a mejorar su calidad de vida (60). Si se observa la relación costo-beneficio, los tratamientos integrales no sólo son formas más efectivas de tratamiento, sino que contribuyen a la reducción de costos (61).
El rol que desempeña el terapeuta en el alivio de DCB es fundamental y debe ser asumido con la confianza de ser el profesional que puede (i) integrar los hallazgos físicos y psíquicos del paciente para un diagnóstico más preciso, (ii) prescribir tratamiento psico y neurofarmacológico, (iii) vigilar su progreso y (iv) intervenir con psicoterapia. Otra ventaja con la que cuenta el terapeuta es la habilidad de recomendar o implementar las terapias y técnicas adyuvantes necesarias para favorecer el control del dolor. El fin es ayudar a integrar al paciente dentro su proceso de DCB y facilitar su desempeño en el entorno.
Referencias
1. Leo RJ, Pristach CA, Streltzer J. Incorporating pain management training into the psychiatry residency curriculum. Acad Psychiatry. 2003;27(1):1-11. [ Links ]
2. Loeser JD. Programas multidisciplinarios de dolor. En: Bonica’s management of pain. 5th. ed. Philadelphia: Lippincott Williams and Wilkins; 2001. p. 255-64. [ Links ]
3. Gallagher RM. Treatment planning in pain medicine. Integrating medical, physical, and behavioral therapies. Med Clin North Am. 1999;83(3):823-49. [ Links ]
4. Clark MJ, Chodynicki MP. Dolor. In: Textbook of psychosomatic medicine. 1st ed. Washington: American Psychiatric Publishing; 2005. P. 827-67. [ Links ]
5. Carr D. Why pain control matters in a world full of killer disease. Pain Clinical Updates (IASP). 2004;12(4):1-4. [ Links ]
6. Carr D. How prevalent is chronic pain. Pain Clinical Updates (IASP). 2003; 11(2):1-4. [ Links ]
7. Carr D. Pain in depression-depression in pain. Pain Clinical Updates (IASP). 2003;11(5). [ Links ]
8. Gallagher M. Evaluation of de effects of pain and depression on the physical functioning of continuing care retirement community residents: implications for the treatment of pain in older individuals. Pain Med. 2001;2(3):247-8. [ Links ]
9. Currie SR, Wang J. Chronic back pain and major depression in the general canadian population. Pain Jan. 2004; 107(1-2):54-60. [ Links ]
10. McWilliams L, Goodwin RD, Cox BJ. Depression and anxiety associated with three pain conditions: results from nationally representative sample. Pain. 2004;111(1-2):77-83. [ Links ]
11. Katon W. Panic disorder and somatization. Am J Med. 1984;77:101-6. [ Links ]
12. Gilcrist JC. Psychiatric and social factors related to low-back pain in general practice. Rheumatol Rehabil. 1976; 18:101-7. [ Links ]
13. Volwes KE, Zvolensky MJ, Gross RT, Sperry JA. Pain-related anxiety in the prediction of chronic low-back pain distress. J Behav Med. 2004;27(1):77-89. [ Links ]
14. Fishbain D. Toma de decisiones en cuanto a tratamiento para comorbilidad psiquiátrica. Med Clin North Am. 1999;83:715-36. [ Links ]
15. Clark M, Chodynicki M. Pain. In: Levenson J, editor. Texbook of psychosomatic medicine. Washington: Americam Psychiatric Publishing; 2005. [ Links ]
16. Fishbain D. Polypharmacy treatment approaches to the psychiatric and somatic comorbilities foun in patients with chronic pain. Am J Med Rehabil. 2005;84(3):S56-S62. [ Links ]
17. Ashina S, Bendtsen L, Jensen R. Analgesic effects of amitriptyline in chronic tension-type headache is not directly related to serotonin reuptake inhibition. Pain. 2004 Mar;108(1-2):108-14. [ Links ]
18. Strumper D, Durieux M. Antidepressants as long-acting local anesthetics. Reg Anesth Pain Med. 2004;29:277-86. [ Links ]
19. Spengler R. antidepressants decrease chronic pain by TNF production in brain. Biotech Week. 2003 Dec:498-500. [ Links ]
20. Jasmin L, Tien D, Janni G, Ohara P. Is the noradrenaline a significant factor in the analgesic effect of antidepressant. Pain. 2003;106:3-8. [ Links ]
21. Maizels M, McCarberg B. Atidepressants and antiepileptic drugs for noncancer pain. Am Fam Psysician. 2005; 71(3):483-90. [ Links ]
22. Fishbain D, Cutler RB, Rosomoff HL, Rosomoff RS. Do antidepressants have an analgesic effect in psychogenic pain and somatoform pain disorder: a metaanalysis. Psychosom Med. 1998 Jul- Aug;60(4):503-9. [ Links ]
23. Staiger TO, Gaster B, Sullivan MD, Deyo RA, Underwood M. Review: tricyclic and tetracyclic antidepressants are moderately effcctive for reducing chronic lowback pain. ACP Journal Club. 2004;141(1):13-16. [ Links ]
24. Salerno SM, Browning R, Jackson JL. The effect of antidepressant treatment on chronic back pain: a meta-analysis. Arch of Internal Med. 2002;162(1):19-24. [ Links ]
25. Kingery WS. A critical review of controlled clinical trials for peripheral neuropatic pain and complex regional pain syndromes. Pain. 1997;73(2):123-39. [ Links ]
26. Hannonen P. Fibromyalgia: EBM guidelines. Duodecim Medical Publications; 2004. [ Links ]
27. Arnold LM, Keck PE, Welge GA. Antidepressant treatment of fibromyalgia: a meta-analysis and review. Psychosomatics. 2000;41:104-13. [ Links ]
28. O’Malley PG, Balden E, Tominks, Santoro J, Kroenke k, Jackson JL. Treatment of fibromyalgia with antidepressants: a meta-analysis. J Gen Intern Med. 2000;15:659-66. [ Links ]
29. Bachmann M. Chronic pain. EBMguidelines Duodecim Medical Publications; 2004. [ Links ]
30. McQuay HJ, Moore RA. Antidepressants and chronic pain. Br M J. 1997; 314: 763-5. [ Links ]
31. Sumpton JE, Moulin DE. Treatment of neuropathic pain with Venlafaxine. Ann Pharmacother. 2001;35:557-9. [ Links ]
32. Rowbotham M, Veeraindar G, Kunz N, Lei D. Venlafaxine extendes release in the treatment of painful diabetic neuropathy: a double-blind placebo-controlled study. Pain. 2004;110:697-706. [ Links ]
33. Sindrup SH, Bach FW, Madsen C, Gram LF, Jensen TS. Venlafaxine versus imipramine in painful polyneuroathy. Neurology. 2003;60:1284-9. [ Links ]
34. Reuben S, Makari-Judson G, Lurie SH. Evaluation of efficacy of the perioperative administration of venlafazine XR in the prevention of postmastectomy pain syndrome. J Pain Symptom Manage. 2004;27(2):133-9. [ Links ]
35. Tasmuth T, Härtel B, Kalso E. Venlafaxine in neuropathic pain following treatmente of breast cancer. Eur J Pain. 2002; 6:17-24. [ Links ]
36. Frosell H, Tasmuth T, Tenovuo O, Hampf G, Kalso E. Venlafaxine in the treatment of atypical facial pain: a randomized controlled trial. J Orofac Pain. 2004;18:131-7. [ Links ]
37. Sayar K, Asku G, Ak I, Tosun M. Venlafaxine in the treatment of fibromyalgia. Ann Pharmacother. 2003; 37: 1561-5. [ Links ]
38. Bradley R, Barkin R, Jerome J, DeYoung K, Dodge CW. Efficacy of venlafaxine for the long term treatment of chronic pain with associated major depressive disorder. Am J Ther. 2003;10:318-23. [ Links ]
39. Goldstein D, Lu Y, Delke M, Hudson J. Psychosomatics. 2004;45:17. [ Links ]
40. Bailey K. Physical symptoms comorbility with depression and the new antidepressants duloxetina. J Psychosoc Nurs Ment Health Serv. 2003;41:13. [ Links ]
41. Stahl S. La depression, ¿duele? J Clin Psychiatry. 2002;63:4. [ Links ]
42. Crump J, Griego JM, Vargas, JJ, Rodríguez R, León MX, Moyano J, et al. Guías de práctica clínica del dolor neuropático (II). Protocolo. Rev Neurol. 2005; 40(4):229-36. [ Links ]
43. Burton A. Antiepileptic drugs for pain management. Int J Neurol. 2005. URL available from: http://www.ispub.com/ostia/indexphp?xmlFilePath=journals/ijn/vol1n1/pain/xml. [ Links ]
44. Wiffen P, Collins S, McQuay H, Carroll D, Jadad A, Moore A. Drogas anticonvulsivantes para el dolor agudo y crónico [Cochrane Review]. In: The Cochrane Library, Issue 2. Oxford: Update Software; 2004. [ Links ]
45. McQuay H, Caroll D, Jadad AR, Wiffwn P, Moore A. Anticonvulsivant drugs for management pain: a systematic review. BMJ. 1995;311:1047-52. [ Links ]
46. Huckle R. Pregabalin. Curr Opin Invest Drugs. 2004(1):82-9. [ Links ]
47. Holmgren A, Wise M, Bouckoms A. Pain managemement. In: Wise M, editor. Consultation-liaison psychiatry. 2nd ed. Washington: American Psychiatric Publishing; 2002. [ Links ]
48. Schug S, Large R. Opioids for non-cancer pain. Pain Clinical Updates (IASP). 1995;3(3):1-7. [ Links ]
49. National Institute on Drug Abuse. Medicamentos para el dolor. Infofacts. URL available from: http://www.drugabuse.com. [ Links ]
50. Holmgren A, Wise MG, Bouckoms AJ. Manejo del dolor. In: Psychiatry in the medically ill. 2nd ed. Washington: American Psychiatric Publishing; 2002. p. 989- 1013. [ Links ]
51. Gatchell RJ, Noe CE, Pulliam C, Robbins H, Deschner M, , et al. A preliminary study of multidimensional pain inventory profile differences in predicting treatment outcome in a heterogeneous cohort of patients with chronic pain. Clin J Pain. 2002;18(3):139-43. [ Links ]
52. Leo RJ. Concise guide: pain management for psychiatrists. Washington: American Psychiatric Publishing; 2003. p. 119-52- [ Links ]
53. Fordyce W, Fowler R, Lehmann J, et al. Condicionamiento operante en el tratamiento de dolor crónico. Arch Phys Med Rehábil. 1973;54:399-408. Nota: citado en 4. [ Links ]
54. Turner JA, Chapman CR. Intervenciones psicológicas en dolor crónico: una revisión crítica, II. Condicionamiento operante, hipnosis y terapia cognitiva conductual. Pain. 1982;12:23-46. [ Links ]
55. Malone MD, Strube MJ, Scogin OR. Meta-análisis sobre tratamiento no médico para dolor crónico. Pain. 1988; 34:231-44. [ Links ]
56. Van Tulder MW, Ostelo R, Vlaeyen JW, Linton SJ, Morley SJ, Assendelft WJ. Behavioral treatment for chronic low back pain: a systematic review within the framework of the Cochrane Back Review Group. Spine. 2001;26(3):270-81. [ Links ]
57. Fordyce WE, Roberts AH, Sternbach RA. Manejo conductual del dolor crónico: una respuesta a los críticos. Pain. 1985;22:113-25. [ Links ]
58. Green A. La metapsicología revisitada. Buenos Aires: Eudeba; 1999. [ Links ]
59. Fuller GD. Biofeedback methods and procedures in clinical practice; 1977. URL available from: http://www.biomedical. com. [ Links ]
60. Beckman T, Bair M, Robinson R, Katon W, Kroenke K. Discussing the depresión-pain dyad with patients. Arch of internal Med. 2004;164:804-6. [ Links ]
61. Rincón H. Tratamiento psicosocial del dolor abdominal crónico: reporte de seis casos. Acta Médica Colombiana. 1999;24(2):71-4. [ Links ]
Recibido para evaluación: 31 de marzo de 2006 Aceptado para publicación: 17 de mayo de 2006














