Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Psiquiatría
Print version ISSN 0034-7450
rev.colomb.psiquiatr. vol.36 no.2 Bogotá Apr./June 2007
Reporte de caso
Efraín Noguera Alfonso1 Hernán Bayona Ortiz2 Andrés Dávila Plata3
1 Médico psiquiatra del Hospital Universitario Fundación Santa Fe de Bogotá, Colombia, y de la Facultad de Medicina, Universidad de los Andes, Colombia.
2 Médico neurólogo del Hospital Universitario Fundación Santa Fe de Bogotá, Colombia, y de la Facultad de Medicina de la Universidad de los Andes, Colombia.
3 Médico residente de psiquiatría, segundo año, Instituto Colombiano del Sistema Nervioso Clínica Montserrat, Universidad El Bosque, Colombia.
andrestratocaster@gmail.com
Resumen
Introducción: con frecuencia, los trastornos somatomorfos suelen subdiagnosticarse, se conocen poco y se tratan mucho menos en los servicios psiquiátricos de los hospitales. Esto, por la resistencia de los pacientes a aceptar que su problema es emocional y no orgánico. Es importante reportar estos casos para ampliar el conocimiento y la experiencia con este tipo de trastornos. Objetivos: presentar un caso de un trastorno por somatización y revisar la literatura. Método: se hizo una historia clínica completa, una revisión bibliográfica sobre el tema y se contrastaron los hallazgos clínicos con la literatura existente. Resultados: los servicios de cardiología, medicina interna, gastroenterología y neurología descartaron la presencia de una enfermedad médica conocida que pudiera explicar los síntomas de la paciente. Las características clínicas halladas por psiquiatría reforzaron el diagnóstico de trastorno somatomorfo. Se encontró dificultad para aplicar los criterios diagnósticos del DSM-IV-TR, debido a que son muy restrictivos. A pesar de esto, se piensa que este caso corresponde a un trastorno por somatización, aunque no cumpla con los criterios completos del DSM-IV-TR. Conclusiones: la dificultad de hacer en la práctica clínica un correcto diagnóstico nosológico de estos trastornos sugiere la necesidad de revisarlos. La buena comunicación entre las distintas especialidades, y de éstas con el paciente, aclara el diagnóstico y mejora el pronóstico y tratamiento de la enfermedad. Es preciso el uso de distintos tipos de psicoterapia en el hospital general para el abordaje de estos pacientes. Los antecedentes médicos, la personalidad premórbida y la búsqueda de factores emocionales fortalecen el proceso diagnóstico.
Palabras clave: trastornos somatoformes, somatización, diagnóstico.
Abstract
Background: Somatoform disorders are generally under-diagnosed and seldom treated in hospital psychiatric services, generally due to the patient’s resistance to accept the fact that the problem is emotional and not organic. We believe it is important to report these cases in order to broaden our knowledge of this disorder. Objective: To present a case of Somatization Disorder and verify the literature. Methodology: A complete history was carried out, together with a bibliographic review and a discussion establishing a contrast between the clinical findings and the existing literature. Results: Cardiology, Medicine, Gastroenterology and Neurology ruled out a known medical disease that could explain the patient’s symptoms. Clinical characteristics found in the psychiatric evaluation strengthened the diagnosis of a somatoform disorder. DSM IV TR diagnostic criteria were difficult to apply since these were found to be very restrictive. In spite of that we believe the diagnosis to be Somatization Disorder even though it does not completely fulfill the DSM IV TR diagnostic criteria. Conclusions: Good communication among the different medical specialties and with the patient improve the diagnosis, prognosis and treatment of the disease. It is necessary to apply different types of psychotherapy in the treatment of these patients in primary care.
Keywords: Somatoform disorders, somatization, diagnosis.
Revisión de la literatura
Los trastornos somatomorfos son parte de los trastornos psiquiátricos más frecuentes en la práctica médica general, con una prevalencia del 16%. Entre las personas que los presentan se encuentra una comorbilidad tres veces mayor de trastornos de ansiedad y trastorno depresivo mayor, así como una frecuente asociación con trastornos de la personalidad (1-4). También se reporta una marcada relación entre la dificultad de expresar sus sentimientos y la tendencia a convertirlos en síntomas corporales (5).
En la mayoría de los casos, las quejas somáticas son tratadas por internistas, neurólogos y médicos generales, y en menor proporción por psiquiatras, por lo cual los costos derivados de los múltiples tratamientos y medios diagnósticos empleados son elevados (6). Los tratamientos médicos tradicionales proporcionan poca o ninguna mejoría, lo que produce frustración tanto del paciente —por no sentirse ayudado— como del médico tratante, por sentirse inefectivo. Esto incrementa el número de consultas con especialistas y eleva mucho más los costos dentro de los sistemas de salud.
El servicio de neurología es uno de los consultados con más frecuencia por estos pacientes, donde un tercio de la consulta está compuesta por individuos con síntomas somáticos sensitivos o motores no atribuibles a una enfermedad médica conocida; por este motivo ha aumentado el interés de esta rama de la medicina por identificar estos trastornos (7). Además, éstos son los diagnósticos psiquiátricos de mayor prevalencia tanto en pacientes hospitalizados como en los que asisten a la consulta externa de neurología (7-8). En esta área es común la nominación de dichos síntomas no explicados médicamente como funcionales.
Ya que los pacientes con síntomas neurológicos funcionales presentan una discapacidad similar a la de aquéllos con síntomas de una enfermedad neurológica confirmada y probablemente un mayor sufrimiento (7), es importante la forma como el médico aborda el problema, para que el paciente tenga una mejor reacción frente al diagnóstico. Los trastornos somatomorfos son un grupo de trastornos que abarcan síntomas físicos para los cuales no se ha hallado ninguna explicación médica que los justifique, pero que son los suficientemente serios como para causar al paciente una alteración en su funcionamiento laboral o social (9). Los factores psicológicos son de gran relevancia en el inicio, gravedad y duración de los síntomas, que no son producidos intencionalmente (9).
El término somatomorfo fue usado por primera vez en el DSM-III para describir un grupo de enfermedades que imitaba trastornos somáticos (10). El hecho de que sea difícil determinar el grado en el que un síntoma es médicamente explicable tiene grandes implicaciones en la práctica, ya que esto hace que el diagnóstico del trastorno somatomorfo sea por exclusión (7).
El DSM-IV-TR reconoce siete trastornos somatomorfos específicos (9): (i) el trastorno por somatización: cuatro síntomas dolorosos, dos digestivos, uno seudoneurológico y un síntoma sexual, todos antes de los treinta años. (ii) Trastorno de conversión: se limita a una o más quejas de tipo neurológico. (iii) Hipocondría: creencia de sufrir alguna enfermedad específica. (iv) Trastorno dismórfico corporal: percepción exagerada de que alguna parte del cuerpo tiene defectos. (v) Trastorno por dolor: síntomas de dolor en uno o más lugares. (vi) Trastorno somatomorfo indiferenciado: uno o más síntomas físicos. (vii) Trastorno somatomorfo no especificado: síntomas de trastorno somatomorfo que no cumplen los criterios de ninguna de las categorías anteriores.
El consenso actual de las características de estos trastornos tiene en cuenta las siguientes (10):
• Interpretación alterada de los estímulos benignos corporales como signos de enfermedades.
• Atención selectiva en las sensaciones corporales y los procesos fisiológicos.
• Inhabilidad para tolerar los síntomas corporales desagradables.
• Comportamiento anormal consistente en verificar con varios médicos los diagnósticos, tomar medicaciones no indicadas o incitar a los médicos a solicitar pruebas diagnósticas innecesarias.
Los hallazgos en la imagenología cerebral funcional señalan procesos que contribuyen al desarrollo de los síntomas, lo cual demuestra que estos trastornos tienen un componente psicobiológico (10-11). Tradicionalmente el manejo de estos pacientes ha sido considerado difícil, por la pobre adherencia al tratamiento, debido a que toleran mal el hecho de confrontarlos con el origen psicológico del padecimiento. Se han obtenido algunos resultados con antidepresivos, aunque éstos parecen actuar independientemente de su efecto antidepresivo (10). Así mismo, se han logrado ciertos resultados con técnicas cognitivoconductuales, a pesar de no ser muy utilizadas en el contexto de estos trastornos. Una nueva propuesta es trasladar estas técnicas a los centros de salud para el manejo de estos pacientes (9-10).
Presentación del caso
Se trata de una mujer de 55 años de edad, nacida en Medellín, residente y procedente de Bogotá, ama de casa, separada, que vive con su hija. En la institución se le conoce por presentar dolor crónico en la cadera derecha, secundario a una compresión del nervio ciático por lipomas y a una neuropatía por leflunomida (Arava) con bloqueos selectivos de la columna. Acudió al servicio de urgencias por un cuadro de tres días de sensación de “calor, frío, corrientazos y agujas en los pies”, asociado con dolor en el resto del cuerpo.
Fue valorada por el servicio de neurología, que encontró como hallazgos positivos una disminución en la sensibilidad superficial en ambas piernas y una leve alodinia en los dedos de los pies. El resto del examen físico fue normal. La impresión diagnóstica fue neuropatía de fibra pequeña. En vista de lo anterior, se formuló amitriptilina de 25 mg en la noche y carbamacepina de 100 mg, dos veces al día.
La respuesta al tratamiento fue favorable durante cinco meses. Más tarde, debido a que se exacerbó la sintomatología, se adicionó duloxetina de 60 mg en la mañana como coadyuvante en el manejo del dolor de tipo neuropático. Diez días después, luego de recibir dos dosis de duloxetina, acudió al servicio de urgencias porque aumentó la intensidad de la sintomatología, asociada con malestar general, taquicardia, parestesias y temblor generalizados. Los hallazgos positivos en el examen físico fueron: TA 160/80 mm Hg, ansiedad, enrojecimiento facial, aumento del tono muscular y temblor en las cuatro extremidades.
Se diagnosticó un posible síndrome serotoninérgico secundario a la interacción de la duloxetina y la amitriptilina, por lo cual se suspendieron ambos medicamentos y se le dio de alta. Durante los dos meses siguientes, la paciente fue hospitalizada en tres diferentes oportunidades con el objeto de descartar una enfermedad orgánica subyacente, con un cuadro clínico caracterizado por debilidad en los miembros inferiores, parestesias generalizadas, temblor de predominio en los miembros inferiores, episodios sincopales, diarrea, astenia, adinamia y dolor en distintas partes del cuerpo, asociado con múltiples quejas somáticas de otros sistemas (Tabla 1).
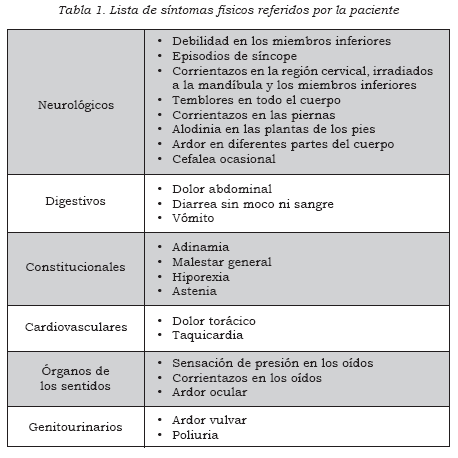
Además, la mujer consultó en cinco oportunidades diferentes el servicio de urgencias por el aumento de la sintomatología descrita. El examen físico fue normal en todo momento, excepto por cifras tensionales, que en principio fluctuaban, pero posteriormente mejoraban. Los episodios de síncope se presentaban en cualquier posición, precedidos por una sensación de “aflojamiento de las rodillas”, sin que por esta causa se cayera o golpeara; se recuperaba de forma rápida.
Una hipopotasiemia leve (3,1 meq/l) y un test de mesa basculante positivo para síncope neurocardiogénico vasodepresor fueron los únicos hallazgos positivos obtenidos a través de los exámenes paraclínicos realizados para estudiar los síntomas de la paciente (Tabla 2). Se interconsultó a gastroenterología, que documentó, a través de una endoscopia digestiva, pangastritis; a cardiología, que no encontró hallazgos sugestivos de patología cardiaca, y a medicina interna, que no logró explicar el cuadro clínico de la paciente a través de alguna enfermedad médica conocida.

Por último, fue valorada por psiquiatría, que encontró en la paciente contacto visual y verbal es pontáneos; así como actitud demandante de atención, quejumbrosa y exhibicionista. Llamó la atención la tendencia a mostrarse en ropa interior y exponer sus piernas al entrevistador. Presentaba leve inquietud motora, tendencia a la logorrea, afecto expansivo de fondo ansioso y pensamiento lógico (coherente con ideas sobrevaloradas de minusvalía e ideas perseverantes relacionadas con sus síntomas somáticos). Tenía pobre introspección para reconocer su ansiedad y temor a perder el control. No había alteraciones en la sensopercepción. Se apreciaban importantes rasgos histriónicos de personalidad y dificultad para reconocer sus emociones. Por momentos se encontraba tendencia al llanto, especialmente cuando hablaba del próximo matrimonio de su hija. Con estos hallazgos, se consideró el diagnóstico de un trastorno somatomorfo.
La evolución de la paciente a lo largo de sus hospitalizaciones permitió apreciar un aumento de la negación, consistente en no aceptar la contribución de los aspectos emocionales en sus síntomas somáticos. Además, se evidenció gran suspicacia hacia el personal de salud cuando era confrontaba con la normalidad de los exámenes paraclínicos solicitados.
El caso clínico presentado ejemplifica las dificultades diagnósticas en los pacientes con síntomas que no tienen explicación médica que los justifique, lo cual insta al personal de salud a usar varios medios diagnósticos que descarten causas orgánicas. Además de lo anterior, la paciente cumple con los otros criterios propuestos por el DSM-IV-TR para trastornos somatomorfos, que incluye que estos síntomas sean lo suficientemente serios como para causar malestar emocional significativo y alteración en su funcionamiento cotidiano, al poner sus principales intereses en función de sus quejas somáticas. Se hizo evidente que el matrimonio de su hija contribuía a la génesis de dicha sintomatología, pues era la única persona con la cual vivía.
En su segunda visita a urgencias se consideró el diagnóstico de un síndrome serotoninérgico leve (12- 13), por la instauración rápida de un cuadro clínico dado por temblor generalizado, taquicardia, fenómenos de enrojecimiento facial, aumento de la presión arterial y aumento del tono muscular asociado con el uso de amitriptilina y duloxetina.
A pesar de retirar ambos medicamentos, la paciente continuó presentando, a lo largo de sus posteriores hospitalizaciones, fluctuaciones en su tensión arterial asociado con enrojecimiento facial, parestesias en todo el cuerpo, temblor en los miembros inferiores que desaparecía con maniobras de distracción, sensación de hipoestesia en bota en los miembros inferiores, alodinia en la planta de los pies, poliuria y dolor en varios sitios del cuerpo (tórax, abdomen, región cervical, oídos, piernas, vulva y cefalea), caracterizado por tener todos los días una intensidad y un patrón cambiantes.
La gran cantidad y variedad de los síntomas somáticos no pudieron explicarse a través de una enfermedad médica conocida o por exacerbaciones de un síndrome serotoninérgico. Los resultados paraclínicos positivos como la hipopotasiemia leve (secundaria a sus episodios de diarrea) fueron insuficientes para explicar sus múltiples quejas somáticas. Además, una vez corregida, no volvió a presentarse. Con respecto al test de mesa basculante positiva para síncope neurocardiogénico vasodepresor, es bien sabido que éste puede tener falsos positivos (14).
Por otro lado, las características clínicas expuestas de los episodios sincopales no concuerdan con las características del tipo vasodepresor. Los servicios de cardiología, medicina interna, gastroenterología y neurología descartaron la presencia de una enfermedad orgánica que pudiera explicar los variados síntomas que aquejaban a la paciente en los múltiples sistemas (Tabla 1).
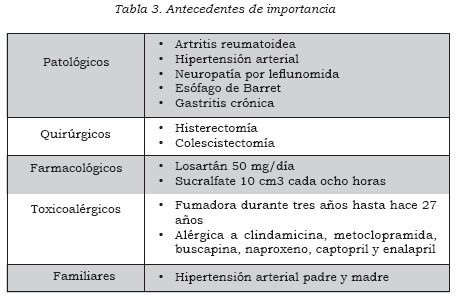
Entre los antecedentes de importancia (Tabla 3) sobresalía la artritis reumatoidea, descartada en el pasado, pero con múltiples tratamientos por reumatología —incluido el manejo con el inmunomodulador leflunomida— en otras instituciones y neuropatía periférica de miembros inferiores secundaria a ésta.
Teniendo en cuenta el modelo de diagnóstico multiaxial del DSMIV planteamos los siguientes diagnósticos:
• Eje I. Trastorno somatomorfo por somatización.
• Eje II. Rasgos histriónicos de la personalidad con gran dificultad para reconocer sus emociones.
• Eje III. Gastritis, hipertensión arterial, síndrome serotoninérgico resuelto, hipopotasiemia resuelta.
• Eje IV. Problemas psicosociales dados por el matrimonio de su hija.
• Eje V. Escala de funcionamiento global (GAF) de 50, dada por alteración grave de la actividad social y laboral de la paciente por sus múltiples hospitalizaciones. La valoración por psiquiatría descartó la presencia de otro trastorno mental y evidenció múltiples síntomas somáticos crónicos inexplicables.
Discusión y conclusiones
Para este caso se propone el diagnóstico de trastorno por somatización, debido a que los aspectos expuestos concuerdan significativamente con lo descrito por la literatura médica:
• La presencia de síntomas en distintos sistemas, así como su patrón fluctuante, establecieron la sospecha inicial de un trastorno somatomorfo. A pesar de que en principio se diagnóstico un síndrome serotoninérgico, la paciente continuó presentando la sintomatología en ausencia de dichos medicamentos. Adicionalmente, muchos de los síntomas no corresponden a este síndrome.
• Un hallazgo concordante con la literatura fue el antecedente de múltiples tratamientos previos; en este caso, una artritis reumatoidea, posteriormente descartada. Esto ejemplifica la manera como estos pacientes inducen al personal médico a diagnosticar y tratar entidades médicas sobre la base de hallazgos clínicos y paraclínicos no concluyentes.
• Los servicios de medicina interna, cardiología, neurología y gastroenterología descartaron la presencia de una enfermedad médica conocida, lo cual aumentó la sospecha de un trastorno somatomorfo. La intervención de las distintas especialidades médicas, sin hallazgos clínicos concluyentes, ejemplifica cómo estos pacientes representan un reto para el personal de salud.
• La valoración de psiquiatría hizo patente la presencia de un factor desencadenante claro en la génesis de la sintomatología; en este caso el matrimonio de su hija. Los fuertes rasgos histriónicos de personalidad coinciden con la gran inclinación de este tipo de pacientes a desarrollar trastornos somatomorfos.
• El deterioro social, laboral e interpersonal eran evidentes en esta paciente. En los últimos tres meses aumentó su número de consultas por urgencias y los días de estancia hospitalaria restringieron en mayor medida su desempeño laboral.
• En la paciente se apreció una gran dificultad para aceptar la contribución de los aspectos emocionales en sus síntomas somáticos, a pesar de ser confrontada con la normalidad de los paraclínicos solicitados.
• La prevalencia diagnóstica en el eje I de un trastorno somatomorfo debe resaltarse, debido a la presencia de síntomas somáticos inespecíficos en varios sistemas y a la ausencia de criterios diagnósticos de otras entidades.
Dado que la paciente no cumplía con todos los criterios de trastorno somatomorfo por somatización, es necesaria una nueva revisión nosológica, por la dificultad clínica de asignar a los pacientes alguna de las categorías diagnósticas de los trastornos somatomorfos establecidos, ya que los criterios actuales son muy restrictivos (15). En este caso, la paciente era mayor de treinta años de edad y aquejaba síntomas de otros sistemas adicionales a los propuestos para este trastorno.
Es precisa una adecuada comunicación entre las diferentes especialidades, y de éstas con el paciente, para disminuir las dificultades de aceptar la contribución de los aspectos emocionales en los síntomas somáticos y con ello mejorar el pronóstico.
La dificultad de explicar médicamente los síntomas somáticos, debido al gran número de entidades orgánicas que puedan producirlos, hace que el diagnóstico de trastorno somatomorfo deba ser de exclusión. Los exámenes paraclínicos con resultados positivos en esta paciente fueron insuficientes para explicar su estado clínico.
A falta de un arsenal farmacológico eficaz en el tratamiento de estos trastornos es mandatorio trasladar el empleo de las técnicas psicoterapéuticas a los centros de cuidado general y hospitalario.
Se hace necesaria la búsqueda minuciosa de factores emocionales contribuyentes a la producción de los síntomas y la identificación de rasgos de personalidad no sólo para fortalecer el proceso diagnóstico, sino también para descartar otras entidades, como los trastornos facticios y la simulación. En el caso de esta paciente se evidenció un conflicto emocional claro, dificultad para identificar y expresar sus emociones y presencia de fuertes rasgos histriónicos de la personalidad.
Referencias
1. Fink P, Hansen M, Oxhoj M. The prevalence of somatoform disorders among internal medical inpatients. J Psychosom Res. 2004;56(4):413-8. [ Links ]
2. De Waal M, Arnold I, Eekhof J, Hemert A. Somatoform disorders in general practice. Br J Psychiatry. 2004;184:470-6. [ Links ]
3. Rief W, Nanke A, Emmerich J, Bender A, Zech T. Causal illness attributions in somatoform disorders associations with comorbidity and illness behavior. J Psychosom Res. 2004;57(4):367-71. [ Links ]
4. Henningsen P, Zimmerman T, Sattel H. Medically unexplained physical symptoms, anxiety and depression: A meta-analytic review. Psychosom Med. 2003;65(4):528-33. [ Links ]
5. Duddu V, Isaak M, Chaturvedi S. Alexithymia in somatoform and depressive disorders. J Psychosom Res. 2003;54(5):435-8. [ Links ]
6. Hiller W, Fichter M, Rief W. A controlled treatment study of somatoform disorders including analysis of healthcare utilization and cost-effectiveness. J Psychosom Res. 2003;54:369-80. [ Links ]
7. Stone J, Carson A, Sharpe M. Functional symptoms and signs in neurology: assessment and diagnosis. J Neurol Neurosurg Psychiatry. 2005;76 Suppl 1:i2-12. [ Links ]
8. P, Hansen M, Sondergaard L. Somatoform disorders among first-time referrals to a neurology service. Psychosomatics. 2005;46(6):540-8. [ Links ]
9. Hollifield M. Somatoform disorders. En: Kaplan H, Sadock B, editors. Comprehensive text book of psychiatry. 8th ed. Baltimore: Lippincot & Williams; 2005. p. 1800-28. [ Links ]
10. Rief W, Sharpe M. Somatoform disorders: new approaches to classification, conceptualization and treatment. J Psychosom Res. 2004;54:387-90. [ Links ]
11. Rief W, Barsky A. Psychobiological perspectives on somatoform disorders. Psychoneuroendocrinology. 2005;30(10):996-1002 [ Links ]
12. Birmes P, Coppin D, Schmitt L, Lauque D. Serotonin syndrome: A brief review. CMAJ. 2003;168(11):1439-42. [ Links ]
13. Bijl D. The serotonin syndrome. Neth J Med. 2004;62:309-12. [ Links ]
14. Bayona H. Enfoque diagnóstico del síncope. Acta Neurológica Colombiana. 2002;18:160-6. [ Links ]
15. Creed F. Can DSM-V facilitate productive research into the somatoform disorders? J Psychosom Res. 2006;60:331-4. [ Links ]
Recibido para evaluación: 16 de marzo de 2007 Aceptado para publicación: 2 de mayo de 2007














