Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Psiquiatría
Print version ISSN 0034-7450
rev.colomb.psiquiatr. vol.36 no.3 Bogotá July/Sept. 2007
Reporte de caso
Laura Marcela Gil Lemus1 María José Sarmiento Suárez2
1 Médica residente de tercer año de psiquiatría. Facultad de Medicina, Pontificia Universidad Javeriana, Bogotá, Colombia.l.gil@javeriana.edu.co
2 Médica residente de segundo año de psiquiatría. Facultad de Medicina, Pontificia Universidad Javeriana, Bogotá, Colombia.
Resumen
Introducción: Los cuadros psicóticos inducidos por corticoides tienen un curso impredecible y en la mayoría de casos no siguen un patrón clínico específi co; esto difi culta su diagnóstico, abordaje y tratamiento. El objetivo es discutir los hallazgos semiológicos, el abordaje terapéutico y el pronóstico de los cuadros psicóticos asociados con el uso de esteroides. Método: Reporte de caso. Resultados: Se presenta el caso de un paciente hospitalizado en la unidad de cuidados intensivos por una crisis asmática aguda; presentó un cuadro de síntomas psicóticos relacionados con el uso de altas dosis de esteroides y tuvo una adecuada respuesta terapéutica al uso de quetiapina y a la disminución progresiva de la dosis de corticoides. Conclusiones: Los cuadros de psicóticos inducidos por esteroides tienen hallazgos semiológicos y fenomenológicos diversos que requieren un abordaje clínico acucioso. En términos generales, tienen una resolución rápida cuando se disminuye la dosis de esteroides y se emplean medicamentos como los antipsicóticos.
Palabras clave: trastornos psicóticos, esteroides, agentes antipsicóticos.
Abstract
Introduction: Psychotic disorders induced by corticosteroids have an unpredictable course and in the majority of cases do not follow a specifi c clinical pattern. This may hinder the diagnosis and treatment of this pathology. The objective is to discuss psychopathological fi ndings, therapeutical approaches and prognosis of steroid-induced psychotic disorders. Method: Case report. Results: The case describes a man who was receiving inpatient treatment in the intensive care unit following a severe asthma crisis and during the hospitalization had an acute psychotic episode related to high doses of steroids. He had an adequate response to quetiapine and the progressive reduction of steroids. Conclusions: Steroid-induced psychotic disorders have diverse phenomenological fi ndings that require careful appraisal. In general terms, they resolve rapidly when the doses are reduced and hwith the use of antipsychotics.
Key words: Psychotic disorders, steroids, antipsychotic agents.
Introducción
Los corticoesteroides son medicamentos ampliamente utilizados en el tratamiento de una gran variedad de enfermedades sistémicas. Desde 1940, cuando Edward Kendall sintetizó la cortisona, y ésta fue comercializada para el tratamiento de la artritis reumatoidea, se hicieron evidentes los efectos que esta medicación y sus derivados producen en la esfera mental (1).
Los corticoides pueden inducir diversas manifestaciones psiquiátricas, desde cuadros de psicosis, manía o depresión, hasta alteraciones cognitivas similares a las presentes en los cuadros demenciales (2). Se calcula que la incidencia de alteraciones psiquiátricas causadas por esteroides en pacientes a quienes se les prescriben terapéuticamente oscila entre 3% y 6% y es más frecuente en mujeres, en una relación de 2:1 (1,3).
Las manifestaciones psiquiátricas secundarias al uso de corticoesteroides suelen aparecer entre el tercer y en el undécimo día después del inicio del tratamiento. Según la descripción realizada por Lewis y colaboradores, pueden presentarse clínicamente de dos formas: una afectiva y otra orgánica (4).
La forma afectiva es la más frecuente (se encuentra en aproximadamente el 75% de los pacientes) y puede ser de predominio depresivo, donde es frecuente la apatía y el mutismo, o presentarse con síntomas maniformes, como insomnio, hiperactividad y euforia; esta última suele ser la presentación afectiva más frecuente (1).
La forma orgánica se presenta en el 25% de los casos, con cuadros de psicosis caracterizados por perplejidad, confusión, agitación, ideación delirante y alucinaciones (4).
Existe un tercer tipo de presentación descrito recientemente por otros autores: consiste en alteraciones cognitivas, específi camente fallas en la memoria declarativa que se presentan a corto o largo plazo dentro del curso del tratamiento y revierten con la reducción o la suspensión de los corticoides (5). Otro tipo de clasifi cación planteada por Rome y Braceland incluye diferentes estadios clínicos dentro de las respuestas psicológicas asociadas con el uso de esteroides (6) (Tabla 1).

La duración de los síntomas parece estar relacionada con la forma de presentación clínica: en los casos donde se presentan cuadros similares al delírium, la sintomatología suele resolverse en horas o días y los cuadros de psicosis mejoran en un plazo de una semana, mientras que las presentaciones maniformes tardan entre dos y tres semanas y las de tipo depresivo suelen prolongarse por más de 3 semanas (2,4). El pronóstico, en términos generales, es favorable: más del 50% de los pacientes tienen remisión total de los síntomas luego de dos semanas de la suspensión del tratamiento con esteroides, y el 90%, después de seis semanas (4).
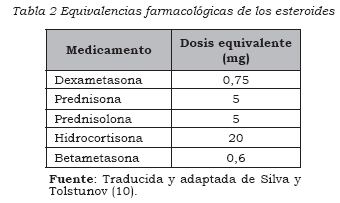
Los estudios evidencian que la aparición de síntomas psiquiátricos secundarios al uso de corticoesteroides depende de la dosis utilizada. En pacientes previamente sanos, la incidencia de manifestaciones psiquiátricas es del 1,3% con dosis de 40 mg de prednisona o su equivalente (Tabla 2) (7) y esta incidencia aumenta hasta el 18% con dosis de 80 mg (8). Es decir en la medida que la dosis de esteroides es mayor, aumenta la incidencia de psicosis (9).
La principal herramienta en el tratamiento de los cuadros psiquiátricos inducidos por esteroides es la reducción gradual de la dosis de estos medicamentos y cuando esto no es posible o cuando los síntomas son muy marcados, la administración de psicofármacos y la terapia electroconvulsiva (4,10).
Entre los medicamentos utilizados se encuentran los neurolépticos, los moduladores del afecto y los antidepresivos. En cuanto al tratamiento con antipsicóticos, se reporta que un amplio porcentaje de pacientes tiene una adecuada respuesta al tratamiento con neurolépticos típicos, como haloperidol (10).
Los estudios con antipsicóticos atípicos, como el realizado por Goldman con olanzapina en pacientes con cuadros maniformes (empleando dosis diarias de 5 mg a 15 mg), en el que se obtuvo la resolución completa de los síntomas en dos a cuatro días, y algunos reportes de caso con quetiapina y risperidona (11,12) muestran la efectividad de este grupo de medicamentos en el tratamiento de este tipo de cuadros (13). La dosis de neurolépticos se debe ajustar a cada caso: algunos pacientes responden rápidamente con dosis bajas, mientras que otros requieren dosis mayores y por tiempos más prolongados (14).
Dentro del grupo de los moduladores del afecto, un estudio realizado por Falk propone que el carbonato de litio puede utilizarse como profi laxis en aquellos pacientes con antecedente de manifestaciones psiquiátricas inducidas por esteroides y que requieren un nuevo tratamiento con estos medicamentos (15).
Igualmente, se han reportado efectos benéfi cos con el uso de ácido valproico y carbamazepina en la prevención de manifestaciones psiquiátricas especialmente afectivas (16,17). En casos de difícil manejo se han hecho combinaciones de modulador y antipsicótico, como ácido valproico y risperidona, con adecuada respuesta (11).
En cuanto al grupo de los antidepresivos, fueron los primeros medicamentos en ser utilizados para el tratamiento de la depresión inducida por corticoides. Las respuestas en ocasiones fueron paradójicas: en un estudio realizado por Hall y colaboradores se encontró que el uso de antidepresivos tricíclicos empeora el curso de la enfermedad, al parecer porque los efectos anticolinérgicos de estos medicamentos aumentan los síntomas (14); por otra parte, algunos estudios demuestran la efectividad de la fl uoxetina para el tratamiento de esta entidad (18). Por lo tanto, el uso de este grupo de medicamentos es controversial.
Descripción del caso
Paciente de 41 años, natural y procedente de Bogotá, soltero, periodista, actualmente cesante, quien consulta al servicio de urgencias de un hospital universitario en Bogotá, por presentar cuadro clínico de tres horas de evolución de disnea y tos seca que no mejoran con el uso de broncodilatadores. Como antecedentes médicos, el paciente tiene asma aguda, persistente desde los 20 años de edad y en los últimos diez años las crisis se han hecho más intensas y frecuentes. En el último año ha requerido diez hospitalizaciones, en cuatro de las cuales ha sido trasladado a la unidad de cuidados intensivos (UCI), donde ha requerido ventilación mecánica y altas dosis de esteroides. La última hospitalización fue tres meses antes del ingreso.
Al efectuar el examen físico de ingreso se encontraron signos de difi cultad respiratoria, baja saturación de oxígeno, cianosis central y sibilancias en ambos campos pulmonares; ante la inminencia de falla respiratoria, se realizó intubación orotraqueal. Fue trasladado a la UCI, donde se inició ventilación mecánica y manejo con hidrocortisona, sulfato de magnesio, aminofi lina y terapia respiratoria.
Cinco días después del ingreso, el paciente presentó secreción purulenta por el tubo orotraqueal, por lo cual requirió manejo antibiótico con ampicilina sulbactam. Al presentar evolución clínica favorable siete días después del ingreso, se decidió extubar y trasladarlo a medicina interna. Horas después de su traslado presentó un nuevo episodio de difi cultad respiratoria, motivo por el cual ingresó nuevamente a la unidad de cuidado intensivo para monitorización estricta.
En horas de la noche, después de reingresar a la UCI, presentó un cuadro de desorientación espaciotemporal, alucinaciones visuales complejas, lenguaje incoherente y falsos reconocimientos, por lo cual el servicio de medicina interna solicitó valoración por psiquiatría.
Al efectuar el examen mental se encontraba perplejo, hipoproséxico, desorientado en espacio (“estamos metidos en una garaje”), con fallas en memoria de trabajo (prueba de recobro 1 de 3) y episódica, confabulaciones (“yo sé como funciona todo acá, soy camillero del quinto piso y ayudo a tratar a los pacientes”), pensamiento ilógico con ideación delirante (“soy estudiante de primer semestre de medicina”, “mañana voy a renunciar, me voy a pensionar del hospital y de la universidad”), sensopercepción con alucinaciones cinestésicas y visuales complejas (“siento cómo vamos bajando, la camilla se mueve, me van a llevar al sótano, el doctor que esta ahí se va, nos vamos a estrellar allá abajo”), afecto con tendencia a la exaltación, introspección nula, prospección incierta, tendencia a la inquietud motora.
En ese momento se considera al paciente con afectación de la esfera mental superior, y se interpreta el cuadro como un delírium hiperactivo de etiología mixta (hipoxemia, proceso infeccioso, interacciones medicamentosas). Se inicia manejo con haloperidol en gotas a dosis de 2 mg/día por vía oral.
Al día siguiente el paciente continúa desorientado y presenta un episodio de confusión y marcada inquietud psicomotora, por lo cual requirió inmovilización breve. Dos días después del inicio con antipsicótico típico, presenta temblor generalizado de alta frecuencia y baja amplitud asociado con acatisia; se consideran hallazgos compatibles con efectos adversos del medicamento, se suspende haloperidol y se inicia quetiapina 12,5 mg por vía oral, con lo cual se logra disminuir la inquietud.
Dos días después, el paciente presenta un nuevo episodio de agitación psicomotora, acompañado de ideación delirante paranoide pobremente estructurada (“yo sé lo que están haciendo: me tienen conectado a todas estas cosas para vigilarme y dañarme”) y falsos reconocimientos (“Sí, doctora, yo me acuerdo de usted, nos hemos visto abajo varias veces; usted me ayudó en lo de mi trabajo”).
Durante este episodio se retira los implementos de monitorización y la venoclisis; se decide aumentar la dosis de quetiapina a 50 mg/día. En este momento de la evolución se entrevista al padre del paciente, quien niega episodios similares previos o antecedentes de enfermedad mental y manifi esta que el funcionamiento cognitivo del paciente es normal.
Se considera que dadas las altas dosis de esteroides que el paciente recibía, las características semiológicas del cuadro y la ausencia de algunos signos, como fl uctuación del estado de conciencia presentes en el delírium, el cuadro clínico podría corresponder a una psicosis inducida por corticoides.
El paciente evoluciona favorablemente desde el punto de vista respiratorio, por lo cual se decide trasladar a medicina interna, se disminuye la dosis de corticoides, la cual se cambia de vía endovenosa a vía oral. En la esfera psiquiátrica, después de iniciar con quetiapina y disminuir la dosis de esteroides, los síntomas psicóticos desaparecen y el paciente hace una crítica adecuada de los episodios que había presentado (“Estaba confundido, decía cosas que no son ciertas”). Se inicia reducción progresiva de la dosis de quetiapina hasta 12,5 mg/día por vía oral; su examen mental es completamente normal y tres días después del traslado a piso el paciente es dado de alta.
Discusión
Presentamos el caso de un adulto joven sin antecedentes psiquiátricos, con adecuado funcionamiento cognitivo previo, hospitalizado en la UCI por crisis asmática aguda e inminencia de falla respiratoria que requirió manejo con dosis altas de corticoesteroides (endovenosos y orales) y 13 días después del ingreso presenta un cuadro de desorientación, falsos reconocimientos, ideación delirante, alucinaciones visuales y cinestésicas, fallas en la memoria episódica y de trabajo.
Fue manejado inicialmente con haloperidol y posteriormente con quetiapina, ante la presencia de signos de extrapiramidalismo. Su evolución fue favorable y se obtuvo la resolución completa de los síntomas.
En la descripción clínica según las categorías descritas por Lewis, el cuadro correspondería a la forma orgánica: delirios, alucinaciones, confusión y agitación (4); en la clasifi cación de Rome estaría en el cuarto grado, dada la presencia de síntomas psicóticos.
Dentro del análisis del caso, llama la atención la relación entre la dosis de esteroides y el tiempo de aparición de los síntomas. En la literatura se ha descrito una mayor incidencia de alteraciones en las dos primeras semanas desde el inicio del tratamiento; en este caso el paciente recibía dosis bajas de esteroides orales ambulatoriamente y 13 días después de ingresar a UCI, al ser manejado con altas dosis endovenosas, presenta síntomas psicóticos (Figura 1).

En cuanto a los factores de riesgo, se ha propuesto que los antecedentes psiquiátricos de entidades como la depresión y el trastorno de estrés postraumático pueden aumentar la posibilidad de cuadros de psicosis durante el tratamiento con esteroides; sin embargo, este factor no cambia el pronóstico. En este caso no se encontraron alteraciones mentales previas, y el funcionamiento cognitivo previo del paciente era adecuado.
En lo referente al diagnóstico diferencial, en este caso el principal es delírium hiperactivo multifactorial (hipoxia, proceso infeccioso, polifarmacia), en el cual también se pueden presentar elementos psicóticos, fallas en la memoria y en la atención, así como episodios de inquietud motora y agitación que en general son fl uctuantes. En este caso, la estabilidad de los síntomas está a favor del cuadro de psicosis inducida por esteroides; sin embargo, no se puede descartar que ambos cuadros hubieran estado presentes.
La evidencia de delírium secundario al uso de corticoides se basa en reportes de caso donde por lo general existen variables de confusión, ya que se han descrito en pacientes gravemente enfermos, farmacodependientes o con síndromes de abstinencia; todos éstos, factores de riesgo per se para delirium (1).
Conclusiones
Los cuadros psiquiátricos asociados con el uso de esteroides requieren un abordaje cuidadoso, ya que no cumplen un patrón de presentación específi co ni predecible y tienen hallazgos fenomenológicos y semiológicos diversos. A pesar de los estudios reportados en la literatura acerca del riesgo de aparición de síntomas en relación con la dosis de esteroides, aún quedan varios interrogantes por resolver, como la relación con la vía de administración y el tipo de presentación clínica.
El conocimiento acerca de las características de estos cuadros es importante para prevenir su aparición por medio del uso racional de los corticoides (incluye la administración de la dosis mínima efectiva).
Referencias
1. Sirois F. Steroid psychosis: a review. Gen Hosp Psychiatry. 2003;25(1), 27- 33. [ Links ]
2. Brown, E. Khan, D. Mood changes during prednisone bursts in outpatients with asthma. J Clin Psychopharmacol. 2002;22(1):55-61. [ Links ]
3. López-Medrano F, Cervera R. Steroid induced psychosis in systemic lupus erythematosus: a possible role of serum albumin level. Ann Rheum Dis. 2002;61(6):562-3. [ Links ]
4. Lewis D. Steroid induced psychiatric syndromes: A report of 14 cases, and review of literature. J Affect Disord. 1983;5(4):319-32. [ Links ]
5. Naber D, Sand P, Heigl B. Psychopathological and neuropsychological effects of 8-days’ corticosteroid treatment. A prospective study. Psychoneuroendocrinology. 1996;21(1):25-31. [ Links ]
6. Rome H. and Braceland F. The psychological response to ACTH, cortisone, hydrocortisone, and related steroid substances. Am J Psychiatry. 1952;108(9):641-51. [ Links ]
7. Montgomery M. The use of glucocorticosteroids to lessen the inflammatory sequelae following third molar surgery. J Oral Maxillofac Surg. 1990;48(2):179. [ Links ]
8. The Boston Collaborative Drug Surveillance program. Acute adverse reaction to prednisone in relation to dosage. Clin Pharm Ther. 1972;13(5, part 1):694-8. [ Links ]
9. Sanchis J. Inhaled or oral drug therapy for asthma. Arch Bronconeumol. 2000;36(4):169-71. [ Links ]
10. Silva RG. Tolstunov L. Steroid-induced psychosis: report of case. J Oral Maxillofac Surg. 1995;53(2):183-6. [ Links ]
11. Kato O, Misawa H. Steroid-induced psychosis treated with valproic acid and risperidone in a patient with systemic lupus erythematosus. Prim Care Companion J Clin Psychiatry. 2005;7(6):312. [ Links ]
12. Siddiqui Z, Ramaswamy S, Petty F. Quetiapine therapy for corticosteroidinduced mania. Can J Psychiatry. 2005;50(1):77-8. [ Links ]
13. Goldman I, Goveas J. Olanzapine treatment of corticosteroid induced mood disorders. Psychosomatics. 2002;43(6):495-7. [ Links ]
14. Hall R, Popkin M. Tricyclic exacerbation of steroid psychosis. J Nerv Ment Dis. 1978;166(10):738-42. [ Links ]
15. Falk WE, Mahnke MW, Poskanzer DC. Lithium prophylaxis of corticotrophin- induced psychosis. JAMA. 1979;241(10):1011-2. [ Links ]
16. Abbas A, Styra R. Valproate prophylaxis against steroid induced psychosis. Can J Psychiatry. 1994;39(3):188-9. [ Links ]
17. Wada K, Yamada N, Yamauchi Y, Kuroda S. Carbamazepine treatment of corticosteroid-induced mood disorder. J Affect Disord. 2001;65(3):315-7. [ Links ]
18. Wyszynski A. Treatment of depression with fluoxetine in corticosteroid dependent central nervous system Sjögren’s syndrome. Psychosomatics. 1993;34(2) 173-7. [ Links ]
Recibido para evaluación: 8 de junio de 2007 Aprobado para publicación: 16 de julio de 2007














