Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Psiquiatría
versão impressa ISSN 0034-7450
rev.colomb.psiquiatr. v.36 n.4 Bogotá out./dez. 2007
Alteraciones del sueño en los trastornos psiquiátricos
Sleep Disorders Associated with Psychiatric Disorders
Óscar Medina Ortiz1, Nora Sánchez Mora2, Javier Conejo Galindo3, David Fraguas Herráez4, Celso Arango López5
1 Médico psiquiatra. Especialista universitario en trastornos del sueño. Máster en Psicoterapia Integradora. Hospital General Universitario Gregorio Marañón, Departamento de Psiquiatría, Unidad de Adolescentes, Madrid, España. Unidad Terapéutica Antiestrés, San Cristóbal, Venezuela. omedina@hggm.es
2 Médica neumóloga. Doctora en anatomía patológica. Laboratorio Integrado de la Escuela de Medicina Extensión Táchira (Labiemet), Universidad de los Andes, San Cristóbal, Venezuela.
3 Médico psiquiatra. Máster en psicoterapia integradora. Hospital General Universitario Gregorio Marañón, Departamento de Psiquiatría, Sección de Psiquiatría de Enlace e Interconsulta, Madrid, España.
4 Médico psiquiatra. Hospital General Universitario Gregorio Marañón, Departamento de Psiquiatría, Unidad de Adolescentes, Madrid, España.
5 Médico psiquiatra. Doctor en medicina. Hospital General Universitario Gregorio Marañón, Departamento de Psiquiatría, Unidad de Adolescentes, Madrid, España.
Resumen
Introducción: Las alteraciones del sueño son apreciadas con frecuencia en la mayoría de los pacientes con trastornos mentales y, a su vez, los trastornos psiquiátricos tienden a ser comunes en pacientes con alteraciones del sueño. Objetivo: Aportar al médico psiquiatra o de atención primaria una visión amplia sobre la relación entre las alteraciones del sueño y la valoración de los pacientes con trastornos mentales. Método: revisión de la literatura. Desarrollo y resultados: En enfermedades como la depresión, la ansiedad y la esquizofrenia, se pueden apreciar alteraciones características de los patrones del sueño que se correlacionan con las manifestaciones clínicas y que en algunos casos pueden predecir una recaída o la aparición de una nueva crisis, incluso antes de la presencia de la sintomatología propia de la enfermedad. De igual manera, conocer los ciclos normales del sueño y cuál es su infl uencia en las enfermedades mentales puede convertirse en una alternativa al momento de utilizar tratamientos como la privación de sueño o la exposición a la luz. Conclusión: El sueño se ve afectado en los pacientes con trastornos psiquiátricos, e incluso puede en algunos casos predecir una exacerbación de la enfermedad o el inicio de una nueva crisis. Estar al tanto de esto otorga al médico una perspectiva que va más allá de la determinación de los síntomas y signos clásicos de las enfermedades mentales
Palabras clave: trastornos del sueño, trastornos mentales, sueño de onda lenta, sueño MOR, polisomnografía.
Abstract
Introduction: Sleep disorders are frequently found in patients with mental disorders and psychiatric disorders are common in patients with sleep disorders as well. Objective: To portray for the psychiatrist or primary care physician the relationship between sleep disorders and mental disorders. Method: Review of the literature. Results: In illnesses such as depression, anxiety and schizophrenia, altered sleep patterns correlate with the clinical manifestations and in some cases predict a relapse or the ensuing of a new crisis, even before the appearance of the core symptoms of the illness. Likewise, knowledge about normal sleep cycles and their in- fl uence on mental disorders may lead to the use of alternative treatments such as sleep deprivation or light exposure. Conclusion: Sleep is affected in patients with psychiatric disorders and may sometimes predict the exacerbation of the illness or the beginning of a new crisis. Being aware of this gives the physician a perspective that goes beyond the basic assessment of classic symptoms associated with mental disorders.
Key words: Sleep disorders, mental disorders, slow wave sleep , REM sleep, polysomnography.
Introducción
Con frecuencia, las alteraciones del sueño se detectan en la mayoría de los pacientes con trastornos mentales (1) y, a su vez, los trastornos psiquiátricos tienden a ser comunes en pacientes con alteraciones del sueño. Aproximadamente el 40% de las personas que se quejan de insomnio y el 46,5% de quienes lo hacen por excesiva somnolencia diurna presentan alguna enfermedad psiquiátrica (1). En los trastornos de ansiedad, el 23,9% de los pacientes refi eren insomnio, y el 27,6%, excesiva somnolencia diurna (2).
Se ha podido calcular que de 100 personas que acuden a un hospital especializado en sueño, dos tercios de ellas presentan alguna alteración psiquiátrica, y de estas la mitad sufre de un trastorno afectivo (3). Por otro lado, de 100 pacientes que en un hospital general son derivados a consulta de psiquiatría o a quienes se les solicita una interconsulta por ese servicio, aproximadamente, el 72% padece de insomnio (4).
Estos datos dan una idea de lo relacionados que se encuentran los trastornos del sueño y los trastornos psiquiátricos. En el Manual diagnóstico y estadístico de enfermedades mentales (DSM-IV-TR), las alteraciones del sueño se pueden encontrar como un criterio diagnóstico o como un síntoma involucrado en el diagnóstico, en las siguientes patologías:
• Episodio depresivo mayor.
• Trastorno de estrés postraumático.
• Trastorno de ansiedad generalizada.
• Trastorno por uso de sustancias.
• Trastorno de pánico (asociado).
El insomnio es la queja principal de los pacientes con alguna patología psiquiátrica y, al contrario de lo que piensa la mayoría de las personas, no es un síntoma de poca importancia. Las personas con insomnio tienen, por lo general, una pobre salud mental y física y presentan un alto riesgo de desarrollar trastornos depresivos (5).
Dada la relevancia de las alteraciones del sueño en una consulta de psiquiatría o en una interconsulta hospitalaria de psiquiatría, se exponen los hallazgos descubiertos hasta el momento en las diversas patologías y grupos psiquiátricos relacionados con la presencia de trastornos del sueño.
Fisiología del sueño y su terminología
Las fases del sueño se defi nen con base en tres medidas electrofi - siológicas:
1. El electroencefalograma (EEG).
2. El electromiograma (EMG).
3. El electrooculograma (EOG).
Por medio de estas medidas, el sueño se divide en dos categorías, sueño de movimientos oculares rápidos (MOR), conocido internacionalmente por su sigla en inglés como sueño REM (rapid eye movement), y sueño no MOR o sueño no REM, que incluye cuatro estadios, de los cuales los dos últimos (3 y 4) corresponden al sueño de ondas lentas (SOL).
Recientemente un consenso de expertos de la Academia Americana de Medicina del Sueño, en 2007, propuso la siguiente clasifi - cación para los diferentes estadios del sueño: 0=vigilia, N1=estadio I, N2=estadio 2, N3=para los estadios 3 y 4 y R=para el sueño MOR, la cual publican como la puntuación visual del sueño (6). Sin embargo, con fi nes didácticos y en vista de que en la literatura revisada todavía no se utiliza esta nueva propuesta, se describen los estadios del sueño como se ha venido haciendo hasta ahora, con base en el Manual de puntuación de sueño, de Rechtschaffen y Kales, de 1968 (7).
El sueño MOR también es conocido como sueño paradójico, debido a que es el más profundo, pero a la vez es ligero. Es considerado profundo porque los cambios en el organismo y en el sistema cerebral subcortical son más pronunciados que en cualquier otra fase del sueño. Por ejemplo, en esta fase ocurre una pérdida del tono muscular y una pérdida de la regulación de la temperatura; así mismo, la respiración y la frecuencia cardiaca se tornan irregulares.
Por otra parte, la actividad de la corteza cerebral es rápida y se asemeja a la vigilia en el registro encefalográfi co. Los ensueños (experiencia de soñar) están estrechamente relacionados con la fase MOR. Además, es relativamente fácil que una persona despierte durante la fase MOR, si lo comparamos con el sueño profundo de ondas lentas (SOL).
El proceso del dormir incluye varios ciclos, cada uno con una duración de aproximadamente 90 minutos, al fi nal de los cuales se experimenta un nuevo sueño MOR. No obstante, a medida que avanza la noche, el sueño MOR se va alargando y aumentando, y su período más largo se presenta justamente cuando la temperatura corporal baja al mínimo, fenómeno que ocurre alrededor de las cinco de la madrugada (Figura 1).
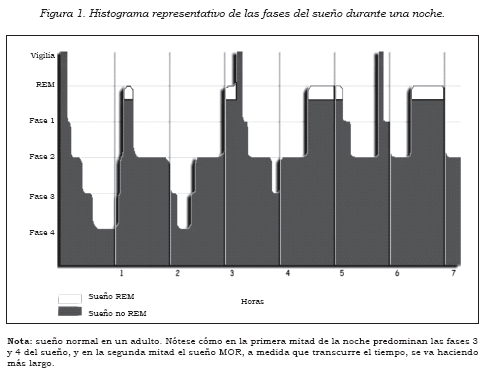
El sueño no MOR se divide en cuatro estadios, conocidos como I, II, III y IV. Las fases III y IV son conocidas como sueño delta o SOL, y se corresponden con el sueño más profundo en los humanos. La profundidad y la duración del SOL dependerán del tiempo de vigilia o de falta de sueño que se haya tenido; de tal manera que será más abundante y profundo cuando se haya tenido una pérdida de sueño o un sueño fragmentado en noches anteriores.
El estadio I del sueño ocurre al principio y se considera una etapa de transición entre la vigilia y la entrada en sueño. La latencia normal del sueño se encuentra entre los 10 y los 30 minutos y ocupa aproximadamente el 5% del sueño total nocturno. El estadio II ocurre varias veces en la noche y representa entre el 45% y el 50% del sueño. Los estadios III y IV corresponden entre el 15% y el 20%, y el sueño MOR, entre el 20% y el 25% (8) (véase Figura 1).
Trastornos del sueño en psiquiatría
Una persona gasta un tercio de la vida durmiendo, esto es, alguien de 60 años de edad ha pasado aproximadamente 20 años durmiendo. A diferencia de lo que se pensaba anteriormente, el sueño es un proceso donde el cerebro se mantiene activo. Es una necesidad básica imprescindible para mantener la salud y la vida, como lo es el aire, la comida o el agua. El sueño es un evento fi siológico reversible que se desencadena por un proceso homeostático en el que están implicados algunos neurotransmisores, pero que también responde a un ritmo circadiano, por lo que las personas se mantienen despiertas cuando la homeostasis está al máximo (9).
El ritmo circadiano está dominado por el núcleo supraquiasmático, que responde a la luz y a la oscuridad. El conducto retino-hipotalámico transmite la luz desde el ojo al núcleo supraquiasmático y envía un mensaje de cuándo hay luz o cuándo hay oscuridad y, por lo tanto, de cuándo se debe estar despierto o dormido (10).
Causas psiquiátricas del insomnio
El insomnio es la alteración del sueño más común en psiquiatría (11). La mayoría de los estudios señala que aproximadamente en la mitad de los pacientes que padecen de insomnio crónico existe una alteración psiquiátrica. Las causas psiquiátricas más comunes de insomnio son las psicosis, los trastornos del humor, los trastornos de ansiedad, el trastorno de pánico y la demencia. Dentro de los psiquiatras existe un gran interés por la relación entre el sueño y las alteraciones psiquiátricas, sobre todo en lo concerniente a saber si las enfermedades psiquiátricas llevan al insomnio, o viceversa.
Existe una variación diurna del humor en las personas sanas, mientras en los pacientes con depresión se ha podido constatar que la privación de sueño provoca un efecto antidepresivo. Sin embargo, no es tan fácil comparar estos cambios de humor que se presentan durante el día entre sujetos sanos y pacientes, debido a la falta de instrumentos adecuados de medida, a interferencia de la medicación y a diferencias individuales del horario sueño-vigilia.
Graw y cols. (12) estudiaron la privación de sueño en un grupo de pacientes con depresión estacional y observaron una mejoría del ánimo en el 52% de los pacientes con respecto al 29% de los controles. El afecto muchas veces mejora a lo largo del día mientras se mantienen despiertos los pacientes con depresión (13). La mayoría de los pacientes con depresión endógena o melancólica presentan una variación positiva del afecto a través del día, es decir, presentan síntomas depresivos en la mañana y mejoran en la tarde (14).
Ya a fi nales de la década de los sesenta, la privación de sueño, que no es más que prolongar el estado de vigilia, se proponía como tratamiento para la depresión (15). Aun hoy en día es recomendada en aquellos pacientes que por alguna razón no pueden recibir tratamiento farmacológico, como en las mujeres durante el primer trimestre de embarazo.
Cuando se utiliza esta terapia, es importante precisar con detenimiento las características clínicas de la depresión en cada paciente. La privación de sueño puede resultar muy efectiva en aquellos pacientes que mejoran a lo largo del día, aunque pueden obtenerse resultados contradictorios en aquellos con una variación negativa del afecto, que empeoran a medida que avanza el día (14). También es posible que los resultados con este tipo de terapia puedan variar no sólo entre los pacientes, sino también en un mismo paciente, y así resultar efectiva unos días y otros no (14).
Por eso se debe evaluar la efi - cacia de la privación de sueño en días consecutivos y clasificar al paciente como “respondedor” o “no respondedor”. Aproximadamente un 55% de los pacientes con depresión mejoran con la medida de privación de sueño, pero cuando vuelven a normalizar su hábito de dormir, la mejoría puede detenerse y recaer en la enfermedad. Se han visto casos en que tan sólo una siesta corta (15 minutos) puede llevar de nuevo a la aparición de los síntomas depresivos (13,16).
De igual manera, así como algunos pacientes se hacen resistentes al tratamiento farmacológico, puede ocurrir lo mismo con la privación de sueño. En los pacientes en que la privación de sueño resulta efectiva, las recaídas pueden prevenirse alargando de forma brusca el horario de ir a dormir y, luego, en las siguientes noches o cuando se establece la mejoría, retornarlo progresivamente a su horario habitual de sueño (17).
El mecanismo de acción de la privación de sueño no está nada claro, aunque se plantean algunas hipótesis, como una interrupción del sueño MOR (18), una interrupción del sueño no MOR (19), un avance de la fase de los ritmos circadianos (20,21) y un efecto sinérgico de la privación de sueño y la exposición a la luz durante la vigilia (22). Algunos autores han propuesto que la privación de sueño al fi nal de la noche es tan efectiva como una privación total, e incluso más efectiva que la privación durante la primera mitad de la noche, lo que equivaldría a sugerirle al paciente que después de la mitad de la noche debe levantarse y dejar de dormir (23).
Estas observaciones apoyan la tesis de que el sueño MOR está implicado en la depresión. Como el sueño MOR predomina en la segunda mitad de la noche, una supresión de esta fase traería una mejoría en los síntomas. Por otra parte, tal vez esto no explica totalmente el efecto antidepresivo, debido a que una privación de sueño MOR produce una mejoría después de varias semanas y una privación total de sueño lo hace en varios días (24).
Cuando se estudió el efecto de los antidepresivos en el sueño, se sugería que estaba dado por la propiedad de la medicación de inhibir el sueño MOR (25), pero no todos los fármacos poseen esta particularidad y, aun así, son potentes antidepresivos, como nefazodona (26), amineptina (27) y bupropion (28). Se ha propuesto, entonces, combinar la terapia farmacológica con privación de sueño para potenciar el efecto antidepresivo de los fármacos antidepresivos y del litio, pero es una conducta poco conocida o poco indicada por la mayoría de los psiquiatras.
Trastornos afectivos
Depresión
El trastorno del sueño puede llegar a predecir hasta el 47% de los casos de depresión mayor al año y resulta mejor que otras quejas como los pensamientos recurrentes de muerte, los sentimientos de culpa, el retardo psicomotor, las alteraciones del peso, los cambios en el apetito y la fatiga (29).
Aproximadamente un 80% de los pacientes con diagnóstico de depresión presenta alteraciones en sus patrones de sueño. La mayoría de ellos refi eren como queja principal un despertar temprano o insomnio terminal, por lo que despiertan unas horas antes de lo necesario, a diferencia de los pacientes que sufren de ansiedad, cuya queja fundamental es un retraso en la hora de conciliar el sueño (30).
El estudio de Riemann y Voderholzer, en 2003 (31), informa que cuando comienzan a manifestarse las alteraciones del sueño, debe tomarse en consideración que en el paciente aumenta el riesgo de sufrir depresión, y cuando el insomnio persiste, se ha asociado con el inicio de un nuevo episodio depresivo (32).
Las alteraciones del sueño durante la depresión pueden no limitarse tan sólo a la falta de sueño, sino que pueden estar presentes pesadillas, mala calidad de sueño, disminución del tiempo total de sueño y despertares nocturnos frecuentes. Esto puede traer como consecuencia una sensación diurna de somnolencia y fatiga, que puede confundirse con los síntomas propios de la depresión, aun cuando tras una detallada anamnesis los pacientes logran diferenciar la fatiga por falta de sueño de la causada por depresión, cuando aluden a que tienden a tomar la siesta para compensar su deuda de sueño (30).
Un porcentaje menor de pacientes con depresión mayor, sobre todo los adultos jóvenes, se quejan de excesiva somnolencia diurna. En la depresión bipolar, los pacientes también se quejan de insomnio, pero asociado a hipersomnia, aumento de tiempo de sueño, difi cultad para despertar en la mañana y excesiva somnolencia diurna.
Los pacientes con depresión mayor presentan tres tipos de alteraciones fundamentales en la polisomnografía: continuidad del sueño, SOL y sueño MOR (Tabla 1).
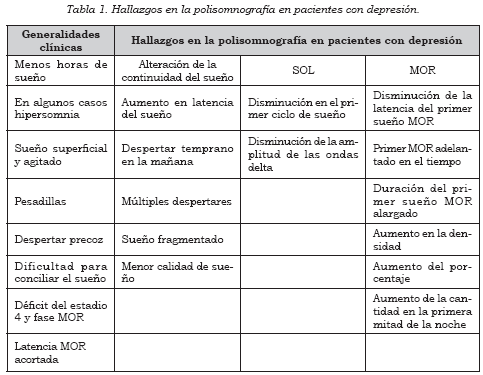
En cuanto a la continuidad del sueño se ha podido apreciar un aumento de la latencia de éste (tiempo transcurrido desde el acostarse hasta el dormirse), frecuentes despertares nocturnos y despertar temprano, lo que trae como consecuencia un sueño fragmentado y una menor calidad de sueño (33).
También ha sido informada en varios estudios una disminución del SOL, aunque no todos la muestran (1). El SOL tiende a disminuir de manera más pronunciada en el primer ciclo de sueño no MOR, cuya consecuencia es un desajuste en los ciclos posteriores durante el resto de la noche (34). En estos pacientes también se puede apreciar una disminución de la amplitud de las ondas delta (fases III y IV).
En las alteraciones relacionas con el sueño MOR, lo primero que llama la atención es la disminución de la latencia del primer MOR, es decir, el primer sueño MOR se adelanta en el tiempo. De la misma forma, la duración del primer sueño MOR se alarga, y se hace más denso. Se nota un aumento de la proporción de los movimientos oculares rápidos y un aumento en el porcentaje de sueño MOR (1,33).
Estas alteraciones del sueño MOR parecen ser más pronunciadas durante el episodio depresivo y tienden a normalizarse durante la fase de recuperación (35). Sin embargo, las alteraciones del sueño permanecen presentes durante la fase eutímica y han sido propuestas como un marcador de los trastornos depresivos en sujetos asintomáticos o en familiares de pacientes con depresión (36). Estas características del sueño se pueden mantener estables y se plantea que en los pacientes ancianos con depresión o demencia se podría establecer el diagnóstico diferencial con base en los patrones de sueño (37,38).
Depresión estacional
La depresión estacional se ha descrito como una enfermedad cuya principal característica es que los pacientes presentan depresión durante el otoño o el invierno y mejoran o presentan hipomanía durante los meses de primavera o verano (39). Las causas de este trastorno son todavía desconocidas, pero se piensa que la falta de luz y las características del ambiente otoñal o invernal pueden ser un factor desencadenante.
El papel de la luz como tratamiento de la depresión es aceptado y ha mostrado una efi cacia mayor que el placebo (40,41), sobre todo la luz de la mañana, la cual parece ser más efectiva que la luz de la tarde (42), aunque todavía no existen estudios concluyentes sobre este tema. Con base en esto se ha propuesto que en la depresión estacional el sistema circadiano endógeno puede estar retrasado con respecto al ciclo de sueño-vigilia, por lo que la luz de la mañana permite el avance del ciclo circadiano endógeno de la temperatura corporal y de las concentraciones de melatonina en el plasma; sin embargo, esta hipótesis no ha podido ser rechazada o aceptada experimentalmente (43-45).
Episodio maniaco
Las alteraciones del sueño y del ritmo circadiano apreciadas en los pacientes con depresión también se han descrito en pacientes con trastorno afectivo bipolar (TAB) durante sus fases depresivas, y a menudo precede un episodio depresivo o maniaco (46).
Durante los episodios de manía del TAB, los pacientes disminuyen su necesidad de sueño y reducen el tiempo total de este. En algunas ocasiones, antes de desencadenarse la crisis maniaca, los pacientes comienzan a dormir menos, por lo que algunos autores han planteado que el cambio de depresión o de eutimia a la manía ocurre durante el sueño (47).
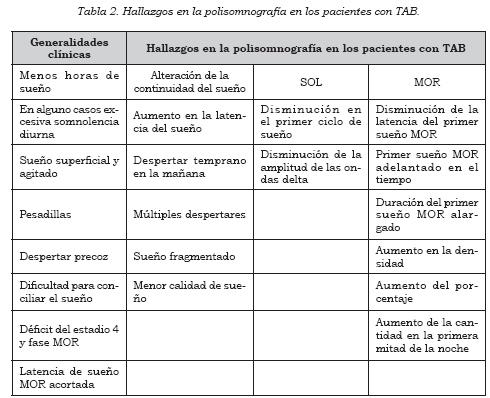
La característica principal del TAB es la disminución en la cantidad total de sueño, con difi cultad para quedarse dormido (Tabla 2). Una vez la persona se duerme, se despierta a las dos o tres horas completamente recuperado y con energía. Al igual que en la depresión, el SOL (estadio III y IV) se ve bastante disminuido, pero las alteraciones del sueño MOR no se han demostrado consistentemente (1).
Trastornos de ansiedad
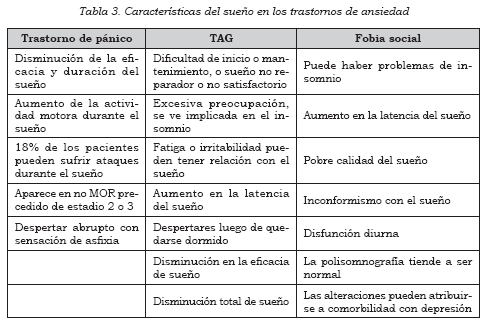
Las características del sueño en los trastornos de ansiedad se muestran en la Tabla 3.
Trastorno de ansiedad generalizada (TAG)
Los pacientes con TAG, generalmente, no pueden apartarse de sus problemas al irse a la cama y se mantienen pensando en ellos a la hora de dormir, lo que les impide relajarse. La alteración del sueño más frecuente es el insomnio de mantenimiento, con una gran difi cultad para quedarse dormidos (insomnio de conciliación o de inicio). Generalmente se quejan de poca calidad de sueño y de un sueño fragmentado (48-49).
El rasgo fundamental de estos pacientes, hallados en la polisomnografía, es un aumento de la latencia del sueño, de más o menos una hora, con un predominio de los estadios superfi ciales del sueño (I y II), disminución del porcentaje de sueño MOR y aumento de la latencia del primer sueño MOR, aunque en algunos casos puede estar dentro de lo normal (48-49).
Trastorno de pánico
Aproximadamente, el 70% de los pacientes con trastorno de pánico se quejan de insomnio de mantenimiento o de inicio, de pobre calidad de sueño o de sueño fragmentado. El ataque de pánico se puede presentar durante el sueño y en pacientes que sufren ataques nocturnos de pánico. Esta característica de la enfermedad puede predisponer al paciente a sufrir una privación crónica de sueño, debido a que desarrolla una ansiedad anticipatoria, con miedo a la hora de ir a dormir y una conducta de evitación ante el sueño, lo que puede propiciar más ataques de pánico en el día (48,50).
En la polisomnografía, al comparar un sujeto con trastorno de pánico con sujetos controles, los primeros presentan una mayor latencia del sueño con una menor calidad de sueño. Hay un incremento en los movimientos durante el sueño que no se correlaciona con la frecuencia de los ataques de pánico en el sueño. Los ataques de pánico tienden a presentarse al fi nal del estadio II o al comienzo del estadio III, y durante el sueño MOR (50, 51).
Trastorno de estrés postraumático (TEPT)
La ansiedad que acompaña al TEPT trae como consecuencia insomnio y despertares frecuentes (Tabla 4). Es frecuente que se encuentren hiperactivos e hipervigilantes, lo que les difi culta dormirse. Uno de los patrones típicos de esta enfermedad es la presencia de pesadillas, que pueden aparecer entre un 59% y un 68% de los pacientes, con experiencias muy vívidas con imágenes de lucha o situaciones de peligro para la vida. En muchas ocasiones el paciente se despierta víctima de la ansiedad, lo que nos indica una relación con el sueño MOR (48,50).

En la polisomnografía, el TEPT se asocia con un aumento en la latencia del sueño, con disminución de la calidad del sueño, con un incremento de los despertares nocturnos, con una menor cantidad total de sueño nocturno, con una disminución del estadio II y con aumento del estadio más superfi - cial del sueño (estadio I). Sobre la alteración del sueño MOR, algunos autores consideran que no se presentan cambios importantes, pero otros, sugieren la existencia de una disminución en la latencia del primer MOR y un aumento en su densidad, lo que explicaría lo intenso de las pesadillas (1,50).
Esquizofrenia
Las alteraciones nocturnas del sueño constituyen una queja común entre los pacientes con esquizofrenia (52,53). Durante la fase de la enfermedad, en la que predominan los síntomas positivos y la agitación, aparecen períodos de disminución de sueño, y al desaparecer la agitación se establece el insomnio (54). El ciclo de sueño-vigilia puede invertirse totalmente, lo que explica que muchos pacientes duermen de día y se mantienen despiertos durante toda la noche.
El insomnio persistente también se presenta durante las exacerbaciones de las crisis psicóticas y puede aparecer antes que las alucinaciones o las ideas delirantes en las recaídas. Los pacientes con esquizofrenia pueden sufrir de alucinaciones hipnagógicas con gran contenido de terror, las cuales son propias de la entrada al sueño, y de pesadillas (54,55).
Cuando la esquizofrenia se da en un paciente con síndrome de apnea durante el sueño, los síntomas psicóticos puede ser más intensos (47). Varios estudios han mostrado la relación entre los síntomas de la esquizofrenia y la polisomnografía, de tal forma que la cantidad de SOL y la propiedad de mantener el sueño se han visto asociadas de manera inversa al tamaño de los ventrículos cerebrales. Estos hallazgos sugieren que una disminución del SOL y un predominio de los síntomas negativos de la esquizofrenia pueden estar relacionados con una disminución del metabolismo cerebral y con la pérdida de volumen o atrofi a cerebral (56).
En 1955, Dement (57) hizo un primer intento de relacionar las alteraciones del sueño MOR y la esquizofrenia. Para ese entonces, el estudio se realizó antes de que los neurolépticos se usaran para tratar la enfermedad. Dement informó sobre una disminución de la latencia del sueño MOR, pero no apreció ningún cambio en la densidad del sueño MOR. Esta alteración, similar a la presentada en los pacientes con depresión, puede deberse a síntomas depresivos en el paciente con esquizofrenia, pero esta afi rmación no ha podido ser demostrada (53).
Aun así, los dos grupos de pacientes comparten los mismos mecanismos neuroquímicos en lo que al sueño se refi ere. Otros autores han encontrado alteraciones en el sueño MOR; sin embargo, esto puede deberse a que la esquizofrenia es una enfermedad dinámica y depende del estado en que se encuentre en ese momento, además de la condición de los neurotransmisores y de si el paciente ha recibido tratamiento farmacológico durante largo tiempo (47).
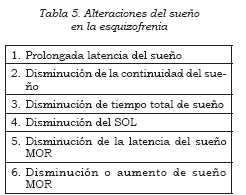
En cuanto a los hallazgos en la polisomnografía, se aprecia una alteración en la continuidad del sueño, con una disminución del SOL, una disminución de la latencia del sueño MOR, un aumento del porcentaje del sueño MOR y una disminución de la cantidad de sueño no MOR (1,47,54,55) (Tabla 5). El uso de antipsicóticos atípicos como la clozapina, la olanzapina y la risperidona mejoran signifi cativamente el tiempo total de sueño a expensas de un aumento del estadio 2; además, se ha visto que la olanzapina y la risperidona pueden aumentar el SOL (55,58,59).
Conclusión
El sueño se ve afectado en los pacientes con trastornos psiquiátricos, e incluso puede en algunos casos predecir una exacerbación de la enfermedad o el inicio de una nueva crisis. Estar al tanto de esto otorga al médico una perspectiva que va más allá de la determinación de los síntomas y signos clásicos de las enfermedades mentales, pues le permite usar un instrumento que se ha ido dejando en segundo plano.
¿Cuántos clínicos sugieren la privación de sueño o la exposición a la luz diurna para los pacientes con depresión o para las pacientes embarazadas con depresión? Aún más, ¿cuántos médicos interrogan a los pacientes sobre sus hábitos o calidad del sueño o si éstos han variado últimamente? Como se ha visto, el sueño presenta características singulares en algunas enfermedades mentales, que puede apreciar el paciente y sus familiares y que se pueden convertir en el primer paso para la prevención de las recaídas.
Agradecimientos
Se agradece al Ministerio Español de Salud, al Instituto de Salud Carlos III, a las Redes Temáticas de Investigación Cooperativa (Retics), RD06/0011(REMTAP).
Referencias
1. Benca RM, Obermeyer WH, Thisted RA, Gillin JC: Sleep and psychiatric disorders. A meta-analysis. Arch Gen Psychiatry. 1992;49(8):651-68;discussion 669-70. [ Links ]
2. Ford DE, Kamerow DB: Epidemiologic study of sleep disturbances and psychiatric disorders. An opportunity for prevention? Jama. 1989;262(11):1479-84. [ Links ]
3. Tan TL, Kales JD, Kales A, Soldatos CR, Bixler EO: Biopsychobehavioral correlates of insomnia. IV: Diagnosis based on DSM-III. Am J Psychiatry. 1984;141(3):357-62. [ Links ]
4. McCall WV, Reboussin BA, Cohen W: Subjective measurement of insomnia and quality of life in depressed inpatients. J Sleep Res. 2000;9(1):43-8. [ Links ]
5. Kales JD, Kales A, Bixler EO, Soldatos CR, Cadieux RJ, Kashurba GJ, Vela- Bueno A: Biopsychobehavioral correlates of insomnia, V: Clinical characteristics and behavioral correlates. Am J Psychiatry. 1984;141(11):1371-6. [ Links ]
6. Silber MH, Ancoli-Israel S, Bonnet MH, Chokroverty S, Grigg-Damberger MM, Hirshkowitz M, Kapen S, Keenan SA, Kryger MH, Penzel T, Pressman MR, Iber C: The visual scoring of sleep in adults. J Clin Sleep Med. 2007;3(2):121-31. [ Links ]
7. Rechtschaffen A, Kales A: A manual of standardized terminology: techniques and scoring system for sleep stages of human subjects. Los Angeles, CA, Brain Research Institute: National Institutes of Health publication 2040 UCLA,. 1968. [ Links ]
8. Dahl RE, Lewin DS: Pathways to adolescent health sleep regulation and behavior. J Adolesc Health. 2002;31(6 Suppl):175-84. [ Links ]
9. Stewart C, Yotolsky SC, Hales RE: Neuropsychiatry and clinical neurosciences. Arlington VA, American Psychiatric Publishing, Inc,. 2002. [ Links ]
10. Costa e Silva JA: Sleep disorders in psychiatry. Metabolism. 2006;55(10 Suppl 2):S40-4. [ Links ]
11. Coleman RM, Roffwarg HP, Kennedy SJ, Guilleminault C, Cinque J, Cohn MA, Karacan I, Kupfer DJ, Lemmi H, Miles LE, Orr WC, Phillips ER, Roth T, Sassin JF, Schmidt HS, Weitzman ED, Dement WC: Sleep-wake disorders based on a polysomnographic diagnosis. A national cooperative study. Jama. 1982;247(7):997-1003. [ Links ]
12. Graw P, Haug HJ, Leonhardt G, Wirz- Justice A: Sleep deprivation response in seasonal affective disorder during a 40-h constant routine. J Affect Disord. 1998;48(1):69-74. [ Links ]
13. Wu JC, Bunney WE: The biological basis of an antidepressant response to sleep deprivation and relapse: review and hypothesis. Am J Psychiatry. 1990;147(1):14-21. [ Links ]
14. Bouhuys AL: Towards a model of mood responses to sleep deprivation in depressed patients. Biol Psychiatry. 1991;29(6):600-12. [ Links ]
15. Wehr TA: Manipulations of sleep and phototherapy: nonpharmacological alternatives in the treatment of depression. Clin Neuropharmacol. 1990;13 Suppl 1:S54-65. [ Links ]
16. Kasper S, Wehr TA: The role of sleep and wakefulness in the genesis of depression and mania. Encephale. 1992;18 Spec No 1:45-50. [ Links ]
17. Riemann D, Konig A, Hohagen F, Kiemen A, Voderholzer U, Backhaus J, Bunz J, Wesiack B, Hermle L, Berger M: How to preserve the antidepressive effect of sleep deprivation: A comparison of sleep phase advance and sleep phase delay. Eur Arch Psychiatry Clin Neurosci. 1999;249(5):231-7. [ Links ]
18. Vogel GW, Vogel F, McAbee RS, Thurmond AJ: Improvement of depression by REM sleep deprivation. New findings and a theory. Arch Gen Psychiatry. 1980;37(3):247-53. [ Links ]
19. Beersma DG, van den Hoofdakker RH: Can non-REM sleep be depressogenic? J Affect Disord. 1992;24(2):101-8. [ Links ]
20. Wehr TA, Wirz-Justice A, Goodwin FK, Duncan W, Gillin JC: Phase advance of the circadian sleep-wake cycle as an antidepressant. Science. 1979;206(4419):710-3. [ Links ]
21. Vollmann J, Berger M: Sleep deprivation with consecutive sleep-phase advance therapy in patients with major depression: a pilot study. Biol Psychiatry. 1993;33(1):54-7. [ Links ]
22. Wehr TA, Rosenthal NE, Sack DA, Gillin JC: Antidepressant effects of sleep deprivation in bright and dim light. Acta Psychiatr Scand. 1985;72(2):161-5. [ Links ]
23. Leibenluft E, Wehr TA: Is sleep deprivation useful in the treatment of depression? Am J Psychiatry. 1992;149(2):159-68. [ Links ]
24. Vogel GW: A review of REM sleep deprivation. Arch Gen Psychiatry. 1975;32(6):749-61. [ Links ]
25. Gillin JC, Wyatt RJ, Fram D, Snyder F: The relationship between changes in REM sleep and clinical improvement in depressed patients treated with amitriptyline. Psychopharmacology (Berl). 1978;59(3):267-72. [ Links ]
26. Armitage R, Yonkers K, Cole D, Rush AJ: A multicenter, double-blind comparison of the effects of nefazodone and fluoxetine on sleep architecture and quality of sleep in depressed outpatients. J Clin Psychopharmacol. 1997;17(3):161-8. [ Links ]
27. Vogel GW, Buffenstein A, Minter K, Hennessey A: Drug effects on REM sleep and on endogenous depression. Neurosci Biobehav Rev. 1990;14(1):49- 63. [ Links ]
28. Nofzinger EA, Reynolds CF, 3rd, Thase ME, Frank E, Jennings JR, Fasiczka AL, Sullivan LR, Kupfer DJ: REM sleep enhancement by bupropion in depressed men. Am J Psychiatry. 1995;152(2):274-6. [ Links ]
29. Eaton WW, Badawi M, Melton B: Prodromes and precursors: epidemiologic data for primary prevention of disorders with slow onset. Am J Psychiatry. 1995;152(7):967-72. [ Links ]
30. Lucchesi LM, Pradella-Hallinan M, Lucchesi M, Moraes WA: [Sleep in psychiatric disorders]. Rev Bras Psiquiatr. 2005;27 Suppl 1:27-32. [ Links ]
31. Riemann D, Voderholzer U: Primary insomnia: a risk factor to develop depression? J Affect Disord. 2003;76(1- 3):255-9. [ Links ]
32. Ohayon MM: Epidemiology of insomnia: what we know and what we still need to learn. Sleep Med Rev. 2002;6(2):97-111. [ Links ]
33. Gann H, van Calker D, Feige B, Cloot O, Bruck R, Berger M, Riemann D: Polysomnographic comparison between patients with primary alcohol dependency during subacute withdrawal and patients with a major depression. Eur Arch Psychiatry Clin Neurosci. 2004;254(4):263-71. [ Links ]
34. Kupfer DJ, Reynolds CF, 3rd, Ulrich RF, Grochocinski VJ: Comparison of automated REM and slow-wave sleep analysis in young and middle-aged depressed subjects. Biol Psychiatry. 1986;21(2):189-200. [ Links ]
35. Kupfer DJ: REM latency: a psychobiologic marker for primary depressive disease. Biol Psychiatry. 1976;11(2):159-74. [ Links ]
36. Thase ME: Depression, sleep, and antidepressants. J Clin Psychiatry. 1998;59 Suppl 4:55-65. [ Links ]
37. Dykierek P, Stadtmuller G, Schramm P, Bahro M, van Calker D, Braus DF, Steigleider P, Low H, Hohagen F, Gattaz WF, Berger M, Riemann D: The value of REM sleep parameters in differentiating Alzheimer’s disease from old-age depression and normal aging. J Psychiatr Res. 1998;32(1):1-9. [ Links ]
38. Szelenberger W, Soldatos C: Sleep disorders in psychiatric practice. World Psychiatry. 2005;4(3):186-90. [ Links ]
39. Rosenthal NE, Sack DA, Gillin JC, Lewy AJ, Goodwin FK, Davenport Y, Mueller PS, Newsome DA, Wehr TA: Seasonal affective disorder. A description of the syndrome and preliminary findings with light therapy. Arch Gen Psychiatry. 1984;41(1):72-80. [ Links ]
40. Wirz-Justice A: Beginning to see the light. Arch Gen Psychiatry. 1998;55(10):861-2. [ Links ]
41. Eastman CI, Young MA, Fogg LF, Liu L, Meaden PM: Bright light treatment of winter depression: a placebocontrolled trial. Arch Gen Psychiatry. 1998;55(10):883-9. [ Links ]
42. Lewy AJ, Bauer VK, Cutler NL, Sack RL, Ahmed S, Thomas KH, Blood ML, Jackson JM: Morning vs evening light treatment of patients with winter depression. Arch Gen Psychiatry. 1998;55(10):890-6. [ Links ]
43. Lewy AJ, Sack RL, Miller LS, Hoban TM: Antidepressant and circadian phase-shifting effects of light. Science. 1987;235(4786):352-4. [ Links ]
44. Avery DH, Dahl K, Savage MV, Brengelmann GL, Larsen LH, Kenny MA, Eder DN, Vitiello MV, Prinz PN: Circadian temperature and cortisol rhythms during a constant routine are phase-delayed in hypersomnic winter depression. Biol Psychiatry. 1997;41(11):1109-23. [ Links ]
45. Thompson C, Childs PA, Martin NJ, Rodin I, Smythe PJ: Effects of morning phototherapy on circadian markers in seasonal affective disorder. Br J Psychiatry. 1997;170:431-5. [ Links ]
46. Hudson JI, Lipinski JF, Keck PE, Jr., Aizley HG, Lukas SE, Rothschild AJ, Waternaux CM, Kupfer DJ: Polysomnographic characteristics of young manic patients. Comparison with unipolar depressed patients and normal control subjects. Arch Gen Psychiatry. 1992;49(5):378-83. [ Links ]
47. Wooten VD, Buysse DJ: Sleep in psychiatric disorders, in Sleep disorders medicine: basic science, technical considerations and clinical aspects. Edited by Chokroverty S. New York, Butterworth-Heinemann,. 1999, pp 573-86. [ Links ]
48. Uhde TW: Anxiety disorders, in Principles and practice of sleep medicine. Edited by Kryger MH, Roth T, Dement WC. Philadelphia, Saunders, W.B.,. 2000, pp 1123-39. [ Links ]
49. Culpepper L: Generalized anxiety disorder in primary care: emerging issues in management and treatment. J Clin Psychiatry. 2002;63 Suppl 8:35- 42. [ Links ]
50. Sheikh JI, Woodward SH, Leskin GA: Sleep in post-traumatic stress disorder and panic: convergence and divergence. Depress Anxiety. 2003;18(4):187- 97. [ Links ]
51. Brown TM, Uhde TW: Sleep panic attacks: a micro-movement analysis. Depress Anxiety. 2003;18(4):214-20. [ Links ]
52. Keshavan MS, Reynolds CF, Kupfer DJ: Electroencephalographic sleep in schizophrenia: a critical review. Compr Psychiatry. 1990;31(1):34-47. [ Links ]
53. Tandon R, Shipley JE, Taylor S, Greden JF, Eiser A, DeQuardo J, Goodson J: Electroencephalographic sleep abnormalities in schizophrenia. Relationship to positive/negative symptoms and prior neuroleptic treatment. Arch Gen Psychiatry. 1992;49(3):185-94. [ Links ]
54. Benson KL, Zarcone Jr VP: Schizophrenia, in Principles and practice of sleep medicine. Edited by Kryger MH, Roth T, Dement WC. Philadelphia, Saunders, W.B.,. 2005, pp 1327-37. [ Links ]
55. Monti JM, Monti D: Sleep in schizophrenia patients and the effects of antipsychotic drugs. Sleep Med Rev. 2004;8(2):133-48. [ Links ]
56. Keshavan MS, Pettegrew JW, Reynolds CF, 3rd, Panchalingam KS, Montrose D, Miewald J, Kupfer DJ: Biological correlates of slow wave sleep deficits in functional psychoses: 31P-magnetic resonance spectroscopy. Psychiatry Res. 1995;57(2):91-100. [ Links ]
57. Dement WC: Dream recall and eye movements during sleep in schizophrenics and normals. J Nerv Ment Dis. 1955;122(3):263-9. [ Links ]
58. Estivill E, de la Fuente V, Segarra F, Albares J: [The use of olanzapine in sleep disorders. An open trial with nine patients]. Rev Neurol. 2004;38(9):829- 31. [ Links ]
59. Gimenez S, Clos S, Romero S, Grasa E, Morte A, Barbanoj MJ: Effects of olanzapine, risperidone and haloperidol on sleep after a single oral morning dose in healthy volunteers. Psychopharmacology (Berl). 2007;. 190(4):507-16. [ Links ]
Recibido para evaluación: 20 de junio de 2007 Aceptado para publicación: 30 de octubre de 2007














