Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Psiquiatría
versão impressa ISSN 0034-7450
rev.colomb.psiquiatr. v.37 n.4 Bogotá out./dez. 2008
Confidencialidad en psicoterapia: estudio exploratorio en psiquiatras colombianos
Confidentiality in Psychotherapy: Exploratory Study among Colombian Psychiatrists
Álvaro Franco1
1 Médico psiquiatra. Magister en Dirección Universitaria. Magíster y doctorante en Bioética. Profesor titular y director de la Especialización en Psiquiatría Infantil y del Adolescente de la Universidad El Bosque, Bogotá, Colombia.
Correspondencia Álvaro Franco Bogotá, Colombia Carrera 20 Nº 127-10 cons. 302 alvarofrancoz@yahoo.com
Recibido para evaluación: 11 de octubre del 2008 Aceptado para publicación: 15 de noviembre del 2008
Resumen
Objetivos: Plantear el dilema ético que surge al romper o no la confidencialidad en situaciones en las cuales el psicoterapeuta se enfrenta al deber de proteger a un tercero (caso Tarasoff). Métodos: Se presenta un estudio exploratorio que utiliza una escala análoga visual, en la cual se plantean 10 supuestos hipotéticos sobre aspectos de la esfera sexual; en esta, 50 psiquiatras expresan su posición frente a situaciones dilema en las que se rompería o no la confidencialidad. Resultados: La tendencia a romper la confidencialidad se encontró claramente definida en situaciones de abuso sexual; en casos en los cuales se debe proteger a un tercero de contaminación con VIH se ubica en la franja de incertidumbre, y el respetar la confidencialidad se halló más frecuentemente en situaciones de infidelidad. Conclusiones: Ante la situación hipotética de proteger a un tercero, los psiquiatras encuestados presentan una marcada dispersión en sus respuestas. Es necesario analizar los casos particulares y revisar la legislación correspondiente.
Palabras clave: confidencialidad, psicoterapia, psiquiatra.
Abstract
Objectives: To bring up the ethical dilemma that arises when confidentiality is broken or not, in situations where the psychotherapist is faced with the obligation of protecting a third party (case Tarasoff). Method: This is an exploratory study using a visual analogue scale, with 10 hypothetical assumptions about aspects of sexual life. Here 50 psychiatrists express their position on dilemmatic situations in which they would or would not break confidentiality. Results: The tendency to break confidentiality was clearly defined in situations of sexual abuse. Cases in which a third person must be protected from HIV contamination hover on the fringe of uncertainty, and in situations of infidelity confidentiality is frequently respected. Conclusions: In the hypothetical situation of protecting a third person, surveyed psychiatrists have marked dispersion in their responses. It is necessary to analyze particular cases and to review the corresponding legislation.
Key words: Confidentiality, psychotherapy, psychiatry.
Introducción
El presente artículo es una propuesta de reflexión ante una situación dilemática, en la cual una persona (o usuario) en psicoterapia plantea la necesidad de mantener en confidencialidad absoluta su condición de VIH positivo; él, en las primeras sesiones, manifiesta que ha tenido relaciones sin protección con una pareja identificable, de esta manera se da una situación denominada Tarasoff II, en la cual el terapeuta tiene el deber de notificar al tercero sobre los riesgos a los que puede estar sometido.
Existen variadas respuestas a este dilema, de acuerdo con la concepción teórica desde la cual se analice; la revisión de cada una de ellas se sale de los alcances del presente trabajo, por lo tanto, se trabajará con uno de los modelos que originan el proceso en la toma de decisiones, la racionalidad dilemática.En éste se plantea un problema teórico basado en diez supuestos hipotéticos.
Excepciones a la confidencialidad
El caso Tarasoff
En otoño de 1976, durante un paseo universitario, Tatiana Tarasoff besó a Prosenjiit Poddar; éste, al interpretar dicha acción como un acto de compromiso que al pasar los días no se dio, desencadenó en sí una situación emocional grave que lo llevó a consultar el centro de salud mental de la Universidad de California, donde le confió al psiquiatra su intención de matar a Tatiana. Ante esta situación, el terapeuta (residente) notificó a la Policía y Poddar fue detenido; el supervisor (docente), preocupado por la violación de la confidencialidad, vetó la recomendación y ordenó que todas las notas relacionadas con el tratamiento de Poddar se destruyesen, dos meses después Poddar ejecutó su amenaza (1-3). La familia de Tatiana demandó a la Universidad de California por negligencia; luego de 14 meses de deliberaciones, el tribunal de California falló:
Un médico o un psicoterapeuta que tenga razones para pensar que un paciente pueda dañar o matar a alguien, debe ponerlo en conocimiento de la víctima potencial, los familiares o amigos de la víctima o de las autoridades. (1)
Así, el caso Tarasoff se convirtió en paradigmático en cuanto a las excepciones al mantenimiento de la confidencialidad, en las relaciones terapéuticas. En 1982, el tribunal dictó un segundo fallo (Tarasoff II), en el cual se ampliaba el fallo anterior, el deber de avisar, con un nuevo deber, el de proteger (1,4). Esta nueva situación muestra una gran tensión entre los derechos de los pacientes a su privacidad y la necesidad de proteger a terceros, lo que afecta directamente la relación entre el psicoterapeuta y sus pacientes, al perderse eventualmente la confianza para expresar sus sentimientos, fantasías, emociones e ideas en las sesiones. También es fácil comprender que, en ocasiones, resulta difícil establecer con precisión la claridad o potencialidad de llevar a cabo las amenazas.
La pregunta en relación con la extensión por similitud a los casos de infecciones por VIH surge paralela a la epidemia del sida, también al inicio de los años ochenta. Se estudian, básicamente, tres aspectos relacionados (5):
1. Discriminación a personas VIH positivas.
2. Registro estatal obligatorio por parte del Estado, con el fin de limitar su propagación.
3. Límites de la confidencialidad (tema que abordo en el presente artículo).
En consulta psiquiátrica atendemos a personas que presentan algunas de las siguientes condiciones, en las cuales aplica el anterior numeral:
1. Varón bisexual; su compañera no conoce esta tendencia.
2. Joven hemofílico, quien, por temor a perder a su novia, prefiere no decirle que es VIH positivo, a pesar de tener relaciones sexuales con ella.
3. Relaciones ocasionales o sexo casual con desconocidos sin importar el género, a pesar de ser conscientes de tener el virus.
4. Amantazgo (relación extraconyugal persistente en el tiempo) de personas casadas; donde una de ellas está infectada y se niega a informar o tomar medidas con el fin de prevenir el contagio.
5. Adicto a la heroína, VIH positivo, que induce a consumir por primera vez a un(a) compañero(a) utilizando la misma jeringa.
6. Personas que fueron víctimas de violación, a quienes no se les practicó de manera apropiada la prueba de VIH (por ejemplo, al tomar Elisa en vez de carga viral en las primeras semanas que siguieron al acceso carnal violento), y, sin saberlo, pueden estar contaminando a otros.
Límites de la confidencialidad en personas con VIH (+)
Al surgir los estudios sobre la causalidad del sida se encuentran los grupos poblacionales más afectados, identificados como (4H): homosexuales, hemofílicos, heroinómanos y personas de etnia afroamericana, en especial haitianos.
Los primeros conforman un fuerte grupo de presión social, con marcadas influencias políticas y económicas en los Estados Unidos. En 1980 habían logrado el retiro de la homosexualidad como trastorno en las clasificaciones psiquiátricas (DSM III) (6), y quedó sólo la llamada homosexualidad egodistónica, que, a su vez, fue retirada en 1987 con la llegada del DSM III-R (7). También fue clara su influencia en buscar el respeto a la confidencialidad: "Los portavoces de grupos de alto riesgo de infección por VIH han exigido una estricta protección a la confidencialidad" (5).
De esta manera, se inician debates éticos interesantes, por ejemplo: a. Políticas estatales: tanto la vida privada como el control de infecciones son cruciales en la salud pública. La pregunta central es: ¿deben existir leyes de notificación obligatoria del sida? (5-10).
b. Investigación: en la comprensión del síndrome como enfermedad infectocontagiosa se hace necesario desenmascarar la cadena de contactos sexuales de las personas con sida.
c. Psicoterapia: es claro que la confidencialidad de un diagnóstico se mantiene, pero, ¿se debe romper cuando un tercero puede ser contaminado por un paciente nuestro? (exigencia de confidencialidad frente al deber de advertir de forma oportuna y eficaz a un tercero identificable o Tarasoff II).
Psicoterapia cognitiva en personas VIH positivas
Dentro del contexto de un proceso psicoterapéutico de corte cognitivo (11-14) se afrontan este tipo de situaciones en diferentes etapas. Se inicia con una fase psicoeducativa, en la cual se abordan aspectos de la vida sexual, en especial los relacionados con el sexo seguro, centrándose en el uso del condón. Se les invita a ver documentación en la red, provenientes de fuentes apropiadas. A manera de ejemplo: Si el preservativo fue bien utilizado desde el inicio hasta el final de la relación sexual penetrativa, no hay riesgo de adquirir el VIH. Una persona infectada puede tener relaciones sexuales con otras personas siempre y cuando se proteja de una nueva infección con el VIH y de infectar a la otra persona. Algunas veces conocemos a las personas con las que nos vamos a la cama, pero no su pasado sexual. Usando preservativo no corremos riesgos. (15)
La terapia cognitiva, en metaanálisis reciente (16), ha mostrado ser la de mayor efectividad para el manejo de pacientes con VIH. Durante las sesiones se les confronta con la necesidad de informar a terceros sobre su condición, y, de no surgir espontáneamente esta opción, el psicoterapeuta procede a persuadir a su paciente, señalándole con argumentos la importancia de hacerlo. Si el paciente se resiste, se le informa al internista que sigue el caso para buscar una intervención conjunta. En esta consulta habitualmente se dialoga sobre la posibilidad de contaminar a otros, y se tocan aspectos como la carga viral, el uso o no de condón y otras informaciones que conozca el médico de cabecera y que puedan ser de utilidad.
Normalmente, el parámetro que más pesa es la carga viral. Ésta, al ser superior a 5.000, sumada a la información que se ha tenido de relaciones sin protección, y teniendo la posibilidad real de contactar al tercero implicado, indica que lo más adecuado es decirle al paciente que uno se ve en la obligación de romper la confidencialidad, con el fin de que esta pareja sea consciente de los riesgos que está asumiendo.
Planteamientos hipotéticos
Tomar una posible solución con base en supuestos hipotéticos ha sido y continúa siendo frecuente en la historia de la ética; de hecho, Kohlberg (17) estructuró el desarrollo moral en tres niveles de razonamiento, según la relación entre el yo y las reglas y expectativas morales de la sociedad, teniendo en cuenta la respuesta de estudiantes de diferentes edades ante dilemas que, hoy diríamos, son clara competencia de la bioética (caso Hans).
Es decir, se reduce la toma de decisiones a la elección entre dos polos; por ejemplo, si se respeta el deber de proteger a un tercero (Tarasoff II), por encima de la confidencialidad reclamada por un paciente, se califica la conducta como apropiada, pues cumple con un principio, aun cuando esta decisión se tome alejada de cualquier análisis contextual. Para Gracia (18), esto obedece a una concepción derivada de la racionalidad dilemática.
Escala análoga visual
Para efectos del presente estudio se diseñó una escala análoga visual de carácter exploratorio sobre diez situaciones de la esfera sexual reproductiva, que, con cierta frecuencia, se nos plantean en la práctica psicoterapéutica. Se realizó prueba piloto con residentes de tercer año de psiquiatría de la Universidad El Bosque, la cual permitió realizar los ajustes necesarios en cuanto a la técnica para administrar y puntuar la escala, así como la claridad en los ítems propuestos; se encontraron buenas características psicométricas. Como parámetros para una escala de 10 cm, el umbral para 'no de acuerdo' es inferior a 3 cm y 'muy de acuerdo' es superior a 7 cm, entre 3 y 7 cm se considera 'incertidumbre'. Es importante resaltar que los fines de esta escala son exclusivamente exploratorios.
Este tipo de escala es definida por Rodríguez y Lopera (19) como:
El proceso de construcción consiste en definir el fenómeno, establecer dos valores extremos y opuestos, por ejemplo, completamente de acuerdo y completamente en desacuerdo y luego unir esos dos extremos mediante una línea. El sujeto tiene la posibilidad de marcar un punto que se acerque al extremo que él considere pertinente.
Así, se convierte para la investigación cualitativa en una herramienta común de medición de la percepción de las personas a diferentes fenómenos de características continuas (20,21). El investigado expresa, de esta manera, un ordenamiento ante categorías diferentes de un constructo definido (22) (romper o no la confidencialidad).
Estudio exploratorio
Metodología: estudio descriptivo transversal, tipo serie de casos. Sujetos participantes: muestra por conveniencia de 50 psiquiatras, tomada entre algunos de los psiquiatras colombianos que asistieron al Congreso de Psiquiatría de Estados Unidos, celebrado en Washington en mayo de 2008, y en el caso clínico mensual de psiquiatría infantil, el 13 de mayo de 2008.
Resultados: como resumen de los hallazgos tenemos que la escala fue respondida por 50 psiquiatras; de ellos (27 mujeres y 23 hombres); con edades en un rango de 27 a 82 años; con un promedio de 39,4 años, y una desviación estándar de 12,36. Representan de manera proporcional psicoterapeutas experimentados y jóvenes (Cuadro 1).
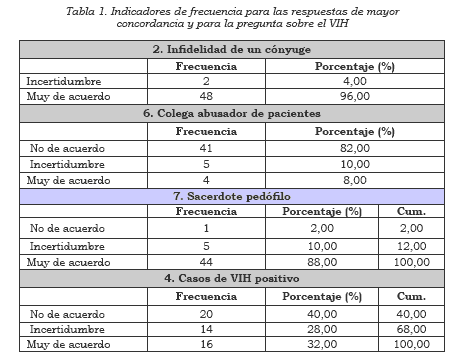
De la serie de datos queremos destacar (Tabla 1) que la mayor concordancia de respuestas se obtuvo en la pregunta 2, infidelidad de un cónyuge con 9,26, para la opción de respetar confidencialidad. En la opción de romper la confidencialidad fue más frecuente en la pregunta 6, colega abusador de pacientes, con 1,7, y en la 7, sacerdote pedófilo, con 1,84; es importante recordar que al no romper la confidencialidad en estos casos se incurre en el delito por complicidad, debido a la falta de denuncia. La pregunta 4, que sirvió de base a esta escala acerca de romper la confidencialidad en casos VIH (+), obtuvo un promedio de 4,52, ubicándose en la franja de incertidumbre, y observamos una marcada dispersión (Tabla 1).
Consideraciones legales
Es necesario tener en cuenta el contexto legal en Colombia. Para los efectos de la situación tratada, se revisa el marco jurídico del secreto médico y de la legislación sobre el sida en nuestro país.
Sigilo profesional
1. Normatividad no vinculante: El secreto médico está incluido en el 'Juramento hipocrático': "Guardaré silencio sobre todo aquello que en mi profesión, o fuera de ella, oiga o vea en la vida de los hombres que no deba ser público, manteniendo estas cosas de manera que no se pueda hablar de ellas" (23).
2. Constitución Nacional (24): "Artículo 74. Todas las personas tienen derecho a acceder a los documentos públicos salvo los casos que establezca la ley. El secreto profesional es inviolable".
3. Leyes: Ley 23 de 1981 (25) Art. 37. Entiéndase por secreto profesional médico aquello que no es ético o lícito revelar sin justa causa. El médico está obligado a guardar el secreto profesional en todo aquello que por razón del ejercicio de su profesión haya visto, oído o comprendido. [Salvo en los casos contemplados por disposiciones legales].
Sobre este artículo existe nota de vigencia. El aparte indicado entre corchetes fue declarado exequible por la Corte Constitucional, mediante Sentencia C-264-96 del 13 de junio de 1996, pero sólo en relación con las hipótesis contenidas en el artículo 38 de la misma ley, y con las salvedades que se establecen en los numerales siguientes.
Art. 38. Teniendo en cuenta los consejos que dicte la prudencia, la revelación del secreto profesional se podrá hacer: al enfermo, en aquello que estrictamente le concierne o convenga; a los familiares del enfermo, si la revelación es útil al tratamiento; a los responsables del paciente, cuando se trate de menores de edad o de personas mentalmente incapaces; a las autoridades judiciales o de higiene y salud, en los casos previstos por la ley; a los interesados cuando por defectos físicos irremediables o enfermedades graves infecto-contagiosas o hereditarias se pongan en peligro la vida del cónyuge o de su descendencia.
Art. 39. El médico velará porque sus auxiliares guarden el secreto profesional.
Legislación colombiana sobre sida
El Decreto 559 de 1991 (26) contiene los aspectos éticos y legales para el manejo del sida, según las recomendaciones de la Organización Mundial de la Salud. El Decreto 1543 de 1997 (27) se refiere específicamente, en tres de sus artículos, a la confidencialidad. En particular, el artículo 34 se ciñe literalmente a lo contemplado en la Ley 23 de 1981.
Artículo 20. Información de casos: en desarrollo del sistema de información epidemiológico, todas las personas naturales o jurídicas, públicas o privadas del sector salud, estarán obligadas a notificar los casos de infección por el Virus de Inmunodeficiencia Humana (VIH), el Síndrome de Inmunodeficiencia Adquirida (SIDA) y defunción a causa de esta enfermedad, así como de otras Enfermedades de Transmisión Sexual (ETS), a las Direcciones Territoriales de Salud, so pena de ser sancionadas de conformidad con las normas pertinentes y sin perjuicio de que puedan llegar a incurrir en el delito de violación de medidas sanitarias consagradas en el Código Penal. El secreto profesional no podrá ser invocado como impedimento para suministrar dicha información.
Artículo 32. Deber de la confidencialidad. Las personas integrantes del equipo de salud que conozcan o brinden atención en salud a una persona infectada por el Virus de Inmunodeficiencia Humana (VIH), asintomática o sintomática, están en la obligación de guardar sigilo de la consulta, diagnóstico, evolución de la enfermedad y de toda la información que pertenezca a su intimidad. Artículo 34. Revelación del secreto profesional. Por razones de carácter sanitario, el médico tratante, teniendo en cuenta los consejos que dicta la prudencia, podrá hacer la revelación del secreto profesional a: [...] [los mismos del art. 38 de la Ley 23 de 1981].
Para los alcances del presente trabajo, la pregunta que encierra el cuestionamiento sobre la ruptura de la confidencialidad la contiene la información pública sobre VIH, en la página web colombiana de la OMS (28):
¿Si uno sabe que alguien está infectado tiene que decirlo? No. El Decreto 1543 de 1997 contempla la confidencialidad como un derecho al paciente infectado con el VIH, es decir, que nadie puede o debe revelar su condición, excepto cuando esta persona está poniendo a otros en condición de adquirir el virus.
Como podemos observar, el marco jurídico es contradictorio y muy relativista, pues las excepciones que contempla no permiten tomar posiciones en casos en los cuales se presenten demandas al médico por mantener o romper la confidencialidad. Es de anotar que prima la Constitución, donde la confidencialidad es protegida.
Discusión
De las diferentes fuentes consultadas sobre el planteamiento de la discusión bioética, Bayer y Gostin, en "Legal and Ethics Issues Relating to AIDS", lo plantean de la siguiente manera:
La importancia de la confidencialidad en el encuentro clínico se deriva de dos fuentes muy distintas. Por razones morales, el respeto a la dignidad y la autonomía del paciente exige que sea inviolable la información que proporciones suponiendo que está protegida de otras personas [...] Desde el punto de vista pragmático la confidencialidad es esencial para que el paciente pueda ser sincero. (29)
La otra cara del dilema está representada por posiciones como la del G. Gillett, profesor de ética médica neozelandés:
Se requiere la consideración de la ética de la divulgación de la información del paciente más allá de la relación terapéutica, el conflicto entre el respeto por la autonomía y la protección del daño, y la ética de la intervención en la cara de incertidumbre. (30)
A partir de estos dos planteamientos antagónicos hay que tomar posiciones, no sólo por psiquiatras y psicoterapeutas, sino, también, por bioeticistas y comunidad en general. Un interesante estudio recientemente publicado en el BJME (31) tiene como objetivo determinar en qué condiciones los laicos y los profesionales de la salud consideran aceptable que un médico viole la confidencialidad para proteger a la esposa de un paciente con una enfermedad de transmisión sexual (ETS). Muestra cómo el concepto de violación de la confidencialidad para proteger a la esposa de enfermedades de transmisión sexual se vio favorecida más por los laicos que por los psicólogos y los médicos (media puntuaciones 12, 9 y 3, respectivamente, en una escala de 0-22).
Otras metodologías se desarrollan desde diferentes perspectivas; entre ellas tenemos algunas teóricas, como el estudio de los valores profesionales básicos, la naturaleza de las profesiones y la justificación de distintas obligaciones profesionales. Aunque los médicos tienen una obligación profesional para evitar el peligro público, no es honorable violar la confidencialidad (32). Desde el pragmatismo encontramos el análisis de casos; éstos pueden ser estudiados desde diferentes perspectivas. El principialismo propuesto por Beauchamp y Childress (33) es el que más elementos genera, particularmente, al enfrentar los principios de respeto a la autonomía (confidencialidad del paciente), con el de justicia y beneficencia (protección a terceros); sin embargo, estudios como el de Huprich SK (34) y colaboradores muestran, con la presentación de dos opiniones, cómo cada una de ellas conduce a conclusiones diferentes acerca de si el terapeuta debe informar a la pareja sexual de un paciente VIH (+).
En el futuro surgirán nuevos trastornos en los cuales se presenten dilemas frente al deber de proteger a terceros; sin embargo, hay que conocer los antecedentes, en especial de la extensión del caso Tarasoff (35-37).
Conclusiones
El principal objetivo de este estudio es mostrar la posición de un grupo de colegas ante el dilema de romper o no la confidencialidad en psicoterapia, cuando se trata de proteger a un tercero y no ha sido posible persuadir al paciente de que sea él mismo quien le cuente a su pareja sexual la condición de VIH (+). Una posición aproximada viene en la legislación colombiana, donde encontramos protección firme a la confidencialidad, considerando algunas excepciones, lo que resalta la importancia de conocer el contexto de cada una de estas situaciones. Por último, se requieren nuevos estudios en nuestro medio para conocer la opinión de los pacientes respecto a esta temática.
Agradecimientos
A María Nelcy Rodríguez, César Sánchez Vergara y Carlos Gómez-Restrepo, por la revisión y las recomendaciones.
Referencias
1. Kaplan A, Sadok V. Sinopsis de psiquiatría. Buenos Aires: Waverly Hispánica; 2004. [ Links ]
2. Beauchamp T, Childress J. Principios de ética biomédica. Barcelona: Masson; 1999. [ Links ]
3. Knight J. Divided loyalties in mental healthcare. En: Encyclopedia of Bioetichs. 3th ed. New York: Macmillan Reference; 2004. [ Links ]
4. Ainslie D. Principlims. En: Encyclopedia of Bioetichs. 3th ed. New York: Macmillan Reference; 2004. [ Links ]
5. Bayer R, Gostin L. Legal and ethics issues relating to AIDS. Boletín de la Oficina Sanitaria Panamericana (OSP) 1990;108(5-6):473-88. [ Links ]
6. American Psychiatric Association (APA). Diagnostic and Statistical Manual of Mental Disorders III (DSM III). Washington: American Psychiatric Association (APA); 1980. [ Links ]
7. American Psychiatric Association APA. Diagnostic and Statistical Manual of Mental Disorders III-R (DSM III-R). Washington: American Psychiatric Association (APA); 1987. [ Links ]
8. Paget DZ. HIV/AIDS and the legislature: an international comparison AIDS Care. 1998. URL disponible en: http://www.ingentaconnect.com/content/ routledg/caic. [ Links ]
9. Gostin L. Public Health strategies for confronting AIDS. JAMA. 1989;261:1621-30. [ Links ]
10. Colombia, OPS-OMS. Enfermedades de notificación obligatoria. URL disponible en: http://www.col.ops-oms. org/sivigila/Indicadores/ [ Links ]
11. Beck J. Terapia cognitiva, conceptos básicos y profundización. Barcelona: Gedisa Editorial; 2000. [ Links ]
12. Southam M, Gerow F, et al. Cognitive behavioural therapy with children and adolescents. ClinNorth Am 1997;6. [ Links ]
13. Kaplan A, Sadok V. Sinopsis de psiquiatría. Buenos Aires: Waverly Hispánica; 2004. [ Links ]
14. Franco A, Botero D. Psicoterapias cognitivas en niños y adolescentes. En: Chaskel R, Franco A, Piñeros S. Temas de psiquiatría infantil. Bogotá: Universidad El Bosque, Panamericana; 2006. [ Links ]
15. Unión Europea. Delegación de la Comisión Europea para Colombia y Ecuador. Preguntas y respuestas sobre la infección por VIH/sida y sobre la transmisión materno-infantil del VIH. [Internet] 2008 [acceso: 25 de septiembre de 2008]. Disponible en http://www.unicef.org.co/pdf/VIH.pdf. [ Links ]
16. Crepaz N, Passin WF. Meta-analysis of cognitive-behavioral interventions on HIV-positive persons' mental health and immune functioning. Health Psychol. 2008;27(1):4-14. [ Links ]
17. Kohlberg L. Psicología del desarrollo moral. Bilbao: Desclée de Brower; 1992. [ Links ]
18. Gracia D. Fundamentaciones de la bioética. En: Como arqueros al blanco. Bogotá: El Búho; 2004. [ Links ]
19. Rodríguez M, Lopera J. Conceptos básicos de validación de escalas en salud mental. CES Medicina. 2002;16(3):31-9. [ Links ]
20. Bermúdez M, Ruiz JG. Variables, medición y fuentes de error. En: Ruiz A. Investigación clínica, epidemiología clínica aplicada. Bogotá: CEJA, Pontificia Universidad Javeriana; 2001. [ Links ]
21. Gómez C, Ospina MB. Adaptación y validación de escalas. Investigación clínica. Epidemiología clínica aplicada. Bogotá: CEJA; 2001. [ Links ]
22. Mora E, Torres C, Aponte JC. El proceso de selección de una escala en salud: aplicación directa o validación. En: Puerta G, Piñeros S, Franco A. Temas de psiquiatría infantil. Bogotá: Universidad El Bosque, Kimpres; 2006. [ Links ]
23. Colegio Médico de Chile. Juramento hipocrático [Internet]. 2008 [acceso: 25 de septiembre de 2008]. Disponible en http://www.colegiomedico. cl/%C3%89tica/Documentos/Jurame ntoHipocr%C3%A1tico/tabid/149/Default. aspx. [ Links ]
24. Colombia. Constitución Política. URL disponible en: http://www.secretariasenado. gov.co/leyes/CONS_P91. HTM. [ Links ]
25. Colombia. Ley 23 de 1981 [Internet], 1981 [acceso: 25 de septiembre de 2008]. Disponible en http://www.medicosgeneralescolombianos.com/ LEY%2023%20DE%201981.doc. [ Links ]
26. Colombia, Ministerio de Salud. Decreto 559 de 1991. [Internet], 1991 [acceso: 25 de septiembre de 2008]. Disponible en http://www.onusida.org.co/decreto. htm. [ Links ]
27. Colombia, Ministerio de Salud. Decreto 1543 de 1997 MPS. [Internet], 1997 [acceso: 25 de septiembre de 2008]. Disponible en http://www.dafp.gov. co/leyes/D1543_97.HTM. [ Links ]
28. Organización Panamericana de la Salud. VIH/sida [Internet]. 2008 [acceso: 25 de septiembre de 2008]. Disponible en http://www.col.ops-oms.org/vertema. asp?minidecs=161. [ Links ]
29. Bayer y Gostin. Legal and ethics issues relating to AIDS. Bull Pan Am Health Organ. 1990;24(4):454-68. [ Links ]
30. Gillett G. The moral philosopher's view: The victim should decide. BMJ. 1995;311:1620. [ Links ]
31. Guedj M, Muñoz T, Sastre E, Mullet P. Do french lay people and health professionals find it acceptable to breach confidentiality to protect a patient's wife from a sexually transmitted disease? J Med Ethics 2006;32:414-9. [ Links ]
32. Kipnis K. A defense of unqualified medical confidentiality. Am J Bioeth. 2006;6(2):7-18. [ Links ]
33. Beauchamp T, Childress J. Principios de ética biomédica. Barcelona: Masson; 1999. [ Links ]
34. Huprich SK. Divergent ethical perspectives on the duty-to-warn principle with HIV patients. Ethics Behav 2003;13(3):263-78. [ Links ]
35. Chenneville T. Tarasoff and HIV: some considerations for therapists. Focus 2007;22(5):5-8. [ Links ]
36. Lowenthal D. Case studies in confidentiality. J Psychiatr Pract 2002;8(3):151- 9. [ Links ]
37. Kachigian C, Felthous AR. Court responses to Tarasoff statutes. J Am Acad Psychiatry Law 2004;32(3):274-6. [ Links ]
Conflicto de interés: El autor niega cualquier conflicto de interés en este artículo.















