Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Psiquiatría
Print version ISSN 0034-7450
rev.colomb.psiquiatr. vol.38 no.3 Bogotá July/Sept. 2009
Delírium: incidencia y características clínicas y epidemiológicas en un hospital universitario
Delirium: Incidence and Clinical and Epidemiological Characteristics in a Teaching Hospital
Diana Restrepo Bernal1, Carlos Cardeño Castro2, Lina Páramo Duque3, Sigifredo Ospina Ospina4, Jorge Calle Bernal5
1Médica psiquiatra. Fellow en Psiquiatría de Enlace, Pontificia Universidad Javeriana, Bogotá, Colombia. Psiquiatría de Enlace en el Hospital Universitario San Vicente de Paúl, Medellín, Colombia. Psiquiatría de Enlace en el Hospital Universitario San Ignacio, Bogotá, Colombia.
2Médico psiquiatra de Enlace. MSc. en Farmacología. Psiquiatría de Enlace en el Hospital Universitario San Vicente de Paúl, Medellín, Colombia. Profesor asistente y coordinador de Psiquiatría de Enlace, en la Universidad de Antioquia, Medellín, Colombia.
3Médica psiquiatra. Psiquiatría de Enlace en el Hospital Universitario San Vicente de Paúl, Medellín, Colombia.
4Médico microbiólogo epidemiólogo, Departamento de Epidemiología, Hospital Universitario San Vicente de Paúl, Medellín, Colombia.
5Médico psiquiatra. Profesor asistente de Psiquiatría de Enlace en la Universidad de Antioquia, Medellín, Colombia.
Correspondencia Carlos Cardeño Castro Servicio de Psiquiatría Hospital Universitario San Vicente de Paúl Bloque 4, calle 64 No. 51D-154 Medellín, Colombia ccardeno@une.net.co
Recibido para evaluación: 2 de abril del 2009 Aprobado para publicación: 3 de julio del 2009
Resumen
Introducción: El delírium es un trastorno neuropsiquiátrico frecuente en el hospital. Es un estado de conciencia anormal que altera la cognición, en especial la orientación y la atención. Se considera una complicación del cuidado hospitalario susceptible de prevención. Objetivos: Determinar la incidencia y el perfil clínico y epidemiológico del delírium en un hospital universitario en Medellín, Colombia. Método: Se realizó un estudio descriptivo prospectivo de corte transversal. Se evaluaron pacientes mayores de 18 años de edad para determinar la presencia de delírium y las variables sociodemográficas y clínicas relacionadas. Resultados: Se evaluaron 421 pacientes, de los cuales 29 cumplieron con los criterios diagnósticos de delírium según la CAM y los criterios diagnósticos del DSM-IV-TR. La proporción de incidencia de delírium fue 6,9%. El 62,1% de los pacientes con delírium eran hombres y la edad promedio fue de 64 años. Los subtipos motores fueron mixto, hiperactivos, hipoactivos, y el 6,9% no tuvo alteración motora. En el 86,2% de los pacientes el delírium fue debido a múltiples etiologías. El promedio de días de hospitalización fue de 37. El delírium fue identificado por los médicos tratantes en el 75,9% de los pacientes. Hubo mejoría en el 59%, y 13,8% de los identificados fallecieron durante la hospitalización. Conclusiones: El delírium es una condición clínica frecuente en el hospital general que se asocia con mayor estancia hospitalaria y mortalidad elevada.
Palabras clave: delírium, incidencia, epidemiología.
Abstract
Introduction: Delirium is a frequent and serious acute neuropsychiatric syndrome with core features of inattention and global cognitive dysfunction. Delirium can be considered a hospital care complication which might be prevented. Objectives: To determine the incidence and epidemiological profile of delirium in a teaching hospital in Medellin, Colombia. Method: A transversal section descriptive prospective study was carried out. Patients over 18 years of age were assessed to determine the presence of delirium and related clinical and sociodemographic features. Results: 421 patients were studied of whom 29 met the diagnostic criteria for delirium according to CAM, and the diagnostic criteria of DSM-IV-TR. The delirium incidence proportion was 6.9%. 62.1% of patients with delirium were male and the average age was 64 years. Motor subtypes were mixed, hyperactive, hypoactive, and 6.9% had no motor disturbance. In 86.2% of the patients delirium was due to multiple etiologies. The average days of hospitalization were 37 days. Delirium was identified by treating pysicians in 75.9% of the patients. Of these, 59% improved and 13.8% died during hospitalization. Conclusion: Delirium is a frequent clinical condition in the general hospital associated with an extended stay at the hospital and high mortality.
Key words: Delirium, incidence, epidemiology.
Introducción
El delírium es uno de los problemas clínicos de mayor antigüedad en la medicina. Existen descripciones (1) hechas hace 2.500 años por Hipócrates. Este trastorno neuropsiquiátrico, considerado por algunos más un síndrome que un trastorno unitario (2), por la amplia variedad de etiologías que lo pueden desencadenar, aparece con frecuencia en pacientes hospitalizados, especialmente ancianos y con déficit cognoscitivo preexistente.
Se caracteriza por una alteración generalizada de la cognición, en especial de la orientación y la atención, pero también abarca un conjunto de síntomas no cognoscitivos relativos a la conducta motora, el ritmo sueñovigilia, el pensamiento, el lenguaje, la percepción y el afecto.
También se caracteriza por un comienzo agudo, en horas o días, y una evolución fluctuante; la gravedad de los síntomas se exacerba y disminuye a lo largo de un período de 24 horas (3). El término delírium tradicionalmente ha descrito un síndrome transitorio y reversible; sin embargo, la experiencia clínica y la investigación reciente han mostrado que puede ser crónico y dejar secuelas permanentes. En el anciano el delírium puede iniciar una cascada de eventos que permite declive funcional, pérdida de independencia, institucionalización y finalmente la muerte.
Si bien la patofisiología no es comprendida en su totalidad y diferentes mecanismos patogénicos pueden originarse en una amplia variedad de situaciones clínicas, los hallazgos actuales sugieren que el efecto secundario de medicamentos, inflamación y estrés agudo pueden contribuir a la disrupción de la neurotransmisión y, finalmente, a su desarrollo (4). Los rápidos avances en neuroimagen ofrecen nuevos métodos para elucidar los mecanismos del delírium.
Si bien pocos estudios han usado imagen funcional para estudiar los cambios en el delírium, un estudio que empleó la tomografía computarizada por emisión de fotón único (SPECT, por su sigla en inglés) encontró hipoperfusión frontal y parietal en la mitad de los pacientes (5). La resonancia nuclear magnética (RNM) puede ser útil para evaluar la integridad de la barrera hematoencefálica y su papel en el desarrollo de delírium. Además, el uso de nuevos marcadores en las tomografías por emisión de positrones (PET, por su sigla en inglés) y SPECT pueden contribuir a estudiar la actividad de los receptores colinérgicos y dopaminérgicos (6).
Múltiples factores de riesgo se han asociado con el delírium (7,8). Su presencia es un factor de mal pronóstico clínico, predice un descenso en la cognición y en el funcionamiento global (9-11), un incremento en los costos de los servicios de salud (12,14), mayor estancia hospitalaria y la necesidad de institucionalizar a los pacientes.
La mortalidad intrahospitalaria asociada con el delírium oscila entre 10% y 65%, dependiendo de la edad y del diagnóstico al ingreso (15). Si bien se conceptualiza como un trastorno agudo y transitorio, una proporción significativa de pacientes continúa con síntomas 6 a 12 meses luego del alta. Un nuevo diagnóstico de demencia puede seguir una hospitalización que se asoció a delírium (16). Este es calificado como una complicación y un marcador del cuidado y seguridad hospitalaria que reciben los pacientes (14,17,18).
Algunos estudios indican que la detección y tratamiento precoz del delírium mejora el pronóstico de los pacientes. Con intervenciones protocolizadas se ha logrado reducir su incidencia en un 30%-40% (19- 21). La estrategia Hospital Elder Life Program (HELP) (22) busca prevenir el delírium y mejorar el cuidado hospitalario de los ancianos. Incluye medidas para orientar a los pacientes; vigilar la nutrición, los líquidos y el sueño; promover movilización, y proveer adaptación visual y auditiva para los pacientes con alteración sensorial. Las estrategias farmacológicas profilácticas han sido utilizadas con aceptable respuesta y prevención de la aparición de casos de delírium. El haloperidol ha mostrado reducir la severidad de los síntomas, su duración y la estancia hospitalaria (23).
La investigación futura buscará comprender mejor la influencia de factores genéticos, cognitivos y de reserva cerebral en aquellos pacientes que desarrollan delírium. Desde la perspectiva patofisiológica, se enfocará en comprender la asociación entre demencia y delírium, y los biomarcadores se perfeccionarán para contribuir al diagnóstico clínico y a estimar el riesgo de desarrollarlo.
En Latinoamérica, algunos estudios han establecido la incidencia de delírium. Villalpando-Berumen (24), en México, estudió pacientes mayores de 60 años de edad y encontró una incidencia del 12%. En Argentina, Regazzoni y cols. (25) hallaron una incidencia del 12% en pacientes hospitalizados mayores de 70 años. En Colombia se han recopilado los siguientes datos: Franco (26,27) encontró que el diagnóstico de delírium tuvo una frecuencia del 8,3% en pacientes ingresados al hospital general por cualquier causa. Rincón y cols. (28) revelaron una incidencia del delírium en la unidad de cuidados intensivos del 7,3%. Entre tanto, Palacio y Velásquez (29), en Medellín, en el Hospital Universitario San Vicente de Paúl (HUSVP), en 1990, estudiaron la incidencia y prevalencia de delírium en el servicio de urgencias y hallaron un 9,12%. En este último estudio la causa más común fue trauma craneoencefálico.
El HUSVP tiene el principal servicio de psiquiatría de enlace del área y no cuenta con estudios que hayan establecido la frecuencia y el perfil epidemiológico de los pacientes que desarrollan delírium hospitalario. El propósito de este estudio fue determinar la proporción de incidencia de delírium y los factores clínicos y epidemiológicos relacionados con los casos en pacientes adultos hospitalizados en salas generales del HUSVP.
Materiales y métodos
Se realizó un estudio descriptivo, prospectivo, de corte trasversal. La población de referencia estuvo constituida por los pacientes mayores de 18 años de edad, de ambos sexos, hospitalizados en el HUSVP entre septiembre y diciembre de 2008. De todos los pacientes evaluados, se incluyeron en el análisis epidemiológico a quienes recibieron diagnóstico de delírium mediante los instrumentos de medición. Se tuvieron como criterios de exclusión los siguientes ítems: falta de información en las variables requeridas para el estudio, negativa del representante legal para la participación en el estudio, estado inconsciente, hospitalización en cuidados intensivos o unidades de cuidados especiales, presencia de delírium al momento de ingreso por urgencias o consulta externa del Hospital, pacientes ya incluidos como casos de delírium en otra sala y los pacientes que se encontraban hospitalizados en la sala de salud mental.
La recolección de la muestra se dividió en dos etapas. En la primera se preguntó a las enfermeras de la sala por los pacientes que en el transcurso del día hubieran tenido alteraciones comportamentales que pudieran corresponder a delírium. Posteriormente se procedió a evaluar a cada de esas personas con la escala Confussion Assesment Method (CAM) (30), la cual consideró indicativo de delírium si en la segunda parte del instrumento los dos primeros ítems más uno del tercero o el cuarto fueron positivos.
En la segunda parte de la recolección de la muestra, a quienes tuvieron la CAM positiva se les invitó a participar en el estudio, previa firma del consentimiento informado por parte de uno de sus familiares. Se recolectó la información en el formato especial diseñado para el proyecto, utilizando la información de la historia clínica, el personal de enfermería y la familia. Además de esto, se evaluó a los pacientes con la escala Delirium Rating Scale (DRS-R-98), validada por Franco y cols. (31).
En los casos dudosos se evaluó a los pacientes 24 horas después con los 13 primeros ítems de la DRS-R-98, que están hechos para medir la severidad. En los casos en los que el paciente presentaba delírium y no se había interconsultado, se dejó una nota escrita al médico tratante para que se hiciera la solicitud de evaluación a psiquiatría de enlace. Se tomó como punto de corte para el diagnóstico de delírium por DRS-R-98 un valor de 14 o más.
Además, se calculó la proporción de incidencia, expresada en porcentajes, y para los factores asociados con delírium se calcularon las frecuencias absolutas y relativas de cada una de las categorías de las variables. Para la clasificación de los subtipos de delírium desde el punto de vista de la actividad motriz, se tuvieron en cuenta los ítems de la DRS-R-98, que miden esta actividad del paciente. El análisis estadístico se llevó a cabo con el paquete SPSS versión 11.0.
El protocolo y el consentimiento informado fueron evaluados y aprobados por el Comité de Ética y por el de Investigaciones del HUSVP. Se consideró que la investigación es un proyecto de riesgo mínimo y que no se realizó una intervención que pusiera en peligro la seguridad del paciente.
Resultados
Se estudiaron 421 pacientes distribuidos en 27 salas de hospitalización; de estos, 29 pacientes cumplieron con los criterios diagnósticos de delírium, para una proporción de incidencia del 6,9%. Respecto a este grupo se realizó el análisis epidemiológico. De la muestra analizada, 62,1% (18) fueron del sexo masculino. En el 96,5% (28), el diagnóstico se hizo por escala DRS-R-98 mayor de 14 y en un caso por entrevista clínica. El promedio de edad de los pacientes con delírium fue de 64 años (mínima 26 y máxima 87). En el 75,8% (22) de los pacientes, el delírium lo había identificado alguno de los médicos tratantes al momento de la evaluación.
El promedio de estancia de estos pacientes fue de 37 días (DE 42,5). Para el 51,7% (15) de los pacientes el médico tratante solicitó interconsulta a psiquiatría, para el 31% (9) se inició tratamiento farmacológico y para el 17,3% (5) no se tomó ninguna conducta. En el 86,2% (25) de los pacientes la etiología del delírium se clasificó como múltiple, de acuerdo con el Manual diagnóstico y estadístico de los trastornos mentales (DSM-IV-TR), en el 6,9% (2), como debida a la abstinencia a sustancias, y en el 6,9% (2), como enfermedad médica.
El 58,6% (17) de los pacientes presentó mejoría del delírium en su evolución clínica. El 24,1% (7) cursaba con delírium en el momento del alta. El 13,8% (4) falleció cuando aún tenían síntomas de delírium y en uno no se obtuvo datos de su evolución. En relación con el subtipo motor: el 37,93% (11) fue mixto; el 24,13% (7), hiperactivo; el 31,33% (9), hipoactivo, y un 6,9% (2) no tuvo alteración motora. El 38% (11) de los pacientes requirió inmovilización (Tabla 1).
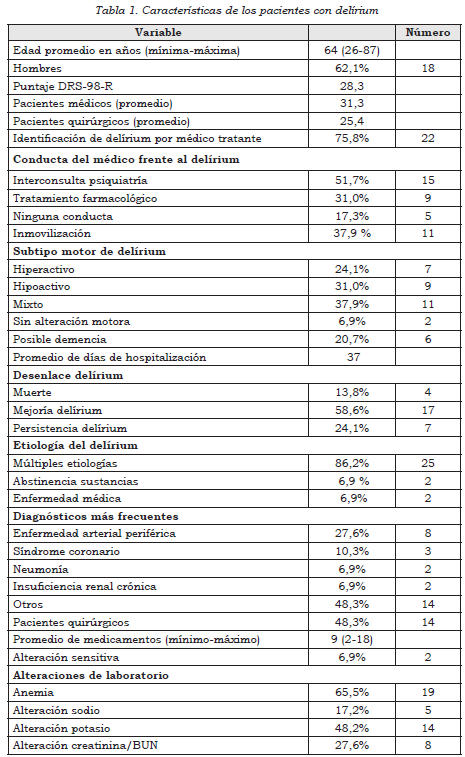
El diagnóstico más frecuente en los pacientes con delírium fue enfermedad arterial obstructiva crónica, en el 27,6% (8) de ellos; seguida por síndrome coronario, en el 10,3% (3) de ellos, y neumonía, en el 6,9% (2). Otros diagnósticos encontrados fueron insuficiencia renal crónica, septicemia, cáncer, fractura de cadera, quemadura y epilepsia (Figura 1).
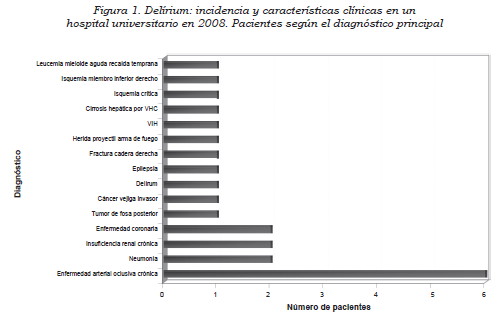
En el 20,7% (6) de los pacientes era probable la presencia de demencia por antecedentes médicos y familiares. De los pacientes incluidos, el 65,5% (19) tuvo hemoglobina baja; el 31% (9), hiponatriemia; el 3,4% (1) hipernatriemia; el 13,8% (4), hiperpotasemia, el 17,24% (5); hipopotasemia, el 31% (9); creatinina elevada, el 27,6% (8); BUN elevado, el 27,6% (8); hiperglucemia, el 3,4% (1), e hipoglucemia. El promedio de medicamentos que recibía el paciente al momento del diagnóstico fue 9 (mínimo 2 y máximo 18). Los medicamentos más frecuentemente encontrados fueron: enoxaparina, 55% (16); haloperidol, 45% (13); metoprolol, 31% (9); furosemida, 20,7% (6); metoclopramida, 20,7% (6); trazodona, 13,8% (4); tramal, 13,8% (4), y ranitidina, 10,3% (3) (Figura 2).
Se encontró dependencia a alcohol en el 6,9% (2) de los pacientes y a nicotina en el 6,9% (2). Los pacientes con tratamiento médico representaron el 51,7% (15) de la muestra, obtuvieron un promedio en el puntaje total de la escala DRS-98-R de 31,3 (DE=7,5), y los pacientes quirúrgicos fueron el 48,3% (14), con un puntaje promedio en el total de la DRS-R-98 de 25,4 (DE=8). De los pacientes quirúrgicos, seis tuvieron delírium hiperactivo; cuatro, hipoactivo; tres, mixto, y uno estuvo sin alteración motora. La cirugía más frecuente fue de vascular periférico, en siete pacientes. Otras fueron cirugía ortopédica, en tres pacientes; cirugía cardiovascular, en dos, y los restantes con un paciente cada una: abdominal, neurocirugía, torácica y cirugía plástica.
Discusión
En este estudio se buscó la incidencia de delírium y los factores epidemiológicos asociados en un hospital general, pues múltiples grupos han buscado establecer esto, pero con diferentes metodologías. Los criterios y los instrumentos empleados para diagnosticar delírium difieren ampliamente en los estudios realizados. Los diferentes hallazgos pueden explicarse por decisiones como el momento elegido para buscar la presencia de delírium (ingreso al hospital, en salas de hospitalización), si el tamizaje se realiza en un solo momento o como un seguimiento o las personas que identifican delírium. La incidencia encontrada en otros estudios va del 4% al 29% (32-34). La proporción de incidencia encontrada en nuestro estudio fue de 6,8%; esta baja incidencia puede explicarse porque se incluyeron pacientes menores de 65 años.
La edad de los pacientes con delírium estuvo comprendida entre los 26 y los 89 años con una edad promedio de 64 años. Esto indica que la edad promedio de los pacientes de nuestro estudio es menor que la edad de la mayoría de los estudios que evalúan este problema clínico, donde esta edad promedio oscila entre 68,8 años y 84,8 años (21,35-38). De acuerdo con los grupos etáreos atendidos en el HUSVP, en el 2008, el 19% de los pacientes fueron de 60 o más años (Figura 3), es decir, 79 de los 421 pacientes estudiados. Si tenemos 18 pacientes con delírium en este grupo de edad, la incidencia estimada de delírium corregida por edad en este grupo de edad sería del 22,78%.
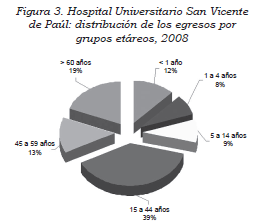
Esto puede estar relacionado con la expectativa de vida de cada país y la distribución de la pirámide poblacional (en los egresos del HUSVP, en el 2007, la población mayor de 60 años fue el 18%). La población colombiana tiene una expectativa de vida 72,5 años y la población mayor de 65 años es el 5,4% de la población; esto contrasta con Estados Unidos, donde la edad promedio es 77,1 años (39). La edad mediana en Estados Unidos es 37,8 años y en Colombia el promedio de edad es de 29,4 años.
La población en Colombia mayor de 60 años es el 9% de la población y en Estados Unidos los mayores de 64 años son el 12,9% de la población. En Canadá, la expectativa de vida al nacer es de 80 años y el 12,4% de la población es mayor de 65 años. Otro aspecto importante es la prevalencia de demencia luego de los 65 años. La prevalencia ajustada de demencia en la población de Estados Unidos mayor de 65 años fue de 9,6% para todas las demencias y del 6,5% para la demencia de Alzheimer (40).
Se han descrito tasas similares en otros estudios en Estados Unidos, así como en el estudio EURODEM, que incluyó 10 ciudades europeas (41). En estos estudios la proporción de pacientes ancianos con demencia aumenta con la edad y aproximada mente se duplica cada cinco años; por esta razón, la prevalencia de la demencia para los pacientes de 85 años o más es de 31,2% (42).
Múltiples estudios han identificado diferentes factores de riesgo para el delírium (43-45). El sexo masculino ha sido asociado con mayor riesgo de desarrollarlo (46- 48). En este estudio se encontró un 62% de los pacientes del sexo masculino. La comorbilidad de delírium con demencia fue explorada en nuestro estudio y se encontró un 20,7% de pacientes con probable demencia. Esta última es el factor de riesgo más fuertemente asociado con delírium. El odds ratio (OR) acumulativo para demencia encontrado en el artículo de revisión de factores de riesgo para delírium de Elie y cols. (49) fue de 5,2 (95% CI: 4,2- 6,3). Otros estudios han encontrado delírium y demencia en rangos que oscilan entre 6,4% y 75% (37,50).
El delírium es un factor de riesgo independiente de mortalidad intrahospitalaria (51) (OR: 4,13; p<0,001) e incrementa en 11% la mortalidad por cada 48 horas con delírium (52), similar al cáncer, la falla cardiaca, la edad, la inmovilidad y las bajas concentraciones de albúmina. La muerte intrahospitalaria asociada con el delírium varía en un amplio rango entre 6,1% y 62%. Entre tanto, la mortalidad intrahospitalaria de delírium postoperatorio está entre 4% y 13%, similar a la de infarto agudo de miocardio y septicemia (53). En este estudio la mortalidad fue de 13,8%.
El desenlace de los pacientes con delírium en este estudio muestra que más de la mitad de ellos mejoró del delírium al momento del alta hospitalaria; sin embargo, en una cuarta parte de ellos aún persistía. La enfermedad médica es el segundo factor de riesgo con asociación más fuerte con el desarrollo de delírium luego de demencia. Nueve de doce estudios encontraron asociación en la revisión sistemática de factores de riesgo para delírium de Elie y cols. (49), con un OR de 3,8 (95% CI: 2,2-6,6). La asociación de medicamentos con la aparición de delírium es el segundo factor de riesgo más estudiado; no obstante, en la revisión de Elie y cols. (49) sólo seis de 13 artículos encontraron asociación.
La forma diversa como se mide esta variable limita el análisis. En nuestro estudio, los pacientes tenían nueve medicaciones en promedio. Numerosos parámetros bioquímicos han sido estudiados en el delírium. La relación BUN-creatinina y las anormalidades en el sodio y el potasio son las más frecuentemente reportadas. La anormalidad del sodio en el estudio de Foy y cols. (54) y Koponen y cols. (55) se asoció con un OR de 2,2 (95% CI: 1.3-4,0). En nuestro estudio, el 65,5% de los pacientes tenían anemia; el 31%, hiponatriemia, y el 31%, hipopotasiemia.
Otro factor de riesgo evaluado con frecuencia es la alteración visual y auditiva, con un OR ligeramente mayor para la alteración auditiva de 1,9 frente al 1,7 (95% CI: 1,4-2,6; 1,2-2,3), según Elie y cols. (49). En nuestro estudio, el 6,8% tuvo alteración auditiva o visual. El abuso de alcohol ha sido identificado como un factor con fuerte asociación a delírium, con un OR de 3,3 (95% CI: 1,9-5,5); en nuestro estudio, sólo 3,4% de los pacientes identificados con delírium tenían asociado alcohol como causa de este.
En cuanto a cirugías, tipo de cirugías y anestesia, existen numerosas investigaciones que han buscado esta asociación. Marcantonio y cols. (44) demostraron que cirugía torácica no cardiaca y de aneurisma aórtico eran factores de riesgo; además, la cirugía de fractura de cadera y la derivación (bypass) coronaria se han asociado frecuentemente con delírium. En nuestro estudio. 16 pacientes tuvieron cirugía y 13 tuvieron tratamiento exclusivamente médico.
Se ha intentado clasificar el delírium de acuerdo con las alteraciones motoras que lo acompañen, la posibilidad clínica de clasificarlo en subtipos y de que esto pueda relacionarse con la neuropatogenia, el tratamiento y el pronóstico asociado. En nuestro estudio, la fenomenología y la severidad del delírium fue evaluada con la DRS-R-98, un escala que cuenta con dos ítems que miden el grado de agitación o retardo psicomotor.
Otros estudios han evaluado los subtipos motores del delírium utilizando la DRS-98 (56,57). Existe controversia acerca de los subtipos de delírium; por ejemplo, Lawlor y cols. (58) sugieren que los subtipos no son estables en el tiempo y que estas variaciones pueden ocurrir en períodos de 24 horas e incluso de días. En un estudio reciente hecho por Meagher y cols. (59), que incluyó 100 pacientes con delírium, 30% fueron hipoactivos; 22%, mixtos; 26%, hiperactivos, y 17%, estuvieron sin síntomas motores.
El subtipo de delírium también se ha asociado con mortalidad. Algunos han propuesto que el delírium hipoactivo es menos detectado y se asocia con mayor mortalidad. En nuestro estudio, los pacientes que fallecieron tenían subtipo mixto e hipoactivo en igual proporción. En un estudio realizado por Kiely y cols. (60), todos los subtipos motores (hipoactivo, hiperactivo y mixto) tuvieron un elevado riesgo de muerte durante el año siguiente al alta hospitalaria; característica más elevada en el subtipo hipoactivo, cuando se comparó con el grupo de pacientes con delírium que no tuvo alteraciones motoras
El puntaje promedio de la DRSR- 98 en nuestro grupo fue de 28,4 (DE: 8,4) y un puntaje en la escala de severidad de 22,9 (DE: 7,9). En un estudio realizado por Meagher y cols. (61), que incluyó 100 pacientes a los cuales se les evaluó la fenomenología del delírium con la DRS-98, el puntaje promedio fue 21,1 (DE: 5,5) y un puntaje de severidad de 16,6 (DE: 5,5).
En el paciente anciano hospitalizado, la presencia de delírium se ha asociado con mayor estancia hospitalaria, incluso cuando se controla la severidad de la enfermedad (62). En un estudio realizado por Saravay y cols. (63), los autores encontraron que las alteraciones mentales del delírium precedían la aparición de los problemas comportamentales, que eran los responsables de la prolongación de la estancia hospitalaria.
Esta identificación temprana del delírium puede ser útil, porque las intervenciones que se instauren tempranamente para corregir los problemas comportamentales disminuirían la estancia hospitalaria, que en pacientes con delírium excede en 13 días el tiempo estimado de hospitalización (64).
El tiempo de identificación era importante para intervenir los síntomas de delírium y prevenir los problemas conductuales asociados con la prolongación de la estancia hospitalaria. En este estudio el promedio de días de hospitalización de los pacientes fue de 37 días, lo cual está dentro de los rangos de 9,9 días a 42,7 días de otros estudios. Para nuestro Hospital, esta estancia supera los 11 días promedio para el general de la población hospitalaria del 2008 (65).
En nuestro estudio se encontraron múltiples diagnósticos médicos, lo que se explica por el hecho de tratarse de un hospital general, donde convergen pacientes con diversas patologías; sin embargo, llama la atención que el 27,6% (8) de los pacientes presentaban enfermedad arterial periférica. Dentro de la evaluación de factores de riesgo para delírium preoperatorios, la enfermedad arterial fue encontrada en un estudio de Rudolph y cols. (66) como un factor de riesgo independiente para el desarrollo de delírium.
El escaso reconocimiento que tienen los médicos y enfermeras del delírium ha sido identificado por los investigadores como un serio problema (67). En cuidados intensivos, donde la vigilancia de los pacientes es estrecha, sólo el 35% de aquellos que presentan delírium son identificados (68). En nuestro estudio observamos que más de la mitad de los casos de delírium (51,7%) fueron identificados por el médico tratante, lo cual significa una mayor sensibilidad para detectar el síndrome; pero en menos de la tercera parte de los pacientes (31%) se inició tratamiento farmacológico específico.
Este estudio tiene como fortalezas que fue realizado en el ambiente de un hospital general y se incluyeron pacientes de múltiples especialidades, lo cual aproxima a la práctica cotidiana; que los pacientes incluidos son en la mayoría menores de 65 años de edad y estos constituyen una población que usualmente no se representa en los estudios de delírium, y que se tuvo cuidado en el diagnóstico del delírium, para lo cual el evaluador era psiquiatra experto en el uso de la escala DRS-R-98, en los criterios DSM-IV-TR.
No obstante, las limitaciones que deben reconocerse son que los pacientes sólo se evaluaron una vez, ya que por el carácter fluctuante de los síntomas de delírium, no es posible aseverar que no existieron pacientes con síntomas subsindrómicos en el momento de la entrevista. En el diagnóstico de demencia sólo se emplearon la sospecha clínica y los antecedentes familiares. Desde el diseño se planteó que las salas de cuidados especiales e intensivos no se incluyeran y por la literatura se conoce que estos ambientes tienen una alta incidencia de delírium; además, en el HUSVP estas representan el 15% de las camas hospitalarias. Por último, al no hacer un seguimiento de los pacientes en la evaluación, no es posible determinar la resolución completa de los síntomas antes del alta. Este concepto se hizo por evaluación retrospectiva del registro de la historia clínica.
Conclusiones
El presente estudio demuestra una proporción de incidencia para delírium en el HUSVP de la ciudad de Medellín del 6,9%. En la muestra de los pacientes con esta patología se encontró una estancia hospitalaria superior a la promedio de la Institución. La enfermedad arterial oclusiva crónica parece representar un riesgo mayor para el desarrollo de delírium, ya que en este grupo de pacientes se encontró una frecuencia mayor de casos.
El conocimiento actual en torno al delírium se basa fundamentalmente en estudios que han evaluado población anciana, donde es más frecuente. Es escasa la información médica acerca del delírium en el paciente menor de 65 años de edad, que es el que se acerca más a los pacientes colombianos, si se tiene en cuenta la distribución de la población.
Cabe preguntarse si el comportamiento del delírium en menores de 65 años es similar a lo descrito hasta ahora en la literatura médica y si los datos actuales, procedentes de cohortes con promedios de edades superiores, es extrapolable a la población más joven. Por lo tanto, con el dominio de estos aspectos será posible realizar intervenciones mucho más adaptadas a las necesidades locales. Los datos registrados en este trabajo sugieren la necesidad de continuar una línea de investigación en delírium, que es un tema que no pierde vigencia ni pertinencia dentro del contexto de la psiquiatría hospitalaria.
Referencias
1. Lipowski ZJ. Delirium: acute confusional status, in clinical features, course, and outcome. New York: Oxford University Press; 1990. p. 54-70. [ Links ]
2. Trzepacz PT, Wise M. Neuropsychiatric aspects of delirium. Arlington: American Psychiatric Press; 1997. p. 44 7-70. [ Links ]
3. Trzepacz P, Meagher DJ. Delírium. En: Levenson J (editor). Tratado de medicina psicosomática. Barcelona: Ars Medica; 2006. p. 146-161. [ Links ]
4. Fong TG, Tulebaev SR, Inouye SK. Delirium in elderly adults: diagnosis, prevention and treatment. Nat Rev Neurol. 2009;5(4):210-20. [ Links ]
5. Fong TG, Bogardus ST Jr, Daftary A, Auerbach E, Blumenfeld H, Modur S, et al. Cerebral perfusion changes in older delirious patients using 99mTc HMPAO SPECT. J Gerontol A Biol Sci Med Sci. 2006;61(12):1294-9. [ Links ]
6. Alsop DC, Fearing MA, Johnson K, Sperling R, Fong TG, Inouye SK. The role of neuroimaging in elucidating delirium pathophysiology. J Gerontol A Biol Sci Med Sci. 2006;61(12):1287-93. [ Links ]
7. Elie M, Cole M, Primeau FJ, Bellavance F. Delirium risk factors in elderly hospitalized patients. J Gen Intern Med. 1998;13(3):204-12. [ Links ]
8. MCCusker J, Cole M, Abrahamowicz M, Han L, Podoba JE, Ramman-Haddad L. Enviromental risk factors for delirium in hospitalized older people. J Am Geriatr Soc. 2001;49(10):13 27-34 . [ Links ]
9. Francis J, Kapoor WN. Delirium in hospitalized elderly. J Gen Intern Med. 1990;5(1):65-79. [ Links ]
10. O'Keeffe S, Lavan J. The prognostic significance of delirium in older hospital patients. J Am Geriatr Soc. 1997;45(2):174-8. [ Links ]
11. Cole MG, Primeau FJ. Prognosis of delirium in elderly hospital patients. CMAJ. 1993; 149(1):41-6. [ Links ]
12. Inouye SK. Predisposing and precipitating factors for delirium in hospitalized older patients. Dement Geriatr Cogn Disord. 1999;10(5):393-400. [ Links ]
13. Cole MG, Primeau FJ, Elie LM. Delirium: prevention, treatment, and outcome studies. J Geriatr Psychiatry Neurol. 1998;11(3):126-37;157-8. [ Links ]
14. Inouye SK, Schlesinger MJ, Lydon TJ. Delirium: a symptom of how hospital care is failing older persons and a window to imporove quality of hospital care. Am J Med. 1999;106(5):565-73. [ Links ]
15. Fick DM, Agostini JV, Inouye SK. Does delirium superimposed on dementia: a systematic review. J Am Geriatr Soc. 2002;50(10):1723-32. [ Links ]
16. Rahkonen T, Luukkainen-Markkula R, Paanila S, Sivenius J, Sulkava R. Delirium episode as a sign of undetected dementia among community dwelling elderly subjects: a 2 year follow up study. J Neurol Neurosurg Psychiatry. 2000;69(4):519-21. [ Links ]
17. Williamson JW. Formulating priorities for quality assurance activity. Description of a method and its application. JAMA, 1978; 239(7):631-7. [ Links ]
18. National Quality Measures Clearinghouse. Agency for Healthcare research and Quality [Internet]. Rockville, MD: National Quality Measures Clearinghouse. [Citado: 2009 mar 26]. Disponible en: http://www.qualitymeasures.ahrq.gov/. [ Links ]
19. Cole MG, Primeau FJ, Bailey RF, Bonnycastle MJ, Masciarelli F, Engelsmann F, et al. Systematic intervention for elderly inpatients with delirium a randomized trial. CMAJ. 1994;151(7):965-70. [ Links ]
20. Gustafson Y, Brannstrom B, Berggren D, Ragnarsson JI, Sigaard J, Bucht G, et al. A geriatric-anesthesiologic program to reduce confusional status in elderly patients treated for femoral neck fractures. J Am Geriatr Soc. 1991;39(7):655-62. [ Links ]
21. Cole MG, McCusker J, Bellavace F, Primeau FJ, Bailey RF, Bonnycastle MJ, et al. Systematic detection and multidisciplinary care of delirium in older medical inpatients a randomized trial. CMAJ. 2002;167(7):753-59. [ Links ]
22. Inouye SK. The Hospital elder Life Program (HELP) [Internet]. Boston: Yale University School of Medicine, Hospital elder Life Program (HELP); [Citado: 2009 mar 26]. Disponible en: http://www.hospitalelderlifeprogram.org. [ Links ]
23. Kalisvaart KJ, de Jonghee JF, Bogaards MJ, Vreeswijk R, Egberts TC, Burger BJ, et al. Haloperidol prophylaxis for elderly hip-surgery patients at risk for delirium: a randomized placebocontrolled study. J Am Geriatr Soc. 2005;53(10):1658-66. [ Links ]
24. Villalpando-Berumen JM, Pineda-Colorado AM, Palacios P, Reyes-Guerrero J, Villa AR, Gutierrez-Robledo LM. Incidence of delirium, risk factors, and long-term survival of elderly patients hospitalized in a medical specialty teaching hospital in Mexico City. Int Psychogeriatr. 2003;15(4):325-36. [ Links ]
25. Regazzoni CJ, Aduriz M, Recondo M. Acute confusión síndrome in the hospitalized elderly. Medicina (B Aires). 2000;60(3):335-8. [ Links ]
26. Franco JG, Toro AC, Escobar LM. Psiquiatría de enlace: Descripción de las interconsultas en una clínica universitaria. Rev Méd Chile. 2009;13 7(1):133 -5. [ Links ]
27. Franco JG, Gómez PE, Ocampo MV, Vargas A, Berrios DM. Prevalencia de trastornos psiquiátricos en pacientes medicoquirúrgicos hospitalizados en la Clínica Universitaria Bolivariana de Medellín. Colomb Med. 2005;36(3): 186-93. [ Links ]
28. Rincon HG, Granados M, Unutzer J, Gomez M, Duran R, Badiel M, et al. Detection and treatment of anxiety, depression, and delirium in the adult critical care unit psychosomatics. 2001;42(5):391-6. [ Links ]
29. Palacio CA, Velásquez JF. Síndrome confusional agudo en un servicio de urgencias. [Tesis de grado]. Medellin: Universidad de Antioquia; 1990. 63 p. [ Links ]
30. Inouye, SK, van Dyck CH, Alessi CA, Balkins S, Siegal AP, Horwitz RI. Clarifying confusion: the confusion assessment method. A new method for detection of delirium. Ann Intern Med. 1990;113(12):941-8. [ Links ]
31. Franco JG, Mejía MA, Ochoa SB, Ramírez LF, Bulbena L, Trzepacz PT. Escala revisada para valoración del delirium (DRS-R-98): adaptación colombiana de la revisión española. Actas Esp Psquiatr. 2007;35(3):170-75. [ Links ]
32. Rockwood K. The occurrence and duration of symptoms in elderly patients with delirium. J Gerontol. 1993;48(4): M162-6. [ Links ]
33 . O'Keeffe ST, Lavan JN. Clinical significance of delirium subtypes in older people. Age Ageing. 1999;28(2):11 5-9. [ Links ]
34. Inouye SK, Charpentier PA. Precipitating factors for delirium in hospitalized elderly persons. Predictive model and interrelationship with baseline vulnerability. JAMA. 1996; 275(11):852-7. [ Links ]
35. Laurila JV, Pitkala KH, Strandberg TE, Tilvis RS. The impact of different diagnostic criteria on prevalence rates for delirium. Dement Geriatr Cogn Disord. 2003;16(3):156-62. [ Links ]
36. Uwakwe R. Psychiatric morbidity in elderly patients admitted to nonpsychiatric wards in a general/teaching hospital in Nigeria. Int J Geriatr Psychiatry. 2000;15(4):346-54. [ Links ]
37. Bourdel-Marchasson I, Vincent S, Germain C, Salles N, Jenn J, Rasoamanarivo E, et al. Delirium symptoms and low dietary intake in older inpatients are independent predictors of institutionalization: a 1-year prospective population-based study. J Gerontol A Biol Sci Med Sci. 2004;59(4):350-4. [ Links ]
38. Cameron DJ, Thomas RI, Mulvihill M, Bronheim H. Delirium: a test of the Diagnostic and Statistical Manual III criteria on medical inpatients. J Am Geriatr Soc. 1987;35(11):1007-10. [ Links ]
39. Oficina de Censos de Estados Unidos [Internet]. 2006. [Citado 2009 jul 14]. Disponible en: http://www.hospitalelderlifeprogram.org. [ Links ]
40. Breitner JC, Wyse BW, Anthony JC, Welsh-Bohmer KA, Steffens DC, Norton MC, et al. APOE-epsilon4 count predicts age when prevalence of AD increases, then declines: the Cache County Study. Neurology. 1999;53(2):321-31. [ Links ]
41. Lobo A, Launer LJ, Fratiglioni L, Andersen K, Di Carlo A, Breteler MM, et al. Prevalence of dementia and major subtypes in Europe: a collaborative study of population-based cohorts. Neurology. 2000; (suppl 5):4-9. [ Links ]
42. Lobo A, Saz P. Demencia. En: Levenson JL (editor). Tratado de Medicina Psicosomática. Barcelona: ARS Médica; 2006. p. 135-72. [ Links ]
43. Dyer CB, Ashton CM, Teasdale TA. Postoperative delirium, a review of 80 primary data-collection studies. Arch Intern Med. 1995;155(5):461-5. [ Links ]
44. Marcantonio ER, Goldman L, Mangione CM, Ludwig LE, Muraca B, Haslaver CM, et al. A clinical prediction rule for delirium after elective noncardiac surgery. JAMA. 1994;271(2):134-9. [ Links ]
45. Inouye SK, Viscoli CM, Horwitz RI, Hurst LD, Tinetti ME. A predictive model for delirium in hospitalized elderly medical patients based on admission characteristics. Ann Intern Med. 1993;119(6):474-81. [ Links ]
46. Williams-Russo P, Urquhart BL, Sharrock NE, Charlson ME. Post operative delirium: predictors and prognosis in elderly orthopedic patients. J Am Geriatr Soc. 1992;40(8):759-67. [ Links ]
47. Kolbeinsson H, Jónsson A. Delirium and dementia in acute medical admissions of elderly patients in Iceland. Acta Psychiatr Scand. 1993;87(2):123-7 . [ Links ]
48. Schor J, Levkoff SE, Lipsitz A, Reilly CH, Cleary PD, Rowe JW, et al. Risk factors for delirium in hospitalized elderly. JAMA. 1992;267(6):827-31. [ Links ]
49. Elie M, Cole MG, Primeau FJ, Bellavance F. Delirium risk factors in elderly hospitalized patients. J Gen Intern Med. 1998;13(3):204-12. [ Links ]
50. McCusker J, Cole M, Dendukuri N, Belzile E, Primeau F. Delirium in older medical inpatients and subsequent cognitive and functional status: a prospective study. CMAJ. 2001; 165(5):575-83. [ Links ]
51. Silva TJ, Jerussalmy CS, Farfel JM, Curiati JA, Jacob-Filho W. Predictors of in-hospital mortality among older pa tients. Clinics (Sao Paulo). 2009;64(7):613-8. [ Links ]
52. González M, Martínez G, Calderón J, Villarroel L, Yuri F, Rojas C, et al. Impact of delirium on short-term mortality in elderly inpatients: a prospective cohort study. Psychosomatics. 2009;50(3):234-8. [ Links ]
53. Yildizeli B, Ozyurtkan MO, Batirel HF, Kuscu K, Bekiroqlu N, Yüksel M. Factors associated with postoperative delirium after thoracic surgery. Ann Thorac Surg. 2005;79(3):1004-9. [ Links ]
54. Foy A, O´Connell D, Henry D, Kelly J, Cocking S, Halliday J. Benzodiazepine use as a cause of cognitive impairment in elderly hospital inpatients. J Gerontol A Biol Sci Med Sci. 1995;50(2)-M99-106. [ Links ]
55. Koponen H, Riekkinen J. A longitudinal study of cerebrospinal fluid beta-endorphin- like, immunoreactivity in delirium: changes at the acute stage and at one year follow-up. Acta Psychiatr Scand. 1990;82(4):323-6. [ Links ]
56. Platt MM, Breitbart W, Smith M, Marotta R, Weisman H, Jacobsen PB. Efficacy of neuroleptics for hypoactive delirium. J Neuropsychiatry Clin Neurosci. 1994;6(1):66-7. [ Links ]
57. Meagher DJ, O´Hanlon D, O´Mahony E, Casey PR, Trzepacz PT. Relationship between symptoms and motoric subtype of delirium. J Neuropsychiatry Clin Neurosci. 2000;12(1):51-6. [ Links ]
58. Lawlor PG, Nekolaichuk C, Gagnon B, Mancini IL, Pereira JL, Bruera ED. Clinical utility, factor analysis, and further validation of the memorial delirium assessment scale in patients with advanced cancer. Cancer. 2000;88(12):2859-67. [ Links ]
59. Meagher D, Moran M, Raju B, Leonard M, Donnelly S, Saunders J, et al. A new data-based motor subtype schema for delirium. J Neuropsychiatry Clin Neurosci. 2008;20(2):185-93. [ Links ]
60. Kiely DK, Jones RN, Bergmann MA, Marcantonio ER. Association between psychomotor activity delirium subtypes and mortality among newly admite postacute facility patients. J Gerontology A Biol Sci Med Sci. 2007;62(2):174-9 [ Links ]
61. Meagher DJ, Moran M, Raju B, Gibbons D, Donnelly S, Saunders J, et al. Phenomenology of delirium. Assesment of 100 adult cases using standardised measures. Br J Psychiatry. 2007;190:135-41. [ Links ]
62. Levkoff SE, Evans DA, Liptzin B, Cleary PD, Lipsitz LA, Wetle TT, et al. Delirium: the occurrence and persistence of symptoms among elderly hospitalized patients. Arch Intern Med. 1992;152(2):334-40. [ Links ]
63. Saravay SM, Kaplowitz M, Kurek J, Zeman D, Pollack S, Novik S, et al. How do delirium and dementia increase length of stay of elderly general medical inpatients? Psychosomatics. 2004;45(3):235-42. [ Links ]
64. Thomas RI, Cameron DJ, Fahs MC. A prospective study of delirium and prolonged hospital stay. Exploratory study. Arch Gen Psychiatry. 1988;45(10): 937-40. [ Links ]
65. Hospital Universitario San Vicente de Paúl. Metas 2007 Logros 2008 [Internet]. Medellin: Hospital Universitario San Vicente de Paúl. [Citado 2009 agosto 5]. Disponible en: www.elhospital.org.co. [ Links ]
66. Rudolph JL, Jones RN, Rasmussen LS, Silverstein JH, Inouye SK, Marcantonio ER. Independent vascular and cognitive risk factors for postoperative delirium. Am J Med. 2007;120(9):807-13 . [ Links ]
67. Pae CU, Marks DM, Han C, Patkar AA, Masand P. Delirium: Underrecognized and Undertreated. Curr Treat Options Neurol. 2008;10(5):386-95. [ Links ]
68. Spronk PE, Riekerk B, Hofhuis J, Rommes JH. Occurrence of delirium is severely underestimated in the ICU during daily care. Intensive Care Med. 2009;35(7):1276-80. [ Links ]
Conflicto de interés: los autores manifestamos que no tenemos ningún conflicto de interés en este artículo.














