Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Psiquiatría
versão impressa ISSN 0034-7450
rev.colomb.psiquiatr. v.38 n.4 Bogotá out./dez. 2009
Intervención psiquiátrica previa al trasplante renal
Psychiatric Intervention Prior to Renal Transplantation
Ariel Alarcón-Prada1 Ricardo Millán-González2
1 Médico psiquiatra de la Universidad del Rosario, psicoanalista de la Sociedad Colombiana de Psicoanálisis, profesor de psiquiatría de la Universidad del Rosario y de la Especialidad en Psiquiatría de Enlace de la Pontificia Universidad Javeriana. Director de psiquiatría de la Clínica de Marly. Bogotá, Colombia.
2 Médico psiquiatra de la Universidad de Costa Rica, fellow de psiquiatría de enlace de la Pontificia Universidad Javeriana, profesor de psiquiatría de la Universidad de Costa Rica, Unidad de Neurociencias del Hospital Dr. Rafael Ángel Calderón Guardia. San Pedro, Montes De Oca, Costa Rica.
Correspondencia Ariel Alarcón-Prada Clínica de Marly Calle 50 No. 9-67 Bogotá, Colombia arielalarconp@hotmail.com
Recibido para evaluación: 16 de septiembre del 2009 Aceptado para publicación: 30 de noviembre del 2009
Resumen
Introducción: El trasplante renal es el tratamiento de elección para los estadios avanzados de la insuficiencia renal crónica. La limitación de órganos y recursos, principalmente en países en vías de desarrollo, sumado a la complejidad y altos costos de las intervenciones, ha generado la necesidad de que el candidato al trasplante sea preparado y adecuadamente seleccionado desde la perspectiva psicosocial. Objetivo: Exponer el protocolo de intervención psiquiátrica previa al trasplante renal (IPPTR) que se emplea en la Clínica de Marly de Bogotá, Colombia, y la propuesta de la reestructuración del concepto de valoración pretrasplante, por el de IPPTR. Resultados: Se describe un esquema de IPPTR que consta de cinco fases: sesión individual inicial, análisis de la biografía, segunda sesión individual, sesión familiar y entrega verbal y escrita del informe. Conclusiones: Se expone un protocolo interactivo, de fácil aplicación y bajos costos, adaptable a distintos paradigmas psicológicos. Adicionalmente, se propone el cambio del concepto antiguo de valoración pretrasplante, por el de IPPTR, al tratarse de un proceso que, además de la selección del candidato, tiene finalidades psicoeducativas y psicoterapéuticas.
Palabras clave: trasplante de órganos, insuficiencia renal crónica, determinación de la personalidad.
Abstract
Introduction: Renal transplantation is the treatment of choice for end-stage renal disease. The organ availability and resources limitations, mainly in third world countries, plus the high-cost and complexity of the cases, have influenced the psychosocial preparation and selection of the transplant candidate. Objective: To expose the Renal Pre-Transplantation Psychosocial Intervention (PTPI) that has been used in Clínica de Marly in Bogotá, Colombia, and to propose the restructuring of the concept of pre-transplant assessment to PTPI. Results: A five-step scheme is described: initial individual session, biography analysis, second individual session, family session, and presentation of the verbal and written report. Conclusions: An interactive, inexpensive, easily applied protocol is exposed. Additionally, the concept of pretransplant assessment is substituted by PTPI because more than being a selection process, it also pursues psycho-educational and psychotherapeutic goals.
Key words: Organ transplantation, chronic renal insufficiency, personality assessment.
Introducción
La insuficiencia renal crónica (IRC) es reconocida como un problema de salud pública (1). En estadios avanzados, el tratamiento de elección es el trasplante renal (1), fundamentalmente porque la calidad de vida (CV), el pronóstico funcional (2-6) y la sobrevida a largo plazo (7) son superiores en comparación con quienes reciben diálisis.
La limitación de órganos y recursos, principalmente en países en vías de desarrollo, ha influido en que el candidato que va a ser trasplantado deba ser preparado y adecuadamente seleccionado desde la perspectiva psicosocial (8,9). Se sabe que estos elementos predicen el desenlace del trasplante (10,11), y que, por lo tanto, tienen un balance costo-beneficio favorable, a pesar de que no exista un consenso para su evaluación (9,12,13). Es posible que estos elementos tengan un peso específico determinado por la cultura psicológica dentro de la cual esté inserto el equipo de trasplante, más que criterios empíricos estrictamente definidos.
Hoy en día, la mayoría de centros de trasplante cuentan con apoyo profesional de psiquiatría y/o psicología para el abordaje específico de estos aspectos. En Colombia, por ley, dichas unidades están obligadas a tener una autorización escrita de un psiquiatra/psicólogo para realizar este procedimiento. En Costa Rica, históricamente ha sido poco evidente el papel del médico psiquiatra en este sentido.
En el presente artículo se describe el método de trabajo desarrollado durante más de una década con pacientes candidatos a un trasplante renal en la Clínica de Marly, en Bogotá, Colombia; así mismo, se plantea una reestructuración del concepto de "valoración pretrasplante" por el de intervención psicosocial previo al trasplante renal (IPPTR).
Objetivos de la intervención psicosocial previo al trasplante renal (IPPTR)
Una adecuada valoración del candidato a un trasplante renal incluye tanto elementos inmunológicos, renales, cardiovasculares, etc. (14), como psiquiátricos/psicosociales. Una IPPTR tiene una finalidad diagnóstica, pero también educativa, motivacional e, incluso, terapéutica. Sus objetivos son (9,13):
• Maximizar los resultados óptimos y emplear de la manera más adecuada posible los recursos psicosociales disponibles, considerando su poder predictivo sobre la cantidad y calidad de vida después del procedimiento.
• Valorar el costo humano que tendrá la decisión de adjudicación sobre el receptor y el donante.
• Realizar intervenciones psicoeducativas y psicoterapéuticas en el paciente y su familia.
La IPPTR se basa en un trabajo multidisciplinario que considera al candidato y su familia como parte del equipo de trasplantes. Brinda, además, los siguientes aportes (9,13):
• Elaborar un perfil completo de fortalezas, capacidad de afrontamiento en situaciones extremas y adherencia a los tratamientos y cambios en el estilo de vida, que, se sabe, predicen el desenlace (15). Entre esto se encuentra adaptarse a un ambiente médico complejo, cumplir con el seguimiento médico ambulatorio frecuente, así como con el esquema terapéutico, una dieta estricta, mantener un determinado nivel de actividad y suspender el uso de sustancias adictivas.
• Valorar que el usuario tenga un conocimiento y comprensión adecuados del procedimiento, sus riesgos, opciones terapéuticas y pronóstico.
• Realizar un adecuado enlace con el resto del equipo de trasplante, para asegurar la adecuada comprensión del paciente como persona, de sus fortalezas y debilidades. De esta forma, se estructura un plan individualizado de acción, cuidado y rehabilitación, que considere la vida emocional, familiar y social del usuario.
• Determinar la presencia, grado y riesgo de patología neuropsiquiátrica, altamente prevalente en esta población (16-19), como alteraciones cognitivas secundarias, síntomas psicóticos, manía, hemorragias cerebrales, hematomas subdurales producto de la anticoagulación y bajo nivel de plaquetas, convulsiones y desequilibrios hidroelectrolíticos, así como depresión con componentes vasculares (20).
• Establecer elementos y recursos psicosociales adicionales, como (5): etapa del ciclo vital, nivel educativo, rasgos de personalidad, mecanismos de defensa más usados; previas situaciones vitales conflictivas y su forma de resolución; antecedentes de enfermedad mental; uso de alcohol, tabaco y sustancias ilícitas; procedencia socioeconómica; idiosincrasia cultural; estructura y cohesión familiares; capacidad y estabilidad laboral, grados de disrupción psicosocial producido por la enfermedad; motivaciones para el trasplante o para la donación; actividades sociales; prácticas religiosas y fortaleza espiritual.
La evaluación de estos factores debe considerar la dinámica e interacciones entre las variables, así como el peso específico de cada una de ellas. Se consideran criterios absolutos de exclusión los siguientes: esquizofrenia activa, demencia, retardo mental severo y abuso de sustancias psicoactivas. Existe consenso sobre no realizar el trasplante a quienes no son capaces de asumir psicológicamente las limitaciones de su condición médica, tienen pobre adherencia al tratamiento o aquejan graves carencias de apoyo emocional, familiar y social (12). Otros criterios relativos de exclusión son: trastornos severos de personalidad, criminales convictos, depresión activa y tabaquismo (12).
Elementos éticos en la evaluación psicosocial
Existe un gran debate respecto a los criterios para elegir a los pacientes de la lista de espera de trasplantes (7). Algunos cuestionamientos éticos son:
• Los factores psicosociales que predicen la supervivencia pueden confundirse con juicios sobre el valor social de una persona.
• Inconsistencias en la aplicación de criterios psicosociales de selección, ya sea por falta de rigor para su uso o por la ausencia de consenso (12).
En todo caso, una adecuada elección del candidato depende tanto de la confiabilidad del proceso de evaluación, como de su validez, a pesar de que la confiabilidad absoluta es imposible (13).
Protocolo de IPPTR
Generalidades
Un protocolo de IPPTP debe dar respuesta a las necesidades de información, a los cuestionamientos éticos y científicos, y a las necesidades de motivación, educación y adherencia del paciente. Éste es realizado por un equipo de profesionales en psiquiatría, psicología y/o trabajo social (9).
Algunos protocolos, como el Psychosocial Assesment of Candidates for Trasplantation de Olbrisch, Leveson & Hamer (PACT) (13,21), el Transplant Evaluation Rating Scale de Twilman, Manetto, Wellisch & Wolcott (TERS) (9,13) o, más recientemente, el Structured Interview for Renal Trasplantation (SIRT) (22) emplean criterios formales escritos; algunos otros enfatizan en las características de personalidad (23) o en constructos psicodinámicos (11). En todo caso, en la mayoría de centros se utilizan entrevistas clínicas dirigidas por el especialista en salud mental (9).
Favarolo y colaboradores (21) describen una división de los pacientes, según los criterios psicosociales, en las siguientes categorías:
• Categoría 1: Sin contraindicación para la inclusión dentro del programa de trasplantes. Los pacientes muestran las siguientes características:
– Estructura psicológica fuerte, que anticipa una buena adaptación a la situación del trasplante y el postrasplante.
– Ausencia de alteraciones psicológicas o intelectuales que le interfieran en el entrenamiento postrasplante y en los cuidados pretrasplante.
– Buena familia y/o red de apoyo social.
• Categoría 2: Con recomendaciones para que realicen un tratamiento psicológico y/o psiquiátrico antes y/o después del trasplante. Los criterios son los siguientes:
– Historia de mala adherencia a las recomendaciones médicas.
– Síntomas psicológicos intensos de depresión, ansiedad, etc.
– Familia presente, pero no muy comprometida con el paciente o pobre red de apoyo social.
• Categoría 3: El trasplante está contraindicado debido a factores psicosociales. En este grupo se incluyen los siguientes pacientes:
– Limitación absoluta para adaptarse a su condición médica actual.
– Grave psicopatología: psicosis activa, retardo mental moderado o más severo, trastornos adictivos graves, personalidad psicopática o depresión involutiva.
– Falta absoluta de apoyo emocional, familiar o social.
Esquema utilizado en la Clínica de Marly, en Bogotá, Colombia
La cultura psicológica determina en gran medida la tendencia y aplicación de los criterios de trabajo. Es el marco conceptual que guía al entrevistador, que fundamenta sus paradigmas de formación teórica y que influye de manera circular en su personalidad y forma de ver el mundo (24). Son ejemplos los enfoques cognitivo-conductual y psicoanalítico.
El equipo de psiquiatría/psicología de IPPTR de la Clínica de Marly, de Bogotá, Colombia, ha desarrollado un protocolo de trabajo que toma en cuenta el PACT y el TERS, así como los recursos disponibles del medio y la experiencia acumulada. Dicho esquema es aplicable al trasplante renal, hepático, de corazón y de médula ósea.
Para el momento en que se inicia el proceso de IPPTR, los usuarios han recibido información detallada sobre el procedimiento por medio de una charla, consultas individuales y material impreso; a pesar de lo anterior, en muchas ocasiones, la angustia y la regresión secundaria generan un inadecuado funcionamiento cognitivo y, por lo tanto, una comprensión viciada del material brindado. El rol del psiquiatra/psicólogo es, por lo tanto, de índole psicoeducativa, haciendo énfasis en la discusión de ansiedades, dudas, prejuicios y malas concepciones que tengan los pacientes o sus familias respecto al trasplante.
Las entrevistas permiten clarificar conceptos, como el de calidad de vida en general y la relacionada con la salud (CVRS). En ocasiones, los pacientes prefieren someterse al procedimiento no por el aumento en la expectativa de vida, sino por la mejoría de estos dos constructos.
La IPPTR permite valorar en qué medida el usuario comprende que el trasplante no es una cura y que será necesario un control médico estricto por el resto de la vida. Convivir con nuevos síntomas y problemas es algo que muchos no anticipan, a pesar de la educación preparatoria y del consentimiento informado. En esta población, la mejoría en la calidad de vida puede ser relativa (21).
La actual propuesta está basada en el perfeccionamiento de un modelo de entrevista en psiquiatría de enlace desarrollado por este mismo grupo (14), que busca evaluar diferentes elementos de la estructura y funcionamiento del yo del paciente. Tiene una orientación psicoanalítica, pero sin dejar de lado elementos cognitivos. El protocolo contempla, cuando menos, cuatro entrevistas a lo largo de cinco fases para su aplicación (Tabla 1).

Primera fase: entrevista individual
El objetivo es obtener una idea básica de la personalidad del paciente, motivaciones para el trasplante, funcionamiento general, móviles vitales, vínculos afectivos y laborales, historia de la enfermedad renal, así como el nivel de información acerca de estos trastornos y sus tratamientos, incluyendo el trasplante.
También, se consignan datos demográficos generales y se solicita la realización del escrito biográfico (Cuadro 1), para profundizar en el conocimiento que se tiene sobre el paciente. Se invita a realizar una lectura detenida y se aclaran las dudas. Se motiva para obtener una respuesta por escrito (preferiblemente manuscrita) lo más sincera y extensa posible. Se aclara que la intención no es hacer un diagnóstico psiquiátrico, sino conocer a la persona; es, además, una oportunidad para evaluar la vida, fortalezas y experiencias vitales más significativas.

Este modelo de evaluación es utilizado frecuentemente en la psicología organizacional. La elaboración escrita, con "puño y letra" del propio paciente, le permite pensar y reflexionar sobre sí mismo y su vida, y no solamente rendir un simple informe. Es decir, es un método de autoevaluación, reflexión y autoconocimiento.
Este documento, también, abrevia el interrogatorio de la historia clínica psiquiátrica y comparte dicha responsabilidad con el paciente. Además, le permite resaltar y ocultar los elementos que desee de su historia, lo cual brinda información sobre la estructura y la dinámica de su personalidad.
En la experiencia que se ha acumulado con este protocolo, la mayoría de los pacientes lo aceptan con agrado, como una prueba psicológica de autoconocimiento o un ejercicio de psicohigiene.
Se comprende que estas tareas son más fáciles para quienes tienen un mayor nivel educativo. Si el paciente tiene dificultades para escribir (analfabetismo, deterioro cognitivo, limitación física), se podrían dictar las respuestas a otra persona, aunque no es lo ideal. En estos casos y cuando existen marcadas resistencias, se varía el protocolo y se realizan dos o tres entrevistas individuales.
El hecho de que un paciente sin dificultades cognitivas o de lectoescritura se niegue a escribir su autobiografía no lo descalifica como receptor o donante, pero sí podría ser un indicador de una fuerte conflictiva emocional y una marcada resistencia hacia la introspección, generalmente presentes en personalidades con rasgos paranoides o narcisistas, sobre los que se debe estar alerta durante todo el proceso de trasplante.
Segunda fase: análisis del escrito
El escrito brinda múltiples fuentes de información:
• Aspectos formales: Tipo de letra, manejo del espacio, presentación, formato del papel, cantidad del escrito, tipo de lenguaje, calidad de las respuestas, omisión de éstas, etc. Todos estos detalles describen la personalidad del evaluado. En promedio, se reciben seis hojas tamaño carta, aunque existe una amplia variación. Un paciente puede hacer narraciones extensas, con tintas de distintos colores o adicionar adhesivos o dibujos, mientras otros escriben en sólo una página la historia de sus vidas. Algunos responden estrictamente a las preguntas, mientras otros se extienden y realizan una composición libre sobre sus existencias. Todo esto es, desde luego, interpretable. Consciente o inconscientemente, estos detalles formales se unen con las impresiones provenientes de las entrevistas para formar una imagen más amplia de la persona evaluada.
• Contenido (Cuadro 2): Se analiza la calidad y el grado de diferenciación expresado por el paciente, reflejado por la forma como se describe a sí mismo y los otros significativos afectivamente. Según Kernberg (25), la madurez yoica puede ser más desarrollada entre más clara sea la descripción de sí mismo (autoimagen) y de los otros significativos, y entre mayor continuidad y coherencia exista entre el relato de la historia familiar y la personal, lo cual ofrece información adicional acerca de la red de apoyo.

Se analiza, también, la cualidad y profundidad de los vínculos afectivos que el paciente ha establecido. Se buscan relatos que brinden información sobre el tipo de relaciones objetales y los objetos con los que se vincula preferentemente, así como el tipo de interacción con ellos. Se detallan los mecanismos de defensa más empleados, así como las modalidades de enfrentamiento preferidas.
Se contempla, también, el impacto de la enfermedad renal sobre la vida del paciente y cómo se enfrentan los retos impuestos por su condición. Se obtiene información sobre la procedencia socioeconómica y cultural, previas situaciones vitales deletéreas, antecedentes personales y familiares de enfermedades mentales, uso de alcohol, tabaco u otros psicotrópicos, red de apoyo externo, estructura y cohesión familiares, vida en pareja, vida laboral, etc. También, se evalúan las motivaciones conscientes para el trasplante, el grado de información que se maneja sobre el procedimiento y las expectativas generadas.
Tercera fase: nueva entrevista con el paciente
La calidad del escrito y su correlación con la entrevista inicial determinan la duración de la segunda sesión. Su objetivo es completar y contrastar la información desplegada hasta el momento.
Se busca hacer consciente la coherencia interna de la personalidad del paciente (25), mediante la siguiente pregunta: ¿es la misma persona que se conoció durante la entrevista inicial, la que presenta el escrito y ésta que se tiene enfrente? Si no es la misma, ¿en qué ha cambiado?
Se indaga sobre su sentimiento al elaborar el documento y qué llamó su atención. Si hay informaciones dudosas o contradictorias, se analizan, aclaran y confrontan. Se indaga sobre antecedentes de trastornos mentales, principalmente sobre depresión, psicosis o reacciones de ajuste, por su relación con el postoperatorio inmediato y la adherencia postrasplante.
Si se transcribió algún sueño reciente, se trabaja su relación con el trasplante. Por lo general, no hay resistencia en este aspecto y los pacientes ven con gusto la preocupación del entrevistador por aspectos sentimentales, afectivos, fantasiosos e inconscientes de sus personalidades.
Cuarta fase: entrevista con la familia
Generalmente, se realiza inmediatamente después de la segunda entrevista con el paciente. La familia del candidato por ser trasplantado desempeña un rol fundamental para el paciente y el equipo de trasplantes (9). Su involucramiento en todo el proceso, para bien o para mal, es algo natural en nuestro medio cultural.
Los objetivos de la cuarta etapa son:
• Cerciorarse de que la familia es un factor de apoyo emocional para el paciente y no de desestabilización. El proceso de trasplante representa una crisis vital, con posibles regresiones psicológicas. Un ambiente familiar amable y comprensivo es de enorme beneficio para el paciente y un gran alivio para el equipo terapéutico.
• Ampliar los conocimientos que se tienen del paciente o generar distintos puntos de vista sobre situaciones específicas.
• Fines terapéuticos y educativos. Al aclarar dudas y distorsiones cognitivas se puede reducir la ansiedad familiar. También, se promueve la motivación y el compromiso de brindar apoyo emocional al paciente durante el periodo inmediato al trasplante. En otras palabras, se logra incluir a la familia dentro del equipo de trabajo a favor del usuario.
En caso de que se detecte patología mental en algún familiar que pueda comprometer el clima emocional del trasplante, se remite a la instancia correspondiente. Si existen dudas razonables sobre la idoneidad afectiva, cultural, material o del medio ambiente para asumir los cuidados postrasplante, se puede realizar una visita domiciliaria por medio del departamento de trabajo social.
El donante de riñón
La obtención de órganos de donantes vivos presenta múltiples ventajas sobre los cadavéricos, principalmente porque se logra una mejor preparación transoperatoria del riñón, lo cual aumenta la sobrevida de los injertos y de los pacientes, con un menor número de complicaciones médicas (9,26). A pesar de ello, existe un debate ético debido a los riesgos físicos y emocionales a los que se expone a los donantes (27).
El donante de riñón, por lo general, es un familiar del paciente; sin embargo, cada vez con mayor frecuencia se presentan personas "emocionalmente relacionadas" (esposos/as o amigos/as) dispuestas a brindar su órgano a un tercero (26). En cualquier caso, siempre se deben explorar las consideraciones éticas que movilizan al donador.
Leo y colaboradores (26) exponen una guía clínica para valorar donantes no relacionados. En ella se señala la importancia de abordar dos aspectos fundamentales:
• Consentimiento informado, lo cual implica:
– Comprensión y conocimiento de la enfermedad del receptor, así como de sus distintas opciones de tratamiento.
– Comprensión y conocimiento del proceso quirúrgico de trasplante, que incluye los riesgos y beneficios para el donante, el receptor y el órgano en cuestión.
• Valoración de cómo se enlistó el donante, cómo tomó la decisión, cuál es la naturaleza del acuerdo, qué tipo de relación existe con el receptor, cuáles son sus motivaciones, etc. Se debe descartar la presencia de presión, coerción, amenazas o manipulaciones, además de explorar las fantasías bilaterales sobre la relación o sobre el pago de errores cometidos en el pasado.
Adicionalmente, se explora la historia psiquiátrica del donante, sus mecanismos de defensa, su funcionamiento cognitivo, así como su soporte social. El candidato a donante puede reconsiderar su decisión en cualquier momento durante el proceso y es función en ocasiones del psiquiatra de enlace ayudar a manejar estas noticias entre el receptor y los familiares (26).
Se consideran contraindicaciones para aceptar a un donante las siguientes (26): trastornos psicóticos o afectivos activos, uso o dependencia de sustancias, trastornos severos de la personalidad, riesgo suicida o elementos éticamente cuestionables que influencien la decisión de donar (ganancia económica, coerción, etc.).
En caso de dudas, se cita varias veces al donante y receptor, juntos y por separado.
Quinta fase: elaboración del informe escrito
El objetivo más importante de todo el proceso de IPPTR es poder comunicar los hallazgos al resto del equipo, de una forma comprensible y concisa. Se trata de una síntesis de toda la información recibida por medio de los canales verbales, escritos y preverbales, incluidos los elementos contratransferenciales que se han captado.
El informe sigue un orden de lo más general a lo más particular. La disposición usual es: variables demográficas, elementos socioculturales y eventos biográficos más trascendentales. Lo anterior se articula en forma psicogenética con la personalidad del paciente, de la cual se describen sus rasgos característicos, mecanismos de defensa, fortalezas y áreas conflictivas, creencias, valores, actitudes y tendencias sublimatorias.
Más adelante se hace referencia al grado de adecuación de la familia y red de apoyo. El involucramiento del usuario en grupos sociales y en actividades religiosas confiere un mejor pronóstico en esta población. Si existe historia de enfermedad mental o situaciones vitales deletéreas (por ejemplo, viudez, abuso sexual, desplazamiento, etc.) se consigna en este apartado.
Se explican las intervenciones realizadas y el motivo, así como los resultados y la necesidad de un plan de seguimiento. Finalmente, se expresa la aprobación o desaprobación del candidato, al explicitar las situaciones de riesgo psicosocial detectadas, así como sus posibles manejos. Estos hallazgos también se expresan de forma verbal durante las reuniones de tomas de decisiones pretrasplante. Esto permite recibir retroalimentación de la impresión de los colegas.
Resultados previos de la IPPT
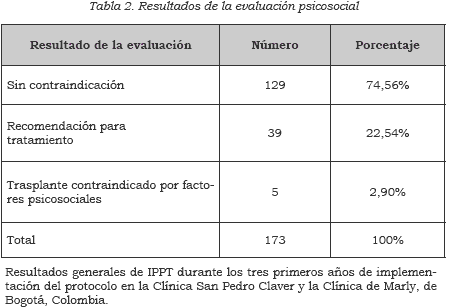
En la Tabla 2 se observan los resultados de la evaluación de los factores psicosociales en 173 pacientes examinados durante los tres primeros años de implementación del protocolo (5). Dos terceras partes de los usuarios son aprobados sin necesidad de otras intervenciones; un 23% son aprobados, pero se les recomienda algún tipo de tratamiento psicoterapéutico o farmacológico antes, durante y después del trasplante. Tan sólo un 3% de los pacientes han sido contraindicados (cinco casos). Las razones fueron: retardo mental moderado, mala adherencia (un caso de retrasplante), demencia multiinfarto y mala red de apoyo, y dos casos de donantes vivos intrafamiliares en que se detectó franca manipulación por parte de los receptores.
Conclusiones
Este protocolo de IPPTR ha sido de enorme utilidad para cumplir con éxito y prontitud con el amplio espectro de objetivos trazados al momento de evaluar a los candidatos a trasplante renal. Se plantea un esquema de fácil aplicación y acceso en el medio latinoamericano. Tiene la ventaja de que permite adecuar distintas visiones psicológicas, que es accesible a distintos trabajadores de la salud mental (psiquiatras, psicólogos, trabajadores sociales, enfermeras con énfasis en salud mental, etc.), que no genera gastos excesivos o innecesarios y que está sustentado en el trabajo en equipo.
Se propone, además, la sustitución del concepto de "valoración pretrasplante" por el de IPPTR, por considerarse que este último describe mejor la labor que realiza el especialista en salud mental con los usuarios antes de ser trasplantados. Se trata, sin duda, de un grupo de sesiones en las que el entrevistador es mucho más que un ente pasivo que valora la idoneidad de un candidato a un procedimiento. Se refiere a un proceso interactivo, donde se realizan intervenciones de corte psicoeducativas y psicoterapéuticas, tanto a escala grupal como individual. Éstas son capaces de generar cambios en la situación vital del paciente y, por lo tanto, de mejorar su pronóstico.
Se espera, en el futuro, someter este protocolo a una validación empírica que sustente su uso generalizado en otros contextos.
Referencias
1. Thomas R, Kanso A, Sedor JR. Chronic kidney disease and its complications. Prim Care. 2008;35(2):329-44. [ Links ]
2. Crone CC, Wise TN. Psychiatric aspects of transplantation, II: Preoperative issues. Crit Care Nurse. 1999;19(3):51-63. [ Links ]
3. Park IH, Yoo HJ, Han DJ, Kim SB, Kim SY, Kim CY, et al. Changes in the quality of life before and after renal transplantation and comparison of the quality of life between kidney transplant recipients, dialysis patients, and normal controls. Transplant Proc. 1996;28(3):1937-8. [ Links ]
4. Levin A, Hemmelgarn B, Culleton B, Tobe S, McFarlane P, Ruzicka M, et al. Guidelines for the management of chronic kidney disease. CMAJ. 2008;179(11):1154-62. [ Links ]
5. Alarcón-Prada A. Aspectos psicosociales del paciente renal. 2a ed. Bogotá: La Silueta; 2004. [ Links ]
6. Gordon EJ. Patients' decision for treatment of end-stage renal disease and their implications for access to transplantation. Soc Sci Med. 2001;53(8):971-87. [ Links ]
7. American Society of Transplant Physicians. Minimal Listing Criteria Conference Summary Papers. Consensus Conference on Standardized Listing Criteria for Renal Transplant Candidates. Trasplantation. 1998;66(7):962-7. [ Links ]
8. Messias E, Skotzko CE. Psychiatric assessment in transplantation. Rev Saude Publica. 2000;34(4):415-20. [ Links ]
9. Olbrisch M, Levenson JL. Psychosocial assessment of organ transplant candidates. Current status of methodological and philosophical issues. Psychosomatics. 1995;36(3):236-43. [ Links ]
10. Goetzmann L, Klaghofer R, Wagner- Huber R, Halter J, Boehler A, Muellhaupt B, et al. Psychosocial vulnerability predicts psychosocial outcome after an organ transplant: Results of a prospective study with lung, liver, and bone-marrow patients. J Psychosom Res. 2007;62(1):93-100. [ Links ]
11. Hoffman LH, Szkrumelak N, Sullivan AK. Psychiatric assessment of candidates for bone marrow transplantation: a psychodynamically oriented- approach. Int J Psychiatry Med. 1999;29(1):13-28. [ Links ]
12. Danovitch GM. Trasplante renal. Madrid: Marbán Libros; 2002. [ Links ]
13. Olbrisch M, Benedict SM, Ashe K, Levenson J. Psychosocial assessment of organ transplant patients. Journal of Consulting and Clinical Psychology. 2002;70(3):771-83. [ Links ]
14. Alarcón A. Modelo de Entrevista en Psiquiatría de Enlace. Memorias del primer simposio colombiano de psiquiatría de enlace, Clínica San Pedro Claver, Universidad de San Martín, 2001. [ Links ]
15. The First International Symposium on Transplant Recipient Compliance. Transplantation Proceedings. 1999;31(Suppl 4A):7S-88. [ Links ]
16. Ambrosino-Wyszynski A, Wyszynski B. Manual of Psychiatric Care for the Medically Ill. 1a ed. Arlington: American Psychiatric Publishing; 2005. [ Links ]
17. Stern TA, Fricchione GL, Cassem NH, Jellinek MS, Rosenbaum JF. Handbook of General Hospital Psychiatry. 5a ed. Boston: Mosby; 2004. [ Links ]
18. Levenson JL. Tratado de medicina psicosomática. Barcelona: Ars Medica; 2006. [ Links ]
19. Stoudemire A, Fogel BS, Greenberg D. Psychiatric care of the medical patient. 2a ed. New York: OxfordUniversity Press; 2000. [ Links ]
20. Millán R. Una entidad polimorfa y multifactorial: depresión en pacientes que reciben diálisis. Revista Colombiana de Psiquiatría. 2009;38(3):522-33. [ Links ]
21. Favaloro RR, Perrone SV, Moscoloni SE, Gomez CB, Favaloro LE, Sultan MG, et al. Value of pre-hearttransplant psychological evaluation: long-term follow up. Transplant Proc. 1999;31(7):3000-1. [ Links ]
22. Mori DL, Gallagher P, Milne J. The Structured Interview for Renal Transplantation SIRT. Psychosomatics. 2000;41(5):393-406. [ Links ]
23. Bernazzali S, Basile A, Balistreri A, Carmellini M, Cevenini G, Lovera G, et al. Standardized psychological evaluation pre-and posttransplantation: a new option. Transplant Proc. 2005;37(2):669-71. [ Links ]
24. Ells TD. Handbook of Psychotherapy Case Formulation. New York: The Guilford Press; 1997. [ Links ]
25. Kernberg O. Trastornos graves de la personalidad. 1a ed. Buenos Aires: Paidós; 1987. [ Links ]
26. Leo RJ, Smith BA, Mori DL. Guidelines for conducting a psychiatric evaluation of the unrelated kidney donor. Psychosomatics. 2003;44(6):452-60. [ Links ]
27. Jowsey SG, Schneekloth TD. Psychosocial factors in living organ donation: clinical and ethical challenges. Transplant Rev. 2008;22(3):192-5. [ Links ]
Conflicto de interés: los autores manifiestan que no tienen ningún conflicto de interés en este artículo.














