Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Psiquiatría
Print version ISSN 0034-7450
rev.colomb.psiquiatr. vol.38 suppl.1 Bogotá Oct. 2009
Trastorno afectivo bipolar en niños
Bipolar Disorder in Children
Santiago Estrada-Jaramillo1 Ana María Zapata-Barco1 Lucy Alejandra Tamayo2 Diana Botero-Franco 3,4 Juan David Palacio3,4,5
1 Residente de segundo año de psiquiatría, Universidad de Antioquia. Medellín, Colombia.
2 Residente de primer año de psiquiatría, Universidad de Antioquia. Medellín, Colombia.
3 Médico(a) psiquiatra infantil. Medellín, Colombia.
4 Docente de Psiquiatría, Universidad de Antioquia. Medellín, Colombia.
5 Miembro del Grupo de Investigación en Psiquiatría (GIPSI). Medellín, Colombia.
Correspondencia Juan David Palacio Facultad de Medicina Universidad de Antioquia Calle 67 No. 53-108 Medellín, Colombia tdahcartagena@gmail.com
Recibido para evaluación: 17 de abril del 2009 Aceptado para publicación: 10 de julio del 2009
Resumen
Introducción: La presentación clínica de los niños con posible diagnóstico de trastorno afectivo bipolar (TAB) es un gran reto para el psiquiatra, el neurólogo y el pediatra. Objetivos: Proporcionar una visión clínica actualizada sobre el diagnóstico del TAB en los niños, que sirva de herramienta clínica para el psiquiatra, el neurólogo y el pediatra. Método: Se realizó una revisión selectiva con énfasis en la literatura reciente del TAB en los niños, en especial sobre los cambios en el estado de ánimo y el comportamiento; además, se revisó la literatura sobre el diagnóstico frente a otros trastornos de psiquiatría infantil. Resultados: Este artículo plantea dos puntos clave para realizar el abordaje clínico del niño con un posible diagnóstico de TAB, el primero se refiere al reconocimiento de las características de niños y adolescentes eutímicos (normales) y de los bipolares, y el segundo, al diagnóstico diferencial, de acuerdo con tres grupos de edad: preescolar, escolar y adolescente. Conclusiones: El psiquiatra general, el neurólogo y el pediatra tienen suficientes herramientas para identificar y diagnosticar el TAB pediátrico y diferenciarlo de otros trastornos infantiles.
Palabras claves: trastorno afectivo bipolar, trastorno por déficit de atención con hiperactividad, abordaje clínico, diagnóstico diferencial.
Abstract
Introduction: A children clinical presentation of a possible diagnosis of bipolar disorder (BD), becomes a great challenge for the psychiatrist, neurologist and/or pediatrician. Objective: To provide an updated clinical perspective of children with BD diagnosis, that will serve as clinical tool for the psychiatrist, neurologist and/or pediatrician. Method: a selective review of recent literature of children with BD was performed; especially about mood and behavioral changes, and differential diagnosis from other child psychiatry disorders. Results: This paper proposed two key points for the clinical assessment of a child with a possible diagnosis of BD, the first refers to recognize the children and adolescents’ features of euthymic (normal) and bipolar, and the second, to the differential diagnosis accordingly to 3 age groups: preschoolers, scholars and adolescents. Conclusions: the psychiatrist, neurologist and pediatrician have enough tools to identify and diagnose Pediatric BD and differentiate it from other child psychiatry disorders.
Keywords: Bipolar disorder, attention deficit- hyperactive disorder, clinical assessment, differential diagnosis.
Introducción
El trastorno afectivo bipolar (TAB) ha sido descrito como una enfermedad crónica, fásica y clínicamente compleja, que se expresa por alteraciones de los procesos cognoscitivos, del afecto y del comportamiento (1), y que, además, tiene un gran componente hereditario. A lo largo de las últimas décadas aumentó el énfasis en las descripciones de casos de TAB de comienzo temprano, lo que ocasiona dos retos para el psiquiatra: el primero es la diferencia en la expresión sintomatológica del cuadro del TAB de los adultos, y el segundo, el dilema del diagnóstico diferencial con otras patologías comunes, como lo son el trastorno por déficit de atención con hiperactividad (TDAH) y el trastorno oposicionista y desafiante (TOD).
La detección temprana del TAB es importante no sólo por la severidad del trastorno y su compromiso sobre el funcionamiento del paciente en su proceso de desarrollo, sino también, por las posibilidades de disminuir la morbilidad y mortalidad (2,3). Este artículo está dirigido al pediatra, neurólogo y psiquiatra general, con el fin de darle herramientas para el reconocimiento del TAB infantil y los principales diagnósticos diferenciales.
Expresiones del TAB en los niños y adolescentes
Las emociones, en sus diversas manifestaciones, incluyen el afecto (expresión verbal y no verbal de la experiencia emocional) y el estado de ánimo (tono basal emocional). La pobre regulación de las emociones, con sus variaciones extremas, altera también otras funciones, sin perdonar la cognición (por ejemplo, la atención, la toma de decisiones), la psicomotricidad (por ejemplo, hiperactividad), los ritmos circadianos (por ejemplo, insomnio, disminución de la necesidad del sueño), entre otros.
El TAB se caracteriza por la presencia alternante de episodios depresivos, maníacos, hipomaníacos y mixtos (combinación de síntomas depresivos y maníacos), y se intercala con períodos de retorno a una estabilidad relativa del ánimo. Cuando el TAB se presenta interfiere de manera importante con el desarrollo de la vida social, familiar, académica o laboral, y menoscaba la calidad de vida (4).
El episodio de depresión
Dicho episodio consiste en dos o más semanas de disminución de la energía, ánimo depresivo, falta de interés en casi todas las actividades, anhedonia, inhibición psicomotora, enlentecimiento en el curso del pensamiento y del lenguaje, sentimientos y pensamientos sobrevalorados o delirantes de minusvalía, desesperanza, incapacidad, culpa, ruina e hipocondría, y, además, de ideación de muerte, que puede llegar al intento suicida. Se presentan también trastornos del sueño, del apetito y del deseo sexual, así como diversas molestias somáticas. Todos estos síntomas deben ser lo suficientemente severos como para causar disfunción social, escolar o familiar (1,5). En los niños se pueden presentar cuadros enmascarados por quejas somáticas inespecíficas, o trastornos de ansiedad de separación en los menores; y, por otra parte, cuadros de irritabilidad y de aburrimiento constante en los escolares. Los primeros signos pueden ser la disminución en el rendimiento académico, o los problemas en la socialización.
Episodio maníaco
Éste es definido como un período de más de una semana de duración, en el que se presenta ánimo anormal y persistentemente elevado, expansivo, eufórico, irritable u hostil, en compañía de una autoestima elevada, fuga de ideas, logorrea, distractibilidad, aumento de la actividad, disminución de la necesidad de dormir, desinhibición, y la búsqueda o participación excesiva en actividades placenteras, con un alto riesgo de consecuencias dolorosas o peligrosas (1,5). En los niños, más que la presentación de una manía eufórica clásica, se encuentran cuadros caracterizados por cortos y frecuentes períodos de labilidad emocional e irritabilidad (6).
Hipomanía
Se refiere a la presencia de un estado de ánimo expansivo, alegría excesiva, inquietud motora, oposicionismo, irritabilidad ante mínimas frustraciones, alteración del sueño (insomnio), alteración del apetito (aumento o disminución) y locuacidad. En la hipomanía los cambios son de menor intensidad que la manía (1,5). No hay una descripción específica sobre las diferencias entre los niños y los adultos, pero, posiblemente, sea caracterizada por periodos muy cortos y frecuentes de labilidad emocional e irritabilidad (6).
Del síntoma al diagnóstico
En cuanto a las características propias en los niños, un estudio encontró que las manifestaciones más frecuentes en edad preescolar (hasta en un 90%) son: irritabilidad, labilidad afectiva, agresividad, agitación, impulsividad, y trastornos del sueño, y en un porcentaje menor, ansiedad (80%), pensamiento acelerado (78%), presión para el habla (68%), euforia (60%), hipersexualidad (34%), síntomas psicóticos (32%), ideación suicida (30%) y autoagresión (22%) (3).
En la edad escolar, contrariamente a lo que sucede con los adultos, las alteraciones del humor oscilan rápidamente, y a menudo el niño presenta una mezcla entre los síntomas de manía, depresión, e irritabilidad (7). Se han identificado cuatro núcleos sintomáticos que caracterizan al TAB de los niños, y que pueden ser de duración variable: desde horas hasta unos pocos días; se presentan en diferentes combinaciones, y no necesariamente deben estar todos presentes (8) (Tabla 1).
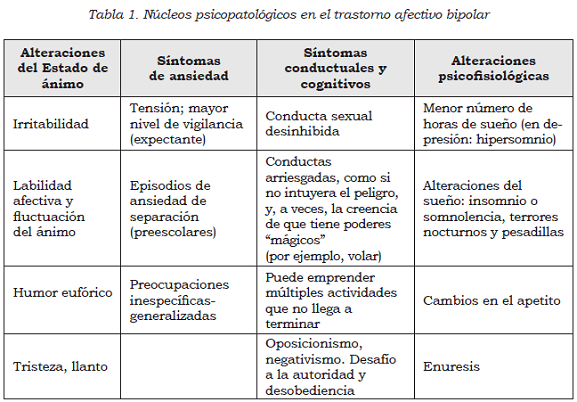
Clasificación y criterios diagnósticos
Existen diversas clasificaciones; la más utilizada en nuestro medio es la realizada por la Asociación Americana de Psiquiatría (DSM-IV-TR) (5), según la cual existen varios subtipos, determinados por la manifestación predominante. El TAB tipo I es aquel donde se presentan episodios maníacos y depresivos, mientras que en el TAB II se presentan depresiones y episodios de hipomanía. En los niños, el subtipo más frecuente es el TAB no especificado en otra parte (TAB-NEO), y en adolescentes, el TAB I, que generalmente comienza con un episodio maníaco (1). Para los criterios diagnósticos, se refiere al lector a la pagina web (9).
La dificultad para diagnosticar los niños con TAB se debe, en primer lugar, a la falta de criterios diagnósticos que sean específicos y diferentes de los de la población adulta; y en segundo lugar, a las diferencias en el reporte de síntomas por parte de los cuidadores y de los niños (los menores reportan más los síntomas internalizantes o “emocionales”, mientras que sus cuidadores hacen más referencia a los externalizantes o “conductas disruptivas”) (7). Sin embargo, se recomienda al psiquiatra indagar por la presencia de estos síntomas, los cuales se deben recoger sistemáticamente, de acuerdo con los parámetros semiológicos de frecuencia, intensidad y duración de los síntomas. El Cuadro 1 orienta en la recolección de estos datos.

Epidemiología
La prevalencia del TAB en Colombia está alrededor del 1% al 2% en adultos (10), Varios estudios reportan que de un 20% a un 40% de los adultos inició su cuadro de TAB en la infancia o la adolescencia, y que la edad pico de presentación de los primeros episodios está entre los 15 y 19 años, con una distribución similar en hombres y mujeres. En general, la presentación es más frecuente en adolescentes y muy poco frecuente en niños prepúberes (11, 12); sin embargo, se debe sospechar en menores de 13 años y diferenciar del TDAH y de los trastornos depresivos en la infancia.
Diagnóstico diferencial
El abordaje de un paciente con cambios en su estado de ánimo y el comportamiento se convierte en un gran reto para el pediatra, el neurólogo o el psiquiatra. En primer lugar, es importante diferenciar las características de niños y adolescentes eutímicos (normales) y los bipolares, en términos de expansividad, euforia, actividad y otros (véase Tabla 2). En segundo lugar, y para facilitar la tarea del diagnóstico diferencial, éste se explicará de acuerdo con 3 grupos de edades: menores de 7 años, de 8 a 12 años y adolescentes.
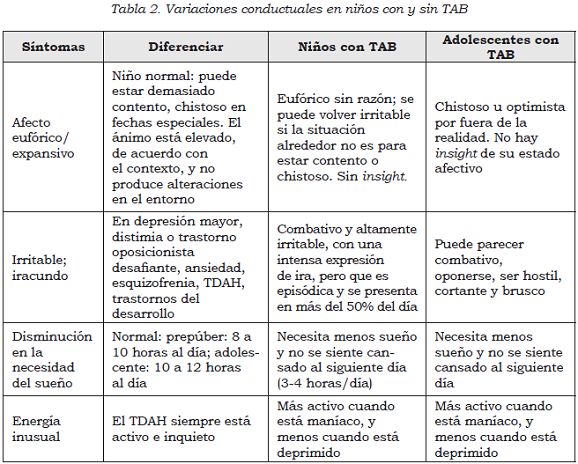
Menores de 7 años
Aunque el TAB puede tener algunas manifestaciones tempranas en la primera década de la vida, en realidad la presentación en menores de 7 años es extremadamente rara. Los casos de niños con cambios en su estado de ánimo (irritabilidad), pataletas y algunas conductas agresivas pueden corresponder con la expresión de un niño de temperamento difícil (“inflexibles-explosivos”), o de un niño con TOD (13). Resulta útil aclarar cómo han sido las características previas del niño, y cómo ha sido la interacción de los padres con el niño. A veces, más que un cuadro de oscilaciones afectivas del niño (con TAB), lo que se observa son expresiones o reacciones frente a una patología del conjunto de convivientes (disfunción familiar) (14).
Cabe anotar que en los casos de TOD la irritabilidad aparece como una reacción frente a situaciones en las cuales el niño quiere obtener algún beneficio, y en los casos de disfunción familiar, frente a eventos o situaciones conflictivas entre los familiares. Por otra parte, están los cuadros depresivos, que se sospechan cuando además de la irritabilidad aparecen síntomas de ansiedad por separación, ansiedad inespecífica, cambios en el juego, el apetito o el sueño (15).
Entre los 8 y los 12 años
Cuando hay un cuadro de TAB en este grupo de edad, los cambios de ánimo y los “ciclos” tienden a presentarse incluso varias veces al día. Se manifiestan inicialmente por irritabilidad crónica, labilidad afectiva marcada, explosividad e impulsividad, que durante un par de años no cumplen todos los criterios para el TAB (TAB-NEO), pero que con el tiempo desarrollarán una sintomatología completa y más clara para el clínico. Es durante ese lapso cuando surgen las dificultades para el diagnóstico diferencial, y por esto se propone un abordaje en 2 grupos, según el antecedente personal de TDAH.
Casos sin antecedente de TDAH
Cuando no hay características previas y claras de hiperactividad e impulsividad desde los primeros años, se trataría, probablemente, de un caso de TAB, pues en el TDAH, por definición, el cuadro se manifiesta antes de los 7 años. Otro elemento que ayuda a diferenciar es el nivel de afectación en las áreas, familiar, académica, relacional y personal, que es mayor en los casos de TAB (16).
Casos con antecedente de TDAH
Algunos cuadros con TDAH en su evolución presentan algunas características inespecíficas sobreagregadas, tales como irritabilidad, baja tolerancia a la frustración y labilidad. Se comienza a sospechar el cuadro de TAB cuando en la preadolescencia se presentan fluctuaciones en el estado de ánimo, en los ciclos de sueño y vigilia y en el comportamiento (disruptivo); los niños se sienten permanentemente enojados, malgeniados, y todo les molesta. Presentan inestabilidad afectiva marcada (tristeza, rabia, alegría); por momentos son juguetones y “payasean” en la clase, y por otros molestan a sus compañeros, e interrumpen las actividades. Las conductas de riesgo toman dimensiones mayores en el TAB. Los padres notan que ha cambiado el patrón de presentación, y que los momentos de descontrol son más frecuentes. El tratamiento que antes era suficiente para el TDAH, ahora no es eficaz, y, a pesar de los esfuerzos, nada logra estabilizar el “antiguo caso de TDAH” (3,7,17-19).
Si la duda para diferenciar un caso de TDAH y TAB continúa, el clínico se puede ayudar con la “especificidad” de los síntomas (20,21) (Figura 1). Un estudio que comparó a pacientes con TAB y otro grupo con TDAH demostró que los síntomas de inatención, hiperactividad e impulsividad poco ayudan a diferenciar esta población; en cambio, algunos síntomas podrían ser más específicos del TAB, como: ánimo elevado (89% vs. 14%), grandiosidad (86% vs. 5%), fuga de ideas (71% vs. 10%), disminución de la necesidad de sueño (40% vs. 6%) e “hipersexualidad” (conductas sexuales inapropiadas, 43% vs. 6%) (22).
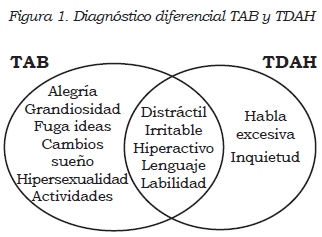
Por otro lado, las características de oscilación de los síntomas diferenciaban estos cuadros: el del TDAH era un cuadro más estable, y el del TAB, uno más cambiante, en las observaciones longitudinales. Por último, el comienzo e instauración de lo síntomas es diferente, al ser de aparición abrupta y más severa en los casos de TAB.
Adolescentes
En los casos de manía de comienzo súbito en un adolescente, siempre se debe descartar el uso de sustancias psicoactivas (USP), como anfetaminas, cocaína o inhalantes, bien sea por consumo de la sustancia o por la abstinencia (1). Además, deben descartarse otras causas exógenas, como medicaciones (dentro de las más comunes están el uso de ISRS) (Cuadro 2). Algunas enfermedades de manifestación común en la adolescencia que simulan el TAB son: lupus eritematoso sistémico, epilepsia de lóbulo temporal, esclerosis múltiple, hipertiroidismo y enfermedad de Wilson, entre otras. En algunos casos, los episodios de manía mejoran al suspender las drogas o el medicamento, o al controlar la enfermedad, pero en otros, a pesar de esto continúa la sintomatología, y por ello se consideraría como un caso de TAB primario.

Conductas sexualizadas en niños y adolescentes
Otros factores que precipitan la sintomatología temporal de depresión o TAB, y que deben considerarse en todas las edades, son el maltrato físico y el abuso sexual; estos se deben sospechar especialmente en los pacientes con conductas sexualizadas, o conductas sexuales inapropiadas para la edad.
Comorbilidades del TAB en niños
La comorbilidad del TAB con otros trastornos psiquiátricos es frecuente; en especial, con TDAH, trastorno depresivo mayor (TDM), distimia, ansiedad y trastornos de la conducta. Diversos estudios demuestran los altos índices de comorbilidad de TDAH en los pacientes con TAB; especialmente, los de inicio temprano (3,7,17-19). También, trastornos de ansiedad como el trastorno obsesivo-compulsivo y el trastorno de pánico se han asociado al TAB (23,24). En adolescentes es usual el consumo de licor y de cigarrillo, y el USP (1). Para el tratamiento se sugiere estabilizar el cuadro del TAB antes de comenzar el tratamiento de otras patologías.
Tratamiento del TAB en niños
Tratamiento psicosocial
Las terapias individuales y familiares y el apoyo académico hacen parte del tratamiento psicosocial. El tratamiento individual, preferiblemente la terapia cognoscitivo conductual, se comienza después de estabilizada la fase aguda. Sus objetivos se dirigen a mejorar el proceso de adherencia y cumplimiento del tratamiento; también, a establecer rutinas de sueño, alimentación y ejercicio, y en los adolescentes, a evitar el uso de cigarrillo, alcohol y otras sustancias (25).
En el trabajo con la familia se enseñan aspectos como la evolución de la enfermedad, la sintomatología —en especial, la identificación de los pródromos—, la regulación emocional y el control de impulsos, el desarrollo de estrategias de resolución de problemas y comunicación efectiva (14,26,27). Hay otras terapias que se han propuesto, como la terapia interpersonal para la depresión (28) y la terapia enfocada en la familia (29), que bien pueden considerarse.
Tratamiento psicofarmacológico
Para el tratamiento farmacológico del TAB se recomienda utilizar sólo las medicaciones aprobadas por la FDA para los niños y adolescentes (30). En manía aguda se propone el uso de un estabilizador del ánimo (EA) o un antipsicótico de segunda generación (ASG). Varios algoritmos recomiendan como primera elección los EA como el litio (Li) o el divalproato de sodio (DS); sin embargo, durante los últimos años ha habido un aumento de la evidencia para el uso de los ASG. En la Figura 2 se muestra un algoritmo para el manejo del TAB en sus diferentes fases: manía, depresión y mantenimiento. Para profundizar en el tema, se sugiere revisar otras fuentes (30-32).
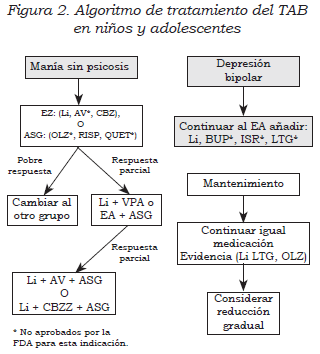
Estabilizadores del ánimo (EA)
Los EA actúan a nivel de la corteza del cingulado anterior y de la corteza prefrontal derecha (33). Se ha demostrado, por estudios en animales, que los EA tienen un papel neuroprotector y neurotrópico cuando se usan a largo plazo, evidenciado ello por el aumento de la sustancia gris, y de algunos marcadores neuronales de vitalidad, como las concentraciones del N-acetil- aspartato, en estas regiones (34).
El litio (Li) se usa para el manejo de la manía aguda y el mantenimiento del TAB en niños mayores de 12 años. La dosis inicial es de 20 mgs/kilo/día, o 900 mgs /día (la menor de las 2), repartida en 2 o 3 tomas al día. Se hacen aumentos graduales hasta alcanzar una litemia de entre 0,6 y 1,2 mEq/L, y no se aumenta si los niveles exceden los 1,2 mEq/L o se presentan efectos adversos severos. El seguimiento de los niveles séricos del Li debe ser periódico (cada 4-6 meses), pues la ventana entre las dosis eficaces y las dosis tóxicas es estrecha. No se recomienda el uso del Li en pacientes con alto riesgo suicida, ante la posibilidad de intoxicación por sobredosis (véase Tabla 5, para las dosis y los efectos adversos).
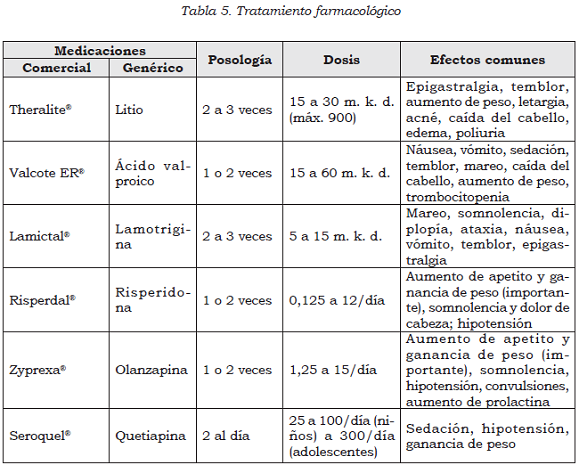
El ácido valproico (DS) bloquea directamente los canales de sodio y aumenta la conductancia neuronal dependiente del calcio; además, aumenta indirectamente los niveles de GABA y altera la dopamina y el N-acetil-D-aspartato NMDA (34). El DS se usa para el manejo de la manía aguda, y para algunos casos, en el mantenimiento del TAB en adolescentes. La dosis inicial es de 10 a 20 mgs/kilo/día, repartida en 2 tomas al día. Se hacen aumentos graduales hasta alcanzar niveles séricos de entre 50 y 125. Los niveles séricos deben repetirse cada 4-6 meses. Un estudio en niños y adolescentes encontró que el DS, el Li y el CBZ son útiles en los episodios de manía y los episodios mixtos, con una respuesta del 53%, el 38% y el 38%, respectivamente (35).
La lamotrigina (LTG) se ha utilizado para la depresión bipolar en adolescentes; se debe comenzar con dosis bajas y aumentar gradualmente, para evitar reacciones cutáneas (36).
La carbamazepina (CBZ) actúa también bloqueando los canales de calcio. Se inicia a dosis bajas (200 mg al día), divididas en 2 o 3 tomas, con aumentos cada 4 días, y se continúa aumentando hasta llegar a niveles terapéuticos. Por el efecto de autoinducción hepática, la dosis se debe verificar y corregir a las 3 semanas (37). La CBZ se considera un agente de segunda línea, por los pocos estudios sobre su eficacia en esta población, y por sus efectos adversos severos.
Antipsicóticos de segunda generación (ASG)
Algunos estudios de ensayo abierto con ASG describen la eficacia en el TAB en niños. Los ASG pueden usarse como monoterapia o en conjunto con el Li o el DS, según lo demuestran estudios con la risperidona (RISP) (38), quetiapina (QUET) (39) y olanzapina (40). La RISP está aprobada por la FDA para niños mayores de 10 años con TAB en manía o cuadros mixtos (41). Un estudio doble ciego demostró la eficacia de la QUET comparada contra el DS en el tratamiento de manía aguda en adolescentes (42).
La manía con síntomas psicóticos puede presentarse en adolescentes, y su manejo, generalmente, se hace con 2 medicaciones: un EA más un ASG.
Mantenimiento
El TAB es una enfermedad crónica, y amerita que se continué el tratamiento durante al menos 2 años después de la mejoría clínica. La suspensión de la medicación antes de este tiempo se asocia a un mayor índice de recaídas (1, 19,43). El mantenimiento se realiza con la medicación con la cual se obtuvieron resultados en la fase aguda.
Tratamiento del TDAH comórbido con TAB
Se deben tratar las 2 patologías iniciando con el TAB, y una vez estabilizado el paciente, comenzar el tratamiento para el TDAH. Los adolescentes bipolares con antecedente de TDAH tienen menor respuesta al Li (44) y al DS (45,46). Sin embargo, no hay estudios que demuestren que los ASG sean superiores a los EA; por ello, se sigue recomendando comenzar con DS o Li. En algunos casos severos se deben usar las dos mediaciones a la vez; es decir, un EA y un ASG. Para el TDAH se recomiendan dosis bajas de estimulante (metilfenidato) (47) o atomoxetina (48). Si, a pesar del tratamiento instaurando, el paciente sigue presentando agresión, se puede considerar el uso de RISP (41).
Conclusiones
A pesar de que tiene diferentes caras, el TAB en niños es una patología identificable por sus características de cambios abruptos del ánimo y predominio de la irritabilidad, y por su gran comorbilidad con el TDAH. El diagnóstico diferencial se hace de acuerdo con 3 grupos de edades, pero es más difícil en aquellos pacientes escolares con sintomatología previa de TDAH. El tratamiento debe ser precoz y balanceado, con medidas psicosociales y tratamiento farmacológico.
Referencias
1. Emslie G, Mayes T, Kennard B, Huges J. Pediatric mood disorders. En: Stein D, Kupfer D, Schaztberbg A (editores). Textbook of mood disorders. Washington DC: American Psychiatry Publisihng; 2006. p. 573-601. [ Links ]
2. Birmaher B. Longitudinal course of pediatric bipolar disorder. Am J Psychiatry. 2007;164(4):537-8. [ Links ]
3. Faedda G, Baldessarini R, Glovinsky I, Austin N. Pediatric bipolar disorder: phenomenology and course of illness. Bipolar Disorders. 2004;6(4):305-13. [ Links ]
4. Vieta E, Colom F. Convivir con el trastorno bipolar. Madrid: Médica Panamericana; 2003. [ Links ]
5. American Psychiatric Association. Diagnostic and statistical manual of mental disorders. 4a ed revised. Washington DC. American Psychiatric Association; 2000. [ Links ]
6. Kowatch R, DelBello M. Pediatric bipolar disorder: emerging diagnostic and treatment approaches. Child Adolesc Psychiatric Clin N Am. 2006;15(1):73-108. [ Links ]
7. Geller B, Zimerman B, Williams M, Bolhofner K, Craney JL, DelBello MP, et al. Diagnostic characteristics of 93 cases of a prepubertal and early adolescent bipolar disorder phenotype by gender, puberty and comorbid attention deficit hyperactivity disorder. J Child Adolesc Psychopharmacol. 2 000;10(3):157-64. [ Links ]
8. Díaz-Atienza J, Blánquez-Rodríguez M. Guías para padres de la unidad de salud mental infanto-juvenil de Almería. Trastorno bipolar en la infancia y adolescencia Internet. cited 2 008 Dec 8. Disponible en: http://www.paidopsiquiatria.com/depre/tbipolar.pdf [ Links ]
9. Psicomed.net. Criterios diagnosticos del DSM-IV para trastorno afectivo bipolar Internet. Madrid: Psicomed. 2 009 April 2 8 cited 2 009 May 2 . Disponible en: http://www.personal.telefonica.terra.es/web/psico/dsmiv/dsmiv6.html. [ Links ]
10. Posada-Villa JA, Aguilar-Gaxiola SA, Magaña CG, Gómez L. Prevalencia de trastornos mentales y uso de servicios: resultados preliminares del Estudio nacional de salud mental. Rev Col Psiqui. 2004;33(5):241-62. [ Links ]
11. Reddy YC, Srinath S. Juvenile bipolar disorder. Acta Psychiatr Scand. 2000;102(3):162-70. [ Links ]
12. James AC, Javaloyes AM. The treatment of bipolar disorder in children and adolescents. J Child Psychol Psychiatry. 2001;42(4):439-49. [ Links ]
13. Green R. The explosive child. 2 a ed. New York: Quill; 2001. [ Links ]
14. Fristad M, Goldberg-Arnold J. Working with families of children with earlyonset bipolar disorder. In: Geller B, DelBello M (editors). Child and Early Adolescent Bipolar Disorder: Theory, Assessment, and Treatment. 1 st ed. New York: Guildord; 2 002. p. 2 75- 313. [ Links ]
15. Birmaher B, Ryan ND, Williamson DE, Brent DA, Kaufman J, Dahl RE, et al. Childhood and adolescent depression: a review of the past 1 0 years. Part I. J Am Acad Child Adolesc Psychiatry. 1996;35(11):1427-39. [ Links ]
16. Galanter CA, Leibenluft E. Frontiers between attention deficit hyperactivity disorder and bipolar disorder. Child Adolesc Psychiatr Clin N Am. 2008;17(2):325-46. [ Links ]
17. Biederman J, Faraone S, Milberger S, Guite J, Mick E, Chen L, et al. A prospective 4-year follow-up study of attention-deficit hyperactivity and related disorders. Arch Gen Psychiatry. 1996;53(5):437-46. [ Links ]
18. Findling Rl, Gracious BL, McNamara NK, Youngstrom EA, Demeter CA, Branicky LA, et al. Rapid, continuous cycling and psychiatric co-morbidity in pediatric bipolar I disorder. Bipolar Disord. 2001;3(4):202-10. [ Links ]
19. Geller B, Tillman R, Craney JL, Bolhofner K. Four-year prospective outcome and natural history of mania in children with a prepubertal and early adolescent bipolar disorder phenotype. Arch Gen Psychiatry. 2004;61(5):459-67. [ Links ]
20. Pliszka S, AACAP Work Group on Quality Issues. Practice parameter for the assessment and treatment of children and adolescents with attention-deficit/ hyperactivity disorder. J Am Acad Child Adolesc Psychiatry. 2 007;46(7):894- 921. [ Links ]
21 . AACAP Official Action. Practice parameters for the assessment and treatment of children and adolescents with bipolar disorder. J Am Acad Child Adolesc Psychiatry. 1 997;36(1):13 8-57. [ Links ]
22. Geller B, Zimerman B, Williams M, Delbello MP, Bolhofner K, Craney JL, et al. DSM-IV mania symptoms in a prepubertal and early adolescent bipolar disorder phenotype compared to attention-deficit hyperactive and normal controls. J Child Adolesc Psychopharmacol 2002;12(1):11-25. [ Links ]
23. Jolin EM, Weller EB, Weller RA. Anxiety symptoms and syndromes in bipolar children and adolescents. Curr Psychiatry Rep. 2008;10(2):123-9. [ Links ]
24. Masi G, Toni C, Perugi G, Mucci M, Millepiedi S, Akiskal HS. Anxiety disorders in children and adolescents with bipolar disorder: a neglected comorbidity. Can J Psychiatry. 2 001;46(9):797- 802. [ Links ]
25. Pavuluri MN, Graczyk PA, Henry DB, Carbray JA, Heidenreich J, Miklowitz DJ. Child- and family-focused cognitivebehavioral therapy for pediatric bipolar disorder: development and preliminary results. J Am Acad Child Adolesc Psychiatry. 2 004;43(5):528-37. [ Links ]
26. Fristad MA, Goldberg-Arnold JS, Gavazzi SM. Multifamily psychoeducation groups (MFPG) for families of children with bipolar disorder. Bipolar Disord. 2002;4(4):254-62. [ Links ]
27. Fristad MA, Gavazzi SM, Mackinaw- Koons B. Family psychoeducation: an adjunctive intervention for children with bipolar disorder. Biol Psychiatry. 2003;53(11):1000-8. [ Links ]
28. Mufson L, Weissman MM, Moreau D, Garfinkel R. Efficacy of interpersonal psychotherapy for depressedadolescents. Arch Gen Psychiatry. 1999;56(6):573-9. [ Links ]
29. Miklowitz D, Simoneau TL, George EL, Richards JA, Kalbag A, Sachs-Ericsson N, et al. Family-focused treatment of bipolar disorder: 1 -year effects of a psychoeducational program in conjunction with pharmacotherapy. Biol Psychiatry. 2000;48(6):582-92. [ Links ]
30. Kowatch R, Fristad M, Birmaher B, Wagner KD, Findling RL, Hellander M, et al. Treatment guidelines for children and adolescents with bipolar disorder. J Am Acad Child Adolesc Psychiatry. 2005;44(3):213-35. [ Links ]
31. Pavuluri M, Henry D, Devineni B, Carbray J, Naylor M, Janicak P. A pharmacotherapy algorithm for stabilization and maintenance of pediatric bipolar disorder. J Am Acad Child Adolesc Psychiatry. 2004;43(7):859-67. [ Links ]
32. Suppes T, Swann AC, Dennehy EB, Habermacher ED, Mason M, Crismon ML, et al. Texas medication algorithm project: development and feasibility testing of a treatment algorithm for patients with bipolar disorder. J Clin Psychiatry. 2001;62(6):439-47. [ Links ]
33. Patel N, DelBello M. Neuropharmacology. En: Geller B, DelBello M (editores). Treatment of bipolar disorder in children and adolescents. New York: The Guilford Press; 2008. p. 24-42. [ Links ]
34. Geller D, Hammerness P. Pediatric psychopharmacology. En: Coffey E, Brumback R (editors). Pediatric Neuropsychiatry. Washington: APPA; 2 006. p. 589-643. [ Links ]
35. Kowatch R, Suppes T, Carmody T, Bucci J, Hume J, Kromelis M, et al. Effect size of lithium, divalproex sodium, and carbamazepine in children and adolescents with bipolar disorder. J Am Acad Child Adolesc Psychiatry. 2000;39(6):713-20. [ Links ]
36. Chang K, Saxena K, Howe M. An open-label study of lamotrigine adjunct or monotherapy for the treatment of adolescents with bipolar depression. J Am Acad Child Adolesc Psychiatry. 2006;45(3):298-304. [ Links ]
37. Davanzo PA, McCracken JT. Mood stabilizers in the treatment of juvenile bipolar disorder. Advances and controversies. Child Adolesc Psychiatr Clin N Am. 2000;9(1):159-82. [ Links ]
38. Pavuluri MN, Henry DV, Carbray JA, Sampson G, Naylor MW, Janicak PG. Open-label prospective trial of risperidone in combination with lithium or divalproex sodium in pediatric mania. J Affect Disord. 2 004;82(Suppl 1 ):S103-11 . [ Links ]
39. DelBello MP, Schwiers ML, Rosenberg HL, Strakowski SM. A double-blind, randomized, placebo-controlled study of quetiapine as adjunctive treatment for adolescent mania. J Am Acad Child Adolesc Psychiatry. 2 002;41(10): 121 6-23 . [ Links ]
40. Frazier JA, Biederman J, Jacobs TG, Tohen MF, Toma V, Fieldman PD. Olanzapine in the treatment of bipolar disorder in juveniles. The International Journal of Neuropsychopharmacology 2000;3:S330. [ Links ]
41. Biederman J, Mick E, Hammerness P, Harpold T, Aleardi M, Dougherty M, et al. Open-label, 8-week trial of olanzapine and risperidone for the treatment of bipolar disorder in preschool- age children. Biol Psychiatry. 2005;58(7):589-94. [ Links ]
42. DelBello MP, Kowatch RA, Adler CM, Stanford KE, Welge JA, Barzman DH, et al. A double-blind randomized pilot study comparing quetiapine and divalproex for adolescent mania. J Am Acad Child Adolesc Psychiatry. 2006;45(3):305-13. [ Links ]
43. Strober M, Morrell W, Lampert C, Burroughs J. Relapse following discontinuation of lithium maintenance therapy in adolescents with bipolar I illness: a naturalistic study. Am J Psychiatry. 1990;147(4):457-61. [ Links ]
44. Kafantaris V, Coletti DJ, Dicker R, Padula G, Pollack S. Are childhood psychiatric histories of bipolar adolescents associated with family history, psychosis, and response to lithium treatment? J Affect Disord. 1998;51(2):153-64. [ Links ]
45. Masi G, Perugi G, Toni C, Millepiedi S, Mucci M, Bertini N, et al. Predictors of treatment nonresponse in bipolar children and adolescents with manic or mixed episodes. J Child AdolescPsychopharmacol. 2 004;14(3):395- 404. [ Links ]
46. State RC, Frye MA, Altshuler LL, Strober M, DeAntonio M, Hwang S, et al. Chart review of the impact of attention-deficit/ hyperactivity disorder comorbidity on response to lithium or divalproex sodium in adolescent mania. J Clin Psychiatry. 2 004;65(8):1057-63. [ Links ]
47. Scheffer RE, Kowatch RA, Carmody T, Rush AJ. A randomized placebo-controlled trial of mixed amphetamine salts for symptoms of comorbid ADHD in pediatric bipolar disorder following mood stabilization with divalproex sodium. Am J Psychiatry. 2 005;162(1):58-64. [ Links ]
48. Hah M, Chang K. Atomoxetine for the treatment of attention-deficit hyperactivity disorder in children and adolescents with bipolar disorders. J Child Adolesc Psychopharmacol. 2005;15(6):996-1004. [ Links ]
Conflictos de interés: los autores manifestamos que no tenemos ningún conflicto de interés en este artículo














