Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Psiquiatría
versão impressa ISSN 0034-7450
rev.colomb.psiquiatr. vol.41 no.2 Bogotá abr./jun. 2012
Epistemología filosofía de la mente y bioética
Carlos Cardeño C.1
Marle Duque G.2
Santiago Jaramillo3
1 Médica(o) psiquiatra de Enlace, Hospital Universitario San Vicente Fundación, Medellín, Colombia.
2 Médico residente de Psiquiatría de III año, Universidad de Antioquia, Medellín, Colombia.
3 Médico psiquiatra, Universidad de Antioquia, Medellín, Colombia.
Correspondencia
Diana Restrepo B.
Hospital Universitario San Vicente Fundación
Calle 64, carrera 51D
Medellín, Colombia
dianarestrepobernal@gmail.com
Conflictos de interés: Los autores manifiestan que no tienen conflictos de interés en este artículo.
Recibido para evaluación: 28 de enero de 2012 Aceptado para publicación: 2 de mayo de 2012
Resumen
Introducción: Rechazar un acto médico es un ejercicio válido dentro del derecho a la autonomía que tiene todo paciente. Desde el punto de vista legal, la autonomía see fundamenta en el derecho a la intimidad. En los últimos decenios, el derecho legal a la autodeterminación se ha ampliado progresivamente y hoy los pacientes en pleno uso de sus facultades mentales tienen el derecho moral y legal de tomar sus propias decisiones y estas tienen prioridad sobre las decisiones del médico y la familia. Objetivo: Analizar el papel de los psiquiatras de enlace para evaluar la competencia mental de estos pacientes. Discusión y Conclusiones: La evaluación de la capacidad de un paciente para decidir y autodeterminarse es un problema clínico frecuente en los hospitales generales. La evaluación de estos pacientes exige un conocimiento apropiado de los fundamentos filosóficos, éticos y legales que guían el tratamiento apropiado de estos complejos problemas clínicos.
Palabras clave: Capacidad para decidir, consentimiento informado, autonomía, psiquiatría de enlace.
Abstract
Introduction: Refusing a medical procedure is a valid way of exercising every patient's right to autonomy. From the legal point of view, autonomy is based on the right to privacy. In recent decades the legal right to self-determination has gradually expanded and today patients in full possession of their mental faculties, have the moral and legal right to make their own decisions and these decisions take precedence over physician and family. Often liaison psychiatrists are called in to assess the mental competence of patients in the general hospital. Objective: To determine the psychiatrist's role in evaluating these patients. Discussion and Conclusions: The assessment of a patient's ability to decide and self-determine is a common clinical problem in general hospitals. Evaluation of these patients requires a proper understanding of the philosophical, ethical, and legal issues that guide the appropriate treatment of these complex clinical problems.
Key words: Capacity to decide, informed consent, autonomy, liaison psychiatry.
Introducción
Uno de los problemas clínicos por los cuales es llamado el psiquiatra de enlace en el hospital general es la evaluación de la competencia mental de los pacientes. Algunos estudios describen que entre el 3% y el 25% de las interconsultas que se reciben en un servicio de psiquiatría de enlace se relacionan con este motivo de interconsulta (1,2). En el Programa de Psiquiatría de Enlace del Hospital Universitario San Vicente Fundación se recibe un promedio de cuarenta interconsultas nuevas por semana de las cuales tres a cuatro solicitan valorar la competencia mental de los pacientes. En un estudio clínico, cinco médicos revisaron videograbaciones que evaluaban la capacidad para decidir de los pacientes y la concordancia diagnóstica de estos médicos no fue mejor que el azar (kappa: 0,14) (3). En un estudio que incluyó a 302 pacientes hospitalizados por condiciones médicas agudas se encontró que el 48% de ellos no tenía capacidad para decidir y autodeterminarse (4). Además, con frecuencia, esta situación pasa inadvertida en el ambiente hospitalario (5-7) donde los equipos médicos detectan sólo 25% de los casos (3). Este subdiagnóstico debe llamar la atención de los médicos, considerando las implicaciones médicas y legales de que un paciente tenga o no, capacidad para decidir y autodeterminarse frente a cualquier acto médico. Por esto, consideramos importante dar una mirada comprensiva a este problema médico.
Mirada histórica: del principio de beneficencia al principio de autonomía
Desde hace más de 2.500 años, el ejercicio de la medicina se ha orientado por principios éticos arraigados en conceptos filosóficos como los de nil nocere (no causar daño) y bonum facere (hacer el bien al paciente). Sin embargo, para la medicina de comienzos del siglo XXI, la autonomía es el principio fundamental de la ética médica por encima del principio de beneficencia que impulsó la tradición hipocrática (8).
El principio del respeto de la persona (principio kantiano) pertenece a una concepción moral, según la cual, la dignidad del ser humano reside en su autonomía moral y, por lo tanto, en su libertad. Este cambio se originó en las ideas que sobre democracia participativa surgieron en el siglo XVIII, las cuales se articularon con fuerzas sociales, políticas, legales y éticas propias de la época. Posteriormente, a mediados del siglo XX, luego de la Segunda Guerra Mundial, diversas situaciones, como los juicios de Nuremberg, el avance mundial de la democracia, los movimientos en pro de los derechos civiles, la expansión de la educación pública, la inclusión del derecho y la economía en las decisiones médicas, confluyeron para generar descontento con el modelo médico paternalista que hasta ese momento había dominado. Este cambio en el tipo de relación entre médicos y pacientes, para algunos, significa un mayor respeto a la libertad individual (9).
El consentimiento informado, como noción, está unido a la dignidad inviolable del ser humano. Esta dignidad significa que cada persona es un fin en sí misma y tiene derecho a recibir un trato justo por su condición. Tratar a un paciente como persona es reconocerlo como sujeto razonable y poseedor de lenguaje, que tiene capacidad para tomar decisiones y medir las consecuencias de sus actos. Para garantizar que la decisión tomada por el paciente es una decisión autónoma es necesario que el médico proporcione información adecuada.
El consentimiento informado, si bien como documento legal nace en el derecho, está inmerso en la práctica clínica y se suma para garantizar los derechos fundamentales de los pacientes. El consentimiento informado ni "complica" la relación médico-paciente ni "garantiza" que sea mejor o más respetuosa (10).
Definición del concepto de autonomía
La palabra autonomía deriva de la raíz griega autos (por sí mismo) y nomos (regla, ley, gobierno). Originalmente se refería a la posibilidad de las pequeñas ciudades de autogobernarse. El uso actual de la palabra autonomía remite a un concepto, a una capacidad, a un derecho moral y legal (11). Esta capacidad de autogobierno es una cualidad del ser humano, que le permite actuar y elegir de acuerdo con su propio sistema de valores. Según los principios kantianos, la libertad es la esencia de toda moralidad; por esto se puede mirar la autonomía como un principio ontológico que surge del ser mismo.
Para que un acto sea considerado autónomo se necesita que la persona tenga las siguientes capacidades: entendimiento, razonamiento, deliberación y escogencia independiente. Sin embargo, estas cualidades no evitan por completo fallas en dicha elección, ya sea por enfermedad o depresión o por ignorancia, coerción u otras condiciones que restringen sus opciones. Así, personas calificadas como autónomas pueden fallar en su elección por falta de entendimiento o conocimiento, y personas calificadas como carentes de autonomía pueden tomar decisiones autónomas (11). Se ha propuesto que una persona tendría alterada la capacidad mental cuando se altera el funcionamiento del cerebro o de la mente y se le dificulta la toma de decisiones (3).
Significado del consentimiento informado
El consentimiento informado puede comprenderse como un acto que se realiza entre personas, donde media diálogo y comunicación. Este acto debe ser voluntario, libre y responsable; ocurre entre un paciente y doctor, y tiene por finalidad que el paciente le otorgue al médico el derecho de realizarle un tratamiento. Por esto, el consentimiento informado no es sólo un documento con implicaciones legales ni la distancia que separa a médicos y pacientes, sino una oportunidad terapéutica y empática que hace parte de la compleja relación médico-paciente.
Elementos esenciales del consentimiento informado
El consentimiento informado se fundamenta en la información amplia y precisa acerca de los métodos diagnósticos y terapéuticos que el médico va a emplear con el paciente, las alternativas que existen, los efectos del tratamiento médico o quirúrgico, el propósito del acto que va a realizar y las consecuencias que se pueden derivar de la toma libre y voluntaria de una decisión, luego de aceptar o rechazar lo que el médico propone. La información que se le ofrece a un paciente para un consentimiento informado debe ser lo más amplia y detallada posible; además, el lenguaje usado para comunicar esta información, adecuarse a las características sociales y culturales de cada paciente. El médico procurará propiciar un diálogo que permita la confianza y comodidad del paciente para preguntar y resolver las dudas y temores que se le presenten (10).
La capacidad para decidir comprende cuatro elementos: 1) comprensión de la información relevante para la decisión, 2) usar esa información con el fin de analizar su propia situación, 3) usar la información de forma razonable y 4) expresar la decisión (12).
Factores que afectan la capacidad para decidir
La capacidad para decidir puede verse afectada por alteración cognitiva, por ciertos síntomas psiquiátricos y por factores situacionales, como la complejidad de la información y la forma como se comunicó ésta (13). Por tal motivo, es fundamental tener en cuenta que esta capacidad decisoria varía en diferentes contextos y puede demandar diferentes clases o capacidades funcionales (14).
Derecho del paciente a rechazar o suspender un tratamiento
Rechazar un acto médico es un ejercicio válido dentro del ejercicio de derecho a la autonomía del paciente. Desde el punto de vista legal, la autonomía se fundamenta en el derecho a la intimidad. En los últimos decenios, el derecho legal a la autodeterminación se ha ampliado progresivamente y, hoy en día, los pacientes en pleno uso de sus facultades mentales tienen el derecho moral y legal de tomar sus propias decisiones y éstas tienen prioridad sobre las decisiones del médico y la familia. Sin embargo, en el ambiente clínico, la evaluación de la capacidad para decidir ha sido reservada, de forma tradicional, sólo para los pacientes que rechazan las recomendaciones médicas (15).
Existen algunas situaciones que eximen la obligatoriedad del consentimiento informado: 1) urgencia médica cuando el paciente está inconsciente; 2) menor de edad; 3) riesgo para la salud pública, por la no realización del procedimiento o tratamiento; 4) investigaciones sin riesgo y con la aprobación del Comité de Ética de la institución; 5) cuando una norma legal ordena el acto; 6) derecho a no saber, solicitado por el paciente, siempre y cuando no derive un perjuicio grave para el paciente o terceros (dejar constancia escrita en historia clínica con firma del paciente y comunicación a la familia). En Colombia no se necesita consentimiento informado en las siguientes situaciones:
- La prueba de alcoholemia o la detección de drogas y estupefacientes.
- La hospitalización de un paciente con enfermedad mental activa, cuando él represente un riesgo para la comunidad o para sí mismo.
- Cuando sea necesario tomar medidas sanitarias para prevenir una epidemia.
Consentimiento informado y menores de edad
En Colombia, los menores de edad son las personas menores de dieciocho años. Para la ética, en cambio, la mayoría de edad no depende de la edad cronológica, sino de la capacidad mental y la libertad para decidir su propio destino. La cuestión se hace problemática cuando el menor va desarrollando su capacidad de discernimiento y adquiriendo madurez psicológica. En pacientes con enfermedades crónicas o terminales, el médico debe buscar que el niño o adolescente logre una adecuada comprensión de su enfermedad, a fin de establecer su posición frente a las decisiones médicas futuras. En casos en que se genere conflicto entre los deseos de la familia y los del paciente adolescente, el médico está obligado a determinar si el joven posee capacidad natural de juicio y suficiente madurez para comprender la naturaleza y trascendencia del acto sobre el que consiente y las consecuencias más importantes que se derivan de éste. Esto implica valorar tanto la madurez que el menor ha alcanzado como su aptitud para comprender el hecho concreto.
Instrumentos para evaluar la capacidad de decidir de los pacientes
Con frecuencia, el MacArthur Competence Assessment Tool (Mac-CAT-T) (16) se usa para evaluar la capacidad de decidir de un paciente. El MacCAT-T es una entrevista semiestructurada con cuatro dominios que se califica de cero a seis y que evalúa el entendimiento que el paciente tiene de su enfermedad y tratamiento, incluyendo riesgos y beneficios asociados, alternativas de tratamiento con sus consecuencias y la habilidad para expresar su decisión. En el 2006, Dunn y colaboradores identificaron veintitrés instrumentos para evaluar la capacidad de decidir de los pacientes y encontraron que todos tenían serias limitaciones metodológicas con diferencias sustanciales en el formato, el grado de estandarización y el lenguaje que no permitía generalizar su uso a diferentes contextos (13).
Problemas frecuentes con el consentimiento informado y psiquiatría
Cualquier diagnóstico o tratamiento que afecte las capacidades mentales puede estar asociado con alteración de la capacidad para auto-determinarse. Sin embargo, la severidad de la condición clínica, más que el diagnóstico por sí mismo, predice mejor la presencia de incapacidad. Los pacientes con enfermedad de Alzheimer y otras demencias tienen gran posibilidad de cursar con incompetencia mental. Más de la mitad de los pacientes con demencia entre leve y moderada tienen alterada la capacidad para decidir y autodeterminarse y en los pacientes con demencia severa esto es casi universal (17). En pacientes con enfermedad cerebrovascular se puede afectar la capacidad para decidir, dependiendo de la localización y el tamaño del área cerebral afectada (18).
Con el paciente psiquiátrico se corre el riesgo de considerarlo siempre incapaz de decidir (19); no obstante, se ha encontrado que cuando el diagnóstico es depresión, la capacidad para decidir está alterada entre el 20% y el 25% de los casos, y cuando se trata de esquizofrenia, la cifra se incrementa hasta el 50% (20).
El delírium plantea un problema especial cuando se considera la capacidad para decidir y autodeterminación de un paciente hospitalizado: primero, los síntomas son fluctuantes en el tiempo, de forma que un paciente es capaz de decidir en horas de la mañana y en la tarde encontrarse incoherente y alucinado; segundo, su aparición hospitalaria es más frecuente en personas ancianas, en quienes, además, se presentan otras comorbilidades, como déficit cognoscitivo o secuelas de enfermedad cerebrovascular; tercero, si bien un paciente puede ingresar sin delírium a un hospital a lo largo de la hospitalización puede desarrollarlo, por lo tanto, las condiciones de un día pueden no ser las mismas del día siguiente; cuarto, el delírium es frecuentemente subdiagnosticado, lo que hace difícil que los equipos médicos lo detecten rápidamente para que este diagnóstico guíe las conducta médicas, y quinto, numerosas intervenciones médicas no pueden ser aplazadas a la espera de que el episodio de delírium se resuelva y el paciente recupere su capacidad de decidir y autodeterminarse.
Con el paciente que tiene trastorno mental de base, se plantea dificultad frente al consentimiento informado. No se debe presuponer que toda persona con trastorno psiquiátrico carece de autonomía y capacidad para autodeterminarse. Estos pacientes son seres humanos como cualquier otro, poseen libertad, derechos y deseos; por lo tanto, pueden aceptar o rechazar un tratamiento o procedimiento médico si tienen capacidad para consentir en el momento específico de la toma de decisión. El único caso en el que se puede violentar la voluntad de un enfermo psiquiátrico es cuando se determina que se está frente a una emergencia psiquiátrica. Es necesario analizar cada caso cuidadosamente, para no abusar de esta figura. La emergencia psiquiátrica es la reclusión o medicación temporal y forzada, por alta probabilidad de daño físico propio o a otros.
En un estudio realizado por Cairns y colaboradores (21), dos evaluadores midieron la capacidad de decidir de los pacientes con el MacCAT-T y encontraron que el 43,6% (24) y el 45,5% (25) eran incompetentes. Este estudio incluyó a 55 pacientes hospitalizados en una unidad psiquiátrica, con un promedio de edad de 36 años; 56,3% de los pacientes tenían un trastorno psicótico; 12,7%, trastorno bipolar; 29,1%, depresión, y 1,8%, trastorno límite de personalidad. El 34,5% de los pacientes habían sido hospitalizados de forma involuntaria.
La depresión mayor, por sí sola, no anula la capacidad para decidir. Cuando la depresión se acompaña de síntomas psicóticos, se considera que la capacidad para decidir se ve seriamente afectada y el paciente es incompetente. Los pacientes con comportamiento suicida, en quienes se observa un riesgo suicida alto, si bien la ley colombiana contempla la posibilidad de una hospitalización involuntaria, en pocos casos en la práctica cotidiana se recurre a esta figura, pues no es claro el puente entre el psiquiatra y el juez para dar el debido respaldo legal a tal procedimiento médico. Lo que comúnmente se hace es buscar que la familia, cuidadores o amigos que respalden la decisión psiquiátrica y ayuden a que el paciente acepte las recomendaciones médicas.
Algunas situaciones psicológicas pueden afectar el consentimiento informado y puede ser difícil de identificar y manejar:
- Negar o considerar la enfermedad un castigo.
- Angustia, que lleva al paciente a creer que no existe otra opción que la que el médico plantea.
- Ganancia secundaria (recibir amor y cuidado de otros), que puede existir alrededor de la enfermedad y que lleva al paciente a no buscar activamente la solución a su enfermedad y a rechazar los tratamientos que se le ofrecen.
Psiquiatría de enlace y evaluación de la competencia mental
Una de las habilidades adquiridas por el médico que se forma como psiquiatra es la de realizar un examen mental, el cual, guardando las proporciones, es el equivalente del examen físico hecho en el resto de la medicina. Un examen mental da cuenta de la orientación, grados de alerta y atención, actitud, afecto, lenguaje, pensamiento, memoria, sensopercepción, introspección, juicio y raciocinio de una persona en un momento dado. El psiquiatra de enlace tiene como lugar de trabajo el hospital general, sitio donde se presentan a diario numerosas situaciones médicas, en las cuales es necesario resolver una pregunta fundamental: ¿tiene el paciente capacidad para decidir y autodeterminarse frente a su situación médica? Cuando el psiquiatra de enlace es llamado para evaluar la "competencia mental" de un paciente hospitalizado, es claro que se trata de una situación médica compleja que ha llamado la atención del médico, del equipo asistencial y que afecta seriamente la vida y pronóstico del paciente implicado.
A continuación se presenta un resumen de los pasos seguidos por el Grupo de Psiquiatría de Enlace del Hospital Universitario San Vicente Fundación para evaluar los pacientes en quienes se debe determinar la capacidad para decidir y autodeterminarse.
Pasos para evaluar la competencia mental de los pacientes en el hospital general
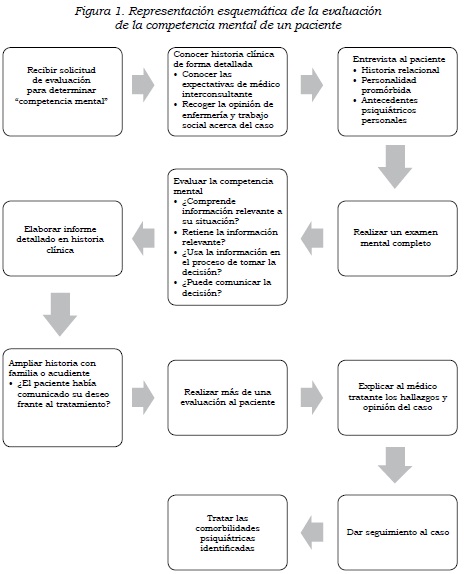
1. Conocer con detalle la historia clínica del paciente (diagnósticos, tratamientos, pronóstico, procedimientos realizados y tiempo de hospitalización).
2. Verificar con el médico que solicita la interconsulta cuáles son las dificultades que lo motivaron a pedir la valoración por psiquiatría de enlace.
3. Verificar con enfermería y trabajo social las opiniones que tienen sobre el paciente y su familia.
4. Conocer el funcionamiento pre-mórbido del paciente (déficits paciente-cognitivos preexistentes, independencia en actividades de la vida cotidiana).
5. Historia relacional, familiar y económica previa del paciente.
6. Personalidad premórbida: esto se puede obtener mediante el paciente, la familia y amigos.
7. Antecedentes psiquiátricos personales y familiares.
8. Realizar un examen mental completo: además de evaluar orientación, grado de alerta, atención, afecto, pensamiento, lenguaje, memoria, juicio, raciocinio, se debe determinar lo siguiente:
- Capacidad del paciente para explicar la situación clínica en la que se encuentra.
- Capacidad del paciente para explicar con sus palabras las alternativas de tratamiento que el médico le propone.
- Capacidad del paciente para explicar con sus palabras de forma lógica y coherente las razones por las cuales acepta o rechaza las alternativas de tratamiento que el médico le propone.
- Capacidad del paciente para explicar con sus palabras de forma lógica y coherente las consecuencias y posibles complicaciones de la decisión que va a tomar.
9. Citar a la familia para ampliar la historia psiquiátrica. Se puede considerar en algunos casos la presencia de la familia durante la evaluación psiquiátrica del paciente; sin embargo, es preferible tener un contacto a solas con el paciente.
10. Establecer si el paciente previamente, en uso de su capacidad para decidir y autoderminarse, había expresado verbal o por escrito alguna directriz relacionada con su situación clínica.
11. Definir si el paciente tiene capacidad para decidir y autodeterminarse.
12. Evaluar, por lo menos en dos ocasiones, al paciente para resolver dudas diagnósticas (presencia de delírium) o ampliar información.
13. Dejar constancia en la historia clínica de toda la información obtenida y de los hallazgos del examen mental. Se debe prestar especial atención a la discusión y a las recomendaciones que se dan al equipo tratante.
14. Retroalimentar a quien solicitó la interconsulta y, de ser posible, explicar personalmente los hallazgos clínicos y las recomendaciones de manejo.
15. Dar seguimiento y tratar las comorbilidades psiquiátricas encontradas.
Conclusiones
Un problema clínico frecuente para cualquier médico es determinar la competencia mental de los pacientes para decidir y autodeterminarse. El respeto y cuidado de esta facultad se deriva de uno de los principios fundamentales que guían la ética médica como es la autonomía. Esta capacidad de decidir frente a una situación médica está estrechamente relacionada con el grado de comprensión que se tenga de ella; no obstante, tal comprensión puede verse afectada por la calidad de la información brindada por el médico y por las condiciones psicológicas, psiquiátricas y médicas del paciente.
El problema de la autodeterminación no se limita a los pacientes que rechazan un tratamiento, pues aquellos que consienten pueden ser igualmente incompetentes. Por esto, la psiquiatría, como disciplina, y la psiquiatría de enlace, como subespecialidad, han alcanzado un lugar importante en la medicina hospitalaria, al colaborar a los equipos médicos a determinar cuándo un paciente está capacitado para decidir frente a situaciones médicas complejas. La evaluación de la competencia mental reafirma el papel del psiquiatra como "enlace" entre los derechos de los pacientes, sus deseos y las orientaciones médicas. Las siguientes viñetas clínicas se presentan con el objetivo de generar la reflexión en torno a los dilemas éticos allí contemplados.
Viñetas
-
Un hombre de diecinueve años de edad sufre una quemadura eléctrica grado II e ingresa a la unidad de cuidados intensivos. Necesita intubación orotraqueal y sedación con midazolam y fentanyl. El cirujano plástico tratante determina que el paciente requiere transfusión de glóbulos rojos para estabilizar la anemia de éste (hemoglobina de siete), con el fin de desbridar las áreas quemadas. Los padres del paciente informan que ellos son testigos de Jehová, que su hijo asistía a las reuniones de la iglesia sin ser bautizado y que, por tal motivo, ellos se rehúsan a firmar el consentimiento informado para la transfusión.
-
Un hombre indígena de cuarenta años de edad, residente en comunidad indígena del Chocó, ingresa al hospital por fractura de su húmero izquierdo. Durante la hospitalización se diagnostica síndrome compartimental severo y el médico ortopedista plantea la necesidad de desarticular la extremidad. El paciente no acepta el tratamiento médico y pide el alta hospitalaria.
-
Un hombre de 41 años de edad es sometido a un trasplante de hígado por una cirrosis secundaria a hepatits C. Durante el procedimiento los cirujanos observan una lesión periportal a la cual se le toma una biopsia por congelación, reportada luego como tejido inflamatorio, por lo que los médicos proceden con el trasplante. En el posoperatorio el paciente ingresa a la unidad de cuidados intensivos y llega el diagnóstico definitivo de la unidad de patología, que reporta un colangiocarcinoma. Los padres del paciente solicitan que su hijo no sea informado de este hallazgo, porque temen que se "deprima y deje de luchar". Los médicos acceden a esta petición y no le informan al paciente.
-
Un niño de cuatro años de edad sufre un traumatismo encefalocraneano severo. En el servicio de urgencias se le realizan maniobras de reanimación y se inicia ventilación asistida. Posteriormente se documenta fractura de C1-2 con trauma raquimedular completo. El niño progresivamente se adapta a la cuadriplejía, a la vida del hospital y a los cuidados que le brindan enfermeras y médicos. La madre permanece distante y poco comprometida con el cuidado de su hijo; incluso llega al abandono total. Transcurren siete meses en esta situación clínica, lo que genera frecuentes discusiones entre el equipo de médicos tratantes. Surgen preguntas sobre el pronóstico del niño y sobre lo que significa calidad de vida para él. Se cita a un comité de ética y se plantea la posibilidad de "preparar al niño psicológicamente" para la desconexión del ventilador.
Referencias
1. Farnsworth MG. Competency evaluations in a general hospital. Psychosomatics. 1990;31:60-6. [ Links ]
2. Jourdan JB, Glickman L. Reasons for requests for evaluation of competency in a municipal general hospital. Psychosomatics. 1991;32:413-6. [ Links ]
3. Marson DC, Mclnturff B, Hawkins L, et al. Consistency of physician judgments of capacity to consent in mild Alzheimer's disease. J Am Geriatr Soc. 1997;45:453-7. [ Links ]
4. Raymont V, Bingley W, Buchanan A, et al. Prevalence of mental incapacity in medical in patients and associated risk factors: cross-sectional study. Lancet. 2004;364:1421-7. [ Links ]
5. Fitten LJ, Waite MS. Impact of medical hospitalization on treatment decision-making capacity in the elderly. Arch Intern Med. 1990;150:1717-21. [ Links ]
6. Fitten LJ, Lusky R, Hamann C. Assessing treatment decision-making capacity in elderly nursing home residents. J Am Geriatr Soc. 1990;38:1097-104. [ Links ]
7. Cohén LM, McCue JD, Green GM. Do clinical and formal assessments of the capacity of patients in the intensive care unit to make decisions agree? Arch Intern Med. 1993;153:2481-5. [ Links ]
8. Faden RR, Beauchamp RL. A history and theory of informed consent. Nueva York: Oxford University Press; 1986. p. 235-68. [ Links ]
9. Moral Character. En: Beauchamp TL, Childress JF, edit. Principles of biomedical ethics. 5th ed. New York: Oxford University Press.; 2001. p. 26-56. [ Links ]
10. Arcila D. Aspectos jurídicos del consentimiento informado en Colombia. En: El consentimiento informado. Medellín: Fundación Hospitalaria San Vicente de Paúl; 2001. p. 40-3. [ Links ]
11. Respect for autonomy. En: Beauchamp TL, Childress JF. 5th ed. Principles of biomedical ethics. New York: Oxford University Press.; 2001. p. 57-112. [ Links ]
12. Grisso T, Appelbaum PS. Assessing competence to consent to treatment: a guide for psycicians and other health professionals. New York: Oxford University Press.; 1998. Dunn LB, Jeste DV Enhancing informed consent for research and treatment. Neuropsychopharmacology. 2001;24:595-607. [ Links ]
13. Dunn LB, Nowrangi MA, Palmer BW, et al. Assessing decisional capacity for clinical research or treatment: a review of instruments. Am J Psychiatry. 2006;163:1323-34. [ Links ]
14. Drane JF. Competency to give an informed consent: a model for making clinical assessments. JAMA. 1984;252:925-7. [ Links ]
15. Kapp MB, Mossman D. Measuring decisional capacity: cautions of the construction of a "capacimeter". Psychol Public Policy Law. 1996;2:73-95. [ Links ]
16. Grisso T, Applebaum PS, Hill-Fotouhi C. The macCAT-T: a clinical tool to assess patients's capacities to make treatment decisions. Psychiatr Serv. 1997;48:1415-9. [ Links ]
17. Kim SYH, Karlawish JHT Caine ED. Current state of research on decision-making competence of cognitively impaired elderly persons. Am J Geriatr Psychiatry. 2002;10:151-65. [ Links ]
18. White-Bateman SR, Schumacher HC, Sacco RL, et al. Consent for thrombolysis in acute stroke: review and future directions. Arch Neurol. 2007;64: 85-92. [ Links ]
19. Kitamura F Tomoda A, Tsulcada K. Method for assessment of competency to consent in the mentally ill. Rational, development, and comparison with the medically ill. International Journal of Law and Psychiatry. 1998;21:223-44. [ Links ]
20. Vollmann J, Bauer A, Danker-Hoipfe H, et al. Competence of mentally ill patients: a comparative empirical study. Psychol Med. 2003;33:1463-71. [ Links ]
21. Cairns R, Maddock C, Buchanan A, et al. Reability of mental capacity assessments in psychiatric inpatients. Br J Psychiatry. 2005;187:372-8. [ Links ]













