Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Psiquiatría
versão impressa ISSN 0034-7450
rev.colomb.psiquiatr. vol.41 no.3 Bogotá jul./set. 2012
Crisis psicógena, una patología psiquiátrica de enlace. A propósito de un caso
A case of Psychogenous Crisis, a Linking Psychiatric Pathology
Esther Perea C.1
Martín Torres Z.2
Martín Suárez J. 3
1Médica residente de Psiquiatría, de tercer año, de la Universidad de Cartagena, Cartagena, Colombia.
2Médico neurólogo, epileptólogo, jefe de Neurología de la Fundación Centro Colombiano de Epilepsia y Enfermedades Neurológicas (FIRE), Cartagena. Docente del programa de Medicina, Universidad de Cartagena, Cartagena, Colombia.
3Médico psiquiatra de la Pontificia Universidad Javeriana. Jefe del programa de Psiquiatría de la Universidad de Cartagena, Cartagena, Colombia.
Conflictos de interés: Los autores manifiestan que no tienen conflictos de interés en este artículo.
Correspondencia
Esther V. Perea C.
Avenida California, Edificio Selene, Barrio Manga
Cartagena, Colombia draesthervpereac@hotmail.com
Recibido para evaluación: 14 de abril de 2011 Aceptado para publicación: 10 de marzo de 2012
Resumen
Las crisis psicógenas, descritas por Charcot, constituyen una entidad que puede ser difícil de diferenciar de las crisis epilépticas. El 70% de estos pacientes tienen un diagnóstico psiquiátrico subyacente. Describimos el caso de una paciente que fue diagnosticada con crisis epilépticas durante varios años, polimedicada, incluida en el protocolo de cirugía de epilepsia para pacientes refractarios. Durante su evaluación, se descubrió un origen psicógeno de estas. Analizamos las características clínicas y paraclínicas que nos permiten aproximarnos al diagnóstico diferencial entre ambas entidades.
Palabras clave: Crisis psicógena, crisis epilépticas, eventos paroxísticos no epilépticos, videotelemetría, histeria, trastorno somatomorfo.
Abstract
Psychogenous seizures described by Charcot, are an entity that can be difficult to distinguish from epileptic seizures. 70% of these patients have an underlying psychiatric diagnosis. We describe the case of a female patient who was diagnosed with seizures for several years, poly-medicated, and included in the epilepsy surgery protocol for refractory patients. During the evaluation, a psychogenous origin was discovered for such crises. We analyzed the clinical criteria and laboratory tests that allow us to approach the differential diagnosis between both entities.
Key words: Psychogenic crisis, epileptic crisis, paroxystic non-epyleptic events, videoltelemetry, hysteria, mal events, somatomorphous disorder.
Introducción
Las crisis de origen psicógeno hacen parte de los eventos paroxísticos no epilépticos y constituyen un desafío diagnóstico, psicopatológico y psicoterapéutico en la práctica clínica (1); se definen como cambios paroxísticos en la conducta, en la sensopercepción o en la actividad cognitiva, limitados en el tiempo, que simulan crisis epilépticas generalizadas o parciales, pero que no obedecen a una descarga neuronal anómala, y que se relacionan con distintos mecanismos psicológicos en su generación (2). Esta entidad tiene un amplio rango de prevalencia, que varía del 17% al 60%, y su diagnóstico no descarta la posibilidad de que sea un fenómeno coexistente con las crisis epilépticas (3).
Se ha descrito que con mucha frecuencia se deben a trastornos disociativos (de conversión CIE-10) y que existe una fuerte asociación con otros trastornos psiquiátricos tipificados en el eje 1 del diagnóstico multiaxial del DSM IV-TR (70%) (3).
Las crisis psicógenas fueron descritas inicialmente por Charcot con el término de histeroepilepsia (4); aún no existe consenso acerca del término específico, se les llama además crisis no epilépticas, ataques histéricos, crisis pseudoepilépticas o pseudocrisis (5). A lo largo de nuestro artículo las denominaremos crisis psicógenas.
El advenimiento del monitoreo electroencefalográfico con video (EEG V) nos ha permitido realizar un diagnóstico más preciso de esta entidad; sin embargo, en algunos casos persiste dificultad, lo cual es más evidente cuando coexisten con crisis epilépticas (6). Existen datos que demuestran un periodo de latencia de hasta 7,2 años desde el momento en que inician los síntomas hasta el diagnóstico preciso de crisis psicógena (7). De forma adicional, tres cuartas partes de los pacientes con crisis psicógena aún están siendo manejados con drogas antiepilépticas sin padecer epilepsia (8).
Diferentes investigaciones informan una prevalencia de crisis psicógenas en paciente con epilepsia de 3,6% a 10,8%, y de crisis epilépticas en pacientes con crisis psicógenas del 12% al 36% (3). Por otro lado, las crisis psicógenas tienen dos picos de presentación en la adolescencia y la adultez temprana, entre los 25 y los 35 años de edad (9). Se presenta con mayor frecuencia en el sexo femenino, debido a que el trastorno de conversión es más frecuente en este grupo (10), y su aparición está asociada con antecedentes de abuso físico o sexual (6).
Escogimos el caso de una paciente valorada en nuestra institución (Fundación Centro Colombiano de Epilepsia y Enfermedades Neurológicas, FIRE), la cual fue remitida con el diagnóstico de epilepsia médicamente intratable para ser incluida en el protocolo de cirugía de epilepsia, a quien se le diagnosticó crisis de origen psicógeno.
Descripción del caso
Paciente femenina de 20 años, quien desde hace dos años presenta crisis descritas así: manifiesta cefalea holocraneana, seguida de una aparente desconexión con el medio de cinco minutos de duración; posteriormente, la paciente cierra los ojos y presenta movimientos de fexoextensión de las cuatro extremidades, con características bizarras, bruscos, sialorrea, en ocasiones se levantaba del plano de la cama arqueando la columna, sin relajación de esfínteres, con mordedura ocasional de la punta de lengua; estos episodios tienen una duración variable de hasta 30 minutos y una frecuencia aproximada de tres por semana. Durante sus crisis, la paciente generalmente sostenía un muñeco de peluche, el cual poseía desde que estaba muy niña. Por otro lado, presenta síntomas físicos vagos, como cefalea, dolor abdominal y articular.
La paciente ha requerido múltiples tratamientos farmacológicos que no han sido eficaces para disminuir las crisis; así, requirió ser hospitalizada en UCI en varias ocasiones por presentar estatus epilépticos.
Durante las múltiples hospitalizaciones, la paciente presentó infecciones urinarias a repetición asociadas con el uso de sondas y neumonías nosocomiales, desarrolló incluso sepsis y requirió manejo antibiótico intensivo; de forma adicional, ha presentado frecuentes neumonías de origen nosocomial.
Entre los paraclínicos realizados se destacan la tomografía axial computarizada (TAC) de cerebro y la resonancia magnética nuclear (RMN) de encéfalo normales, EEG con cambios inespecíficos (informados en otras instituciones); prolactina y CPK séricos normales.
La paciente ingresó a nuestra institución para ser valorada por el equipo de cirugía de epilepsia, se le realizó la videotelemetría que impone el protocolo; así, se registraron múltiples episodios con la siguiente secuencia: a. paciente en reposo con un ritmo de fondo normal, sin actividad irritativa; b. inicio súbito de movimientos bizarros, desordenados, que involucran las cuatro extremidades y la cabeza, que evidencian un trazado electroencefalográfico con abundantes artificios; c. cese abrupto de la actividad motora con un ritmo eléctrico de fondo normal. Estos episodios fueron interpretados como "eventos paroxísticos no epilépticos" (figura 1); le fue ordenada evaluación por psiquiatría, en la que se determinó la existencia de crisis psicógena. Durante las entrevistas sucesivas con el servicio de psiquiatría, se le realizaron pruebas de personalidad que mostraron rasgos compatibles con personalidad histriónica. Se lograron inducir las crisis por medio de sugestión muy fácilmente.
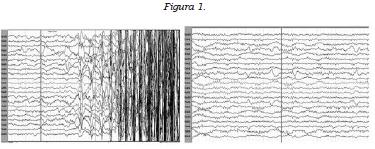
Historia personal
Paciente producto de tercer embarazo de madre multigestante, embarazo deseado, controlado, parto vaginal sin complicaciones, desarrollo psicomotor normal. A los 2 años de edad, sus padres se separaron, por lo que ella y sus hermanos se fueron a vivir con su padre; desde ese momento no tiene ninguna relación con su madre.
Durante toda su vida ha tenido un apego cercano con su padre, a quien ella considera "el mejor de los hombres". Siempre ha sido destacada por sus hermanos y su padre como "la mujer de la casa". El padre, desde hace dos años estableció una relación sentimental con una mujer con quien convive actualmente. La paciente no ha tenido ninguna relación afectiva a lo largo de su vida.
Discusión
Los tipos de eventos que presentan los pacientes con crisis psicógenas se pueden tipificar en el CEI-10 como trastorno disociativo (tipo conversivo), convulsiones disociativas. El término conversión se utiliza ampliamente para alguno de estos trastornos, e implica que sentimientos no satisfactorios originados por los problemas y conflictos que el enfermo no puede resolver se transformen de alguna manera en síntomas. Las pautas para el diagnóstico son:
a. Presencia de las características clínicas ya especificadas en los trastornos aislados.
b. Ausencia después de las exploraciones clínicas complementarias de un trastorno somático que pudiera explicar los síntomas.
c. Evidencia de una génesis psicógena, en la forma de una clara relación temporal con acontecimientos biográficos estresantes y problemas o relaciones personales alterados (aunque sean negados por el enfermo) (11).
Existen estudios que han reportado casos de aparición de crisis psicógenas secundarias a la ingestión de drogas antiepilépticas gabaérgicas, las cuales han sido denominadas como "pseudocrisis orgánicas". Aún no está claro el mecanismo fisiopatogénico que lo produce (12). Por otro lado, se han descrito casos de aparición de crisis psicógenas posterior a colocación de anestesia general (propofol), en paciente con o sin epilepsia (13).
Las crisis psicógenas presentan una comorbilidad psiquiátrica subyacente hasta en un 70% de los casos (3). Las entidades más asociadas son trastornos afectivos, trastornos de ansiedad y psicosis (14). La incidencia de trastornos de personalidad es relativamente alta, aunque no se ha observado ningún patrón predominante de personalidad (15). Sin embargo, en un estudio realizado se describió una alta prevalencia de individuos con personalidad tipo B (16). En este caso, nuestra paciente tiene rasgos característicos de personalidad histriónica, dados por: 1. no sentirse cómoda en situaciones en las que no es el centro de la atención, 2. la interacción con los demás suele estar caracterizada por un comportamiento sexualmente seductor o provocador, 3. utiliza permanentemente el aspecto físico para llamar la atención sobre sí misma, 4. muestra autodramatización, teatralidad y exagerada expresión emocional; además es altamente sugestionable (11).
Para Freud, los síntomas que muestran un malestar físico y que no tienen relación alguna con lo biológico se relacionan con histeria, la cual define como una neurosis que tiene origen en un incidente sexual, cuyo recuerdo no ha podido ser elaborado asociativamente, transformándose en patógeno y provocando un síntoma. Este incidente sexual se convierte en un recuerdo reprimido de una tentativa de seducción (fantasía de seducción), pero solo se vuelve traumático retroactivamente cuando acontece un segundo incidente que convoca al primero. En este momento es cuando el síntoma hace su aparición (17). Freud afirma que los mecanismos de defensa involucrados en las crisis histéricas son la represión, el desplazamiento y la simbolización (18).
En nuestra paciente se puede observar que, a pesar de que no se describen antecedentes de abuso sexual (evento traumático), su relación cercana con su padre y la ausencia de una figura materna diferente a ella determinó una mala resolución del Edipo en esta joven, que adquirió el papel de "compañera de su padre " y "madre de sus hermanos", y no permitió el desarrollo de una relación sentimental con otro hombre; posteriormente, al llegar una "verdadera" compañera para su padre (segundo incidente), sobreviene el desarrollo de la sintomatología histérica en la paciente.
Por otro lado, podemos observar cómo el diagnóstico inoportuno de esta entidad fue determinante para una tórpida evolución del cuadro clínico en nuestra paciente, que la llevó a padecer todas las complicaciones descritas.
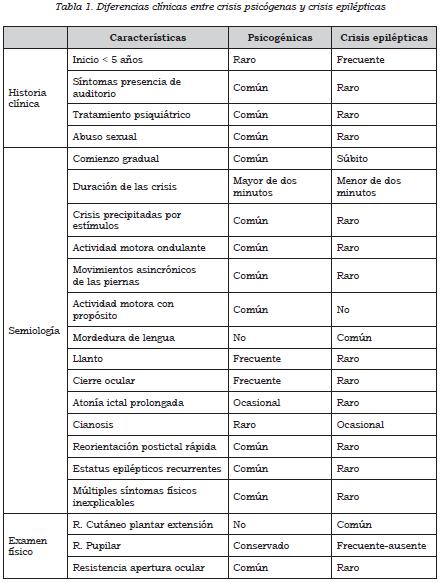
Diferenciar entre una crisis epiléptica y una crisis psicógena puede ser un reto para profesionales de salud no entrenados. Por medio de diferentes aspectos clínicos y paraclínicos se puede establecer el aspectos fundamentales: historia diagnóstico diferencial entre estas clínica, exploración semiológica y dos entidades. Analizaremos tres examen físico (tabla 1).
Historia clínica
-
La edad de inicio de síntomas: a pesar de que la epilepsia puede aparecer a cualquier edad, en el caso de nuestra paciente el inicio de los síntomas a los 18 años sin un antecedente preperinatal o una noxa desencadenante de epilepsia se podría relacionar más con crisis psicógena.
-
Es más frecuente que en las crisis psicógenas se presenten los síntomas en presencia de un auditorio; en nuestro caso, esto constituía el común denominador.
-
El antecedente de abuso sexual se halla más relacionado con crisis psicógenas y nuestra paciente no la presentaba, sin embargo nunca había sido valorada por el servicio de psiquiatría antes de su ingreso.
Semiología de las crisis
-
Es más frecuente que las crisis epilépticas presenten un inicio súbito de la sintomatología, mientras que en las crisis psicógenas el comienzo generalmente es gradual. En el caso de la paciente, tenía estas últimas características.
-
Las crisis psicogénicas tienen una duración mayor de dos minutos, mientras que en los pacientes con epilepsia raramente sus crisis duran más de este tiempo.
-
Es más frecuente que los pacientes con crisis psicógenas tengan crisis precipitadas por estímulos como solución salina o hipnosis.
-
Es más común que en la crisis psicógena se presenten movimientos motores con un propósito, como se observa en el monitoreo EEG-V de la paciente (esta joven sostiene con su mano un muñeco de peluche durante la crisis, lo cual podría representar la permanencia de un objeto transicional). Por otro lado, los pacientes con crisis psicógena presentan con más frecuencia actividad motora ondulante y movimientos asincrónicos de las piernas, como el caso descrito.
-
Es más frecuente que los pacientes con crisis epilépticas tengan mordedura de la lengua (zona lateral) durante la crisis, mientras en la crisis psicógena es muy raro este hallazgo, y si existe, generalmente la zona afectada es la punta de la lengua, tal como ha sucedido en algunos casos con esta paciente.
-
Es más común que los pacientes con crisis psicógena lloren y cierren los ojos durante las crisis; la paciente en mención permanecía con los ojos cerrados.
-
Los pacientes con crisis de origen psicógeno presentan más frecuentemente atonía ictal prolongada, como es el caso de la paciente.
-
Generalmente, los pacientes con epilepsia presentan cianosis durante las crisis, la ausencia de esta se presencia con más frecuencia en crisis psicógena.
-
Es más frecuente que los pacientes con crisis psicógena presenten una rápida reorientación postictal.
-
Como es el caso de nuestra paciente, los pacientes con crisis psicógenas presentan con más frecuencia pseudoestatus epilépticos.
-
Los pacientes con crisis psicógenas presentan, además, múltiples síntomas físicos inexplicables.
Examen físico
-
Al evaluar los reflejos en estos pacientes, el reflejo cutáneo plantar en extensión (Babinski) suele estar presente en crisis epilépticas, mientras que en las psicógenas no lo está. En nuestra paciente se observaba una respuesta cutánea plantar flexora.
-
La respuesta fotomotora es normal en los pacientes con crisis psicógenas, y se halla alterada en los pacientes con crisis epilépticas.
-
Es común que los pacientes con crisis psicógenas presenten resistencia a la apertura ocular (19).
En todos estos casos, es de suma importancia el monitoreo EEG-V, ya que solo por medio de este se puede lograr correlacionar la presencia o no de actividad epileptiforme durante las crisis. Sin embargo, existen situaciones en las que puede ser normal, como en algunos casos de epilepsia del lóbulo frontal, u originadas en estructuras profundas del encéfalo.
Por otro lado, la presencia de movimientos exagerados en los pacientes puede ocasionar artificios en el trazado electroencefalográfico, los cuales pueden ser sobreinterpretados como actividad epileptiforme y conducirnos a un diagnóstico erróneo de epilepsia; por tal razón, recomendamos que la lectura del monitoreo EEG-V sea realizada por un personal adecuadamente entrenado, lo cual limita las posibilidades de error.
Otros exámenes paraclínicos por tener en cuenta son la CPK y la prolactina, los cuales suelen ser normales en las crisis psicógenas, como es nuestro caso (20). Se destaca que analizar de forma individual estos conceptos nos puede llevar a cometer errores diagnósticos; por lo tanto, la recomendación es tener en cuenta estos hallazgos en conjunto.
Por otro lado, el tratamiento de esta entidad inicia al realizar su diagnóstico, al informarle al paciente acerca de su condición y aclararle que las crisis que presenta no corresponden a crisis epilépticas. Sin embargo, este procedimiento debe ser realizado por personal calificado en esa área, para evitar confrontaciones y explicarle la razón por la cual se presenta esta sintomatología. Es importante explicarle que los episodios no se tratan de una dramatización por parte de ella. Se ha demostrado que solo con el hecho de proporcionarles esta información a la paciente y su familia, se puede lograr disminuir el número de crisis e ingresos frecuentes a urgencias.
Cuando las crisis psicógenas se presentan en una persona con epilepsia no se deben suspender las drogas antiepilépticas. Si se trata de una epilepsia médicamente intratable, la presencia de crisis psicógena no es una contraindicación absoluta para realización de cirugía.
Debido a la fuerte asociación que existe entre crisis psicógenas y trastornos psiquiátricos, se debe realizar tratamiento farmacológico y psicoterapéutico para la enfermedad subyacente. Existe evidencia que soporta la utilización de terapia cognitivo conductual en estos casos.
Se ha demostrado que el uso de inhibidores selectivos de la receptación de serotonina puede ser útil en estos casos, así como la utilización de antipsicóticos a dosis bajas (19). Actualmente, la paciente está recibiendo manejo por el servicio de psiquiatría, y se ha logrado disminuir sustancialmente el número de crisis al mes.
Conclusión
Las crisis epilépticas y las crisis psicógenas son entidades cuyo diagnóstico diferencial puede ser difícil de establecer. Por medio de una historia clínica completa, exploración física adecuada, realización de EEG, videotelemetría y otros exámenes diagnósticos, incluyendo una valoración por psiquiatría de los pacientes sospechosos, se puede diferenciar entre estas. Es importante destacar que estos dos diagnósticos pueden coexistir, lo cual complica aún más el cuadro clínico. Además, un gran porcentaje de pacientes con crisis psicógenas tienen un diagnóstico psiquiátrico subyacente; es aquí donde la agudeza del clínico neurólogo o psiquiatra desempeña un papel fundamental.
Referencias
1. Giagante B, D'Alessio L, Silva W, et al. Crisis no epilépticas psicógenas. Rev Colomb Psiquiat. 2007;36(Suppl 1):187-207. [ Links ]
2. D'Alessio L, Giagante B, Centurión E, et al. Crisis no epilépticas de origen psicógeno: aspectos psicopatológicos y psiquiátricos. Anxia. 2004;11:23-9. [ Links ]
3. Kuyk J, Leijten F, Meinardi H, et al. The diagnosis of psychogenic non-epileptic seizures: a review. Seizure. 1997;6:243-53. [ Links ]
4. Rabe F. Hysteriche anfálle bei epilepsie. Nervenarzt. 1966;37:141. [ Links ]
5. González-Goizueta E, Martínez Pérez B, Mauri Llerda JA. Crisis psicógenas no epilépticas. Rev Neurol. 2002;35:954-9. [ Links ]
6. Silva W, Giagante B, Saizar R, et al. Clinical features and prognosis of non-epileptic seizures in a developing country. Epilepsia. 2001;42:398-401. [ Links ]
7. Reuber M, Fernández G, Bauer J, et al. Diagnostic delay in psychogenic nonepileptic seizures. Neurology. 2002;58:493-5. [ Links ]
8. Reuber M, Pukrop R, Bauer J, et al. Outcome in psychogenic nonepileptic seizures: 1 to 10 year follow-up in 164 patients. Ann Neurol. 2003;53:305-11. [ Links ]
9. Metrick ME, Ritter FJ, Gates JR, et al. Nonepileptic events in childhood. Epilepsia. 1991;32:322-28. [ Links ]
10. Oto M, Conway P, McGonigal A, et al. Gender differences in psychogenic non epileptic seizures. Seizure. 2005;14:33-9. [ Links ]
11. Organización Mundial de la Salud (OMS). The ICD-10 Classification of mental and behavioural disorders: clinical descriptions and diagnostic guidelines. Ginebra: OMS; 1992. [ Links ]
12. D'Alessio L, Giagante B, Oddo S, et al. Psychiatric disorders in patients with psychogenic non-epileptic seizures, with and without comorbid epilepsy. Seizure. 2006;15:333-9. [ Links ]
13. Weaver DF. "Organic'' pseudoseizures as an unrecognized side-effect of anticonvulsant therapy, Seizure. 2004;13:467-9. [ Links ]
14. Lichter I, Goldstein L, Toone B, et al. Nonepileptic seizures following general anesthetics: a report of five cases. Epilepsy Behav. 2004;5:1005-13. [ Links ]
15. Tomasson K, Kent D, Coryell W. Somatization and conversion disorders: comorbidity and demographics at presentation. Acta Psychiatr Scand. 1991:84:288-93. [ Links ]
16. Harden C, Jovine L, Burgut F. A comparison of personality disorder characteristics of patients with nonepileptic psychogenic pseudoseizures with those of patients with epilepsy. Epilepsy Behav. 2009;14:481-3. [ Links ]
17. Breuer J, Freud S. Estudios sobre la histeria. En: Freud S. Obras completas. Buenos Aires: Amorrortu Editores; 1985. Volumen 2. [ Links ]
18. Freud S. Los orígenes del psicoanálisis. En: Freud S. Obras Completas. Buenos Aires: Amorrortu Editores; 1985. Volumen 3. [ Links ]
19. Reuber M, Elger C. Psychogenic nonepileptic seizures: review and update. Epilepsy Behav. 2003;4:205-16. [ Links ]
20. Trimble MR. Serum prolactin in epilepsy and hysteria. Br Med J. 1978;2:1682. [ Links ]













