Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Psiquiatría
versão impressa ISSN 0034-7450
rev.colomb.psiquiatr. vol.41 no.4 Bogotá out./dez. 2012
Parte III: Tratamiento de la depresión resistente y la depresión con psicosis, tratamiento con terapia ocupacional y hospital día*
Part III: Treatment of Resistant Depression and Psychotic Depression, Occupational Therapy and Day Hospital Treatment
Adriana Patricia Bohórquez Peñaranda2
Jenny García Valencia3
Maritza Rodríguez Guarín4
Juliana Rodríguez Ángel5
Luis Eduardo Jaramillo6
Carlos Alberto Palacio Acosta7
Ricardo Sánchez Pedraza8
Sergio Mario Castro Díaz9
Ana María de la Hoz Bradford10
1 Médico psiquiatra, MSc Epidemiología Clínica, Psiquiatra de Enlace, Psicoanalista, profesor titular Departamento de Psiquiatría y Salud Mental, director Departamento de Epidemiología Clínica y Bioestadística, Pontificia Universidad Javeriana, Director GAI Depresión, codirector CINETS, Bogotá, Colombia.
2 Médica psiquiatra, MSc Epidemiología Clínica, profesora Departamento de Psiquiatría y Salud Mental, Pontificia Universidad Javeriana, Coordinadora GAI Depresión, Bogotá, Colombia.
3 Médica psiquiatra, MSc PhD Epidemiología, profesora Departamento de Psiquiatría, Universidad de Antioquia, Medellín, Colombia.
4 Médica psiquiatra, MSc Epidemiología Clínica, profesora Departamento de Psiquiatría y Salud Mental, Pontificia Universidad Javeriana, Bogotá, Colombia.
5 Médica residente psiquiatría, asistente de investigación Departamento de Psiquiatría y Salud Mental, Epidemiología Clínica y Bioestadística, Pontificia Universidad Javeriana, Bogotá, Colombia.
6 Médico psiquiatra, MSc Farmacología, profesor titular Departamento de Psiquiatría, Universidad Nacional de Colombia, delegado Asociación Colombiana de Psiquiatría, Bogotá, Colombia.
7 Médico psiquiatra, MSc Epidemiología Clínica, profesor titular Departamento de Psiquiatría, Universidad de Antioquia, Medellín, Colombia.
8 Médico psiquiatra, MSc Epidemiología Clínica, profesor titular Departamento de Psiquiatría, Universidad Nacional de Colombia, Bogotá, Colombia.
9 Médico residente psiquiatría, asistente de investigación, Departamento de Psiquiatría y Salud Mental, Epidemiología Clínica y Bioestadística, Pontificia Universidad Javeriana, Bogotá, Colombia.
10 Médica MSc Epidemiología Clínica, Departamento de Epidemiología Clínica y Bioestadística, Pontificia Universidad Javeriana, Bogotá, Colombia.
Conflictos de interés: Los autores manifiestan que no tienen Conflictos de interés en este artículo.
Correspondencia
Carlos Gómez-Restrepo
Departamento Epidemiología Clínica y Bioestadística
Pontificia Universidad Javeriana
Carrera 7ª N.º 40-62 Piso 2
Bogotá, Colombia
cgomez@javeriana.edu.co
Recibido para evaluación: 25 de octubre de 2012 Aceptado para publicación: 6 de noviembre de 2012
Resumen
Introducción: El objetivo del presente artículo es presentar las recomendaciones basadas en la evidencia que surgieron como respuesta a una serie de preguntas clínicas con respecto al episodio depresivo y al trastorno depresivo recurrente, haciendo hincapié en los aspectos generales del tratamiento de la depresión resistente y la depresión con psicosis, el tratamiento con terapia ocupacional y el hospital día, con el fin de brindar parámetros de atención en salud basados en la mejor y más actualizada evidencia disponible para lograr los estándares mínimos de calidad en el abordaje de adultos con dichos diagnósticos. Método: Se elaboró una guía de práctica clínica bajo los lineamientos de la Guía Metodológica del Ministerio de la Protección Social. Se adaptaron las recomendaciones de las guías NICE90 y CANMAT para las preguntas que estas guías contestaban y se desarrollaron de novo para las preguntas no encontradas. Resultados: Se presentan las recomendaciones 23-25 correspondientes al manejo de la depresión.
Palabras clave: Guía de práctica clínica, trastorno depresivo, tratamiento de la depresión, depresión resistente, terapia ocupacional, hospital de día.
Abstract
Introduction: This article presents recommendations based on the evidence gathered to answer a series of clinical questions concerning the depressive episode and the recurrent depressive disorder. Emphasis was given to general treatment issues of resistant depression and psychotic depression, occupational therapy and day hospital treatm Key words: Practice guideline, depressive disorder, depressive disorder treatment-resistant, occupational therapy, hospital day.
ent so as to grant diagnosed adult patients the health care parameters based on the best and more updated evidence available and achieve minimum quality standards. Methodology: A practical clinical guide was elaborated according to standards of the Methodological Guide of the Ministry of Social Protection. Recommendation from NICE90 and CANMAT guides were adopted and updated so as to answer the questions posed while de novo questions were developed. Results: Recommendations 23-25 corresponding to the management of depression are presented. Key words: Practice guideline, depressive disorder, depressive disorder treatment-resistant, occupational therapy, hospital day.
Introducción
El episodio depresivo (primer episodio) y el trastorno depresivo recurrente (más de un episodio), llamado en otras clasificaciones depresión mayor, son un síndrome o agrupación de sintomatologías en el que predominan los síntomas afectivos, que suelen acompañarse de otros síntomas que provocan malestar y configuran todos ellos una afectación global de la vida psíquica, dificultando el desarrollo de la vida cotidiana de quien padece la enfermedad (1,2). Es una enfermedad frecuente en la población colombiana, que tiene un curso recurrente en el 50 % de los pacientes en los 10 primeros años y toma un curso crónico en el 30 % de los casos. Representa un factor de riesgo para sufrir otras enfermedades médicas, o empeora los desenlaces médicos de los individuos con enfermedades comórbidas, haciendo que su pronóstico sea menos favorable (3). El riesgo y la complicación más temida de la depresión mayor es la muerte por suicidio.En el estudio de carga global de la enfermedad en 2004, la depresión fue la tercera causa de morbilidad en el mundo y la principal causa de discapacidad en los países con altos ingresos. Se estima que para el 2020 ocupe el segundo lugar de morbilidad mundial y que un número importante de personas alcance la edad de mayor vulnerabilidad para trastornos mentales por el aumento en la expectativa de vida, relacionado con la reducción en las tasas de mortalidad infantil y el control de las enfermedades infecciosas (4).
Para el caso de Colombia, en el estudio publicado por Gómez-Restrepo y colaboradores sobre la prevalencia de la depresión y sus factores asociados (5), se reportó que de las 1116 personas estudiadas, 10,0 % (IC95 %: 9,2 a 10,7) presentaron algún episodio depresivo en los 12 meses previos a la encuesta y 8,5 % (IC95 %: 7,8 a 9,2) sufrieron un episodio depresivo durante el último mes. Hubo una mayor proporción de mujeres con depresión en ambos periodos. Estos hallazgos están en consonancia con los reportados en el tercer Estudio Nacional de Salud Mental del 2003 (5,6) en el cual se encontró una prevalencia de vida para el trastorno depresivo mayor del 12,1 %. De lo anterior se puede concluir que la depresión recurrente y el episodio depresivo son entidades de alta prevalencia en la población colombiana.
Ante la magnitud de la carga de enfermedad ocasionada por los trastornos depresivos, la falta de un diagnóstico oportuno y un tratamiento adecuado generan un impacto importante en la economía del país, por lo que en la actualidad el Estado busca dar respuesta a las necesidades en salud mental de la población, mediante la generación de Guías de Atención Integral sobre la detección temprana y diagnóstico de las patologías psiquiátricas más frecuentes, incluida la depresión.
En relación con el tratamiento para la depresión, su objetivo es la remisión completa de los síntomas con una total restauración funcional. Estudios controlados aleatorios, que comparan placebo con antidepresivos, han encontrado que cerca del 50 % de los cuadros depresivos responden a los medicamentos y entre el 35 % y el 40 % logran la remisión después de ocho semanas. La resistencia al tratamiento se define como la ausencia de una remisión sostenida en términos de gravedad de los síntomas depresivos o de alteración de la funcionalidad, con un tratamiento adecuado tanto en duración como en dosis (3). Aunque no existe una definición consensuada de depresión refractaria, comúnmente se considera que corresponde a una falla en el tratamiento o falta de mejoría (reducción de los puntajes de las escalas de depresión) después de un tratamiento adecuado con dos o más antidepresivos (7). Cuando un paciente no mejora después de haber optimizado la dosis del antidepresivo, de debe evaluar nuevamente el diagnóstico y el tratamiento para verificar la adherencia y descartar efectos secundarios (7).
Las opciones de tratamiento para depresión refractaria incluyen la adición de una psicoterapia basada en la evidencia, estrategias farmacológicas como cambio de antidepresivo (monoterapia), adición de otro antidepresivo (combinación) y terapia de aumento (8). Teniendo en cuenta que la depresión refractaria es una condición que afecta hasta un 30 % de los pacientes con cuadros depresivos crónicos y se asocia a altas tasas de suicidio, recaídas y consultas a los servicios de salud (9), es fundamental brindar al profesional información actualizada que le permita instaurar tratamientos efectivos y seguros para manejar esta condición.
Otro de los retos en el tratamiento de la depresión corresponde al manejo de la depresión con síntomas psicóticos. Esta presentación es más frecuente en pacientes de edad avanzada, aumenta la probabilidad de recaídas y recurrencia y cursa con alteraciones psicomotoras y un importante compromiso funcional. Aunque no es claro el porcentaje de pacientes deprimidos que pueden presentar síntomas psicóticos, algunos estudios reportan una prevalencia cercana al 14 % (10). Respecto a su clasificación, en los manuales diagnósticos existen controversias respecto a si se trata de un síndrome diferente o representa un subtipo de depresión más grave, sin embargo la evidencia sugiere que la gravedad por sí sola no explicaría las diferencias en los síntomas, características biológicas y respuesta al tratamiento, y se plantea que existe una variación individual en la susceptibilidad a la psicosis durante los episodios del estado de ánimo (11).
En lo referente al tratamiento de esta condición, se establece que la combinación de un antidepresivo y un antipsicótico no es más efectiva que la monoterapia con antidepresivo, pero es significativamente más efectiva que el mero uso del anti-psicótico (12).
El estudio sistemático de la depresión con síntomas psicóticos se ha visto limitado porque existen pocos estudios controlados sobre su tratamiento agudo y no existen estudios de mantenimiento a largo plazo. El objetivo de contestar estas preguntas es brindar información actualizada que le permita al clínico instaurar un tratamiento seguro y efectivo para la depresión grave con síntomas psicóticos, que disminuya las posibles complicaciones y costos en salud.
El presente artículo fue desarrollado por un grupo multidisciplinario de profesionales de la salud con experiencia y conocimiento en diferentes áreas. La guía metodológica para la elaboración de guías de atención integral en el Sistema General de Seguridad Social en Salud Colombiano, así como la Guía de práctica clínica desarrollada para la detección, diagnóstico y tratamiento de los adultos con episodio depresivo o trastorno depresivo recurrente, sirvieron de marco de referencia metodológico general para su elaboración. Este documento incluye las recomendaciones que el grupo desarrollador consideró prioritarias para el manejo de estos pacientes.
Metodología
Se desarrolló una GAI basada en evidencia, la información de la metodología se presenta en el primer artículo de esta serie titulada Parte I: factores de riesgo, tamización, diagnóstico y evaluación de riesgo de suicidio en pacientes con diagnóstico de depresión y la metodología ampliada puede obtenerse de la página web del Ministerio de Salud y Protección Social http://www.minsalud.gov.co en Guía Metodológica para la elaboración de Guías de Atención Integral en el Sistema General de Seguridad Social en Salud colombiano.
Para facilitar la lectura del artículo, se utilizarán las siguientes convenciones:
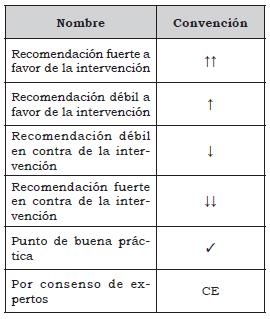
Recomendaciones
En el artículo se emplea el término "depresión" para referirse al episodio depresivo o trastorno depresivo recurrente (CIE-10) o su equivalente episodio depresivo mayor y trastorno depresivo mayor (DSM-IV). No incluye distimia o depresión subclínica.
Aspecto 5. Tratamiento de la depresión resistente y la depresión con psicosis: tratamientos farmacológicos, terapia electro convulsiva, estimulación magnética transcraneana, estimulación del nervio vago, terapia ocupacional y hospital de día para adultos con episodio depresivo y trastorno depresivo recurrente grave con psicosis o resistentes
Tratamiento de la depresión refractaria o resistente
- Los pacientes adultos con depresión refractaria, es decir, aquellos que no presentan respuesta a dos o más cursos de tratamiento farmacológico con antidepresivos, deben ser atendidos por un especialista en psiquiatría. (↑↑- CE)
- En pacientes adultos con diagnóstico de depresión refractaria considere la posibilidad de cambiar por un inhibidor selectivo de recaptación de serotonina (distinto si ya recibía un medicamento de esta familia) o por otro antidepresivo de nueva generación que sea de los mejores tolerados, luego a un antidepresivo de una clase farmacológica diferente, por ejemplo, venlafaxina o un ATC. (↑)
- Todo cambio debe guiarse por los efectos secundarios y posibles interacciones durante el periodo de cambio. Tenga especial cuidado cuando se cambia: (↑↑)
- De fluoxetina a otro antidepresivo, ya que la fluoxetina tiene una vida media larga (aproximadamente 1 semana).
- De fluoxetina o paroxetina por un antidepresivo tricíclico, ya que ambos inhibidores de la recaptación de serotonina inhiben el metabolismo de los tricíclicos y por lo tanto debe prescribir una dosis inicial más baja del antidepresivo tricíclico, sobre todo si va a cambiar la fluoxetina por su larga vida media.
- A un nuevo antidepresivo serotoninérgico o IMAO, debido al riesgo de síndrome serotoninérgico.
- De un IMAO irreversible: es necesario un periodo de lavado de dos semanas y los otros antidepresivos no deben ser prescritos durante este lapso.
- En pacientes adultos con diagnóstico de depresión refractaria, la combinación o potenciación del antidepresivo puede realizarse con: (f)
- Un antipsicótico como: risperidona, aripiprazol, olanzapina o quetiapina.
- Litio.
- Otro antidepresivo.
- Considere el uso de hormona tiroidea como estrategia de potenciación en pacientes adultos con diagnóstico de depresión refractaria si hay hipotiroidismo subclínico.(↑)
- Considere la combinación de medicamentos para potenciación del antidepresivo si:
- El paciente está informado y dispuesto a tolerar la suma de efectos adversos.
- Se han documentado las razones que fundamentan la combinación.
- Cuando se utilizan combinaciones de medicamentos (que solo debe ser iniciado por un psiquiatra):
- Debe seleccionar los medicamentos de los que se tiene certeza de que son seguros cuando se usan juntos.
- Debe tener en cuenta el aumento de efectos secundarios que esto normalmente causa.
- Documentar las razones de la combinación elegida.
- Vigilar la aparición de efectos adversos.
- Realice los exámenes clínicos y de laboratorio indicados para el seguimiento del tratamiento, de acuerdo con el medicamento prescrito.
- No se recomienda el uso de las siguientes estrategias de forma rutinaria: (↓↓-CE)
- Potenciación de un antidepresivo con una benzodiacepina.
- Potenciación de un antidepresivo con buspirona, carbamazepina, lamotrigina o valproato.
- Potenciación de un antidepresivo con clonidina.
- Considere la posibilidad de terapia electro-convulsiva con anestesia y relajación para el tratamiento agudo de la depresión grave cuando está en peligro la vida y se requiere una respuesta rápida, o cuando otros tratamientos han fracasado. (↑↑)
- No se recomienda la terapia electro-convulsiva con anestesia y relajación de rutina para los adultos con depresión moderada, pero puede ser considerada si la depresión no ha respondido a los múltiples tratamientos farmacológicos y al tratamiento psicoterapéutico. (↑)
- No se recomienda el uso de rutina de la estimulación magnética transcraneana y estimulación del nervio vago en pacientes con depresión refractaria. (↓↓)
Tratamiento de la depresión psicótica
- En pacientes adultos con diagnóstico de depresión con síntomas psicóticos se recomienda la combinación de antipsicótico y antidepresivo considerando el perfil de efectos secundarios. (↑↑)
- En pacientes adultos que no tengan contraindicación para el uso de antidepresivos tricíclicos, se recomienda de preferencia usarlos en el manejo de pacientes con depresión psicótica. (↑)
- En pacientes adultos con diagnóstico de depresión no se recomienda el manejo con anti-psicótico como monoterapia. (↓↓)
- Para los pacientes adultos con diagnóstico de depresión con síntomas psicóticos, se recomienda usar la terapia electroconvulsiva con anestesia y relajación. Se recomienda como tratamiento de primera línea en pacientes que tengan contraindicación para el uso de medicación, o de segunda línea para quienes no hayan respondido al manejo farmacológico. (↑↑)
Tratamiento con terapia ocupacional
- En todo paciente adulto hospitalizado por depresión grave se recomienda intervención de terapia ocupacional. (↑↑)
- Se recomienda terapia ocupacional en adultos con depresión resistente al tratamiento o con deterioro funcional significativo de acuerdo con el criterio clínico. (↑↑)
Tratamiento en el hospital de día
- No se recomienda la hospitalización diurna para el manejo de adultos con diagnóstico depresión. (↓)
Agradecimientos
Al Ministerio de Salud y Protección Social y al Departamento Administrativo de Ciencia, Tecnología e Innovación (Colciencias), por el financiamiento para el desarrollo de la guía mediante Contrato 126 de 2010 suscrito con la Pontificia Universidad Javeriana. Al personal de soporte administrativo para el desarrollo de la guía.
Referencias citadas
1. American Psychiatric Association (APA). Manual diagnóstico y estadístico de los trastornos mentales. DSM-IV. Versión en español. Barcelona: Masson; 2002. [ Links ]
2. Gómez-Restrepo C, Uribe Restrepo M, Alzate García M. Trastornos afectivos: Trastornos depresivos. En: Gómez-Restrepo C, Hernández Bayona G, Rojas Urrego A, et al. Psiquiatría Clínica. Diagnóstico y tratamiento en niños, adolescentes y adultos. 3ª edición. Bogotá: Editorial Médica Panamericana; 2008. Cap. 49. [ Links ]
3. World Psychiatric Association (WPA). International Committee for prevention & treatment of depression. Educational Program on Depressive Disorders. New York: NCM Publishers Inc; 1997. [ Links ]
4. World Health Organization (WHO). The global burden of disease: 2004 update. Geneva: WHO Press; 2008. [ Links ]
5. Posada Villa J, Aguilar S, Magaña C, et al. Prevalencia de los trastornos mentales y uso de servicios: resultados preliminares del estudio nacional de salud mental: Colombia 2003. Rev Col Psiquiatría. 2004;33:241-62. [ Links ]
6. República de Colombia. Ministerio de la Protección Social (MPS). Estudio Nacional de Salud Mental. Bogotá: MPS; 2003. [ Links ]
7. Trivedi MH, Rush AJ, Gaynes BN, et al. Maximizing the adequacy of medication treatment in controlled trials and clinical practice: STAR(*)D measurement-based care. Neuropsychopharmacology. 2007;32:2479-89. [ Links ]
8. Parikh SV, Segal ZV, Grigoriadis S, et al. Canadian Network for Mood and Anxiety Treatments (CANMAT) clinical guidelines for the management of major depressive disorder in adults. II. Psychotherapy alone or in combination with antidepressant medication. J Affect Disord. 2009;117:S15-S25. [ Links ]
9. Dunner DL, Rush AJ, Russell JM, et al. Prospective, long-term, multicenter study of the naturalistic outcomes of patients with treatment-resistant depression. J Clin Psychiatry. 2006;67:688-95. [ Links ]
10. Johnson J, Horwath E, Weissman MM. The validity of major depression with psychotic features based on a community study. Arch Gen Psychiatry. 1991;48:1075-81. [ Links ]
11. Forty L, Jones L, Jones I, et al. Is depression severity the sole cause of psychotic symptoms during an episode of unipolar major depression? A study both between and within subjects. J Affect Disord. 2009;114:103-9. [ Links ]
12. Wijkstra J, Burger H, van den Broek WW, et al. Long-term response to successful acute pharmacological treatment of psychotic depression. J Affect Disord. 2009;114:103-9. [ Links ]
Referencias consultadas para la elaboración de las recomendaciones
Anton RF Jr, Burch EA Jr. Amoxapine versus amitriptilyne combined with perphenazine in the treatment of psychotic depression. Am J Psychiatry. 1990;147:1203-8.
Baldomero EB, Ubago JG, Cercós CL, et al. Venlafaxine extended release versus conventional antidepressants in the remission of depressive disorders after previous antidepressant failure: ARGOS study. Depress Anxiety. 2005;22:68-76.
Bares M, Kopecek M, Novak T, et al. Low frequency (1-Hz), right prefrontal repetitive transcranial magnetic stimulation (rTMS) compared with venlafaxine ER in the treatment of resistant depression: a double-blind, single-centre, randomized study. J Affect Disord. 2009;118:94-100.
Bellini L, Gasperini M, Gatti F, et al. A double-blind study with fluvoxamina versus desipramine combined with placebo or haloperidol in delusional depression. Crit Issues. 1994;9:32-36.
Dannon PN, Lowengrub K, Gonopolski Y, et al. Current and emerging somatic treatment strategies in psychotic major depression. Expert Rev Neurother. 2006;6:73-80.
Dunner DL, Rush AJ, Russell JM, et al. Prospective, long-term, multicenter study of the naturalistic outcomes of patients with treatment-resistant depression. J Clin Psychiatry. 2006;67:688-95.
Farahani A, Correll CU, Are Antipsychotics or antidepressants needed for psychotic depression? a systematic review and meta-analysis of trials comparing antidepressant or antipsychotic monotherapy with combination treatment. J Clin Psychiatry. 2012;73:486-96.
Fava M, Rush AJ, Trivedi MH, et al. Back-ground and rationale for the sequenced treatment alternatives to relieve depression (STAR*D) study. Psychiatr Clin North Am. 2003;26:457-94.
Forty L, Jones L, Jones I, et al. Is depression severity the sole cause of psychotic symptoms during an episode of unipolar major depression? A study both between and within subjects. J Affect Disord. 2009;114:103-9.
George MS, Post RM. Daily left prefrontal repetitive transcranial magnetic stimulation for acute treatment of medication-resistant depression. Am J Psychiatry. 2011;168:356-64.
Hand C, Law M, McColl MA. Occupational therapy interventions for chronic diseases: a scoping review. Am J Occup Ther. 2011; 65:428-36.
Hees HL, Koeter MW, de Vries G, et al. Effectiveness of adjuvant occupational therapy in employees with depression: design of a randomized controlled trial. BMC Public Health. 2010;10:558.
Johnson J, Horwath E, Weissman MM. The validity of major depression with psychotic features based on a community study. Arch Gen Psychiatry. 1991;48:1075-81.
Kennedy SH, Milev R, Giacobbe P, et al. Canadian Network for Mood and Anxiety Treatments (CANMAT) clinical guidelines for the management of major depressive disorder in adults. IV. Neurostimulation therapies. J Affect Disord. 2009;117:S44-S53.
Komossa K, Depping AM, Gaudchau A, et al. Second-generation antipsychotics for major depressive disorder and dysthymia. Cochrane Database Syst Rev. 2012:CD008121.
Lam RW, Chan P, Wilkins-Ho M, et al. Repetitive transcranial magnetic stimulation for treatment-resistant depression: a systematic review and metaanalysis. Can J Psychiatry. 2008;53:621-31.
Lam RW, Kennedy SH, Grigoriadis S, et al. Canadian Network for Mood and Anxiety Treatments (CANMAT) clinical guidelines for the management of major depressive disorder in adults. III. Pharmacotherapy. J Affect Disord. 2009;117(Suppl 1):S26-43.
Marshall M, Crowther R, Almaraz-Serrano A, et al. Systematic reviews of the effectiveness of dy are for people with severe mental disorders: (I) Acute day hospital versus admission; (2) Vocational rehabilitation; (3) Day hospital versus outpatient care. Health Tech Assess. 2001;5:1-75.
Meyers BS, Flint AJ, Rothschild AJ, et al. A Double-blind randomized controlled trial of olanzapine plus sertraline versus olanzapine plus placebo for psychotic depression the study of pharmacotherapy of psychotic depression (STOP-PD). Arch Gen Psychiatry. 2009;66:838-47.
Mulsant BH, Sweet RA, Rosen J, et al. A double-blind randomized comparison of nortriptyline plus perphenazine versus nortriptyline plus placebo in the treatment of psychotic depression in late life. J Clin Psychiatry. 2001;62:597-604.
Murray G, Michalak EE, Axler A, et al. Relief of chronic or resistant depression (Re-ChORD): a pragmatic, randomized, open-treatment trial of an integrative program intervention for chronic depression. J Affect Disord. 2010;123:243-8.
National Collaborating Centre for Mental Health. Depression. The NICE Guide-line on the treatment and management of depression in adults (Updated Edition) (National Clinical Practice Guideline 90). National Institute for Health and Clinical Excellence (NICE. London (UK): The British Psychological Society and The Royal College of Psychiatrists; 2010.
Parikh S V, Segal Z V, Grigoriadis S, et al. Canadian Network for Mood and Anxiety Treatments (CANMAT) clinical guidelines for the management of major depressive disorder in adults. II. Psychotherapy alone or in combination with antidepressant medication. J Affect Disord. 2009;117:S15-S25.
Petrides G, Fink M, Husain MM, et al. ECT remission rates in psychotic versus nonpsychotic depressed patients: a report from CORE. J Ect. 2001;17:244-53.
Rothschild AJ. Challenges in the treatment of depression with psychotic features. Biol Psychiatry. 2003;53:680-90.
Rush AJ, Trivedi M, Fava M. Depression, IV: STAR*D treatment trial for depression. Am J Psychiatry. 2003;160:237.
Schene AH, Koeter MW, Kikkert MJ, et al. Adjuvant occupational therapy for work-related major depression works: randomized trial including economic evaluation. Psychol Med. 2007;37:351-62.
Smith E, Rothschilda AJ, Heob M, et al. Weight gain during olanzapine treatment for psychotic depression: effects of dose and age. Int Clin Psychopharmacol. 2008;23:130-7.
Spiker DG, Weiss JC, Dealy RS, et al The Pharmacological treatment of delusional depression. Am J Psychiatry. 1985;142:430-6.
Trivedi MH, Rush AJ, Gaynes BN, et al. Maximizing the adequacy of medication treatment in controlled trials and clinical practice: STAR(*)D measurement-based care. Neuropsychopharmacology. 2007;32:2479-80.
Trivedi RB, Nieuwsma JA, Williams JW Jr. Examination of the utility of psychotherapy for patients with treatment resistant depression: a systematic review. J Gen Intern Med. 2011;26:643-50.
Wijkstra J, Burger H, van den Broek WW, et al. Long-term response to successful acute pharmacological treatment of psychotic depression. J Affect Disord. 2009;114:103-9.
Anexo
Equipo desarrollador ampliado
Carlos Gómez-Restrepo (Pontificia Universidad Javeriana, PUJ, director), Adriana Bohórquez Peñaranda (PUJ, coordinador), Maritza Rodríguez Guarín (PUJ, experta temática y metodológica), Jenny García Valencia (Universidad de Antioquia, experta temática y metodológica), Ana María de la Hoz Bradford (PUJ, experta metodológica), Álvaro Enrique Arenas Borrero (PUJ, maestrando, asistente de investigación), Juliana Guzmán Martínez (PUJ, maestrando, asistente de investigación), Sergio Mario Castro Díaz (PUJ, residente, asistente de investigación), Eliana Bravo Narváez (PUJ, residente, asistente de investigación), Juliana Rodríguez Ángel (PUJ, residente, asistente de investigación), Catalina Ayala Corredor (PUJ, asistente de investigación), Nathalie Tamayo Martínez (PUJ, fellow psiquiatría de enlace, asistente de investigación), Yamile Reveiz (PUJ, médico general, asistente de investigación), Patricia Maldonado Riveros (PUJ, médica general rural, asistente de investigación), Luis Eduardo Jaramillo (Universidad Nacional de Colombia, Asociación Colombiana de Psiquiatría, experto temático), Enrique Brito (Asociación Colombiana de Psiquiatría, ACP, experto temático), Sonia Rodado Fuentes (ACP, experta temática), Carlos Alberto Palacio Acosta (Universidad de Antioquia, experto temático), Ricardo Sánchez Pedraza (Universidad Nacional de Colombia, experto temático), José Miguel Uribe Restrepo (PUJ, experto temático), Juanita Gempeler Rueda (Psicóloga, experta temática), Laura Marcela Gil Lemus (PUJ, asistente de investigación), Hernando Gaitán (Universidad Nacional de Colombia, revisor externo), María Ximena Rojas (PUJ, líder grupo Economía), Ludy Alexandra Parada Vargas (PUJ, apoyo grupo Economía), Natalia Sánchez Díaz (PUJ, grupo Implementación), Andrés Duarte Osorio (PUJ, grupo Implementación), Nelcy Rodríguez Malagón (PUJ, Bioestadística), Ana Lindy Moreno López (Colegio Colombiano de Terapia Ocupacional, terapeuta ocupacio-nal), Edwin Yair Oliveros Ariza (Sociedad Colombiana de Psicología, Psicólogo), Juan González-Pacheco (PUJ, experto temático), Luz Marina Carrillo (Fundación Unidos contra la Depresión), Maribel Pinilla Alarcón (Asociación Colombiana de Facultades de Enfermería, enfermera, experta temática), Paula Andrea López de Mesa (Sociedad Colombiana de Psicología, psicóloga), Ricardo Alvarado (PUJ, médico de familia, experto temático), Jenny Severiche (PUJ, administradora), Equipo de Coordinación General Alianza CINETS: Carlos Gómez-Restrepo (Pontificia Universidad Javeriana), Rodrigo Pardo Turriago (Universidad Nacional de Colombia), Luz Helena Lugo Agudelo (Universidad de Antioquia).













