Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Psiquiatría
versão impressa ISSN 0034-7450
rev.colomb.psiquiatr. vol.41 no.4 Bogotá out./dez. 2012
Rafael Vásquez2
2 Psiquiatra Infantil, Universidad Nacional de Colombia, Bogotá, Colombia.
Conflictos de interés: Los autores manifiestan que no tienen Conflictos de interés en este artículo.
Correspondencia
Juan David Ramos Guevara
Fundación Hospital de la Misericordia
Avenida Caracas N.º 1-13 piso 4
Bogotá, Colombia
jdramosg@unal.edu.co
Recibido para evaluación: 15 de agosto de 2012 Aceptado para publicación: 14 de septiembre de 2012
Resumen
Los trastornos somatomorfos tienen en común manifestaciones somáticas que no tienen explicación médica y que pueden producir una alteración de la vida diaria. En niños, existen dificultades de evaluación por el reporte u observación de síntomas debido a su edad, a la influencia parental y a los factores asociados. El objetivo de este trabajo es reconocer las dificultades diagnósticas y las herramientas clínicas que permitan la aproximación a los trastornos somatomorfos en niños. Se realizó una búsqueda sistemática de la información publicada en los últimos diez años sobre el tema. La evolución histórica del concepto de somatización ha generado dificultades en su abordaje. Algunas signos pueden hacer sospechar un trastorno somatomorfo; sin embargo, existen muy pocas herramientas de evaluación en niños. Actualmente, dichas herramientas se basan solamente en listas de síntomas y no responden por completo a todos los interrogantes. Los trastornos somatomorfos o síntomas somáticos en niños son un campo con un vacío aún por llenar.
Palabras clave: Trastorno somatomorfo, pediatría, diagnóstico.
Abstract
Somatomorphic disorders have common somatic manifestations without medical explanation, that can affect daily life. There are evaluation difficulties regarding symptom report or observation in children due to their age, parental influence and associated factors. The aim of this work is to acknowledge diagnosis difficulties and clinic tools to approach somatomorphic disorders in children. A systematic search in the information published for the last ten years was carried out. Historical evolution of the concept of somatization has generated difficulties to approach this issue. Some signs could indicate a somatomorphic disorder; however, there are very little evaluating tools for children. Currently, said tools are only based on lists of symptoms without fully answering to all questions. Somatomorphic disorders or somatic symptoms in children are still a gap to be closed.
Key words: Somatoform disorders, pediatrics, diagnosis.
Introducción
Los trastornos somatomorfos tienen como manifestaciones síntomas físicos no explicados por enfermedad médica, sustancias, simulación u otra enfermedad mental (1). En los últimos 30 años, se ha debatido sobre la utilidad de su clasificación en edad pediátrica debido a las dificultades en la evaluación de percepción de la enfermedad por parte de padres, paciente y observador; síntomas y factores asociados dinámicos con el desarrollo del niño, y tiempo y cantidad de síntomas (2).
La somatización como fenómeno caracterizado por la presentación de síntomas psicológicos es frecuente en la edad pediátrica (2,3) como manifestación física. Muchos de estos niños no asisten a consultas o lo hacen en primer o segundo nivel de complejidad. Además, existen dificultades en la unificación de criterios y descripción de los trastornos somatomorfos. Un ejemplo de ello, son las diferentes nominaciones y clasificaciones que se encuentran en la literatura médica como síntomas médicos no explicados, síntomas físicos, somatización límite, trastorno multisomatomorfo, trastorno de angustia corporal y trastorno sintomático somático complejo (4).
El objetivo de este artículo es aclarar las dificultades diagnósticas y clasificatorias que plantean una serie de interrogantes en torno al tema, ¿cómo ha sido el curso histórico de las dificultades diagnosticas?, ¿cómo puede el clínico tener una mayor certeza diagnostica? ¿qué herramientas semiológicas, síntomas y signos pueden ser útiles en el diagnóstico?, ¿cuáles son los factores asociados y las herramientas de evaluación existentes? A continuación se desarrolla una revisión crítica de la literatura alrededor de estos interrogantes.
Metodología de búsqueda
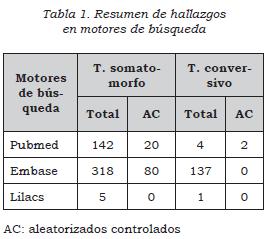
Se realizó una búsqueda sistemática por medio de las motores de búsqueda Pubmed, Embase y Lilacs; se revisaron estudios clínicos realizados de 1992 a 2012 en menores de 18 años con criterios de búsqueda que incluyeron: somatoform disorder (somatization disorder, somatization disorders briquet syndrome, pain disorder), conversion disorder (conversion disorders, hysteria, conversion reaction globus hystericus), hypochondriasis. En total, se encontraron 142 artículos en la base de datos de Medline, de los cuales 138 son de adolescentes. De los 71 artículos aleatorios originales controlados, tan solo 20 cumplieron con los criterios de búsqueda, el 80% son artículos en adolescentes. Ver tabla 1.
Evolución histórica del constructo
Las primeras descripciones egipcias hacían referencia al "hambre del útero" en mujeres con síntomas inespecíficos. Hipócrates utilizó el término histeria (gr. Útero), para describir síntomas físicos sin causa en mujeres. Desde entonces, las explicaciones a los síntomas físicos no explicables eran hipocráticas, sexuales, metafísicas o religiosas. Los primeros en ubicar la histeria como parte de una enfermedad neurológica fueron Sydenham y Whytt en 1768. Jean-Martin Charcot, el padre de la neurología moderna, describió la histeria mayor y sus niveles en casos de pseudocrisis. Sus alumnos, Freud y Breuer publicaron Estudios sobre la histeria (Studies on hysteria) en 1905, en donde se dio inicio el término conversivo, que se refiere a "convertir" los síntomas psíquicos en físicos, como forma de liberación o comunicación. Se realizaron múltiples descripciones clínicas de histeria, dentro de las cuales están las realizadas por Briquet 1859 y Jones 1908, quienes describen la hemiparesia y hemianalgesia histérica. La primera explicación psicológica fue dada por Robert Burton en Anatomía de la melancolía (Anatomy of Melancholy) (5,6).
A mediados del siglo XX, el análisis de la patogenia tuvo un claro aporte psicoanalítico. Vaillant (1971), describió la somatización como defensa psicológica para reducir el dolor psíquico. Más adelante, este fue conocido como ganancia primaria por Lazare 1981. Así mismo, se explicó la ganancia secundaria cuyo objetivo es lograr efectos interpersonales. Términos como "síntomas ideogénicos" (Hurwitz 1989) y "sobreposición funcional" (Carter 1967) y "hermosa indiferencia" (belle indiference) (Ford 1985) siguen siendo usados para describir la patología (7,8).
Criterios categóricos DSM
La evolución histórica demuestra la clara orientación psicoanalítica y las pobres herramientas creadas para el análisis clínico. En los últimos 30 años, con el desarrollo del manual diagnóstico y de estadística de trastornos mentales (DSM), la construcción teórica y práctica ha sido compleja.
El DSM III introduce el concepto de trastorno somatomorfo para reemplazar el de trastornos "neuróticos". Dentro de este grupo se incluyeron el trastorno conversivo, hipocondriasis y trastorno doloroso psicógeno (9).
El DSM IV lleva consigo la ampliación de categorías diagnósticas, incluyendo los trastornos somatomorfos indiferenciados (9) (tabla 2). Esto aumentó el grupo de múltiples subdiagnósticos. Dentro de las críticas a los criterios del DSM IV se encuentran la evidente dificultad para el análisis de médicos de primer nivel, la explicación complicada a los pacientes, la dependencia de síntomas médicos no explicables y la disminución de diagnósticos confirmados (2,10).
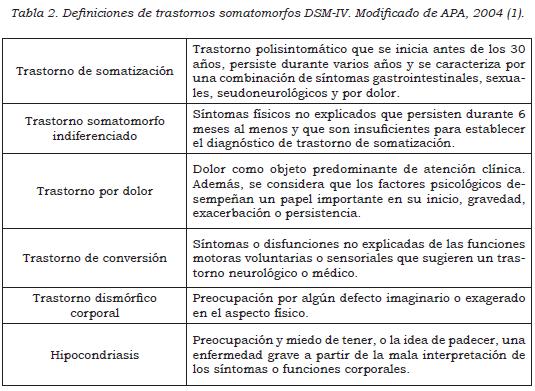
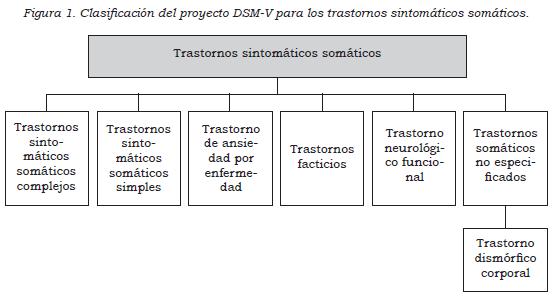
El proyecto de DSM V plantea el cambio del diagnóstico de trastornos somatomorfos a trastornos sintomáticos somáticos, definiéndolos como más de un síntoma somático que genera angustia o ansiedad y/o resulta en una alteración significante de la vida diaria. Lo anterior debe ir asociado a pensamientos, sentimientos o comportamientos entorno a los síntomas o a la condición de salud. La cronicidad tiene un corte de 6 meses. Finalmente, se plantea el predominio de síntomas somáticos, ansiosos o de dolor (11), la hipocondriasis pasa a denominarse como trastorno de ansiedad por enfermedad, y el trastorno conversivo se convirtió en trastorno neurológico funcional (figura 1). La nueva definición amplía el espectro, no solo en lo que respecta a síntomas no explicados, sino que lo define desde las interferencias. Sin embargo, el paciente pediátrico no genera necesariamente atribuciones erróneas o preocupación excesiva por sus síntomas, el papel de cuidadores en este caso toma un papel importante en esta definición. Aunque se replantean vacíos previos, se siente un amplio margen que no aclara la incertidumbre del clínico que atiende a estos niños y adolescentes.
Neuroimágenes
En las últimas dos décadas, por medio de neuroimágenes funcionales se han encontrado cambios asociados a un mayor metabolismo en regiones anteriores del cíngulo y el orbitofrontal, y cambios en los circuitos tálamo-estriado-corticales en trastorno conversivo con manifestación motora (6,12). Se han realizado estudios clínicos en pacientes con síntomas negativos (hemiparesia, ceguera o anestesia), estos han arrojado alteración del metabolismo en cíngulo y mayor conectividad entre la amígdala derecha y el área motora suplementaria derecha (6). No hay datos de la utilidad etiológica ni pronóstica de neuroimágenes funcionales (12).
Aspectos clínicos
Los datos de prevalencia del trastorno sotamorfo son variables que dependen del ambiente médico (intrahospitalarios o ambulatorios), edad y los criterios de recolección de los síntomas. La manifestación en diferentes series de pacientes se encuentra entre del 7,2% al13,1% (2,13). Bisht et al. en el año 2007, reporta en una población india una prevalencia en pacientes intrahospitalarios del 0,78% y ambulatorios del 0,59%. El 57,3% de los pacientes padecían de un trastorno conversivo, seguido de un trastorno somatomorfo indiferenciado del 25,2% La relación de sexo es de 1,5 :1 y es mayor en las mujeres (13).
Las dificultades en el diagnóstico se hacen evidentes cuando se comparan los datos anteriores con la frecuencia de los síntomas somatomorfos. En algunos grupos de pacientes se padecen de más de cuatro síntomas entre el 12 y el 15%; más de siete síntomas en el 4 %, y más de trece síntomas entre el 0,8% y el 8,3% (2). En consulta externa ambulatoria pediátrica se dan consultas hasta del 5% por dolor abdominal recurrente; del 20 al 50% de los pacientes presenta cefalea (14). En la tabla 3 se anotan los principales síntomas somáticos en pediatría.
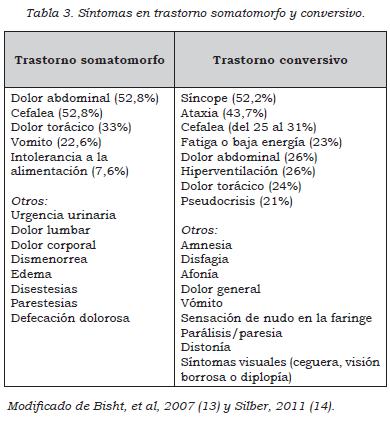
Es fundamental reconocer los signos de alarma en dolor abdominal, cefalea, dolor torácico y emesis. Algunas de las enfermedades que pueden conducir a un trastorno somatomorfo son el lupus eritematoso sistémico, la esclerosis múltiple, la porfria, el asma y la endometriosis.
Las manifestaciones neurológicas en el trastorno conversivo tienen como principio que no siguen una lógica neuro-anatómica, es decir que los síntomas no pueden ser explicados por una lesión con una distribución específica en el sistema nervioso central o periférico. Dentro de los hallazgos en los exámenes neurológicos se encuentran la pobre correlación emocional con los síntomas o "bella indiferencia" (1), la contracción simultánea de agonistas y antagonistas musculares o signo de Hoover, síntomas fluctuantes y desencadenados por el examinador (durante el examen o al ser inducidas), visión en túnel o ceguera sin pérdida del reflejo optocinético, alteraciones de sensibilidad sin un patrón central ni periférico, imposibilidad para estar de pie y caminar o astasia-abasia (1,8,14).
Dentro de los trastornos conversivos con manifestación motora descritos por el DSM IV se encuentran la alteración de la coordinación psicomotora y del equilibrio, parálisis o debilidad muscular, alteración de deglución o sensación de tener un nudo en la garganta, afonía y retención urinaria (1). Existen otras alteraciones del movimiento psicógeno como mioclonías, temblor, distonía, parkinsonismo y alteraciones de la marcha. Por lo general, se debe sospechar cuando comienzan súbitamente, son remitidos espontáneamente, son atípicos, exagerados, disminuyen con la pérdida de atención del paciente y el entorno con respecto al síntoma, aumentan cuando se examinan, tienen signos no típicos de enfermedades y tienen síntomas somáticos asociados (15,16).
Se describe la prevalencia de pseudocrisis o crisis no epilépticas del 20 al 30% en pacientes con centros de epilepsia refractaria. La observación clínica puede indicar hasta un 67% de sensibilidad de diagnóstico. El video-electroencefalograma es una herramienta fundamental en la diferenciación de este diagnóstico. Se debe pensar en una pseudocrisis cuando se presente un inicio gradual de duración variable con movimientos paroxísticos, falta de coordinación de movimientos (cabeza en no-no, movimientos de balance escapular o pélvico), ausencia de movimientos, ojos cerrados durante la crisis, persistencia de reflejos óculo-cefálicos, óculo-vestibulares, fotomotores y generalmente sugestionables (inducción y finalización) (17,18).
Factores asociados
En el 40% de los pacientes pediátricos con trastorno somatomorfo tienen problemas psicosociales (2) como abuso de sustancias previo, abuso sexual y maltrato. Lieb et al. en el año 2002 realizaron el seguimiento a los trastornos somatomorfos como parte del estudio Estado psicopatológico de estados del desarrollo temprano (EDSP), en donde se reportan factores asociados como el sexo femenino OR 3,3 IC95% (2,64-4,09), trastorno por uso de sustancias OR 1,5 IC95% (1,14-1,94), trastorno de ansiedad OR 1,8 con IC95% (1,42-2,34), abuso sexual OR 2,8 IC95% (1,43-5,48), maltrato físico OR 1,9 IC95% (1,28-2,87) y algún evento traumático OR 1,8 IC95% (1,34-2,39) (19).
Roelofs et al. (2002) realizaron un estudio de casos y controles en el que evaluaron la relación entre el abuso y maltrato físico con el trastorno somatomorfo. El 24 % de los pacientes tenía un antecedente de abuso sexual (20% violación, 22% incesto), con una media de duración de 2,9 años; abuso físico 28% y disfunción materna o paterna del 63% y 50%, respectivamente (20). En pseudocrisis se han reportado datos del 42,2% de maltrato por negligencia, 78,8% por abuso físico, y del 32% al 33,3% por abuso sexual (21-23). Entre el 20 y el 69% manifiestan trastornos del ánimo (22).
Se han planteado diferentes modelos teóricos sobre la relación del trauma y los síntomas somáticos; el modelo disociativo (disminución atencional), el modelo conversivo (trasformar la ansiedad en síntomas somáticos), y el modelo de jerarquías cognitivas (contención programada que se traduce en síntomas positivos o negativos (24).
Las comorbilidades más frecuentes son alteraciones del ánimo o ansiedad (57%) y bajo promedio escolar (78%) (2). Se ha encontrado depresión entre el 54 y el 88% de pacientes con trastornos somatomorfos (25); también se han descrito asociaciones a pacientes con alergias en un 45,5% sin evidencia de correlación estadística (26).
Dentro de los factores familiares asociados al trastorno somatomorfo en niños se encuentra la presencia de somatización en padres, la existencia de una enfermedad orgánica en otro par significante, la manifestación de psicopatología en miembros de la familia, familia disfuncional, experiencias traumáticas en el contexto familiar y unión pobre entre familiares (27).
Herramientas de evaluación
Las herramientas de evaluación se basaron en las listas de síntomas de los pacientes adultos. Sin embargo, sería impreciso e imprudente tener como único criterio una larga lista de síntomas en una evaluación infantil. Inicialmente, el trastorno de somatización límite incluía 37 síntomas. Con el DSM IV se agregan para el trastorno de somatización cuatro síntomas dolorosos, dos síntomas gastrointestinales, un síntoma de disfunción sexual y un síntoma pseudoneurológico. Dentro de las herramientas se encuentra el PHQ-15, Tamizaje de trastornos somatomorfos de la OMS, SCL-12 (somatization scale from the Hopkins Symptom Checklist, Swartz and Othmer, todas aplicadas en adultos (28).
Al revisar la literatura en niños, gran parte de la lista de síntomas se refere al DSM IV, a la lista de chequeo de Hopkins y al cuestionario de percepción de enfermedad IPQ-R. Este último, es una escala de 18 ítems donde se evalúa la percepción causal que tienen de la enfermedad (29). En niños, la primera herramienta desarrollada fue el Índice de somatización en niños que sigue los criterios del DSM-III (30). La entrevista de valoración somática es desarrollada para los padres e incluye 20 síntomas somáticos, aunque está validado únicamente en inglés y danés. Se evalúa el estado de salud en el último año, las condiciones crónicas, se realiza una lista de síntomas somáticos, su duración y resultados de los síntomas, la reacción del niño hacia el problema de salud y los síntomas disociativos (31).
Conclusiones
La evolución conceptual y clasificatoria de los síntomas somáticos siempre ha llevado dificultades intrínsecas a la evaluación clínica. Los síntomas somáticos son bastante frecuentes en los niños, sin embargo, son poco diagnosticados por las dificultades que ofrecen las definiciones en niños y por el uso de clasificaciones en primer nivel. El clínico tiene herramientas que le permiten aproximarse al diagnóstico, aunque estas no completan el vacío diagnóstico existente. La investigación clínica en el trastorno somatomorfo debe mejorar las herramientas de evaluación que le permitan reconocer las dinámicas diagnósticas en niños y adolescentes.
Referencias
1. American Psychiatric Association (APA). Diagnostic and statistical manual of mental disorders. 4th ed. Text Revision (DSM-IV-TR). Washington: APA; 2004. [ Links ]
2. Schulte IE, Petermann F. Somatoform disorders: 30 years of debate about criteria! What about children and adolescents? J Psychos Res. 2011;70: 218-28. [ Links ]
3. Leary PM. Conversion disorder in child-hood, diagnosed too late, investigated too much? J R Soc Med. 2003;96:436-8. [ Links ]
4. Voigt K, Nagel A. Towards positive diagnostic criteria: A systematic review of somatoform disorder diagnoses and suggestions for future classification. J Psychos Res. 2010;68:403-14. [ Links ]
5. Allin M, Streeruwitz A. Progress in understanding conversion disorder. Neuropsychiatr Dis Treat. 2005;1:205-9. [ Links ]
6. Harvey S, Stanton B Conversion disorder: towards a neurobiological understanding. Neuropsychiatr Dis Treat. 2006;2:13-20. [ Links ]
7. Lazare A. Current concepts in psychiatry. Conversion symptoms. New Engl J Med. 1981;305:745-8. [ Links ]
8. Gaedicke A, González J. Somatización y trastorno conversivo: clínica, fisiopatología, evaluación y tratamiento. Rev Memoriz. 2010;6:1-14. [ Links ]
9. Kroenke K, Sharpe P. Revising the classification of somatoform disorders: key questions and preliminary recommendations. Psychosomatics. 2007;48:277-85. [ Links ]
10. Dimsdale J. The proposed diagnosis of somatic symptom disorders in DSM-V to replace somatoform disorders in DSM-IV a preliminary report. J Psychosom Res. 2009;66:473-6. [ Links ]
11. American Psychiatric Association (APA). DSM V: the future manual [internet]. 2012 [citado: 30 de Julio de 2012]. Disponible en: http://www.dsm5.org. [ Links ]
12. Browning M, Fletcher P, Sharpe M. Can neuroimaging help us to understand and classify somatoform disorders? A systematic and critical review. Psychosom Med. 2011;73:173-84. [ Links ]
13. Bisht J, Sankhyan N. Clinical profile of pediatric somatoform disorders. Indian Pediatr. 2007;45:111-5. [ Links ]
14. Silber T. Somatization disorders: diagnosis, treatment, and prognosis. Pediatr Rev. 2011;32:56-63. [ Links ]
15. Garber J, Walker L, Zeman J. Somatization symptoms in a community sample of children and adolescents: further validation of the children's somatization inventory. J Consult Clin Psychol. 1991;3:588-95. [ Links ]
16. Peckham EL, Hallet M. Psychogenic movement disorders. Neurol Clin. 2009;27:801-19. [ Links ]
17. Hallett M. Physiology of psychogenic movement disorders. J Clin Neurosci. 2010;17:959-65. [ Links ]
18. Iriarte J, Parra J, Urrestarazu E, et al. Controversies in the diagnosis and management of psychogenic pseudoseizures. Epilepsy Behav. 2003;4:354-9. [ Links ]
19. Forcadas MI. Tipos de crisis epilépticas y pseudocrisis. Gac Med Bilbao. 2003;100:105-7. [ Links ]
20. Lieb R, Zimmermann P. The natural course of DSM-IV somatoform disorders and syndromes among adolescents and young adults: a prospective longitudinal community study. Eur Psychiatry. 2002;17:321-31. [ Links ]
21. Roelofs K. Childhood abuse in patients with conversion disorder. Am J Psychiatry. 2002;159:1908-13. [ Links ]
22. Akyuz G, Kugu N. Dissociation and childhood abuse history in epileptic and pseudoseizure patients. Epileptic Disord. 2004;6:187-92. [ Links ]
23. Vincentiis S, Valente K. Risk factors for psychogenic nonepileptic seizures in children and adolescents with epilepsy. Epilepsy Behav. 2006;8:294-8. [ Links ]
24. Wyllie, E. Glazer J. Psychiatric features of children and adolescents with pseudoseizures. Arch Pediatr Adolesc Med. 1999;153:244-8. [ Links ]
25. Roelofs K, Spinhoven P. Trauma and medically unexplained symptoms towards an integration of cognitive and neuro-biological accounts. Clin Psychol Rev. 2007;27:798-820. [ Links ]
26. Pehlivanturk B, Unal F. Conversion disorder in children and adolescents: A four-year follow-up study. J Psychosom Res. 2002;52:187-91. [ Links ]
27. Groben S, Hausteiner C. Somatoform disorders and causal attributions in patients with suspected allergies: Do somatic causal attributions matter? J Psychosom Res. 2011;70:229-38. [ Links ]
28. Schulte IE, Petermann F. Familial risk factors for the development of somatoform symptoms and disorders in children and adolescents: a systematic review. Child Psychiatry Hum Dev. 2011;42:569-83. [ Links ]
29. Kroenke K. Physical symptom disorder: A simpler diagnostic category for somatization-spectrum conditions. J Psychosom Res. 2006;60:335-9. [ Links ]
30. Weinman J. The illness perception questionnaire: a new method for assessing the cognitive representation of illness. Psychol Health. 1996;11:431-45. [ Links ]
31. Ulrikka C, Fjord M. The soma assessment interview: new parent interview on functional somatic symptoms in children. J Psychosom Res. 2009;66:455-64. [ Links ]













