Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Psiquiatría
versão impressa ISSN 0034-7450
rev.colomb.psiquiatr. vol.43 supl.1 Bogotá dez. 2014
https://doi.org/10.1016/j.rcp.2015.05.003
http://dx.doi.org/10.1016/j.rcp.2015.05.003
Artículo original
Tratamiento con antipsicóticos en la fase aguda del paciente adulto con diagnóstico de esquizofrenia∗
Antipsychotic Treatment of the Adult Patient in the Acute Phase of Schizophrenia
Adriana Bohórquez Peñarandaa,**, Carlos Gómez Restrepob, Jenny García Valenciac, Luis Eduardo Jaramillo Gonzálezd, Ana María de la Hoze, Álvaro Arenasf y Nathalie Tamayo Martínezg
∗ La Guía de práctica clínica para el diagnóstico, tratamiento e inicio de la rehabilitación psicosocial de los adultos con esquizofrenia completa fue desarrollada por el grupo que aparece en el anexo de este artículo. Este artículo-resumen fue redactado por los integrantes del grupo que se mencionan bajo el título. La fuente principal del documento es la guía, aclaramos que algunos apartes fueron tomados textualmente del texto de la guía pues no requerían ajustes o modificaciones. Financiación: El desarrollo de la Guía de Atención Integral fue financiado por el Ministerio de Salud y Protección Social y por el Departamento Administrativo de Ciencia, Tecnología e Innovación (Colciencias), mediante Contrato 467 de 2012 suscrito con la Pontificia Universidad Javeriana. Convocatoria 563 de 2012 de Colciencias (Conformación de un banco de proyectos para el desarrollo de Guías de Atención Integral (GAI) Basadas en Evidencia), fue elegido por el Consejo del Programa Nacional de Ciencia y Tecnología de la Salud, el proyecto fue liderado por la Pontificia Universidad Javeriana, en alianza con la Universidad de Antioquia y la Universidad Nacional de Colombia (Alianza CINETS).
a Médica psiquiatra, magístra en Epidemiología Clínica. Profesora asistente del departamento de Psiquiatría y Salud Mental. Pontificia Universidad Javeriana, Bogotá, Colombia
b Médico psiquiatra, psicoanalista, psiquiatra de enlace, magíster en Epidemiología Clínica. Profesor titular y Director del Departamento de Epidemiología Clínica y Bioestadística. Pontificia Universidad Javeriana. Hospital Universitario San Ignacio, Bogotá, Colombia
c Médica psiquiatra, Doctora en Epidemiología Clínica. Profesora asociada del Departamento de Psiquiatría, Facultad de Medicina. Universidad de Antioquia, Medellín, Antioquia, Colombia
d Médico psiquiatra, Master en Farmacología. Profesor Universidad Nacional de Colombia, Bogotá, Colombia
e Médica y cirujana, Magister en Epidemiología Clínica. Pontificia Universidad Javeriana, Bogotá, Colombia
f Médico psiquiatra, Magister en Epidemiología Clínica. Pontificia Universidad Javeriana, Bogotá, Colombia
g Médica psiquiatra, candidata a magístra Epidemiología Clínica. Pontificia Universidad Javeriana, Bogotá, Colombia
* Autor para correspondencia: Médica psiquiatra, magístra en Epidemiología Clínica. Profesora asistente del departamento de Psiquiatría y Salud Mental. Pontificia Universidad Javeriana. Carrera 7 N° 40-62, Hospital Universitario San Ignacio piso 2. Correo electrónico: abohorquez@javeriana.edu.co (A. Bohórquez Peñaranda).
Historia del artículo: Recibido el 16 de julio de 2014 Aceptado el 22 de diciembre de 2014 On-line el 4 de julio de 2015
Resumen
Objetivos: Determinar la efectividad y seguridad de los diferentes antipsicóticos para el manejo de los pacientes adultos con diagnóstico de esquizofrenia en fase aguda. Formular las recomendaciones sobre las estrategias del manejo farmacológico con antipsicóticos (AP) basadas en la evidencia para el tratamiento del adulto con diagnóstico de esquizofrenia en fase aguda.
Método: Se elaboró una guía de práctica clínica bajo los lineamientos de la Guía Metodológica del Ministerio de Salud y Protección Social para identificar, sintetizar, evaluar la evidencia y formular recomendaciones respecto al manejo y seguimiento de los pacientes adultos con diagnóstico de esquizofrenia. Se adoptó y actualizó la evidencia de la guía NICE 82, que contestaba la pregunta sobre manejo de fase aguda de los adultos con diagnóstico de esquizofrenia. Se presentó la evidencia y su graduación al grupo desarrollador de la guía (GDG) para la formulación de las recomendaciones siguiendo la metodología propuesta por el abordaje GRADE.
Resultados: La clozapina, olanzapina, risperidona, ziprasidona, amisulprida, paliperidona, haloperidol, quetiapina y aripiprazol fueron más eficaces que el placebo para la mejoría de síntomas psicóticos y el abandono del tratamiento, pero no lo fue la asenapina. La paliperidona, risperidona, quetiapina, clozapina y olanzapina presentaron incrementos significativos de peso al compararlos con placebo. El haloperidol, risperidona, ziprasidona y paliperidona tuvieron mayor riesgo de síntomas extrapiramidales que el placebo. Tuvieron un riesgo significativo de sedación o somnolencia: risperidona, haloperidol, ziprasidona, quetiapina, olanzapina y clozapina en las comparaciones con placebo. De los resultados de las comparaciones entre AP se evidenció que la clozapina y la paliperidona mostraron una efectividad clínicamente significativa frente al haloperidol y la quetiapina, respectivamente. La olanzapina y la risperidona tuvieron menor riesgo de abandono del tratamiento en general y por efectos adversos en dos comparaciones cada uno, el haloperidol fue el medicamento con más riesgo de abandono por efectos adversos, seguido por la clozapina. La amisulprida, el haloperidol y la ziprasidona tuvieron resultados favorables en varias comparaciones respecto al aumento de peso. El aripiprazol y la paliperidona obtuvieron un mayor número de resultados favorables en cuanto a sedación, y todos los atípicos (salvo la paliperidona) tuvieron menos riesgo de uso de antiparkinsonianos.
De la evidencia de los estudios observacionales se encontró que en sujetos con factores de riesgo para diabetes, como son la edad, la hipertensión y la dislipidemia, el tratamiento inicial y actual con olanzapina, así como el tratamiento actual con clozapina, pueden promover el desarrollo de esta enfermedad.
Conclusión: Es imperativo prescribir un antipsicótico para el tratamiento de la fase aguda; sin embargo, la selección del medicamento está supeditada a la condición clínica particular de cada paciente y al perfil de efectos colaterales de estos.
Palabras clave: Guía de práctica clínica, Esquizofrenia, Antipsicóticos, Tratamiento de fase aguda.
Abstract
Objectives: To determine the efficacy and safety of different antipsychotic drugs in the management of patients diagnosed with schizophrenia in the acute phase. To formulate evidence-based recommendations on the antipsychotic (AP) drug management strategies for the treatment of the adult diagnosed with schizophrenia in the acute phase.
Method: Clinical practice guidelines were prepared, using the guidelines of the Methodology Guide of the Ministry of Health and Social Protection, in order to identify, synthesise, and evaluate the evidence and formulate recommendations as regards the management and follow-up of adult patients diagnosed with schizophrenia. The evidence of the NICE 82 guideline was adopted and updated, which answered the question on the management of the acute phase of adults with a diagnosis of schizophrenia. The evidence and its level were presented to the Guideline Development Group (GDG) in order to formulate recommendations following the methodology proposed by the GRADE approach.
Results: Clozapine, olanzapine, risperidone, ziprasidone, amisulpride, paliperidone, haloperidol, quetiapine, and aripiprazole were more effective than placebo for the majority of psychotic symptoms and the abandonment of treatment, but asenapine was not. Paliperidone, risperidone, quetiapine, clozapine, and olanzapine showed significant increases in weight compared to placebo. Haloperidol, risperidone, ziprasidone, and paliperidone had a higher risk of extrapyramidal symptoms than placebo. There was a significant risk of sedation or drowsiness with, risperidone, haloperidol, ziprasidone, quetiapine, olanzapine, and clozapine in the comparisons with placebo. Of the results of the comparisons between AP, it was shown that clozapine and paliperidone had a clinically significant effect compared to haloperidol and quetiapine, respectively. Olanzapine and risperidone had a lower risk of abandoning the treatment in general, and due to adverse reactions in two comparisons of each one, haloperidol was the drug with more risk of abandoning due to adverse effects, followed by clozapine. Amisulpride, haloperidol and ziprasidone had favourable results as regards weight increase in several comparisons. Aripiprazole and paliperidone obtained a higher number of favourable results as regards sedation, and all the atypical drugs (except paliperidone) had a lower risk than the use of anti-parkinsonian drugs.
Of the evidence from observational studies, it was found that, in subjects with risk factors for diabetes, such as age, hypertension, and dyslipidaemia, the initial treatment and current treatment with olanzapine, as well as current treatment with clozapine, may promote the development of this disease.
Conclusion: Although it is imperative to prescribe an antipsychotic for treatment of the acute phase, the selection of the drug depends on the particular clinical condition of each patient and their collateral effects profile.
Keywords: Clinical practice guidelines, Schizophrenia, Antipsychotics, Acute phase treatment.
Introducción
La esquizofrenia es una enfermedad heterogénea, con curso clínico y pronóstico variable1. El curso de la esquizofrenia se puede dividir en tres fases: la aguda, que hace referencia al episodio psicótico agudo; una fase de estabilización o poscrisis y una fase estable o de mantenimiento2-4. La fase aguda se caracteriza por síntomas psicóticos graves, como delirios o alucinaciones, el pensamiento está gravemente desorganizado, el paciente no es capaz de cuidar de sí mismo de forma apropiada y los síntomas negativos pueden a ser también más intensos3.
El propósito del tratamiento farmacológico es ofrecer al paciente la posibilidad de mejorar sus síntomas psicóticos y eventualmente de obtener una respuesta de las crisis y posterior remisión. También es el de procurar una mejor funcionalidad y una mejoría de su condición clínica global a largo plazo. Una consideración adicional cuando se ofrece un tratamiento es la modificación del curso natural de la enfermedad, en el caso de la esquizofrenia es particularmente relevante dadas las características clínicas de la misma. Una vez se ha presentado el primer episodio psicótico los datos indican diferentes cursos a largo plazo, por ejemplo Ram y colaboradores5 revisaron siete estudios retrospectivos (de cinco a 30 años de seguimiento) y trece prospectivos (de uno a cinco años de seguimiento), en los que encontraron un patrón general de mejoría luego de uno o varios episodios en el 28% de los pacientes, remisión parcial en el 50% y psicosis crónica con mal pronóstico en el 22% de los casos. Otro ejemplo es el estudio de Wiersma y colaboradores en el cual hicieron un seguimiento a quince años de pacientes con diagnóstico de esquizofrenia el 68% de los sujetos observados presentó por lo menos una recaída, un 47% hasta cuatro, y hasta un 16% exhibió síntomas crónicos6. Con estos datos se puede establecer que dos tercios de los pacientes van a tener un curso crónico de la enfermedad y la mayoría de los sujetos presentan recaídas.
Es conocido que los antipsicóticos (AP) han contribuido con la mejoría sintomática, mediante la disminución de su duración e intensidad en la fase aguda de la enfermedad1,7.
El mecanismo de acción común para todos los AP es que obran como antagonistas de los receptores dopaminérgicos cerebrales, inhibiendo de esta forma la neurotransmisión dopaminérgica en las vías mesolímbica y mesocortical involucradas en la fisiopatología de la enfermedad8,9, para así lograr el control sintomático. Algunos AP cuentan con otras propiedades farmacológicas adicionales, como el antagonismo serotoninérgico -dopaminérgico y el agonismo parcial dopaminérgico8. De acuerdo con este mecanismo de acción, los AP se clasifican en dos grupos principales: típicos (convencionales o de primera generación) y atípicos (o de segunda generación)4.
También por sus propiedades farmacodinámicas los AP producen efectos colaterales de distintos tipos, por ejemplo los típicos interfieren con frecuencia en las funciones motoras normales y producen alteraciones endocrinológicas7,8,10,11 y los atípicos pueden alterar el metabolismo normal de los azúcares8, y se ha descrito que algunos AP predisponen el desarrollo de arritmias cardiacas por la prolongación del intervalo QTc12. Adicionalmente, estos fármacos pueden tener efectos secundarios anticolinérgicos que no solo afectan el tracto gastrointestinal, sino también el sistema urinario, cardiovascular, visual y cognoscitivo13. También hay reportes de elevación de las enzimas hepáticas por efecto de los AP7,8.
En algunos países los AP atípicos han intentado sustituir a los de primera generación con el argumento de que producen menos efectos secundarios extrapiramidales y presentan mayor efectividad en la mejoría de los síntomas negativos, afectivos y cognitivos14, decisión que debe ser puesta en consideración a la luz del balance entre riesgos y beneficios de las diferentes alternativas terapéuticas.
La multiplicidad de opciones farmacológicas con divergencias en los perfiles farmacodinámicos y el advenimiento de nuevas moléculas para el tratamiento de la esquizofrenia llevan a una gran variabilidad en la prescripción de estos fármacos para tratar la enfermedad. Se ha descrito que en la variación en la prescripción de AP influyen varios factores, entre otros están: el paciente, el sistema de salud, el proveedor de los servicios de salud, el diagnóstico y las opciones disponibles. Pero son las características del paciente las variables de mayor importancia en el momento de la prescripción como son: raza, edad, sexo, duración de la enfermedad y severidad de los síntomas12.
Finalmente, la calidad metodológica de los estudios que evalúan la efectividad de los AP es un punto relevante en el momento de formular una recomendación basada en la evidencia. Con esta consideración es inexacto asegurar que la eficacia de todos es similar13 sin hacer una revisión exhaustiva de la evidencia.
Con estos argumentos el grupo desarrollador de la guía (GDG) formuló las siguientes preguntas clínicas para el desarrollo de las recomendaciones de práctica clínica sobre el uso de AP en la fase aguda de los adultos con diagnóstico de esquizofrenia: ¿Cuál es el antipsicótico más efectivo para obtener mejoría y remisión de los síntomas para el tratamiento de pacientes adultos con diagnóstico de esquizofrenia en la fase aguda de la enfermedad? y ¿Cuál es el antipsicótico más seguro para el tratamiento de pacientes adultos con diagnóstico de esquizofrenia en la fase aguda de la enfermedad?
Metodología
Para la realización de la GPC se utilizaron los pasos propuestos en el documento Guía Metodológica para la elaboración de Guías de Práctica Clínica en el Sistema General de Seguridad Social en Salud colombiano. La metodología detallada de la elaboración de la guía se encuentra en el documento completo disponible la página web del Ministerio de Salud y Protección Social (http://www.minsalud.gov.co)15.
Para el desarrollo de las recomendaciones basadas en la evidencia sobre el tratamiento farmacológico con antipsicóticos de la esquizofrenia para el control de los síntomas en fase aguda se elaboró un protocolo de revisión sistemática de la literatura que se detalla a continuación.
Búsqueda y selección de la literatura
Se realizó un proceso general de búsqueda de guías de práctica clínica sobre la evaluación y el tratamiento del adulto con diagnóstico de esquizofrenia. El proceso incluyó una búsqueda exhaustiva en diferentes fuentes de guías, una tamización y una evaluación de calidad. Para el desarrollo de la guía completa se tomó como base la guía NICE 823. Para esta pregunta clínica en particular se condujo una búsqueda sistemática de la literatura en PubMed, Embase, BVS y Cochrane para identificar estudios que actualizaran la evidencia de la guía fuente. De acuerdo con la guía metodológica, se buscaron en una primera fase revisiones sistemáticas de la literatura (RSL) que actualizaran la evidencia de las revisiones sistemáticas de la guía fuente y en una segunda fase se procedió a hacer búsquedas para la actualización de las revisiones sistemáticas seleccionadas. Se llevó a cabo una búsqueda de novo para la Asenapina y otras comparaciones directas que no aparecían registradas en los metaanálisis. Para el hallazgo de efectos adversos se realizó una búsqueda complementaria de estudios observacionales tipo cohorte para la actualización de la evidencia. Se realizó una selección pareada de los títulos para apreciar críticamente. La fecha de última búsqueda fue junio de 2013.
Los criterios de inclusión de los artículos fueron: pacientes adultos con diagnóstico de esquizofrenia, expuestos a alguno de los siguientes AP: amisulprida, aripiprazol, asenapina, clorpromazina, clozapina, haloperidol, levomepromazina, olanzapina, paliperidona, quetiapina, risperidona, sulpiride, trifluoperazina, ziprasidona, y zotepina, comparados entre ellos o con placebo, durante la fase aguda de la enfermedad. Los artículos incluidos correspondieron a metaanálisis de ensayos clínicos, RSL, ensayos clínicos aleatorizados y estudios de cohortes (para los desenlaces de efectos adversos con desenlaces a largo plazo) que estuvieran escritos en español o inglés o francés.
Los criterios de exclusión fueron artículos que evaluaran el uso de AP en pacientes con diagnóstico de trastorno afectivo bipolar; psicosis afectivas; demencia; reportes conjuntos de pacientes con diferentes diagnósticos psiquiátricos (salvo trastorno esquizoafectivo o esquizofreniforme), de mujeres embarazadas, de pacientes con diagnóstico de esquizofrenia de inicio muy tardío (mayores de 65) y artículos que trataran específicamente sobre el tratamiento de pacientes con esquizofrenia y consumo de sustancias.
Los desenlaces críticos fueron: respuesta al tratamiento (mejoría de los síntomas psicóticos o tasa de respuesta), remisión de síntomas psicóticos, suicidio, mortalidad total, funcionamiento social, abandono por cualquier razón, estado global, abandono por efectos adversos, mortalidad por causa del medicamento y efectos adversos (ACV, agranulocitosis, aumento de peso, convulsiones, diabetes, disquinesia tardía, angina e IAM, hiperprolactinemia, síndrome metabólico, síndrome neuroléptico maligno, SEP agudos y somnolencia o sedación)1. La estancia hospitalaria, la prolongación de QTc y el síncope se consideraron como importantes pero no críticos.
Evaluación y selección de estudios individuales
Una vez seleccionados los estudios relevantes, teniendo en cuenta los criterios de inclusión descritos anteriormente, cada documento fue sometido a una evaluación del riesgo de sesgo utilizando el instrumento SIGN de apreciación crítica16. Dicha evaluación fue realizada por dos evaluadores de manera independiente, y los desacuerdos fueron resueltos por consenso o por un tercer revisor. Solamente fueron incluidos los estudios con calificaciones de "aceptable" o "alta calidad".
Evaluación de la calidad de la evidencia y formulación de recomendaciones
Una vez se seleccionaron los artículos que deberían ser incluidos para basar la formulación de las recomendaciones, se dio paso a la síntesis de la información y a la consolidación del cuerpo de la evidencia disponible para cada uno de los desenlaces considerados como críticos por el grupo desarrollador (GDG); posteriormente, se pasó a evaluar la calidad de la evidencia para cada desenlace utilizando para esto el abordaje GRADE, y teniendo en cuenta los siguientes criterios: Diseño del estudio y riesgo de sesgo, inconsistencia, presencia de evidencia indirecta, imprecisión en los estimativos y sesgo de publicación17.
El resumen de los hallazgos y la calificación de la evidencia para cada desenlace en cada una de las comparaciones abordadas, fueron presentados en una reunión al GDG, en conjunto con un borrador de las recomendaciones, que fueron definidas y graduadas en fortaleza a partir de las siguientes consideraciones: calidad de la evidencia, balance entre beneficios y riesgos, consumo de recursos y valores y preferencias de los pacientes (el grupo contaba con delegados de Asociación Colombiana de Personas con Esquizofrenia y sus Familiares). En caso de no contar con evidencia que basara la recomendación, o en caso de que esta fuera de muy baja calidad, se establecieron las recomendaciones y su fortaleza por consenso.
Para facilitar la lectura del artículo e interpretación de las recomendaciones, se utilizarán las siguientes convenciones:

Resultados
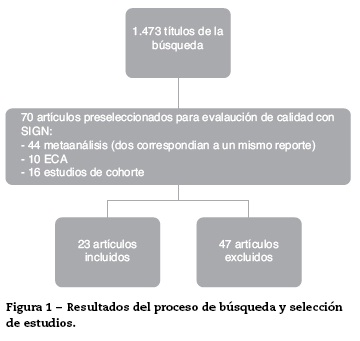
En la figura 1 se ilustran los resultados del proceso de búsqueda y selección de los estudios para actualizar el cuerpo de la evidencia que sirvió de base para la formulación de recomendaciones. El detalle de los artículos incluidos y excluidos puede ser consultado en la guía completa en la página del Ministerio de Salud y Protección Social (http://gpc.minsalud.gov.co)18.
Descripción de los hallazgos y calidad de la evidencia2
En esta publicación presentamos el resumen de los hallazgos de los desenlaces considerados críticos que fueron empleados para la toma de decisiones del GDG. En la guía completa se encuentra el detalle de los hallazgos para la totalidad de los desenlaces evaluados descritos en los criterios de inclusión y pueden ser consultados en la página del Ministerio de Salud y Protección Social (http://gpc.minsalud.gov.co)18. En las tablas 1 y 2 se presentan las matrices de resumen de hallazgos de los estudios incluidos para la formulación de las recomendaciones.
Respuesta al tratamiento
Se revisaron los resultados de los 15 metaanálisis de ensayos clínicos aleatorizados (ECA)3,19-32 que evaluaban la respuesta al tratamiento mediante la medición de la mejoría de los síntomas psicóticos positivos, negativos y globales, de acuerdo con las definiciones empleadas según el estudio o la medición de la respuesta mediante los puntos de corte establecidos por los autores. Los cambios en los síntomas fueron evaluados con diferentes escalas (BPRS, PANSS, SAPS, SANS y CGI) en fase aguda de la enfermedad con seguimientos entre cuatro y 26 semanas, para las diferentes comparaciones.
Para la evaluación del tamaño del efecto de las medidas continuas (diferencia de medias estandarizadas -DME-) se consideró que un tamaño del efecto es pequeño si es de 0,2 a 0,3, mediano si está alrededor de 0,5 y grande si es igual o mayor a 0,833.
Mejoría de los síntomas psicóticos: AP frente a placebo
Se encontró que los AP eran mejores que el placebo en términos de mejoría de los síntomas psicóticos (disminución en el promedio del puntaje de la escala que emplearon para evaluar los cambios en los síntomas psicóticos), con excepción de la asenapina, que no fue significativamente mejor que el placebo27,28. La clozapina fue el único con un tamaño del efecto grande, seguido por la olanzapina, la risperidona, la amisulprida y la zotepina -con efectos de medianos a grandes- y el haloperidol, la paliperidona, el aripiprazol, la quetiapina, la ziprasidona y la clorpromazina, con tamaños del efecto entre mediano y pequeño27,28 (ver tabla 1). No se encontró evidencia para la levomepromazina, la trifluoperazina y el sulpiride para este desenlace. La calidad general de la evidencia fue baja o muy baja, excepto para haloperidol, el aripiprazol y la risperidona cuya calidad fue calificada como moderada3.
Mejoría de los síntomas psicóticos: AP entre ellos
No se encontró evidencia para este desenlace de comparaciones cabeza a cabeza para sulpiride. En general, se detectaron diferencias clínicamente significativas en las comparaciones de haloperidol frente a amisulprida (DME: 0,30 IC 95% [0,14; 0,46])28, haloperidol frente a clozapina (DME: 0,41 IC 95% [0,14; 0,69]) y clorpromazina frente a clozapina (DME: 0,50 IC 95% [0,13; 0,88])28, cuyo tamaño del efecto fue mediano y estadísticamente significativo a favor de los comparadores atípicos en la mejoría de los síntomas psicóticos.
Adicionalmente, resultados en mejoría de los síntomas estadísticamente significativos fueron encontrados para la comparación entre típicos de levomepromazina y clorpromazina (DM: −9 IC 95% [−17,46; −0,54]), con resultado favorable para el primero31.
Entre típicos y atípicos fueron estadísticamente significativos pero con tamaños de efecto pequeños los hallazgos para las siguientes comparaciones: haloperidol frente a olanzapina (DME: 0,17 IC 95% [0,1; 0,24]), a risperidona (DME: 0,17 IC 95% [0,01; 0,24]), y a zotepina (DME: −0,16 IC 95% [−0,55; −0,24])28; levomepromazina comparado con risperidona (DM 10,3 IC 95% [0,29; 20,31])31; clorpromazina con aripiprazol (RR: 0,72 IC 95% [0,55; 0,94])20; y en las comparaciones indirectas de paliperidona con clorpromazina, y risperidona con clorpromazina28, todas con resultados favorables para los atípicos, salvo para la zotepina28.
Entre los atípicos, los resultados estadísticamente significativos con tamaños de efecto pequeños fueron entre aripiprazol frente a olanzapina (DME: 0,22 IC 95% [0,12; 0,33]) y risperidona (DME: 0,22 IC 95% [0,12; 0,33])28, y paliperidona frente a quetiapina (DM: −4,60 IC 95% [−5,02; −4,18])29, con respuestas favorables para olanzapina, risperidona y paliperidona.
En las comparaciones indirectas fueron significativos estadísticamente los resultados de mejoría de los síntomas psicóticos para amisulprida frente a aripiprazol, asenapina, clozapina y quetiapina; aripiprazol frente a clozapina; asenapina frente a clozapina y paliperidona; y clozapina frente a paliperidona, con resultados siempre favorables para clozapina y en segundo lugar para amisulprida28.
La calidad de la evidencia para la mayoría de las comparaciones fue baja o muy baja (67 de 89 desenlaces), moderada para 16 y alta para una sola comparación. En la tabla 2 se puede observar el número de resultados favorables para cada AP en las comparaciones directas entre ellos para este desenlace4.
Abandono por cualquier razón
Este desenlace fue evaluado en la mayoría de las comparaciones encontradas en los diferentes metaanálisis incluidos27,32,34-36, salvo para levomepromazina contra placebo; clorpromazina contra aripiprazol, olanzapina y ziprasidona; paliperidona contra risperidona, y trifluoperazina contra clozapina. Los seguimientos se realizaron entre cuatro y 26 semanas.
AP frente a placebo
Se encontró que los siguientes AP tenían menor riesgo de abandono del tratamiento frente a placebo: aripiprazol, clozapina, haloperidol, olanzapina, paliperidona, quetiapina, risperidona y ziprasidona28 (ver tabla 1). La calidad de la evidencia fue moderada para estos resultados y de baja o muy baja para los no concluyentes5.
AP entre ellos
Se encontraron riesgos significativos de abandono por cualquier causa de las comparaciones directas (cabeza a cabeza) entre haloperidol y amisulprida (OR: 2,32 IC 95% [1,55; 3,44]), aripiprazol (OR: 1,36 IC 95% [1,11; 1,67]), olanzapina (OR: 1,58 IC 95% [1,18; 2,12]), quetiapina (OR: 1,72 IC 95% [1,01; 2,93]) y risperidona (OR: 1,54 IC 95% [1,25; 1,9]), con un resultado desfavorable para el haloperidol28, olanzapina frente a ziprasidona (OR: 1,54 IC 95% [1,25; 1,9]), con menor riesgo para olanzapina28, paliperidona y quetiapina (RR: 0,64 IC 95% [0,44; 0,93]), favoreciendo a la paliperidona29 y la comparación entre risperidona y ziprasidona (OR; 0,70 IC 95% [0,52; 0,94]), con un mejor resultado para la risperidona28. En las comparaciones indirectas la olanzapina fue mejor que la clorpromazina, y la amisulprida tuvo un menor riesgo que el aripiprazol, la asenapina y la quetiapina28. En la tabla 2 se puede observar el número de resultados favorables para cada AP en las comparaciones directas entre ellos para este desenlace6.
En general, la calidad de la evidencia fue alta en dos comparaciones, moderada para once comparaciones, baja para 40 y muy baja para seis.
Seguridad de los AP7
No se encontraron reportes de mortalidad por causa del medicamento en estudios observacionales; tampoco se encontraron reportes de cohortes para síndrome neuroléptico maligno ni para accidentes cerebrovasculares. Los hallazgos incluidos en esta sección se circunscriben a los resultados de los ensayos clínicos agrupados en los diferentes meta análisis15–32, a un ECA33 y a tres estudios de cohorte(34,35,61). Los seguimientos de los ECA estaban entre una y 104 semanas; para las cohortes hay reportes de seguimientos de dos años en promedio hasta 22 años.
Abandono por efectos adversos
Para la comparación entre AP y placebos se incluyeron los resultados de cuatro metaanálisis para los diferentes psicofármacos con placebo27,29,30,36; ninguno de los hallazgos fue conclusivo. No se encontraron resultados en los metaanálisis incluidos para asenapina, clorpromazina, levomepromazina y sulpiride.
En las comparaciones cabeza a cabeza entre AP de primera generación, los resultados no fueron concluyentes31,35. Entre los AP de primera generación frente a los de segunda se encontraron riesgos significativos en contra del haloperidol al compararlo con amisulprida (RR: 3,15 IC 95% [1,63; 6,07]), aripiprazol (RR: 1,25 IC 95% [1,06; 1,47]), olanzapina (RR: 1,87 IC 95% [1,55; 2,27]), risperidona (RR: 1,27 IC 95% [1,04; 1,55]) y ziprasidona (RR: 1,73 IC 95% [1,30; 2,32])3,19,20. En las comparaciones entre AP de segunda generación23,29,34, la clozapina tuvo mayor riesgo de abandono por efectos adversos que la olanzapina (RR: 1,60 IC 95% [1,07; 2,04]) y la risperidona (RR: 1,88 IC 95% [1,11; 3,21])16. En la tabla 2 se puede observar el número de resultados favorables para cada AP en las comparaciones directas entre ellos para este desenlace8.
La calidad de la evidencia fue moderada para seis, baja para 21 y muy baja para catorce de 41 comparaciones en las que se evaluó el desenlace de abandono por efectos adversos.
Agranulocitosis
No se encontraron reportes para este desenlace en las comparaciones contra placebo. Para las comparaciones entre AP solo fue reportado en dos comparaciones en la guía de NICE 823: entre haloperidol y clozapina dos estudios37,38, en 500 sujetos con una proporción de agranulocitosis en el grupo que recibió clozapina del 1,6% y de cero en el grupo de haloperidol (RR: 0,20 IC 95% [0,02; 1,66]) y entre clozapina y olanzapina, cuyo resultado tampoco fue concluyente (RR: 2,93 IC 95% [0,12; 69;74]), pero sí se evidenció un riesgo significativo en la disminución de recuento de leucocitos para esta comparación (RR: 5,68 IC 95% [2,48; 13,0]) en el metaanálisis de Asenjo Lobos 201034 con una baja calidad de la evidencia.
En el reporte de Alvir y colaboradores de 199339 (incluido en la selección de estudios de la pregunta sobre evaluación y seguimiento hematológico) -en el cual se presentaban los resultados de la incidencia de agranulocitosis inducida por clozapina en Estados Unidos en una cohorte retrospectiva de 11.555 sujetos, la mayoría con diagnóstico de esquizofrenia (95%)- se encontró que la incidencia acumulada a un año fue 0,8% IC 95% (0,61%; 0,99%) y de 0,91% IC 95% (0,62%; 1,2%) a 1,5 años, y el efecto que se presentó en 73 casos, 63 sujetos (86,3%), lo desarrollaron en los tres primeros meses de tratamiento. En el 32% de los casos no se detectó un descenso por debajo de las 3.500 células/mm3 ocho días antes del evento.
Aumento de peso en comparaciones contra placebo
Para la comparación con placebo no se encontraron reportes para clozapina, levomepromazina y sulpiride. El desenlace fue medido en forma continua como cambio de peso corporal o ganancia de peso para los otros AP en las comparaciones contra placebo de los metaanálisis incluidos28,36,40. Se encontraron cambios de peso clínicamente significativos para clozapina y olanzapina, paliperidona, quetiapina y risperidona28 (ver tabla 1).
La calidad de la evidencia fue moderada para cinco comparaciones; las demás fueron bajas o muy bajas9.
Aumento de peso en comparaciones entre los AP
En comparación con el haloperidol, la clozapina (DME: −0,70 IC 95% [−1,22; −0,19]), la olanzapina (DME: −0,72 IC 95% [−0,96; −0,48]) y la zotepina (DME: −0,62 IC 95% [−0,91; −0,34]) tuvieron una ganancia clínicamente significativa (tamaños del efecto moderados a grandes)10, y con un tamaño del efecto pequeño la quetiapina (DME: −0,35 IC 95% [−0,51; −0,19] y de forma indirecta la paliperidona28. La clorpromazina fue mejor que la zotepina (DME: −0,20 IC 95% [−0,58; −0,18]) en este desenlace28. En las comparaciones entre AP atípicos, la olanzapina fue el antipsicótico con el que mayores cambios de peso se observaron; además, se halló ganancia de peso estadística-mente significativa con risperidona, clozapina, quetiapina y paliperidona. La amisulprida, el aripiprazol, la asenapina y la ziprasidona en comparación con los otros AP tuvieron resultados a su favor en los cambios de peso28.
En el reporte de aumento de peso significativo se encontró variabilidad en el punto de corte y en la duración del seguimiento. Pocas comparaciones cuentan con el reporte del desenlace en estos términos, que son de mayor utilidad para el clínico. La amisulprida frente a la olanzapina tuvo un menor riesgo (RR: 0,59 IC 95% [0,42; 0,83])23, así como el aripiprazol comparado con olanzapina (RR: 0,39 IC 95% [0,28; 0,54])22. La olanzapina tuvo riesgos significativos de aumento de peso en comparación con paliperidona RR: 2,30 IC 95% (1,58; 3,35)3, quetiapina (RR: 1,47 IC 95% [1,09; 1,98])25, risperidona (RR: 1,81 IC 95% [1,39; 2,35]) y ziprasidona (RR: 4,59 IC 95% [3,05; 6,9])24. La quetiapina y la risperidona también tuvieron un mayor riesgo que la ziprasidona en este desenlace (RR: 2,02 IC 95% [1,35; 3,63] y RR: 2,03 IC 95% [1,35; 3,06] respectivamente)25,26.
La obesidad fue reportada solo para la comparación entre haloperidol y olanzapina, con un mayor riesgo para esta última y con un gran tamaño del efecto (RR: 0,35 IC 95% [0,21; 0,58])19,20.
En la tabla 2 se puede observar el número de resultados favorables para cada AP en las comparaciones directas entre ellos para este desenlace11. La calidad global de la evidencia fue alta para cuatro comparaciones, moderada para trece y baja o muy baja para las demás. No se encontró evidencia para este desenlace de comparaciones con levomepromazina, sulpiride y trifluoperazina.
Diabetes mellitus
No se encontraron reportes de este desenlace para los distintos AP en comparaciones frente a placebo. En los resultados de las revisiones sistemáticas de ensayos clínicos solo se encontraron reportes para tres comparaciones: haloperidol frente a olanzapina (RR 0,85 IC 95% [0,21; 3,46])19,20, amisulprida frente a olanzapina (RR 0,33 [0,01; 8,09])23 y clozapina frente a olanzapina (RR 0,76 [0,4; 1,44])34. Ninguno de los riesgos relativos fue concluyente; la duración de los estudios incluidos estuvo entre seis y 104 semanas; los tamaños de muestra iban desde 66 hasta 980 individuos; y la calidad de la evidencia fue calificada como baja o muy baja.
Para este desenlace se incluyó un estudio de cohorte retrospectiva publicado por Nielsen y colaboradores41 que evaluó la asociación de los AP con el desarrollo de diabetes tipo 2 en pacientes con esquizofrenia según criterios de la CIE-10 que usaron por primera vez AP.
En el estudio incluyeron 7.139 sujetos, 60% hombres, ningún sujeto tenía diabetes al ingreso en la cohorte. El promedio de edad de la primera prescripción fue 29,7 años y el tiempo total de observación fue de 47.297 pacientes/año con un promedio de tiempo de observación de 6,6 años (DE 2,4). Desarrollaron diabetes 307 individuos, con una tasa de incidencia anual del 0,65% paciente/año. La edad promedio de inicio de la enfermedad fue de 41,7 años (40,4 a 43,1) y el tiempo mediano al inicio de esta después de la primera prescripción fue de 3,9 años (percentil 25 2,3 años y percentil 75 6,0 años)41.
El efecto de las variables presentes durante el tratamiento inicial12 fue determinado mediante un modelo de regresión de COX ajustado por tiempo de observación; se halló que el riesgo de desarrollar diabetes al recibir un tratamiento inicial con olanzapina fue significativo (HR: 1,41 IC 95% [1,09; 1,83]); que a mayor edad en el momento de la prescripción del antipsicótico era mayor el riesgo (HR: 1,02 IC95% [1,02; 1,03]) (variable continua); y que si se recibía medicación antihipertensiva (HR: 1,87 [1,13; 3,09]) o hipolipemiante (HR: 4,67 IC95% (2,19; 10,00), aumentaba el riesgo de desarrollar el desenlace. Adicional-mente, se reportó que quienes suspendieron la olanzapina no tuvieron un incremento del riesgo en comparación con pacientes que no la recibieron en ningún momento en el período de estudio41.
Las variables asociadas con la incidencia de diabetes dentro de los tres meses de su desarrollo fueron el uso de aripiprazol (OR ajustado: 0,53 IC 95% [0,34; 0,82]), no recibir AP (OR ajustado 0,60 IC 95% [0,43; 0.84]) y la edad de primera prescripción de AP (OR ajustado 1,01 IC 95% [1,01; 1.02]) (variable continua): olanzapina (OR ajustado 1,57 IC 95% [1,17; 2,11]), FGA baja potencia (OR ajustado 1,45 IC 95% [1,08; 1,96]) y clozapina (OR ajustado 2,31 IC95% [1,55; 3,44]). Ningún tratamiento se asoció con el incremento de la diabetes durante el período entero de seguimiento41.
Dadas las particularidades de este estudio, no se le realizó GRADE; sin embargo, a pesar de la buena calidad del reporte, el GDG considera que la calidad de la evidencia es baja por ser un estudio observacional de tipo retrospectivo en el cual no se puede descartar completamente el riesgo de sesgo, más su aporte es relevante.
Síntomas extrapiramidales agudos (SEP): uso de antiparkinsonianos
Se seleccionó el uso de antiparkinsonianos (o anticolinérgicos) como una medida indirecta de los SEP (distonía aguda, acatisia y parkinsonismo).
Al comparar los AP con placebo se encontraron riesgos significativos para el haloperidol, la paliperidona, la risperidona y la ziprasidona28 (ver tabla 1). Para los demás medicamentos evaluados (amisulprida, aripiprazol, asenapina, clorpromazina, clozapina, olanzapina, quetiapina, zotepina) los resultados no fueron concluyentes27,28. La calidad de la evidencia, fue alta para dos comparaciones, moderada para once, baja y muy baja para las 39 restantes de las 52 comparaciones evaluadas13.
En la tabla 2 se puede observar el número de resultados favorables para cada AP en las comparaciones directas entre ellos para este desenlace.
Para la comparación de sulpiride con placebo y de trifluoperazina con placebo se encontró el reporte de SEP agudos, pero no de uso de antiparkinsonianos. Con el sulpiride los resultados no fueron concluyentes y con la trifluoperazina el riesgo fue significativo (RR: 2,27 IC 95% [1,19; 4,33])27,32; no se encontró reporte para levomepromazina. La calidad global de la evidencia fue de moderada a muy baja.
En cuanto a los resultados de uso de antiparkinsonianos para las comparaciones entre AP, se observa que el haloperidol tuvo más riesgo que todos los AP atípicos de uso de estos medicamentos con estimativos de OR entre 2,08 y 14,0714, lo que indica de forma indirecta un riesgo significativo de desarrollar SEP agudos, excepto para la comparación del haloperidol con zotepina, cuyo resultado no fue concluyente28. Los sujetos que recibieron clorpromazina también tuvieron un riesgo significativamente mayor que los que recibieron clozapina (OR: 7,64 IC 95% [1,79; 32,68]) de usar antiparkinsonianos, pero no se detectaron diferencias al comparar la clorpromazina con quetiapina y con zotepina28.
En las comparaciones entre AP de segunda generación se encontró que el aripiprazol y la clozapina tuvieron menor riesgo que la risperidona (OR: 0,42 IC 95% [0,19; 0,93] y RR: 0,39 IC 95% [0,22; 0,68] respectivamente)28,34, la asenapina mayor riesgo que la olanzapina (OR: 4,46 IC 95% [1,6; 12,46])28, la clozapina menos que la zotepina (RR: 0,03 IC 95% [0,01; 0,61])28, la olanzapina y la quetiapina menos que la ziprasidona (OR: 0,47 IC 95% [0,28; 0,79] y RR: 0,43 IC 95% [0,2; 0,93] respectivamente)28 y la risperidona más que la ziprasidona (OR: 1,76 IC 95% [1,05; 2,95])28. Las otras doce comparaciones directas entre AP de segunda generación no fueron concluyentes16,20,26. En las comparaciones indirectas, el haloperidol tuvo más riesgo que la paliperidona, la olanzapina menos que la clorpromazina, y la clozapina menos que amisulprida, aripiprazol, asenapina y paliperidona. Las otras no fueron concluyentes2614.
En cuanto a la calidad de la evidencia, fue alta solo para dos comparaciones, moderada para once, baja y muy baja para las 39 restantes de las 52 comparaciones evaluadas. No se encontraron reportes del uso de antiparkinsonianos para las siguientes comparaciones: levomepromazina frente a haloperidol y a clorpromazina, y aripiprazol y clozapina frente a ziprasidona.
Somnolencia o sedación
De las comparaciones de los AP frente a placebo los hallazgos indican que la clorpromazina, haloperidol, olanzapina, quetiapina, risperidona, trifluoperazina, ziprasidona y clozapina tuvieron riesgos mayores de presentar sedación o somnolencia que el placebo en estudios de cuatro hasta 26 semanas de seguimiento28 (ver tabla 1). Los resultados no fueron concluyentes para los otros AP28, y no se encontró evidencia para sulpiride. La calidad de la evidencia fue moderada para cuatro comparaciones y baja o muy baja para las demás15.
De las comparaciones entre AP, el haloperidol tuvo un menor riesgo de desarrollar somnolencia al compararlo con clorpromazina (OR: 0,11 IC 94% [0,02; 0,61]), pero en las demás comparaciones directas del haloperidol con otros AP los resultados no fueron concluyentes28. En las comparaciones indirectas entre AP de primera generación con los de segunda tuvieron un riesgo de sedación significativamente mayor: el haloperidol que la paliperidona y la clorpromazina que la olanzapina, paliperidona, risperidona y ziprasidona2816.
En las comparaciones directas entre AP de segunda generación, el aripiprazol tuvo menos riesgo que la olanzapina (RR: 0,37 IC 95% [0,23; 0,6])19 y la ziprasidona (OR: 0,43 IC 95% [0,23; 0,83])28 de producir sedación o somnolencia; la clozapina más que la quetiapina (RR: 4,47 IC 95% [2,11; 9,49])16; la olanzapina más que la paliperidona (OR: 2,45 IC 95% [1,46; 4,12])28; los sujetos que recibieron paliperidona tuvieron menos riesgo que la quetiapina de desarrollar el efecto adverso (RR: 0,61 IC 95% [0,39; 0,96])29 y en las comparaciones de quetiapina con risperidona y ziprasidona el efecto se presentó con mayor frecuencia en los sujetos que recibieron la quetiapina (OR: 1,43 IC 95% [1,07; 1,9] y RR: 1,36 IC 95% [1,04; 1,77] respectivamente)25,28.
En las comparaciones indirectas, los AP que mostraron mayor riesgo de sedación fueron la clozapina al compararla con amisulprida, aripiprazol, asenapina y paliperidona; la quetiapina frente a la amisulprida; y la paliperidona frente a la ziprasidona17,28.
La calidad de la evidencia para las comparaciones directas fue predominantemente baja; solo un resultado fue de alta calidad y nueve de calidad moderada. Los resultados de las comparaciones indirectas fueron de muy baja calidad.
No se encontró evidencia para las siguientes comparaciones: aripiprazol con quetiapina; asenapina con olanzapina; clorpromazina con aripiprazol, olanzapina y ziprasidona; clozapina con ziprasidona y zotepina; levomepromazina con risperidona y clorpromazina; risperidona con zotepina; y trifluoperazina con todos los AP.
Discusión
Con el propósito de formular recomendaciones para el tratamiento farmacológico de los adultos con diagnóstico de esquizofrenia que se encuentran en fase aguda, se encontró un gran volumen de estudios sobre los diferentes AP considerados por el GDG como alternativas de tratamiento, que fueron sintetizados en los metaanálisis incluidos3,19-32,34-36,40; estos reportes fueron elaborados por diferentes grupos (Cochrane, NICE y AHRQ). En particular, para los medicamentos de primera generación (salvo el haloperidol) se encontró poca evidencia relevante para la Guía, y la disponible era de muy mala calidad. Para los AP de segunda generación, el volumen de publicaciones fue mucho mayor, involucró un mayor número de participantes y su calidad fue un poco mejor.
Por otro lado, de la gran cantidad de medicamentos disponibles, varios de ellos no contaban con resultados de comparaciones cabeza a cabeza. En consecuencia, se generó una dificultad para saber cuál es más efectivo para los desenlaces críticos establecidos para formular las recomendaciones, de modo que el GDG decidió considerar los resultados de las comparaciones con placebo y, cuando estuvieron disponibles, los resultados de comparaciones indirectas realizadas por Leucht y colaboradores para la toma de decisiones. También se compararon los resultados de las matrices que elaboró el GDG con los resultados del análisis de SUCRA17 propuesto por Leucht y colaboradores en su publicación28 sobre comparaciones múltiples y se encontraron coincidencias significativas que permitieron la jerarquización que se diseñó para el establecimiento de líneas de manejo, lo cual indica que la propuesta es consistente con otros estudios.
Otra limitación de los resultados de los ECA fue la ausencia de resultados o resultados no conclusivos para algunos desenlaces críticos que se presentan a largo plazo e inciden en la toma de la decisión del tratamiento en la fase aguda de la esquizofrenia. Por esta razón el GDG optó por emplear resultados de estudios de seguimiento de ECA o de cohortes de buena calidad como la mejor evidencia disponible para estos desenlaces19,20,41,42.
En general, los resultados fueron evaluados con precaución por los siguientes motivos: un número considerable de resultados concluyentes provenía de comparaciones indirectas que conllevaban una disminución en calificación de la calidad de la evidencia, a pesar de una rigurosa metodología en el desarrollo de estas comparaciones; la mayoría de la evidencia proviene de estudios que tienen riesgo de sesgo o sospecha de sesgo de publicación; y los tamaños de los efectos en las comparaciones entre los medicamentos son pequeños. Sin embargo, para establecer la fuerza de las recomendaciones se tuvo en cuenta no solo la calidad de la evidencia, sino también la valoración de elementos adicionales (magnitud de los efectos, balance entre beneficios y riesgos, preferencias de los pacientes y consideraciones sobre la utilización de recursos) de acuerdo con las especificaciones del sistema GRADE.
Todos los AP incluidos en la matriz tabla 1. Matriz de tamaños del efecto de las comparaciones directas frente a placebo tabla 1), excepto la asenapina, fueron más eficaces que el placebo para la mejoría de síntomas psicóticos y el abandono del tratamiento27,29,30. Los pacientes tratados con paliperidona, risperidona, quetiapina, clozapina y olanzapina presentaron incrementos significativos de peso al compararlos con aquellos a los que se les suministró placebo28. El haloperidol28, risperidona28,34, ziprasidona25,28 y paliperidona28 tuvieron mayor riesgo de síntomas extrapiramidales que el placebo. En orden ascendente los siguientes medicamentes tuvieron un riesgo significativo de sedación o somnolencia: risperidona, el haloperidol, ziprasidona, quetiapina, olanzapina y clozapina28.
Como se evidenció en la tabla 3 los resultados favorables de las comparaciones entre ellos indicaron que todos los medicamentos incluidos tienen efectos colaterales diferenciales; solamente la clozapina y la paliperidona mostraron una mayor efectividad en una de las comparaciones28,29. La olanzapina y la risperidona tuvieron menor riesgo de abandono tanto por cualquier causa como por efectos adversos en dos comparaciones cada uno19,20,28, pero el haloperidol fue el medicamento con más riesgo de abandono por efectos adversos, seguido por la clozapina19,20,34. El amisulprida23,28, el haloperidol28 y la ziprasidona25,28 tuvieron resultados favorables en varias comparaciones respecto al aumento de peso. El aripiprazol22,28 y la paliperidona28,29 obtuvieron un mayor número de resultados favorables en cuanto a sedación, y todos los atípicos (salvo la paliperidona) tuvieron menos riesgo de uso de antiparkinsonianos28.
De la evidencia de los estudios observacionales también se consideró particularmente que en sujetos con factores de riesgo para diabetes como son la edad, la hipertensión y la dislipidemia, tanto el tratamiento inicial y actual con olanzapina como el tratamiento actual con clozapina pueden promover el desarrollo de diabetes34. Respecto a la prolongación del QTc18, los expertos consideraron que todos pueden producir el efecto, pero los medicamentos que merecen especial precaución son la ziprasidona y la amisulprida.
Según lo descrito cada AP tiene, entonces, características diferenciales en sus perfiles de efectividad y seguridad respecto a los otros los cuales se presentaron a discusión para el balance de beneficios y riesgos:
- La amisulprida es un medicamento eficaz, no mejor que otros AP en cuanto a mejoría de síntomas psicóticos, produce menos efectos extrapiramidales y menos incremento de peso, pero tiene mayor riesgo de prolongación de QT y de producir aumento de la prolactina.
- El aripiprazol también es un medicamento eficaz, no mejor que otros AP, y en orden de tamaño del efecto es el que menor valor tiene. Se asocia a menos abandonos del tratamiento, menor incremento de peso, SEP y sedación.
- La asenapina tiene un balance pobre entre beneficios y riesgos, pues no se demostró eficacia al compararla con placebo, a pesar de producir menos efectos colaterales como aumento de peso y SEP.
- La clozapina tuvo un gran tamaño del efecto para mejoría de los síntomas psicóticos y menor riesgo de abandono del tratamiento al compararla con placebo. También fue más efectiva que el haloperidol y la paliperidona (de forma indirecta) en cuanto a la mejoría del paciente y tuvo menor riesgo de efectos extrapiramidales que el haloperidol y la risperidona, pero mayor riesgo de otros efectos colaterales: aumento de peso, sedación, agranulocitosis y convulsiones, y se asocia a síndrome metabólico. Adicionalmente, se encontró una asociación del uso actual con el desarrollo de diabetes mellitus en presencia de otros factores de riesgo para la enfermedad.
- El haloperidol es de eficacia intermedia para el control de los síntomas psicóticos, no mejor que otros AP; fue el medicamento con mayor riesgo de abandono del tratamiento y de efectos extrapiramidales en las diferentes comparaciones. Tiene riesgo de sedación y puede producir dos efectos extrapiramidales graves: el síndrome neuroléptico maligno, que es una condición rara pero que pone en riesgo la vida del paciente, y la disquinesia tardía, efecto que en algunos casos puede ser irreversible y compromete significativa-mente la calidad de vida del paciente. Tiene menor riesgo de incremento de peso. Es un medicamento de uso tradicional, habitual y casi exclusivo en varios centros hospitalarios en el país para el tratamiento del paciente con esquizofrenia. Pero a pesar de su uso frecuente, fue el menos preferido por los pacientes al evaluar su uso en primera línea.
- La olanzapina es el segundo medicamento más eficaz en la comparación con placebo, pero no mejor que otros AP al compararlo con ellos. Tiene bajo riesgo de abandono y de forma consistente produjo un incremento de peso superior al de sus diferentes comparadores; se asocia a síndrome metabólico. Adicionalmente, se encontró una asociación tanto del uso al inicio de la enfermedad como del uso actual con el desarrollo de diabetes mellitus en presencia de otros factores de riesgo para la enfermedad34 y de forma similar a síndrome metabólico.
- La paliperidona tuvo un resultado de eficacia intermedio, pero mostró ser mejor que la quetiapina, con menor riesgo de abandono y somnolencia, menor incremento de peso, pero se asocia a SEP y aumento de la prolactina.
- La quetiapina fue el penúltimo de los AP al compararlo con placebo en cuanto a eficacia (medida por su tamaño del efecto). Aunque produce menos abandonos y SEP, produce aumento de peso intermedio y sedación significativa.
- La risperidona es un medicamento eficaz para mejorar los síntomas psicóticos. Produce aumento significativo de peso, sedación intermedia, hiperprolactinemia y SEP; se le atribuye riesgo de desarrollar disquinesia tardía.
- La ziprasidona es un medicamento eficaz, con riesgo de abandono bajo, no produce aumento de peso, pero sí sedación y SEP agudos.
- En cuanto a la clorpromazina los resultados de eficacia frente a placebo no fueron concluyentes (tamaño del efecto pequeño con un intervalo de confianza que cruza la no diferencia). No se comercializa actualmente en Colombia en parte por el pobre balance entre beneficios y riesgos.
- Para la levomepromazina no se encontraron metaanálisis con resultados frente a placebo. En Colombia su uso está limitado como coadyuvante a otros AP por períodos cortos. Además, los riesgos sobrepasan en gran medida los beneficios esperados. Para las comparaciones encontradas (haloperidol, clorpromazina y risperidona), los estudios fueron pocos; la evidencia de baja calidad y los resultados para los diferentes desenlaces no fueron concluyentes.
- Para la trifluoperazina no se encontró un resultado de eficacia frente a placebo; el metaanálisis revisado27 no presenta comparaciones cabeza a cabeza; la calidad de la evidencia es baja y sus resultados no fueron concluyentes.
- Para el sulpiride tampoco se obtuvo información de eficacia frente a placebo; los resultados para abandono por cualquier causa de esta comparación no fueron concluyentes; no se encontró evidencia disponible de las comparaciones cabeza a cabeza; la calidad de esta evidencia es baja y los resultados no son concluyentes, salvo para disquinesia (mayor riesgo con AP típicos).
- La zotepina: no está en el mercado en Colombia (se usa en Europa); los resultados de eficacia frente a placebo no fueron concluyentes (tamaño del efecto pequeño significativo); tampoco fueron concluyentes los resultados para los efectos adversos. En las comparaciones cabeza a cabeza (con haloperidol, clorpromazina, risperidona y clozapina), se encontró que la zotepina produce mayor aumento de peso comparado con el haloperidol, más síntomas extrapiramidales y aumento de prolactina que la Clozapina, fue más eficaz que la clorpromazina y frente a risperidona los resultados no fueron concluyentes
- Como se puedo establecer con la evidencia el tratamiento farmacológico ofrece al paciente la posibilidad de mejorar sus síntomas psicóticos y eventualmente de obtener una respuesta de las crisis y posterior remisión. Puede también mejorar su funcionalidad y su condición clínica global. Sin embargo, estos medicamentos no son inocuos y causan una gran variedad de efectos colaterales; algunos de aquellos incluso pueden comprometer la vida del paciente. Con estas consideraciones sobre los riesgos y beneficios, es imperativo prescribir un antipsicótico para el tratamiento de la fase aguda; sin embargo, la selección del medicamento está supeditada a la condición clínica particular de cada paciente y al perfil de efectos colaterales de estos.
Por evidencia insuficiente no se formularon recomendaciones específicas para el uso de asenapina, clorpromazina, levomepromazina, sulpiride, trifluoperazina y zotepina en el tratamiento de la fase aguda de la esquizofrenia en adultos. Por estar fuera del alcance de la Guía, no se elaboraron recomendaciones de estrategias psicofarmacológicas para el manejo de esquizofrenia resistente ni para el manejo del insomnio del paciente con diagnóstico esquizofrenia.
Recomendaciones
Recomendación 1. Se recomienda prescribir un antipsicótico a todo paciente adulto con diagnóstico de esquizofrenia para el tratamiento de la fase aguda de la enfermedad, bajo la supervisión de un médico psiquiatra.
Nota: La supervisión, idealmente, debe ser presencial; si no es posible, se puede realizar de forma virtual o telefónica (telemedicina).
Recomendación fuerte.
Punto de buena práctica Al prescribir un antipsicótico para el tratamiento de la fase aguda de la esquizofrenia en adultos, el médico debe escoger el tipo de fármaco según el perfil de efectos adversos, la condición clínica del paciente, el antecedente de respuesta previa a antipsicóticos y las preferencias del paciente.
Punto de buena práctica clínica.
Recomendación. 2 En el momento de prescribir el antipsicótico para el tratamiento de la fase aguda de la esquizofrenia en adultos, el MD debe considerar los siguientes efectos adversos potenciales (en orden alfabético):
- Agranulocitosis (clozapina)
- Aumento de peso (olanzapina, clozapina, quetiapina, risperidona)
- Convulsiones (clozapina)
- Disquinesia tardía (haloperidol, risperidona)
- Hiperprolactinemia (haloperidol, risperidona, paliperidona, amisulprida*)
- Prolongación del QTc (ziprasidona, amisulprida)
- Riesgo de desarrollar diabetes (olanzapina y clozapina)
- Síndrome metabólico (clozapina y olanzapina*)
- Síndrome neuroléptico maligno (principalmente haloperidol*; las manifestaciones para los antipsicóticos de segunda generación pueden ser diferentes)
- Síndromes extrapiramidales agudos: distonía aguda, acatisia y parkinsonismo (haloperidol principalmente, risperidona, paliperidona, ziprasidona)
- Somnolencia o sedación (clozapina, olanzapina, quetiapina, ziprasidona, haloperidol, risperidona)
Nota: A pesar de que existen otros efectos adversos potenciales de los antipsicóticos que fueron tenidos en cuenta durante diferentes etapas del desarrollo de la Guía, el GDG consideró que los anteriores son críticos para la toma de decisiones frente al manejo farmacológico de los pacientes con esquizofrenia (ver cuadro de seguimiento paraclínico).
* Para estos medicamentos no se encontró evidencia sobre el efecto señalado, pero fueron indicados por expertos clínicos.
Recomendación fuerte.
Recomendación 3. Se sugiere que el médico escoja para la primera línea de tratamiento farmacológico de los adultos con diagnóstico de esquizofrenia en la fase aguda de la enfermedad entre los siguientes antipsicóticos orales (en orden alfabético): amisulprida, olanzapina, paliperidona o risperidona.
Recomendación débil.
Recomendación 3.1. Solamente el médico psiquiatra puede considerar el uso de la clozapina entre las opciones de primera línea de tratamiento para la fase aguda de la esquizofrenia en adultos.
Recomendación fuerte. Recomendación 3.2. La prescripción de la clozapina debe estar condicionada a la posibilidad de realizar el seguimiento hematológico recomendado que incluye la toma y la lectura del estudio.
Recomendación fuerte.
Recomendación 4. Después de las opciones de primera línea para el adulto con diagnóstico de esquizofrenia se sugieren como otras opciones farmacológicas los antipsicóticos orales de la siguiente lista (en orden alfabético): aripiprazol, haloperidol, quetiapina o ziprasidona.
Recomendación débil.
Recomendación 5. No se recomienda el uso de olanzapina y clozapina como tratamiento inicial en pacientes adultos con diagnóstico de esquizofrenia y que tengan factores de riesgo como dislipidemia, hipertensión, sobrepeso o diabetes.
Recomendación fuerte.
Recomendación 6. Aunque todos los antipsicóticos tienen una influencia sobre el intervalo QT del electrocardiograma, específicamente no se recomienda el uso de amisulprida o ziprasidona en pacientes con antecedentes conocidos de arritmia cardiaca o prolongación del QTc.
Recomendación fuerte.
Recomendación 7. No se recomienda el uso de clozapina en pacientes con antecedentes conocidos de discrasias sanguíneas o convulsiones.
Recomendación fuerte.
Puntos de buena práctica clínica adicionales
Sobre la prescripción
Inicie con la dosis más baja del rango autorizado y titule lentamente aumentando la dosis dentro del rango terapéutico de acuerdo con las especificaciones para cada medicamento. Es deseable la prescripción de la dosis terapéutica efectiva mínima para todos los antipsicóticos. Antes de cambiar un antipsicótico considere que el tiempo de respuesta es de cuatro a seis semanas en las dosis máximas toleradas.
Sobre la información al paciente
Provea información al paciente y su cuidador sobre los beneficios y el perfil de riesgos de cada medicamento. Discuta con el paciente y su cuidador la práctica de terapias no prescritas (incluyendo las alternativas) que él o ellos deseen: beneficios, riesgos y posibles interferencias con el efecto terapéutico de la medicación. Discuta sobre la posible interferencia con el efecto terapéutico de la medicación el consumo de alcohol, tabaco, drogas ilícitas y otras medicaciones prescritas y no prescritas.
Sobre el registro en la historia clínica
El tratamiento con antipsicóticos debe ser registrado en la historia clínica del paciente, incluyendo la siguiente información: Indicación del tratamiento Justificación de dosis fuera del rango terapéutico establecido Cambios en los síntomas y el comportamiento, los efectos colaterales, la adherencia y la condición física del paciente Justificación para continuar, cambiar o interrumpir la mediación.
Conflictos de interés
La declaración de intereses y evaluación de los mismos se presenta en el anexo 3 de la guía completa que se puede consultar en la página web (http://gpc.minsalud.gov.co). Los autores no tienen conflictos de interés relacionados con el tópico de artículo.
Agradecimientos
Al Ministerio de Salud y Protección Social y al Departamento Administrativo de Ciencia, Tecnología e Innovación (COLCIENCIAS), por la financiación para el desarrollo de la guía mediante Contrato 467 de 2012 suscrito con la Pontificia Universidad Javeriana.
Al personal de soporte administrativo para el desarrollo de la guía.
Se puede consultar material adicional a este artículo en su versión electrónica disponible en doi:10.1016/j.rcp.2015.05.003.
Notas
1 Los desenlaces críticos resaltados en negrita fueron seleccionados como prioritarios por el GDG para la toma de decisiones.
2 La descripción detallada de los juicios del grupo desarrollador sobre los elementos que definen la calidad de la evidencia para cada desenlace en las comparaciones evaluadas se encuentra en el documento completo de la guía disponible en http://www.gpc.minsalud.gov.co
3 En el anexo 2 en línea, se encuentra la tabla de síntesis de la evidencia 1 que incluye los resultados detallados para los cuatro desenlaces relacionados con la respuesta a los AP.
4 En el anexo 2 en línea, se encuentra la tabla 2 que incluye los resultados detallados para los dos desenlaces relacionados con la respuesta a los AP de las comparaciones entre ellos.
5 En el anexo 2 en línea, se encuentra la tabla 3 que incluye los resultados para los dos desenlaces relacionados con el abandono por cualquier razón de los AP comparados con placebo.
6 En el anexo 2 en línea, se encuentra la tabla 4 que incluye los resultados para los dos desenlaces relacionados con el abandono por cualquier causa de los AP en las comparaciones entre ellos.
7 Los resultados de los efectos cardiovasculares (angina, infarto agudo de miocardio y prolongación del QTc), aumento de prolactina, síndrome metabólico, convulsiones y disquinesia no se presentan en este reporte aunque fueron considerados para la formulación de las recomendaciones sobre seguridad, estos pueden ser consultados en la guía completa en la página del Ministerio de Salud y Protección Social (http://gpc.minsalud.gov.co) 18.
8 Ver resultados detallados en anexo 2 en línea: tablas 5 y 6.
9 La información detallada de los resultados se puede revisar en la tabla 7 en el anexo 2 en línea.
10 El valor negativo de las diferencias de medias estandarizadas denota resultado en contra de los comparadores.
11 Ver resultados detallados en anexo 2 en línea: tabla 8.
12 Los autores definieron como tratamiento inicial el hecho de recibir por lo menos 180 dosis diarias definidas (DDD) del mismo antipsicótico dentro de los primeros 365 días después de la primera prescripción de antipsicóticos, el cual fue precedido por el diagnóstico de esquizofrenia (no se incluyeron los días de hospitalización en la cuenta porque no había disponibilidad de esta en la información durante la hospitalización).
13 La información detallada de los resultados se puede revisar en las tablas 9 y 10 en el anexo 2 en línea.
14 La información detallada de los resultados se puede revisar en las tablas 9 y 10 en el anexo 2 en línea.
15 La información detallada de los resultados se puede revisar en la tabla 11 en el anexo 2 en línea.
16 La información detallada de los resultados se puede revisar en la tabla 12 en el anexo 2 en línea.
17 Emplearon un marco de análisis jerárquico bayesiano mediante el cual comparaban 15 medicamentos AP. A partir de sus resultados emplearon la medición de la superficie bajo la curva de probabilidades acumulativas de posicionamiento (SUCRA) para posicionar cada medicamento. La SUCRA se expresa con porcentajes que comparan cada intervención con una intervención imaginaria que siempre es mejor sin ninguna incertidumbre. Este porcentaje en SUCRA significa la proporción que logra cada medicamento del desenlace del medicamento imaginario
18 Como este no es un desenlace final fue calificado como un desenlace importante, los hallazgos de las diferentes comparaciones y de los estudios observacionales obtenidos no fueron incluidos en este reporte pero puede n ser consultados en la versión de la guía completa en la página web del Ministerio de la Salud y la Protección Social (http://www.gpc.minsalud.gov.co).
Bibliografía
1. Jobe TH, Harrow M. Long-term outcome of patients with schizophrenia: a review. Can J Psychiatry Rev Can Psychiatr. 2005;50(14):892-900. [ Links ]
2. Tandon R, Nasrallah HA, Keshavan MS. Schizophrenia, "just the facts" 4. Clinical features and conceptualization. Schizophr Res. 2009;110(1-3):1-23. [ Links ]
3. National Collaborating Centre for Mental Health, commissioned by the National Institute for Health & Clinical Excellence. Schizophrenia. Core Interventions in the Treatment and Management of Schizophrenia in Adults in Primary and Secondary Care (updated edition). National Clinical Guideline Number 82 [Internet]. Printed in Great Britain. Stanley Hunt.; 2010. Available from: http://www.nice.org.uk/. [ Links ]
4. Tandon R. The Nosology of Schizophrenia. Psychiatr Clin North Am. 2012;35(3):557-69. [ Links ]
5. Ram R, Bromet EJ, Eaton WW, Pato C, Schwartz JE. The natural course of schizophrenia: a review of first-admission studies. Schizophr Bull. 1992;18(2):185-207. [ Links ]
6. Wiersma D, Nienhuis FJ, Slooff CJ, Giel R. Natural course of schizophrenic disorders: a 15-year followup of a Dutch incidence cohort. Schizophr Bull. 1998;24(1):75-85. [ Links ]
7. Sadock BJ, Sadock VA. Kaplan & Sadock. Sinopsis de psiquiatría. Ciencias de la conducta/psiquiatría clínica. Decima Edicion Wolters Kluwer Health España S.A; 2008. p. 1470. [ Links ]
8. Stahl SM. Stahl's Essential Psychopharmacology: Neuroscientific Basis and Practical Applications. Cambridge University Press; 2008. p. 1135. [ Links ]
9. Lamelle M, Abi-Dargham A. Dopamine in the history of the schizophrenic brain: recent contributions of brain-imaging studies. Dialogues Clin Neurosci. 2000;2(4):359-72. [ Links ]
10. Caroff SN, Hurford I, Lybrand J, Campbell EC. Movement Disorders Induced by Antipsychotic Drugs: Implications of the CATIE Schizophrenia Trial. Neurol Clin. 2011;29(1), 127-VIII. [ Links ]
11. Cookson J, Hodgson R, Wildgust HJ. Prolactin, hyperprolactinaemia and antipsychotic treatment: a review and lessons for treatment of early psychosis. J Psychopharmacol Oxf Engl. 2012;26 5 Suppl:42-51. [ Links ]
12. Rettenbacher MA, Eder-Ischia U, Bader A, Edlinger M, Hofer A, Hummer M, et al. QTc variability in schizophrenia patients treated with antipsychotics and healthy controls. J Clin Psychopharmacol. 2005;25(3):206-10. [ Links ]
13. Müller-Spahn F. Current use of atypical antipsychotics. Eur Psychiatry. J Assoc Eur Psychiatr. 2002;17 Suppl 4: 377s-84s. [ Links ]
14. Heres S, Davis J, Maino K, Jetzinger E, Kissling W, Leucht S. Why olanzapine beats risperidone, risperidone beats quetiapine, and quetiapine beats olanzapine: an exploratory analysis of head-to-head comparison studies of second-generation antipsychotics. Am J Psychiatry. 2006;163(2):185-94. [ Links ]
15. Ministerio de la Protección Social -COLCIENCIAS. Guía Metodológica para la elaboración de Guías Atención Integral en el Sistema General de Seguridad Social en Salud Colombiano [Internet]. Bogotá. Colombia; 2010. Available from: http://www.minsalud.gov.co/salud/Documents/Gu%C3%ADa%20Metodol%C3%B3gica%20para%20la%20elaboraci%C3%B3n%20de%20gu%C3%ADas.pdf. [ Links ]
16. Scottish Intercollegiate Guidelines Network. SIGN 50, A guideline developer's handbook. Edinburgh, 2011 [Internet]. 2011. Available from: http://www.sign.ac.uk/pdf/sign50.pdf. [ Links ]
17. Guyatt G, Oxman AD, Akl EA, Kunz R, Vist G, Brozek J, et al. GRADE guidelines: 1. Introduction-GRADE evidence profiles and summary of findings tables. J Clin Epidemiol. 2011;64(4):383-94. [ Links ]
18. Ministerio de Salud y Protección Social -Colciencias -IETS. Guía de práctica clínica para el diagnóstico, tratamiento e inicio de la rehabilitación psicosocial de los adultos con esquizofrenia [Internet]. 2014. Available from: http://gpc.minsalud.gov.co. [ Links ]
19. Abou-Setta AM, Mousavi SS, Spooner C, Schouten JR, Pasichnyk D, Armijo-Olivo S, et al. First-Generation Versus Second-Generation Antipsychotics in Adults: Comparative Effectiveness [Internet]. Rockville (MD): Agency for Healthcare Research and Quality (US); 2012 [cited 2013 Jul 4]. Available from: http://www.ncbi.nlm.nih.gov/books/NBK107254/. [ Links ]
20. Hartling L, Abou-Setta AM, Dursun S, Mousavi SS, Pasichnyk D, Newton AS. Antipsychotics in adults with schizophrenia: Comparative effectiveness of first-generation versus second-generation medications: A systematic review and meta-analysis. Ann Intern Med. 2012;157(7):498-511. [ Links ]
21. Bhattacharjee J, El-Sayeh HGG. Aripiprazole versus typical antipsychotic drugs for schizophrenia. Cochrane Database Syst Rev Online. 2008;(3):CD006617. [ Links ]
22. Khanna P, Komossa K, Rummel-Kluge C, Hunger H, Schwarz S, El-Sayeh HG, et al. Aripiprazole versus other atypical antipsychotics for schizophrenia. Cochrane Database Syst Rev Online. 2013;2:CD006569. [ Links ]
23. Komossa K, Rummel-Kluge C, Hunger H, Schmid F, Schwarz S, Silveira da Mota Neto JI, et al. Amisulpride versus other atypical antipsychotics for schizophrenia. Cochrane Database Syst Rev Online. 2010;(1):CD006624. [ Links ]
24. Komossa K, Rummel-Kluge C, Hunger H, Schmid F, Schwarz S, Duggan L, et al. Olanzapine versus other atypical antipsychotics for schizophrenia. Cochrane Database Syst Rev Online. 2010;(3):CD006654. [ Links ]
25. Komossa K, Rummel-Kluge C, Schmid F, Hunger H, Schwarz S, Srisurapanont M, et al. Quetiapine versus other atypical antipsychotics for schizophrenia. Cochrane Database Syst Rev Online. 2010;(1):CD006625. [ Links ]
26. Komossa K, Rummel-Kluge C, Hunger H, Schwarz S, Bhoopathi PSS, Kissling W, et al. Ziprasidone versus other atypical antipsychotics for schizophrenia. Cochrane Database Syst Rev Online. 2009;(4):CD006627. [ Links ]
27. Leucht S, Arbter D, Engel RR, Kissling W, Davis JM. How effective are second-generation antipsychotic drugs? A meta-analysis of placebo-controlled trials. Mol Psychiatry. 2009;14(4):429-47. [ Links ]
28. Leucht S, Cipriani A, Spineli L, Mavridis D, Orey D, Richter F, et al. Comparative efficacy and tolerability of 15 antipsychotic drugs in schizophrenia: a multiple-treatments meta-analysis. Lancet. 2013;382(9896):951-62. [ Links ]
29. Nussbaum A, Stroup TS. Paliperidone for schizophrenia. Cochrane Database Syst Rev Online. 2008;(2):CD006369. [ Links ]
30. Rattehalli RD, Jayaram MB, Smith M. Risperidone versus placebo for schizophrenia. Cochrane Database Syst Rev Online. 2010;(1):CD006918. [ Links ]
31. Sivaraman P, Rattehalli R, Jayaram M. Levomepromazine for schizophrenia. Schizophr Bull. 2010;38(2):219-20. [ Links ]
32. Soares BG, Fenton M, Chue P. Sulpiride for schizophrenia. Cochrane Database Syst Rev Online. 2000;(2):CD001162. [ Links ]
33. Cohen J. A power primer. Psychol Bull. 1992;112(1):155-9. [ Links ]
34. Asenjo Lobos C, Komossa K, Rummel-Kluge C, Hunger H, Schmid F, Schwarz S, et al. Clozapine versus other atypical antipsychotics for schizophrenia. Cochrane Database Syst Rev. 2010;(11):CD006633. [ Links ]
35. Leucht C, Kitzmantel M, Chua L, Kane J, Leucht S. Haloperidol versus chlorpromazine for schizophrenia. Cochrane Database Syst Rev Online. 2008;(1):CD004278. [ Links ]
36. Marques LO, Lima MS, Soares BGO. Trifluoperazine for schizophrenia. Cochrane Database Syst Rev. 2004;(1):CD003545. [ Links ]
37. Rosenheck R, Cramer J, Xu W, Thomas J, Henderson W, Frisman L, et al. A comparison of clozapine and haloperidol in hospitalized patients with refractory schizophrenia. Department of Veterans Affairs Cooperative Study Group on Clozapine in Refractory Schizophrenia. N Engl J Med. 1997;337(12):809-15. [ Links ]
38. Volavka J, Czobor P, Sheitman B, Lindenmayer J-P, Citrome L, McEvoy JP, et al. Clozapine, olanzapine, risperidone, and haloperidol in the treatment of patients with chronic schizophrenia and schizoaffective disorder. Am J Psychiatry. 2002;159(2):255-62. [ Links ]
39. Alvir JM, Lieberman JA, Safferman AZ, Schwimmer JL, Schaaf JA. Clozapine-induced agranulocytosis. Incidence and risk factors in the United States. N Engl J Med. 1993;329(3): 162-7. [ Links ]
40. Mota NE, Lima MS, Soares BG. Amisulpride for schizophrenia. Cochrane Database Syst Rev Online. 2002;(2):CD001357. [ Links ]
41. Nielsen J, Skadhede S, Correll CU. Antipsychotics associated with the development of type 2 diabetes in antipsychotic-naïve schizophrenia patients. Neuropsychopharmacol Off Publ Am Coll Neuropsychopharmacol. 2010;35(9):1997-2004. [ Links ]
42. Strom BL, Eng SM, Faich G, Reynolds RF, D'Agostino RB, Ruskin J, et al. Comparative mortality associated with ziprasidone and olanzapine in real-world use among 18,154 patients with schizophrenia: The Ziprasidone Observational Study of Cardiac Outcomes (ZODIAC). Am J Psychiatry. 2011;168(2):193-201. [ Links ]