Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Psiquiatría
Print version ISSN 0034-7450
rev.colomb.psiquiatr. vol.44 no.2 Bogotá Apr./June 2015
https://doi.org/10.1016/j.rcp.2015.01.002
http://dx.doi.org/10.1016/j.rcp.2015.01.002
Artículo original
Características sociodemográficas y trastornos mentales en niños y adolescentes de consulta externa psiquiátrica infantil de una clínica de Medellín
Sociodemographic characteristics and mental disorders in children and adolescents psychiatric outpatient clinic children of Medellin
Carmenza Ricardo-Ramírez*, Matilde Álvarez-Gómez y María de los Ángeles Rodríguez-Gázquez
Escuela de Ciencias de la Salud, Universidad Pontificia Bolivariana, Medellín, Colombia
* Autor para correspondencia.
Correos electrónicos: moralesricardo@une.net.co, matilde.alvarez@upb.edu.co (C. Ricardo-Ramírez).
Historia del artículo:
Recibido el 27 de octubre de 2014 Aceptado el 13 de enero de 2015 On-line el 18 de febrero de 2015
Resumen
Introducción: Los trastornos mentales en el mundo afectan a un 15-30% de los niños y adolescentes, lo que compromete el funcionamiento y el desarrollo emocional, cognitivo y social, afectan a las relaciones interpersonales y el rendimiento escolar y aumentan el riesgo de consumo de sustancias y de suicidio.
Objetivo: Describir las características sociodemográficas y los trastornos mentales de niños y adolescentes de consulta psiquiátrica.
Método: Estudio descriptivo retrospectivo que analizó la totalidad de las historias clínicas de niños y adolescentes de ambos sexos de 5-16 años que asistieron por primera vez a consulta externa de psiquiatría en una clínica universitaria de Medellín, desde julio de 2010 a julio de 2012.
Resultados: Se estudió a 197 pacientes; la media de edad era 11±3,5 años; el sexo más frecuente fue el masculino (69%); el 46,2% pertenecía a familia nuclear. Los trastornos psiquiátricos más prevalentes fueron el déficit de atención e hiperactividad (44,2%), los depresivos (9,1%) y el obsesivo-compulsivo (8,1%). Un 61% tenía comorbilidad psiquiátrica; la más frecuente fue el trastorno oposicional desafiante con déficit de atención e hiperactividad (35,6%).
Conclusiones: La frecuencia de trastornos mentales y comorbilidades encontradas en este estudio es similar a la reportada por otros investigadores.
Palabras clave: Trastornos mentales, Diagnóstico, Niños, Adolescentes.
Abstract
Introduction: Mental disorders in the world affecting 15% to 30% in children and adolescents, altering its function and emotional, cognitive and social. Affect interpersonal relationships, school performance and increased substance use and the risk of suicide.
Objective: describe the social-demographic characteristics and mental disorders of children and adolescents of psychiatric consultation. Method: Retrospective descriptive study that analyzed all the histories of children and adolescents of both sexes from5 to 16 yearswhoattended for the first time outpatient psychiatry university clinic of Medellin, from July 2010 to July 2012.
Results: We studied 197 patients, the average age was 11±3.5 years, male sex was the most common 69%, 46.2% belonged to nuclear family. The most prevalent psychiatric disorders were 44.2%ADHD, depressive disorders 9.1% and 8.1% TOC. 61% had psychiatric comorbidity, the most frequent was oppositional defiant disorder with ADHD 35.6%.
Conclusions: The frequency of mental disorders and comorbidities found in this study were similar to those reported by other researchers.
Keywords: Mental disorders, Diagnosis, Child, Adolescent.
Introducción
En el mundo, del 15 al 30% de los niños y adolescentes presentan algún trastorno mental1 que altera el funcionamiento social, familiar y académico, interfiere en las relaciones interpersonales y puede constituirse en factor de riesgo de conductas suicidas, delincuenciales, sexuales y consumo de sustancias psicoactivas2. Sin embargo, no todos reciben atención psiquiátrica debido al estigma social, la carencia de servicios de salud mental y la dificultad para detectar-los porque sus manifestaciones clínicas y comorbilidades son diferentes de las de los adultos3.
Los trastornos mentales más comunes en esta población son los externalizantes, como son el trastorno por déficit de atención e hiperactividad (TDAH), el trastorno de oposición desafiante (TOD) y el trastorno de conducta (TC), a los que siguen en frecuencia los trastornos internalizantes, como los trastornos de ansiedad y los afectivos4.
De los niños remitidos a clínicas psiquiátricas, un 30-50% tiene TDAH5,6; en Colombia, un estudio realizado en un servicio especializado de psiquiatría infantil halló que el 36% tenía este diagnóstico y una comorbilidad total del 94%, las más comunes con el TOD y con los trastornos depresivos4; otra investigación hecha en escolares españoles encontró una comorbilidad total de TDAH del 71%; el 46% de los niños tenían trastorno de ansiedad; el 31%, trastornos de conducta y el 9%, trastornos del ánimo7.
La prevalencia de TDAH en niños de la población general oscila del 3 al 12%, y de estos, un 60-85% continúa en la adolescencia8. Un estudio en Missouri que evaluó a niños, adolescentes y adultos jóvenes reportó una prevalencia del TDAH de todos los tipos del 9,2%9. En Colombia, se encontró en escolares una prevalencia del 16% de los niños con coeficiente intelectual > 80 y del 20% sin tener en cuenta la prueba de inteligencia10.
Con relación a los TC, en un estudio en niños y adolescentes ingleses la prevalencia fue del 5%11. En países desarrollados occidentales fue del 5% y la de TOD persistente, del 10%12. En Corea, el TOD es comórbido con el TDAH en el 47,6%5. En España la comorbilidad de TDAH y TOD según los grupos de edad varía: a los 6-8 años es del 43%; a los 9-12 años, del 45% y a los 13-16 años, del 54%13.
El trastorno depresivo es frecuente en niños y adolescentes, y el riesgo aumenta con la edad; en Estados Unidos, en prepúberes fue del 1-2%; en adolescentes, del 3-8%, y en la vida, del 20%2. En Chile la prevalencia de síntomas depresivos en adolescentes fue del 32,5%14. En estudios en Colombia, es del 9,2% en Bucaramanga15, el 17,09% en Neiva16 y del 13,1%17 al 25,7%18 en Medellín.
Según la guía de Depresión Mayor en la Infancia y Adolescencia de España, un 40-70% de los niños y adolescentes diagnosticados de depresión presentan comorbilidad con trastorno distímico (30%), trastorno de ansiedad (80%), abuso de sustancias (20-30%) y TC (10-20%); todas las comorbilidades empeoran el pronóstico19.
Los trastornos de ansiedad son comunes en niños y adolescentes y deben diferenciarse de miedos propios del desarrollo, que son transitorios y leves; cuando se prolongan y aumenta la intensidad, pueden hacerse patológicos y afectar al desarrollo; los estresores psicosociales incrementan la ansiedad a medida que el niño crece18,20-22.
En niños con trastornos mentales, la comorbilidad es la regla; los trastornos externalizantes e internalizantes pueden ser comórbidos entre sí, y los más comunes son: el TDAH con los TC y con los trastornos del aprendizaje específicos, con trastorno afectivo bipolar (TAB) y trastorno obsesivo compulsivo (TOC)23; los trastornos depresivos son comórbidos con los trastornos de ansiedad, principalmente con la ansiedad generalizada.
Los síntomas ansiosos son más frecuentes en adolescentes que en niños; un estudio en adolescentes chilenos escolarizados14 reportó prevalencia de síntomas moderados del 42,3% y graves del 58,5%. En otra investigación en estudiantes de 14 a 18 años de Medellín, fue del 25%18.
El objetivo de este estudio es describir las características sociodemográficas, los trastornos mentales y la comorbilidad psiquiátrica de 197 niños que asistieron a la consulta psiquiátrica de una clínica de la ciudad de Medellín.
Metodología
Se realizó un estudio descriptivo retrospectivo sin muestreo, se obtuvo la información de 197 historias clínicas que corresponden a todos los niños y adolescentes de ambos sexos, con edades entre 5 y 16 años, que asistieron por primera vez a la consulta externa de psiquiatría en una clínica privada de la ciudad de Medellín de julio de 2010 a julio de 2012.
La información se extrajo de las historias clínicas a través de un instrumento que fue construido teniendo en cuenta los objetivos y la operacionalización de las variables, que son: a) sociodemográficas: edad, sexo, escolaridad, religión, tipo de familia, posición que ocupa en la familia; b) la morbilidad y la comorbilidad mental; c) antecedentes personales: alérgicos, patológicos, quirúrgicos, toxicológicos, traumáticos, perinatales, y d) antecedentes familiares de trastorno mental.
Una vez recolectada la información, se elaboró una base de datos en el programa SPSS v. 15, con el que se calcularon las frecuencias absolutas y relativas de variables categóricas y las medidas de tendencia central y de dispersión en las cuantitativas. De manera exploratoria, se cotejaron algunas relaciones entre las variables. Para la evaluación de la diferencia de proporciones se utilizó el estadístico 2. Se consideró que había significancia estadística si el valor de p < 0,05.
Este estudio se considera sin riesgo para la salud, según la resolución 008430 de 1993 de la República de Colombia, ya que la fuente de información es la historia clínica. Se guardó el secreto profesional de toda la información consignada en las historias y en la base de datos, y no se incluyeron variables que permitieran la identificación de los pacientes.
Resultados
Se encontró que el promedio de edad era 11 ± 3,5 años; el paciente más joven tenía 3 años y el mayor, 18; el 69% de los estudiados eran varones. El 45,1% estaba cursando educación primaria; el 42,7%, secundaria y el resto (12,1%) estaba desescolarizado o en la universidad. El más frecuente tipo de familia de los niños fue la nuclear (46,2%), seguida por la extensa (22,8%), la monoparental (21,8%), la reconstituida (7,6%) y la institucional (1,5%). Según el tipo de religión que profesaban las familias, se encontró que el 80,2% eran católicos; el 3.0%, cristianos y el 16,7%, de otra religión.
Los antecedentes personales más frecuentes fueron los alérgicos (61,7%), los patológicos (28,9%), los quirúrgicos (24,9%), los traumáticos (12,7%) y los tóxicos (7,1%). Las alergias más frecuentes fueron el asma (15,2%), la rinitis (12,7%) y la atopia (7,1%). Los antecedentes patológicos fueron TDAH (14,7%), TOD (5,1%), retardo mental (4,1%), trastornos del aprendizaje (2.0%), trastornos de la eliminación (enuresis y encopresis) (2,5%), reflujo gastroesofágico (7,6%), meningitis (2,0%) e hipotiroidismo (1,5%). Los antecedentes quirúrgicos más frecuentes fueron meringotomía (14,0%), adenoidectomía (8,6%) y amigdalectomía (8,6%). El 12,7% tenía antecedentes traumáticos, el 8,1% por traumatismo craneoencefálico y el 5,6% por alguna fractura. El 7,1% tenía antecedentes toxicológicos, los más frecuentes consumo de alcohol (4,6%) y consumo de varias sustancias psicoactivas (2,0%).
Según los antecedentes de la gestación, se halló que el 24,9% tenía algún antecedente patológico como preeclampsia (7,6%), amenaza de parto prematuro (6,1%), amenaza de aborto (3,3%), sufrimiento fetal (2,5%) y rotura prematura de membranas (2,0%).
En cuanto a la duración de la gestación, el 70,3% fueron embarazos a término, el 24,6% fueron pretérmino y el 5,1%, postérmino. Según el tipo de parto, el 57,6% fue vaginal y el resto (42,3%), por cesárea. El peso de los niños al momento del nacimiento fue ≥ 2.500 g en un 77,3% y < 2.500 g en el 12,5%.
En cuanto a los antecedentes del desarrollo psicomotor, el 19,3% presentó alguna alteración en el inicio de los siguientes hitos: lenguaje, (11,7%), marcha (8,6%), sostén cefálico y control de esfínteres (6,6%) y sedestación (5,6%).
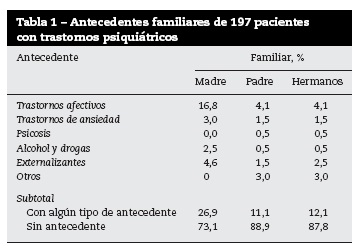
De los antecedentes psiquiátricos familiares, los más frecuentes fueron los trastornos afectivos y los trastornos externalizantes, seguidos por los trastornos de ansiedad. Otros datos aparecen en la tabla 1.
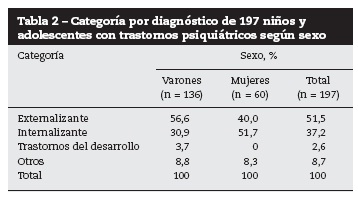
Por diagnóstico dimensional, los externalizantes tuvieron porcentajes más altos en niños, mientras que en las niñas fueron los internalizantes. Se encontró diferencia para la distribución de la categoría de diagnóstico mental por sexo (X2 con corrección de Yates = 10,56; p = 0,014) (tabla 2).
Los trastornos psiquiátricos más frecuentes fueron el TDAH (44,2%), el trastorno depresivo (9,1%) y el TOC (8,1%), el TAB, el TC y el TOD (el 3,6% cada uno), el retardo mental (3,0%) y los episodios psicóticos (2.0%).
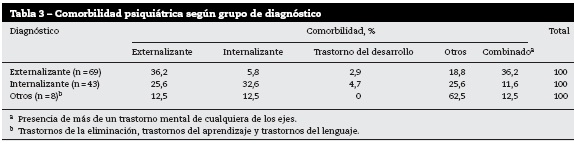
El 61% de los niños tenían alguna comorbilidad. De los 69 niños con trastorno externalizante, el 36,2% tenía otro externalizante, el 5,8%, un internalizante y el 2,9%, trastorno del desarrollo.
De los 43 niños con trastornos internalizantes, el 25,6% tenía uno externalizante; el 32,6%, otro internalizante y el 4,7%, trastorno del desarrollo. Otros datos se encuentran en la tabla 3.
En cuanto a las comorbilidades más frecuentes, se encontró que el 35,6% de los niños con TDAH tenían TOD y el 11,1% de los que tenían trastorno depresivo tenían TOD.
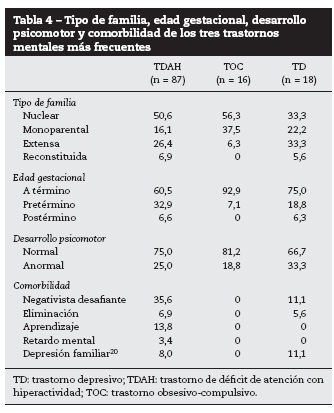
La familia nuclear, la edad gestacional a término y el desarrollo normal fueron los hallazgos más frecuentes en los tres trastornos más prevalentes (tabla 4).
Discusión
Esta investigación determinó las características sociodemográficas, los trastornos mentales y las comorbilidades más frecuentes de la población infantil y adolescente que consultó en una clínica de Medellín. La población estuvo constituida por pacientes de la consulta privada y con seguridad social, lo que excluye a las familias de estratos socioeconómicos bajos.
Se atendió a más niños que niñas, lo que puede explicarse porque los niños presentan más trastornos externalizantes, que son más disfuncionales y problemáticos y pueden producir dificultades sociales más significativas que las niñas, como las conductas agresivas. En niñas las conductas son menos violentas, lo que hace que los padres no detecten fácilmente estos trastornos y, por lo tanto, consulten menos, lo que enmascara el problema real en las mujeres. Algunos investigadores han encontrado en consulta psiquiátrica infantil una relación varones:mujeres de 6:1 en el TDAH11, mientras que en este estudio fue de 2:1, lo que es semejante a la literatura que muestra una relación entre 2:1 y 9:1, dependiendo del subtipo de TDAH9,24.
El 43,1% estaba cursando básica primaria, lo que posiblemente significa que había atraso escolar si se compara con la población general de niños de la ciudad, lo cual puede darse porque los niños con trastornos mentales -específicamente TDAH- presentan deterioro cognitivo en áreas de funcionamiento como planeación, memoria de trabajo, atención, función ejecutiva e inhibición de la respuesta, lo que se relaciona con bajo rendimiento académico, con resultados peores en matemáticas y lectura, lo que conlleva repetir grados escolares11,24,25.
Los antecedentes psiquiátricos familiares fueron más frecuentes en madres que en padres y hermanos: trastornos externalizantes y de consumo de alcohol y sustancias psicoactivas en la infancia y en la adolescencia, así como trastornos afectivos que coinciden con los reportados por otros autores9,26-28. Otra investigación mostró asociación entre historia familiar de trastorno mental y presencia de trastornos mentales en los niños, pero no encontró significancia estadística con las madres29. Lo anterior puede deberse a que fueron las madres las que dieron la información sobre sus propios antecedentes, pero muchas de ellas desconocían los de los padres.
De los antecedentes patológicos, el más frecuente fue la atopia (61,7%); esta enfermedad puede ser causada por factores genéticos y ambientales al igual que el TDAH, y algunos estudios han demostrado asociación entre ambas; si bien en esta investigación no se indagó, es claro que las dos son las más prevalentes en la población estudiada30.
De los 197 pacientes, el 61% tenía comorbilidad psiquiátrica; la más común fue el TOD (47,6%). Esto coincide con otras investigaciones que han hallado hasta el 76,2% de al menos un trastorno comórbido en esta población. En general, la comorbilidad en niños y adolescentes puede explicarse porque es una población que tiene mayor vulnerabilidad biológica y social, ya que es un periodo sensible del neurodesarrollo y porque los antecedentes familiares de trastorno mental y pertenecer a un estrato socioeconómico bajo aumentan el riesgo5.
En Chile, un estudio en 34 niños de un programa de TDAH encontró una comorbilidad general del 52%, distribuida así: el 47% con trastornos de aprendizaje, el 29% con trastornos externalizantes y el 21% con trastornos de ansiedad y depresión31. Estas diferencias pueden explicarse probablemente porque la población chilena era específica de TDAH, a diferencia de la nuestra.
Del total de la muestra, 16 (8,1%) tenían diagnóstico de TOC, el cual tiene una prevalencia en vida del 1-3% en niños y adolescentes de población general. En este estudio la prevalencia fue superior posiblemente porque son pacientes referidos a consulta psiquiátrica infantil, pero es similar al estudio de Bucaramanga (Colombia) realizado en población de 10 a 17 años de edad, en la que se buscó la prevalencia de TOC en estudiantes, que fue del 7,4%32. En este estudio no se encontró comorbilidad de TOC con otros trastornos como TOD, trastornos de la eliminación, retardo mental y disfunción familiar, pero al explorar comorbilidad de trastornos externalizantes con trastornos internalizantes, se encontró que era del 5,8%, lo cual incluye el TOC, los trastornos depresivos, los trastornos de ansiedad y el TAB. Algunos autores que han estudiado a personas con TOC de inicio temprano (antes de los 10 a ños de edad) han reportado comorbilidad entre este y el TDAH con una frecuencia del 11,8-15%33,34.
Unos estudios en clínicas psiquiátricas especializadas en TOC del niño y el adolescente hallaron comorbilidad del 13% entre TOC y trastorno de ansiedad, el 3% reunía criterios de TOC más trastorno de ansiedad y trastorno externalizante, el 77% de ellos con TDAH y el 39% con TOD35,36, con promedio de 3,16 ± 1 de trastornos comórbidos37.
La comorbilidad encontrada entre los trastornos externalizantes fue del 36,2%, menor que lo reportado por otros investigadores, que encontraron en niños con TOD que el 48,9% tenía TDAH38. También otros autores han encontrado que los niños con TDAH tienen riesgo de TOD (odds ratio [OR] = 12,9)25.
La comorbilidad entre los trastornos externalizantes y los internalizantes encontrada en el estudio fue del 5,8%, menor que lo encontrado en otras investigaciones, en las que los trastornos de ansiedad y el TDAH fueron de un 15-24% y el TDAH con algún trastorno de ansiedad, del 25%39,40. Estudios en poblaciones más específicas de clínicas de TDAH y de ansiedad encontraron que el riesgo de tener TDAH con ansiedad/depresión tenía OR = 10,325.
Conclusiones
La mayoría de los niños y adolescentes estudiados pertenecían a familias nucleares católicas; los trastornos mentales más frecuentes fueron el TDAH, los trastornos depresivos y el TOC. La comorbilidad más frecuente fue con TOD y el familiar con mayor antecedente de trastorno mental fue la madre. La frecuencia de trastornos mentales y comorbilidades encontrada es similar a lo reportado por otros investigadores.
Financiación
Este trabajo no contó con financiamiento.
Conflicto de intereses
Ninguno.
Bibliografía
1. Haquin C, Larraguibel M, Cabezas J. Factores protectores y de riesgo en salud mental en niños y adolescentes de la ciudad de Calama. Rev Chil Pediatr. 2004;75:425-33. [ Links ]
2. Zalsman G, Brent D, Weersing VR. Depressive disorders in childhood and adolescence: An overview Epidemiology, clinical manifestation and risk factors. Child Adolesc Psychiatric Clin N Am. 2006;15:827-41. [ Links ]
3. Walter HJ, Berkovitz IH. Practice parameter for psychiatric consultation to schools. J Am Acad Child Adolesc Psychiatry. 2005;44:1068-83. [ Links ]
4. Acero González A, Vásquez Rojas R. Psiquiatría infantil en el hospital pediátrico. Rev Colomb Psiquiatr. 2007;26:460-70. [ Links ]
5. Byun H, Yang J, Lee M, Jang W, Yang J-W, Kim J-H, et al. Psychiatric comorbidity in Korean children and adolescents with attention-deficit hyperactivity disorder: psychopathology according to subtype. Yonsei Med J. 2006;47:113-21. [ Links ]
6. Skirrow C, Asherson P. Emotional lability, comorbidity and impairment in adults with attention-deficit hyperactivity disorder. J Affect Disord. 2013;147:80-6. [ Links ]
7. Rodríguez Molinero L, López Villalobos JA, Garrido Redondo M, Sacristán Martín AM, Martínez Rivera MT, Ruiz Sanz MT. Estudio psicométrico-clínico de prevalencia y comorbilidad del trastorno por déficit de atención con hiperactividad en Castilla y León, España. Rev Pediatr Aten Primaria. 2009;11:251-70. [ Links ]
8. Kratochvil C, Vaughan B, Barker A, Corr L, Wheeler A, Madaan V. Review of pediatric attention deficit/hyperactivity disorder for the general psychiatrist. Psychiatr Clin North Am. 2009;32:39-56. [ Links ]
9. Ramtekkar UP, Reiersen AM, Todorov AA, Todd RD. Sex and age differences in attention-deficit/hyperactivity disorder symptoms and diagnoses: implications for DSM-V and ICD-11. J Am Acad Child Adolesc Psychiatry. 2010;49:217-28. [ Links ]
10. Cornejo J, Osío O, Sánchez Y, Carrizosa J, Sánchez G, Grisales H, et al. Prevalencia del trastorno por déficit de atención-hiperactividad en niños y adolescentes colombianos. Rev Neurol. 2005;40:716-22. [ Links ]
11. Meltzer H, Gatward R, Goodman R. The mental health of children and adolescents in Great Britain. Report. London: Department of Health; 1999. [ Links ]
12. Guttman-Steinmetz S, Crowell J. Attachment and externalizing disorders: a developmental psychopathology perspective. J Am Acad Child Adolesc Psychiary. 2006;45:440-51. [ Links ]
13. López Villalobos J, Serrano Pintado I, Sánchez Mateos D, Cañas Cañas M, Gil-Diez Usandizaga C, Sánchez Azón M. Trastorno por déficit de atención con hiperactividad: Evolución en dimensiones clínicas, cognitivas, académicas y relacionales. Rev Asoc Esp Neuropsiquiatría. 2004;91:63-80. [ Links ]
14. Cova SF, Melipillán AR, Valdivia PM, Bravo GE, Valenzuela ZB. Sintomatología depresiva y ansiosa en estudiantes de enseñanza media. Rev Chil Pediatr. 2007;78:151-9. [ Links ]
15. Mantilla Mendoza L, Sabalza Peinado L, Díaz Martínez L, Campo Arias A. Prevalencia de sintomatología depresiva en niños y niñas escolares de Bucaramanga, Colombia. Rev Colomb Psiquiatr. 2004;33:163-71. [ Links ]
16. Herrera Murcia E, Losada Y, Rojas L, Gooding Londoño P. Prevalencia de la depresión infantil en Neiva, Colombia. Av Psicol Latinoam. 2009;27:154-64. [ Links ]
17. Torres Y, Zapata M, Montoya L, Garro G, Hurtado G, Valencia M. Segundo estudio de salud mental del adolescente Medellín 2009. Medellín: Universidad CES-Alcaldía de Medellín; 2010. [ Links ]
18. Ricardo C, Álvarez M, Valencia G, Tirado F. Prevalencia de sintomatología depresiva y ansiosa en estudiantes de 14 a 18 años de un colegio privado de Medellín. Rev Colomb Psiquiatr. 2012;41:606-19. [ Links ]
19. Grupo de Trabajo de la Guía de Práctica Clínica sobre la Depresión Mayor en la Infancia y en la Adolescencia. El suicidio en la infancia y en la adolescencia. En: Grupo de Trabajo de la Guía de Práctica Clínica sobre la Depresión Mayor en la Infancia y en la Adolescencia. Guía de práctica clínica sobre la depresión mayor en la infancia y en la adolescencia. Madrid: Ministerio de Sanidad y Política Social; 2009. p. 93-123. [ Links ]
20. Beesdo K, Knappe S, Pine DS. Anxiety and anxiety disorders in children and adolescents: developmental issues and implications for DSM-V. Psychiatr Clin North Am. 2009;32:483-524. [ Links ]
21. Vanaelst B, De Vriendt T, Huybrechts I, Rinaldi S, De Henauw S. Epidemiological approaches to measure childhood stress. Paediatr Perinatal Epidemiol. 2012;26:280-97. [ Links ]
22. Beidel D, Turner S. An introduction to children's fears. En: Beidel D, Turner S, editores. Childhood anxiety disorders: A guide to research and treatment. New York: Routledge Taylor & Francis Group; 2005. p. 3-16. [ Links ]
23. Beidel D, Turner S. Obsessive-compulsive disorder and trichotillomania. En: Beidel D, Turner S, editores. Childhood anxiety disorders: A guide to research and treatment. New York: Routledge Taylor & Francis Group; 2005. p. 241-72. [ Links ]
24. Rucklidge J. Gender differences in AD/HD. Psychiatr Clin North Am. 2010;33:357-73. [ Links ]
25. Bussing R, Mason DM, Bell L, Porter P, Garvan C. Adolescent outcomes of childhood attention-deficit/hyperactivity disorder in a diverse community sample. J Am Acad Child Adolesc Psychiatry. 2010;49:595-605. [ Links ]
26. Lozano C, Ortiz A, González R. Análisis comparativo de los pacientes con y sin trastorno mental diagnosticable. Rev Asoc Esp Neuropsiq. 2011;31:421-35. [ Links ]
27. Biederman J, Pettya C, Hirshfeld-Beckera D, Henin A, Faraone S, Fraire M, et al. Developmental trajectories of anxiety disorders in offspring at high risk for panic disorder and major depression. Psychiatry Res. 2007;153:245-52. [ Links ]
28. Lewis G, Rice F, Harold G, Collishaw S, Thapar A. Investigating environmental links between parent depression and child depressive/anxiety symptoms using an assisted conception design. J Am Acad Child Adolesc Psychiatry. 2011;50: 451-9. [ Links ]
29. Milne BJ, Caspi A, Harrington H., Poulton R, Rutter M, Moffit TE. Predictive value of family history on severity of illness. The case for depression, anxiety, alcohol dependence, and drug dependence. Arch Gen Psychiatry. 2009;66: 738-47. [ Links ]
30. Tsai J, Chang S, Mou Ch Sung F, Lue K. Association between atopic diseases and attention-deficit/hyperactivity disorder in childhood: a population-based case-control study. Ann Epidemiol. 2013;23:185-8. [ Links ]
31. Sandoval A, Acosta N, Crovetto F, León M. Enfrentamiento terapéutico del trastorno por déficit de atención en una población infantil escolar perteneciente a la Región Metropolitana de Chile. Rev Chil Neuro-Psiquiatr. 2009;47:34-42. [ Links ]
32. Navarro-Mancilla A, Rueda-Jaimés G, Camacho P, Franco J, Escobar M, Díaz-Martínez L. Prevalencia de trastorno obsesivo compulsivo en adolescentes colombianos y su asociación con doble condición de trabajo y estudio. Rev Colomb Psiquiatr. 2011;40:279-88. [ Links ]
33. Shepard B, Chavira D, Azzam A, Grados M, Umaña P, Garrido H, et al. ADHD Prevalence and association with hoarding behaviors in childhood-onset OCD. Depress Anxiety. 2010;27:667-74. [ Links ]
34. Hammerness P, Geller D, Petty C, Lamb A, Bristol E, Biederman J. Does ADHD moderate the manifestation of anxiety disorders in children. Eur Child Adolesc Psychiatry. 2010;19:107-12. [ Links ]
35. Langley A, Lewin A, Bergman L, Lee J, Piacentini J. Correlates of comorbid anxiety and externalizing disorders in childhood obsessive compulsive disorder. Eur Child Adolesc Psychiatry. 2010;19:637-45. [ Links ]
36. Salcedo M, Vásquez R, Calvo M. Trastorno obsesivo compulsivo en niños y adolescentes. Rev Colomb Psiquiatr. 2011;40:131-43. [ Links ]
37. Ballesteros A, Ulloa R. Estudio comparativo de las características clínicas, demográficas y el funcionamiento familiar en niños y adolescentes con trastorno obsesivo-compulsivo leve a moderado vs grave. Salud Mental. 2011;34:121-8. [ Links ]
38. Pardini D, Fite D. Symptoms of conduct disorder, oppositional defiant disorder, attention-deficit/hyperactivity disorder, and callous-unemotional traits as unique predictors of psychosocial maladjustment in boys: advancing an evidence base for DSM-V. J Am Acad Child Adolesc Psychiatry. 2010;49:1134-44. [ Links ]
39. Rockhill C, Kodish I, Dibattisto C, Macias M, Varley Ch Ryan S. Anxiety disorders in children and adolescents. Curr Probl Pediatr Adolesc Health Care. 2010;40:66-99. [ Links ]
40. Tannock R. TDAH con trastornos de ansiedad. En: Brown TE, editor. Comorbilidades del TDAH: Manual de las complicaciones del trastorno por déficit de atención con hiperactividad en niños y adultos. 2. a ed. Barcelona: Elsevier-Masson; 2010. p. 131-55. [ Links ]