Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Revista Colombiana de Psiquiatría
versão impressa ISSN 0034-7450
rev.colomb.psiquiatr. vol.45 supl.1 Bogotá dez. 2016
https://doi.org/10.1016/j.rcp.2016.10.004
http://dx.doi.org/10.1016/j.rcp.2016.10.004.
Artículo original
Factores que determinan el acceso a servicios de salud mental de la población adulta en Colombia
Determining Factors in the Access to Mental Health Services by the Adult Colombian Population
Lina María Gonzáleza, Rolando Enrique Peñalozab, María Alexandra Matallanab, Fabián Gil c, Carlos Gómez-Restrepoa,c,* y Angela Patricia Vega Landaetab
a Departamento de Psiquiatría y Salud Mental, Pontificia Universidad Javeriana, Bogotá, Colombia.
b Instituto de Salud Pública, Pontificia Universidad Javeriana, Bogotá, Colombia.
c Departamento de Epidemiología Clínica y Bioestadística, Pontificia Universidad Javeriana, Hospital Universitario San Ignacio, Bogotá, Colombia.
* Autor para correspondencia.
Correos electrónicos: cgomez_restrepo@yahoo.com, mauricioamrva@hotmail.com (C. Gómez-Restrepo).
Recibido el 30 de noviembre de 2015, Aceptado el 3 de octubre de 2016, On-line el 3 de diciembre de 2016.
Resumen
Introducción: Tradicionalmente el acceso a servicios de salud mental de las personas con trastornos mentales ha sido limitado, y ello se asocia a variables conductuales, sociales y estructurales.
Objetivo: Analizar los factores que determinan el acceso a servicios de salud mental de la población adulta (18 a 44 años) en Colombia, a partir de los resultados obtenidos en la Encuesta Nacional de Salud Mental 2015.
Material y métodos: Análisis de variables de acceso a consulta en atención a salud mental para adultos. Se clasificaron las razones de consulta en barreras de acceso por oferta o demanda comportamental. Para el análisis de los factores asociados a acceso a los servicios de salud mental en la población adulta colombiana, se tuvo en cuenta el uso de los servicios de salud en los últimos 12 meses por problemas emocionales, nerviosos o de salud mental y las características demográficas, actividad laboral, afiliación a régimen de seguridad social y variables de estados de salud. Las asociaciones entres estas variables se estimaron mediante modelos bivariables de regresión logística multinomial.
Resultados: Se encontraron asociaciones entre residir en áreas rurales, estar casado y padecer una enfermedad crónica con la decisión de consultar al médico o no. Conclusiones: Se deben realizar más estudios que permitan evaluar la situación del acceso a servicios de atención en salud mental, y que permitan encontrar los posibles factores relacionados que limiten al mismo.
Palabras clave: Acceso universal a servicios de salud, Salud mental, Trastornos mentales.
Abstract
Introduction: Access to mental health services by people with mental disorders has traditionally been limited, and is associated with attitudinal, social, and structural variables. Objective: To analyse the factors that determine access to mental health services by the adult population (18-44 years old) in Colombia, from the results obtained in the 2015 National Mental Health Survey.
Material and methods: Analysis of variables of access to attention in mental health care for adults. The reasons for not consulting were classified as barriers of behavioural supply and demand. To analyse the factors associated with access to mental health services in the Colombian adult population, the use of health services in the last 12 months fo emotional, nervous or mental health problems was taken into account, as well as associated variables such as demographic characteristics, occupational activity, affiliation to social security, and health status variables. The relationships between these variables were estimated using bivariate multinomial logistic regression models.
Results: Rural residence, being married, and having a chronic disease were associated with the decision to consult or not to consult the doctor.
Conclusions: Further studies should be conducted to evaluate the situation as regards mental health care access, as well as to determine the potential factors associated with these limitations.
Keywords: Health services accessibility, Mental health, Mental disorders.
Introducción
El Sistema General de Seguridad Social en Salud (SGSSS) en Colombia nace a partir de la Constitución Nacional de 1991: «La seguridad social es un servicio público de carácter obligatorio que se prestará bajo la dirección, coordinación y control del Estado, en sujeción a los principios de eficiencia, universalidad y solidaridad en los términos que establezca la ley. Se garantiza a todos los habitantes el derecho irrenunciable a la seguridad social»1. Posteriormente, la Ley 100 de 1993 estableció el Sistema General de Seguridad Social Integral incluyendo los componentes de Pensiones, Riesgos Profesionales y Salud2. El sistema de salud opera bajo un esquema de competencia regulada, en el que las Empresas Promotoras de Salud (EPS) son las responsables de garantizar la prestación de un paquete predefinido de servicios de salud a sus afiliados, conocido como el Plan Obligatorio de Salud (POS). Para financiar esta prestación, las EPS reciben del Sistema General de Seguridad Social un pago por cada afiliado: la Unidad de pago por Capitación (UPC), la cual funciona como una prima de aseguramiento, en el que las aseguradoras se comprometen a cubrir cualquier servicio en salud incluido en el paquete a todos sus afiliados. En caso de que los eventos en salud superen el monto de la prima, el asegurador asume los costos adicionales, pero si son inferiores, genera un excedente para el afiliado. A partir de la ley 1438, el paquete de salud (POS) es el mismo para toda la población, pero el aseguramiento y la prestación están segmentados en 3 sistemas: el sistema contributivo, el sistema subsidiado y los regímenes especiales. Esta segmentación responde a las fuentes de financiación de cada subsector, de modo que los recursos del sistema contributivo provienen de aportes de los trabajadores asalariados e independientes con capacidad de pago; los recursos del sistema subsidiado provienen de diversas fuentes, principalmente rentas departamentales y municipales del Sistema General de Participación, y cubren a las personas sin capacidad de pago; los regímenes especiales se nutren de recursos de presupuesto y contribuciones de los trabajadores públicos (los maestros, las fuerzas armadas, la policía, ECOPETROL...). En 2011, bajo la Ley 1438 de 20113, se dio una actualización integral del plan de beneficios, se ordenó la formulación de acciones en salud mental y se dio paso a la ampliación de beneficios en esta materia. Asimismo la ley establece beneficios especiales para los niños garantizando la efectiva prevención, detección temprana y tratamiento adecuado de las enfermedades que presenten y busca, entre otros, que los usuarios del sistema puedan contar con todos los servicios de salud, como consultas médicas, exámenes de diagnóstico y compra de medicamentos, en un mismo lugar y de manera articulada, favoreciendo el acceso integral a los servicios.
Después de la ley 1438 de 2011, se formuló la Ley 1616 de 2013, Ley de Salud Mental, que tiene como objeto garantizar el ejercicio pleno del Derecho a la Salud Mental a la población colombiana, priorizando a los niños, las niñas y adolescentes, mediante la promoción de la salud y la prevención del trastorno mental, la Atención Integral e Integrada en Salud Mental en el ámbito del SGSSS, y establece los criterios de política para la reformulación, implementación y evaluación de la Política Pública Nacional de Salud Mental, con base en los enfoques de derechos, territorial y poblacional por etapa del ciclo vital4. Esta ley está en proceso de implementación por los diversos entes gubernamentales y, al igual que las precedentes, busca favorecer el acceso efectivo a los servicios de salud, en el caso particular de salud mental.
Para todo sistema de salud, su razón de ser es el mejoramiento de la salud. Para la Organización Mundial de la Salud (OMS)5, el derecho a la salud abarca cuatro elementos fundamentales: disponibilidad, aceptabilidad, calidad y accesibilidad. En este sentido, la salud entendida en el marco de los establecimientos, los bienes y servicios, debe ser accesible a todos, y para ello tiene cuatro dimensiones superpuestas: no discriminación, accesibilidad física, accesibilidad económica (asequibilidad) y acceso a la información. En algunos casos, como el Colombiano, que pretende «la creación de un ambiente sano y saludable, que brinde servicios de mayor calidad, incluyente y equitativo, donde el centro y objetivo de todos los esfuerzos sean los residentes en el país»3, el acceso se convierte en una de las variables fundamentales para las metas propuestas por el sistema.
Tal como lo anota Ayala6, uno de los principales desafíos que afronta el actual SGSSS en Colombia es el acceso a los servicios médicos, ya que, aunque se ha aumentado la cobertura del aseguramiento, el acceso a los servicios de salud (porcentaje de personas que utilizaron los servicios médicos al momento de necesitarlos) ha disminuido significativamente según los datos de la Encuesta Nacional de Calidad de Vida, lo cual impacta en los resultados de salud de la población, en tanto no se dan, entre otros, la detección temprana, el manejo pertinente y oportuno de las enfermedades y la rehabilitación integral requerida en ciertas condiciones como en la patología mental.
El acceso puede medirse, entre otros, a través de la utilización de los servicios de salud por los individuos, lo cual está influido por la estructura del sistema, la disponibilidad de los servicios, la organización, el financiamiento y la naturaleza de los requerimientos de atención, que implica los recursos para los consumidores potenciales7.
Teniendo en cuenta lo anterior, la atención a la población con afecciones relacionadas con la salud mental debe ser objeto de las dimensiones definidas por la OMS y de manera particular en términos del acceso real y efectivo a los servicios de salud, de tal manera que se dé respuesta a la necesidad imperante de estrategias que permitan garantizar la detección temprana y el manejo adecuado de una población creciente con diagnósticos relacionados con la salud mental. Según la Encuesta Nacional de Salud de 20075 el 0,8% de la atención recibida fue por motivos de enfermedades o problemas mentales, de los nervios o de comportamiento. Asimismo, los resultados del último estudio de carga de enfermedad en Colombia6 refiere las primeras 20 causas según AVISAS totales (×1.000 personas), de las cuales 4 son del grupo de enfermedades mentales.
El adecuado acceso a los servicios de salud mental requiere, además de las instalaciones propias, la disponibilidad de espacios y servicios que disminuyan las barreras, las cuales pueden ir desde el miedo a solicitar el servicio por el estigma de la enfermedad mental hasta la adherencia a los medicamentos y las actividades del seguimiento continuo necesario para el tratamiento oportuno de las afecciones8. Otros elementos que también impactan en el acceso efectivo a los servicios de salud mental son las rutas de atención poco claras y desarticuladas con la atención primaria, la limitación de camas hospitalarias, la distancia geográfica de los servicios en zonas rurales y la falta de personal adecuadamente capacitado en salud mental en los primeros niveles de atención.
En Colombia, es bastante escasa la información sobre el estado de salud mental de la población, y aún más sobre el acceso a los servicios de atención. El último Estudio Nacional de Salud Mental realizado en 2003 muestra que entre el 85,5 y el 94,7% de las personas con algún trastorno mental no acceden a servicios de salud, y que aproximadamente un 5% supera las barreras de acceso9.
La Encuesta Nacional de Salud Mental 2015 definió un dominio más amplio que incorpora el deseo de la atención y su continuidad (haciendo especial énfasis en el acceso a los medicamentos), con la intención de generar evidencia para los tomadores de decisiones, incentivar que se monitoricen los problemas de acceso identificados y buscar la garantía del derecho a la salud. Se estructuraron 4 módulos (adultos y menores), 2 de ellos enfocados a medir las condiciones de acceso a los servicios, y los otros 2 a identificar el acceso y uso de medicamentos. También se indagó por la búsqueda de atención y el motivo de no consulta, el sitio donde asistió a la última consulta (para conocer a quién acuden las personas cuando quieren recibir atención), el tiempo de desplazamiento (siempre se ha considerado una forma de medir las barreas geográficas) y el acceso efectivo a los medicamentos y las barreras que se presentan para no acceder a estos.
En este contexto, el presente artículo tiene como objetivo analizar los factores que determinan el acceso a servicios de salud mental de la población adulta (18-44 años) en Colombia, a partir de los resultados obtenidos en la Encuesta Nacional de Salud Mental 2015.
Material y métodos
Este documento hace parte de los diferentes análisis a los resultados de la Encuesta Nacional de Salud Mental realizada en Colombia en 2015.
La Encuesta Nacional de Salud Mental 2015 es un estudio observacional de corte transversal en el ámbito nacional, que tuvo como base una submuestra de la muestra maestra de estudios poblacionales para salud del Ministerio de Salud y Protección Social. La población de referencia son personas no institucionalizadas de 18 o más años; la muestra fue de tipo probabilístico, estratificada por sexo, edad (18-44 y ≥ 45 años) y las regiones del país (Atlántica, Oriental, Central, Pacífica y Bogotá), con representatividad según los grupos de estratificación, estos están ponderados y son representativos de la población colombiana.
Para evaluar el acceso a los servicios de salud mental y el acceso a medicamentos, se desarrollaron 4 módulos que consideran tanto a menores como a adultos, 2 dirigidos a medir las condiciones de acceso a los servicios y los otros a identificar el acceso a medicamentos y su uso. El cuestionario se desarrolló con base en las encuestas nacionales previas y en curso, las más frecuentes barreras a los servicios de salud mental, las inquietudes de expertos y usuarios del sistema en torno al acceso y teniendo en cuenta las responsabilidades y obligaciones del sistema y las tecnologías ofrecidas en el marco de la resolución 5521 de 2013 y la resolución 5923 de 2014.
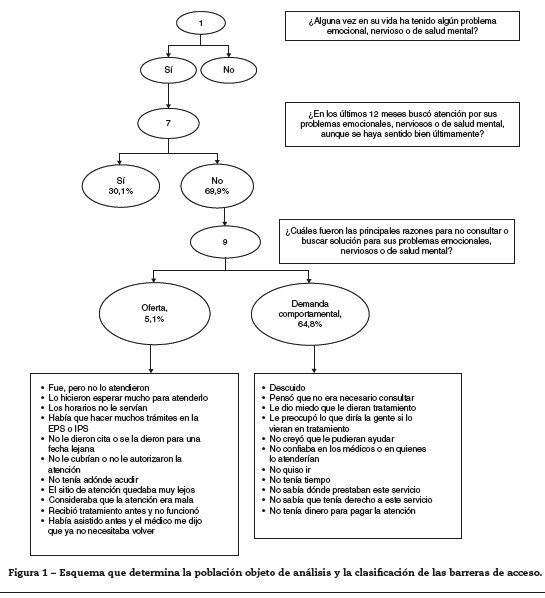
Para el análisis de la información, se realiza un análisis descriptivo con variables de acceso a consulta en atención a salud mental para adultos, filtrando con la pregunta: «¿Alguna vez en su vida ha tenido algún problema emocional, nervioso o de salud mental?» Esta pregunta clasifica a las personas encuestadas que han tenido problemas de salud mental. Seguido a esto, con la pregunta «¿En los últimos 12 meses buscó atención por sus problemas emocionales, nerviosos o de salud mental, aunque se haya sentido bien últimamente?», se identifica a las personas que buscaron atención por problemas de salud mental o no, que son el objeto de este análisis.
Finalmente, con las opciones de respuesta de la pregunta: «¿Cuáles fueron las principales razones para no consultar o buscar solución para sus problemas emocionales, nerviosos o de salud mental?», se clasificaron como barreras de acceso por oferta y por demanda comportamental, siguiendo los fundamentos teóricos de Aday et al.10 y la metodología utilizada por Restrepo et al.11 y Rodríguez Acosta12 (para mayor claridad del flujo utilizado, véase la fig. 1).
Para el análisis de los factores asociados al acceso a los servicios de salud mental de la población colombiana adulta, se tuvo en cuenta la relación entre el uso de los servicios de salud en los últimos 12 meses por problemas emocionales, nerviosos o de salud mental y las características demográficas, la actividad laboral, la afiliación al régimen de seguridad social y variables de estados de salud, que se estimaron mediante modelos bivariables de regresión logística multinomial.
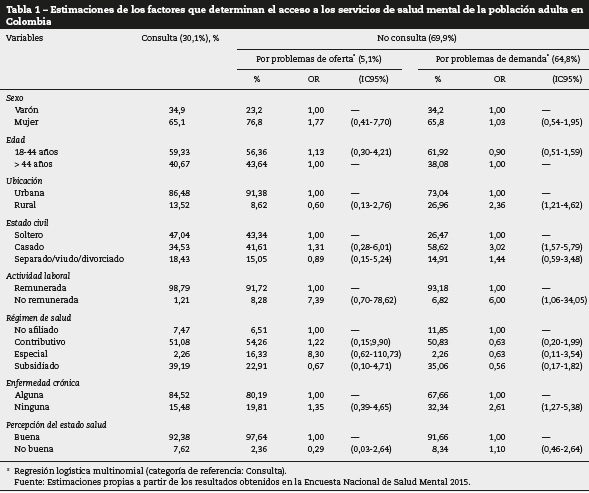
La medida de efecto empleada fue el riesgo relativo indirecto (odds ratio [OR]), con su respectivo intervalo de confianza del 95% (IC95%), considerando 3 categorías de respuesta: consulta (categoría de referencia), no consulta por problemas de oferta y no consulta por problemas de demanda.
Los análisis estadísticos emplearon como ponderación los factores de expansión de la muestra16 para la estimación de varianza en encuestas complejas a través del método de linealización mediante series de Taylor usando el programa Stata (StataCorp.; College Station, Texas, Estados Unidos).
Resultados
Los resultados obtenidos en la encuesta indican que, del total de la población entre 18 y 44 años, el 4,5% (IC95%, 3,9-5,1) reporta haber tenido algún problema de salud mental en su vida, de los que el 36,1% (IC95%, 29,7-43,1) lo ha sufrido en los últimos 12 meses y el 65,9%, antes. En relación con el acceso a los servicios de salud mental, solo el 37,5% de esta población solicita atención, de estos el 94,0% acceden a dichos servicios, del 62,5% de la población que no consultó, las razones fueron: «pensó que no era necesario consultar» (47,3%), seguida por descuido (23,6%) y no querer asistir (15,6%).
A partir de esta información, se acotó la población objeto del análisis a los que buscaron atención a la salud en los últimos 12 meses; así, del 4,5% de la población que reconoció tener algún problema de salud mental, el 30,1% buscó atención y el 69,9% restante no. De la población que no buscó atención, el 5,1% no la buscó por barrera de acceso en la oferta de servicios y el 64,8%, por barreras de demanda comportamental (fig. 1). El análisis de las variables priorizadas arrojó los siguientes resultados:
- Solo 3 de cada 10 personas que reportaron haber tenido algún problema de salud mental solicitaron atención y 6 de cada 10 personas no consultaron porque consideraron que «no era necesario consultar», «descuido» o «no querer asistir», todas estas asociadas a causas de orden actitudinal relacionadas con posible estigma y miedo, entre otros.
- La variable ubicación geográfica está relacionada con la decisión de consultar al médico o no cuando se tiene problemas de salud mental. Los residentes en área rural, comparados con los que residen en área urbana, consultan menos por problemas de demanda comportamental. Para las personas que residen en área rural, no consultar por problemas de demanda frente a consultar obtuvo OR = 2,36 (IC95%, 1,2-4,6). (Ver tabla 1).
- El estado civil es otra variable asociada a la decisión de consultar o no. Los casados, comparados con los solteros, consultan menos por problemas de demanda comportamental. En los casados, no consultar por demanda frente consultar obtuvo OR = 3,02 (IC95%, 1,57-5,79).
- Que concurra otra enfermedad influye en la decisión de buscar asistencia médica. Los pacientes que no tienen ninguna enfermedad crónica, frente a los que sí, consultan menos a los servicios de salud mental por problemas de demanda comportamental. En los que no tienen una enfermedad crónica, no consultar por demanda frente consultar obtuvo OR = 2,61 (IC95%, 1,27-5:38).
- Las variables sexo, edad, actividad laboral, régimen de afiliación y percepción del estado de salud no fueron estadísticamente significativas para explicar la decisión de consultar o no.
Discusión
Se entiende el acceso a servicios de salud mental como «el proceso mediante el cual puede lograrse que una necesidad de atención, bien sea por el deterioro en el estado de salud, un diagnóstico sobre el mismo o la promoción de su mejoramiento, se satisfaga completamente»11. Según lo anotado por Frenk13, se debe distinguir 3 dominios o alcances para su estudio: a) estrecho, que comprende la búsqueda de atención y el inicio de esta atención; b) intermedio, agrega la continuación de la atención, y c) amplio, que además de lo anterior agrega el deseo por la atención y comprende todo el proceso.
Aday et al.10 plantean 3 niveles de acceso que se relacionan a través de factores individuales, organizacionales y sociales: a) político: acciones planeadas y dirigidas por el Estado para mejorar el acceso a los servicios de salud; b) acceso potencial: interacción entre las características del sistema de salud y las del individuo, de la cual surgen barreras atribuidas a la oferta o sistema de prestación de servicios, que se presentan en la entrada, después del contacto inicial y a la salida del sistema, y c) acceso real: relaciona determinantes objetivos (cómo el sistema de salud resuelve las necesidades de los usuarios) y subjetivos de la utilización de servicios (satisfacción).
Si bien es cierto que los resultados obtenidos en este análisis muestran que la decisión de buscar atención en salud mental depende de razones comportamentales o actitudinales, estas no necesariamente se derivan de decisiones personales en cuanto a que no se desee consultar, sino que pueden atribuirse al desconocimiento mismo de lo que es y no es la salud mental, la falta de información o información distorsionada del tema y la imposibilidad de reconocer un problema en la esfera psíquica.
Asimismo cabe subrayar que en las barreras de comportamiento del individuo influyen otro tipo de barreras de índole geográfica y financiera y el desconocimiento de la oferta de servicios de atención a la salud mental, que en los resultados de este análisis concomitan con mucha frecuencia, es decir, además de las dificultades para reconocer la importancia de una posible enfermedad mental por diversas razones (como estigma, indiferencia, miedo, etc.), estas razones se empeoran cuando la disponibilidad se reduce por los tiempos para llegar al servicio, la distancia y la pobre información sobre la oferta de servicios, y en ocasiones la necesidad de pagar del propio bolsillo como una barrera de índole financiera.
Es de resaltar que las barreras actitudinales son las que tienen mayor impacto en el análisis realizado, situación que concuerda con los resultados de otros estudios de acceso a los servicios de salud mental14-17. Estas barreras son a la vez las más conocidas y frecuentes y suelen estar asociadas con el estigma propio de la enfermedad mental, las creencias negativas sobre los sistemas de salud, la mala interpretación acerca de las consecuencias de los tratamientos, la escasa necesidad percibida de requerir ayuda y el autoestigma, los cuales limitan el acceso al servicio8.
Estos resultados deben ser materia de decisiones sobre ajustes a los modelos de atención en salud mental, que impliquen mayores acciones promocionales en los ámbitos comunitarios y particularmente educativos.
Asimismo los resultados muestran la necesidad de estudios que den conocimiento acerca de las razones, los comportamientos y las actitudes de la población que auto-limita la búsqueda de ayuda a través de los servicios de salud mental. En este sentido, es relevante pensar en otros modelos de acceso, como el de acceso ajustado, sistema propuesto por Penchansky et al.18 en 1985, que no se enfoca solamente en el uso de los servicios de salud, sino en cómo se ajustan los servicios de salud a las necesidades del individuo.
Se recomienda hacer más exploraciones que permitan tener resultados concluyentes de la situación de acceso a los servicios de atención en salud mental y encontrar las relaciones que lo están limitando, lo cual puede favorecer la detección tardía de enfermedades mentales, recaídas y cronicidad.
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Financiación
Este estudio está financiado por COLCIENCIAS y el Ministerio de Salud y Protección Social bajo la invitación para presentar propuesta para ejecutar la Encuesta Nacional de Salud Mental «ENSM»; contrato 762-2013.
Conflicto de intereses
Los autores declaran no tener ningún tipo de conflicto de intereses con relación a este estudio.
Agradecimientos
Agradecemos a las personas que colaboraron durante el proceso del estudio.
Bibliografía
1. Constitución Política de Colombia. Bogotá: Asamblea Nacional Constituyente; 1991. Disponible en: http://www.procuraduria.gov.co/guiamp/media/file/MacroprocesoDisciplinario/Constitucion_Politica_de_Colombia.htm. [ Links ]
2. Calderón LAT. El sistema de salud en colombia. En: Cuarto foro: Plan de desarrollo. Cali: Universidad del Valle; 2011. p. 1-8. Disponible en: http://salud.univalle.edu.co/pdf/plan_desarrollo/documento_previo_4to_foro.pdf. [ Links ]
3. Ley 1438 del 19 de enero de 2011. Bogotá: Congreso de Colombia; 2011. [ Links ]
4. Ley 1616 de 2013. Bogotá: Congreso de Colombia; 2013. p. 1-17. Disponible en: http://www.descentralizadrogas.gov.co/pdfs/politicas/nacionales/Ley_1616_de_2013.pdf. [ Links ]
5. OMS. Sistemas y servicios de salud [Internet] [citado 12 Feb 2015]. Disponible en: http://www.paho.org/hq/index.php?option=com_ontent&view=category&id=1920&layout=blog&Itemid=2033&lang=es. [ Links ]
6. Ayala J. La salud en Colombia: más cobertura pero menos acceso. Documentos de Trabajo sobre Economía Regional. Cartagena: Banco de la República; 2014. p. 1-45. [ Links ]
7. Monitoreo de equidad en el acceso a los servicios básicos de salud. Guía metodológica. Washington: Organización Panamericana de la Salud; 2000. [ Links ]
8. Andrade LH, Alonso J, Mneimneh Z, Wells JE, Al-Hamzawi A, Borges G, et al. Barriers to mental health treatment: results from the WHO World Mental Health surveys. Psychol Med. 2013;44:1303-17. [ Links ]
9. Posada J, Gómez LF, Gómez LC. Estudio nacional de salud mental Colombia 2003. Bogotá: Ministerio de la Protección Social y Fundación FES Social; 2005. [ Links ]
10. Aday L, Andersen R. A framework for the study of access to medical care. Health Serv Res. 1974;9:208-20. [ Links ]
11. Restrepo J, Echeverri E, Vásquez J, Rodríguez S. El seguro subsidiado y el acceso a los servicios de salud. Teoría, contexto colombiano y experiencia en Antioquia. Medellin: Centro de Investigaciones Económicas, Universidad de Antioquia; 2006. [ Links ]
12. Rodríguez Acosta S. Barreras y determinantes del acceso a los servicios de salud en Colombia. Barcelona: Universidad Autónoma de Barcelona; 2010. [ Links ]
13. Frenk J. El concepto y medición de la accesibilidad. Salud Publica México. 1985. [ Links ]
14. Balthazar B. Needs and accessibility to health services: Attitudes and perceptions of internally displaced head-of-household victims from Medellin, Colombia. Capella University. 2011;1:1-28. [ Links ]
15. Policy H. Consensus on access to mental health services by children and adolescents in Antioquia, Colombia. 2011;1:1-312. [ Links ]
16. Murray LK, Dorsey S, Bolton P, Jordans MJ, Rahman A, Bass J, et al. Building capacity in mental health interventions in low resource countries: an apprenticeship model for training local providers. Int J Ment Health Syst. 2011;5:30. [ Links ]
17. Encuesta de Salud Mental 2015. Tomos I y II. Bogotá: Ministerio de Salud, Colciencias; 2015. [ Links ]
18. Penchansky R, Thomas W. The concept of access. Definition and relationship to consumer satisfaction. Med Care. 1981;19:127-40. [ Links ]