Introducción
El trastorno obsesivo compulsivo (TOC) se caracteriza principalmente por 2 elementos. Uno de ellos es las obsesiones, es decir, pensamientos o imágenes recurrentes y persistentes que generan gran malestar; el otro es las compulsiones, definidas como los intentos que la persona lleva a cabo para deshacerse de estas obsesiones o neutralizarlas y que pueden ser de diverso tipo. Además, dichas obsesiones y compulsiones generan gran interferencia en más de un área de la vida de la persona1.
La prevalencia de este trastorno oscila entre el 1yel 2% de la población, sin grandes variaciones entre países2,3. Suele iniciarse antes de los 25 anos, normalmente en la preadolescencia4.
El abordaje del TOC entraña varias dificultades. Una de ellas es la variabilidad de síntomas de unas personas a otras, lo que hace difícil el diagnóstico a los médicos de atención primaria. Además, suelen darse comorbilidades que, con mucha frecuencia, enmascaran el problema principal3. Por otro lado, es frecuente que estas personas sientan vergüenza por sus síntomas y tiendan a ocultarlo a personas de su entorno5,6. Todo esto contribuye a un retraso en el diagnóstico y, por lo tanto, a un aumento de la intensidad del cuadro. No es de extrañar, pues, que se considere un trastorno mental que puede llegar a ser de los más incapacitantes.
Para este y otros problemas de salud que por su gravedad o prevalencia necesitan un abordaje más específico, la comunidad científica sanitaria elabora guías de práctica clínica (GPC) que incluyen, entre otros aspectos, una serie de recomendaciones basadas en la evidencia empírica disponible. Para garantizar que los profesionales y los usuarios sigan y acepten las recomendaciones, en los últimos 20 anos ha ido creciendo el interés por fomentar la participación de usuarios que sufren el problema clínico en su elaboración7,8. La participación de los usuarios en el diseño de servicios de salud para problemas crónicos puede suponer una contribución esencial, pues aporta información sobre qué aspectos son imprescindibles para comprender nuevos mecanismos para reducir la complejidad o afianzar la implicación de los pacientes en el cuidado de su salud9,10. De hecho, actualmente la calidad y el rigor de una guía también se valoran en función de la participación de los implicados en su elaboración11. A este respecto, el grupo de trabajo del presente estudio ha elaborado una GPC, en este caso dirigida al trastorno de ansiedad generalizada, en la que ha introducido la novedad de vincular las recomendaciones de la guía con los testimonios de los pacientes sobre sus experiencias con el sistema sanitario, recogidas a partir de un estudio cualitativo12. También otras guías de salud mental del sistema nacional de salud se han realizado implicando a los pacientes en su elaboración13.
Hasta ahora, las guías sobre el TOC no han recogido la participación de los usuarios en su elaboración14,15 o lo hacen de manera escasa5. Concretamente, la GPC del NICE incluye un capítulo en el que se recogen testimonios de personas diagnosticadas de TOC. Sin embargo, hay escasa asociación entre estos testimonios y las recomendaciones de la guía. La complejidad anteriormente comentada, que entraña el abordaje del TOC y su relevancia sociosanitaria, hacen necesario que la implicación de los usuarios en la elaboración de las GPC sea mayor.
Por ello el objetivo de este estudio es conocer en qué medida las recomendaciones recogidas en las GPC para el TOC se ajustan a las necesidades y preferencias de un grupo de usuarios con este problema clínico.
Método
Diseño
Se llevó a cabo un estudio cualitativo descriptivo, con enfoque fenomenológico eidético, seguido de un panel de expertos para adecuar los resultados a las recomendaciones de una GPC sobre el TOC.
Contexto del estudio
El estudio se llevó a cabo en la Unidad de Gestión Clínica de Salud Mental del Hospital Regional Universitario de Málaga, concretamente en la Unidad de Salud Mental Comunitaria de El Limonar. Este dispositivo atiende habitualmente a una población de 165.000 habitantes, y ofrece atención psiquiátrica y psicológica a personas con distintos trastornos mentales, así como terapias grupales dirigidas específicamente a distintos perfiles psicopatológicos. Esta unidad atiende cada año aproximadamente a unos 150 usuarios con diagnóstico de TOC.
Sujetos de estudio
La selección de los pacientes se realizó teniendo en cuenta los siguientes criterios de inclusión:
Diagnóstico de TOC según el DSM-51.
Seguimiento en la Unidad de Salud Mental Comunitaria de al menos 2 citas. Este criterio aseguraba que el usuario tuviera experiencia suficiente tanto en atención primaria como en salud mental para poder opinar sobre las cuestiones planteadas.
Los criterios de exclusión fueron:
Minoría de edad.
Diagnóstico de un trastorno mental grave (trastornos psicóticos o bipolares) o una adicción comórbida (alcohol o alguna droga ilegal).
Retraso mental, cociente intelectual límite o deterioro funcional importante.
Abandono del seguimiento sanitario sin recibir el alta del facultativo.
Situación social marginal o analfabetismo.
La inclusión de los participantes se realizó mediante un muestreo intencional a partir de la lista completa de usuarios diagnosticados de TOC. Se revisó la historia clínica informatizada de cada usuario y se seleccionó a los que cumplían los criterios de inclusión y no cumplían los de exclusión. Se contactó por teléfono con los seleccionados, se les explicó el objetivo de la investigación y se les solicitó su participación. Se citó a los que aceptaron participar para la entrevista grupal. Antes de comenzar las entrevistas, los participantes pudieron leer la hoja de información sobre el estudio y formular las preguntas que estimaron oportunas antes de firmar el consentimiento informado. No se utilizaron otros criterios de segmentación de los grupos.
El tamaño muestral fue sometido al principio de saturación de la información durante el proceso de recogida de datos y análisis.
Finalmente, la muestra obtenida estuvo formada por 12 participantes que aceptaron participar en la investigación y acudieron a la entrevista. En la tabla 1 se recogen las principales características de la muestra.
Recolección de datos
La técnica empleada para la obtención de los datos es la entrevista grupal mediante grupos focales. Se llevaron a cabo 2 entrevistas grupales conducidas por un moderador neutro con experiencia en entrevistas cualitativas y en presencia de un observador. Tuvieron una duración entre 90 y 120 min.
La entrevista consistió en un guion de preguntas abiertas acerca de la experiencia personal y sanitaria, basadas en aspectos identificados en la literatura, entrevistas con expertos y, particularmente, en preguntas de la encuesta llevada a cabo por el grupo desarrollador de la guía del NICE para el trastorno de ansiedad generalizada12,16. Los temas abordados fueron: impacto del TOC en la vida cotidiana y las relaciones interpersonales; valoración de los profesionales implicados (atención primaria y salud mental) y del proceso asistencial; tipos de abordajes ofrecidos en el sistema sanitario público (psicológicos y farmacológicos) y su utilidad percibida, y recursos personales de afrontamiento de la ansiedad. Las preguntas eran de carácter abierto y la entrevista se llevó a cabo en un estilo flexible, de manera que pudieran emerger temas no propuestos inicialmente.
Análisis de datos
Las sesiones se grabaron en audio, se transcribieron y se incorporaron a un software de análisis cualitativo (ATLAS Ti 7.0). Se realizó un análisis de contenido según los principios de Taylor y Bodgan17.
Se identificaron temas emergentes tras varias lecturas sucesivas de las entrevistas por 3 investigadores independientes. Posteriormente, cada uno de los investigadores codificó las citas significativas. Los 3 investigadores revisaron estos códigos en común. Las divergencias en los códigos propuestos se discutieron entre los investigadores hasta que se obtuvo un consenso final. Los códigos se agruparon en categorías y subcategorías y se analizaron teniendo en cuenta la potencial influencia derivada de los investigadores.
Paralelamente, se llevó a cabo una búsqueda bibliográfica exhaustiva de las GPC sobre el TOC, y se identificaron 3, las realizadas por el NICE5, la Psychiatric Association14 y el sistema sanitario canadiense15. Se sometieron a la evaluación de la calidad las primeras 2, ya que la tercera contaba con un espacio muy reducido dedicado al TOC por tratarse de una guía general para distintos trastornos de ansiedad. Llevaron a cabo la evaluación 5 expertos independientes mediante el instrumento AGREE li. Finalmente se seleccionó la guía del NICE5, por ser la que obtuvo mejor puntuación (tabla 2). Tras revisar todas las recomendaciones, se seleccionaron las más significativas de las distintas etapas de la atención sanitaria y se pusieron en relación con las categorías temáticas resultantes del análisis cualitativo de los grupos focales. Estos emparejamientos iniciales posteriormente se distribuyeron entre 6 expertos, entre los que se encontraban 3 psicólogas clínicas, 2 psiquiatras y 1 enfermero. Las discrepancias se resolvieron por acuerdo.
Tabla 2 Porcentaje sobre la puntuación máxima posible en cada dominio de las GPC de la APA y el NICE
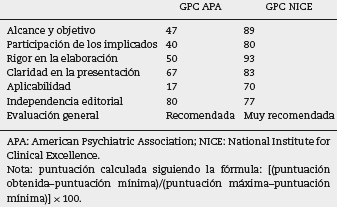
Este procedimiento implica que no todos los relatos de los usuarios estaban incluidos como resultados del estudio, sino solo los relacionados con las áreas de incertidumbre de la GPC.
Credibilidad y validez
Para garantizar la credibilidad y validez de los resultados, se tuvieron en cuenta los criterios de Lincoln y Guba18: credibilidad, transferibilidad, consistencia y confirmabilidad. Para garantizar la credibilidad en el proceso de análisis, se procedió a la triangulación de códigos y categorías. La transferibilidad se afianzó mediante una recogida exhaustiva de los datos, la descripción pormenorizada de los participantes y la cantidad de información recogida en cada grupo, de manera que quedase garantizada la disponibilidad de información suficiente. El criterio de consistencia y repetibilidad de los datos se siguió a través de un proceso detallado y documentado de la estrategia de análisis, así como del contexto en el que tuvo lugar la recogida de datos.
Desde el punto de vista de la confirmabilidad y la reflexividad antes del inicio del estudio, los investigadores llevaron a cabo un análisis de ideas preconcebidas y expectativas propias con respecto a los resultados del estudio para poder comparar posteriormente en qué medida pudieron influir a lo largo del proceso. Además, se utilizó un moderador/entrevistador neutro (no perteneciente al equipo de investigación) y con experiencia en entrevistas cualitativas.
Aspectos éticos
El estudio fue autorizado por el Comité de Ética de la Investigación Provincial de Málaga. Todos los participantes fueron informados por escrito y verbalmente con antelación a la solicitud de su consentimiento para participar en el estudio. En todo momento se mantuvieron los principios de buena práctica y los preceptos de la Declaración de Helsinki y sus revisiones posteriores. Los datos se trataron de manera confidencial y se anonimizaron para su tratamiento durante el análisis.
Resultados
Resultados de los grupos focales
Como resultado del análisis cualitativo, se identificaron 3 categorías generales: a) evolución del trastorno y búsqueda de ayuda; b) interferencia y afrontamiento del problema, y c) atención sanitaria. En la tabla 3 se recoge cada una de ellas junto a la información obtenida al respecto, así como algunos fragmentos relacionados que se han obtenido del discurso de los participantes.
Resultados de la vinculación
Las recomendaciones que resultaron vinculadas con las preferencias y necesidades de los usuarios se agruparon en 4 grandes áreas temáticas, algunas divididas en subáreas: a) información (ocultamiento de síntomas e información al usuario y familiares; normalización de la obsesión); b) accesibilidad; c) abordaje terapéutico (intervenciones de baja intensidad; intervenciones de alta intensidad), y d) relación terapéutica (continuidad de los cuidados; toma de decisiones compartida).
Dichas áreas temáticas sirven de estructura a la tabla 4, donde se muestran las recomendaciones de la GPC, junto a un resumen de la opinión de los usuarios al respecto y un testimonio a modo de ejemplo. Dado que los testimonios de los usuarios no recogen los matices que diferencian algunas recomendaciones de otras, se ha seleccionado1o2delasque hacían referencia a los mismos aspectos. Algunas recomendaciones no se han recogido, ya que los usuarios no comentaron nada al respecto.
Discusión
El presente estudio tiene como objetivo conocer en qué medida las recomendaciones establecidas por la guía del NICE sobre TOC se ajustan a las preferencias y experiencias de un grupo de usuarios con este problema clínico. Esta vinculación entre las recomendaciones basadas en la evidencia y la experiencia relatada por los usuarios supone una novedad respecto a cómo se venía realizando hasta ahora en las guías de práctica clínica de mayor relevancia. El equipo de investigación del presente trabajo ha empleado dicho método también en la adaptación española de la guía del NICE sobre trastorno de ansiedad generalizada12. En general, se puede decir que hay una alta correspondencia entre las recomendaciones y las preferencias de los usuarios como, por ejemplo, respecto a las intervenciones de alta intensidad. Sin embargo, algunas experiencias referidas por muchos usuarios no se corresponden con las recomendaciones y, por lo tanto, tampoco con sus preferencias, sobre todo en lo que concierne a la accesibilidad del profesional, la continuidad de este, la información que se recibe sobre el diagnóstico y la oferta de intervenciones psicológicas. Algunas de estas discrepancias se refieren a la escasez de intervenciones de baja intensidad antes de acudir al servicio de salud mental, la baja o nula implicación de los usuarios en la toma de decisiones o la dificultad para acceder a los profesionales de una manera rápida e inmediata.
Este trabajo responde a la necesidad de tener en cuenta la experiencia de los usuarios a la hora de establecer recomendaciones de práctica clínica. Ya son muchos los autores y movimientos que abogan por esta idea. El empoderamiento de los pacientes y la puesta en práctica de la toma de decisiones compartidas, muy en consonancia con el modelo de recuperación y la participación democrática, son algunas de las ventajas de esta implicación19. Algunos autores refieren que, en el caso de salud mental, la implicación de los usuarios se hace más útil, ya que los costes y beneficios, tanto de los tratamientos farmacológicos como de las intervenciones psicológicas, no están tan claros19. Sin embargo, otros autores, aunque muestran su acuerdo con que las guías deben estar centradas en los usuarios, abogan por ser precavidos en este tema, pues aún no se cuenta con suficiente evidencia de que esta implicación mejore la calidad de la GPC8,20 y se necesitan más estudios de implantación de GPC que cuenten con una participación más extensa de usuarios en su elaboración y aporten evidencia al respecto en los próximos anos. Recientemente, se ha publicado un estudio que ha mostrado el impacto a4anos de la implicación de usuarios en la configuración de un servicio de salud mental noruego en las prácticas profesionales en cuanto a facilitación de información a usuarios y familiares, así como en su conocimiento sobre la participación y la implicación de usuarios. Estos resultados también evidencian que los cambios en los profesionales se produjeron a largo plazo, mientras que a corto plazo no se detectaron modificaciones, aspecto que tiene una importancia crucial a la hora de evaluar este tipo de estrategias21.
Tampoco hay consenso sobre cómo se debe implicar a los usuarios, aunque se han publicado algunos procedimientos y experiencias13. Algunas de las desventajas que podrían derivarse de la implicación de los usuarios en el desarrollo de la guía son que pueden resultar en guías muy individualizadas, ya que las preferencias varían de unos usuarios a otros, o que el escaso conocimiento de los usuarios sobre la terminología médica o conceptos como coste-efectividad también puede estar entorpeciendo los objetivos de la guía8.
Aunque hoy la mayoría de las GPC se desarrollan con la metodología GRADE, que incluye la participación de los pacientes en la valoración de la importancia clínica de los resultados22 y en la gradación de la fortaleza de las recomendaciones23, los estudios al respecto indican que los pacientes se sienten «incómodos» con la estructura formal de desarrollo de la GPC y que incluso los pacientes que adquieren competencia en estos aspectos pierden «credibilidad» en su condición de «verdaderos» pacientes24.
Con respecto al abordaje, las intervenciones de baja intensidad fueron poco referidas por los usuarios que participaron; en cambio, las recomendaciones acerca de las intervenciones de alta intensidad parecen ajustarse a la experiencia de la mayoría de los usuarios. Este enfoque se sitúa en el contexto del modelo de atención por pasos, el cual pretende ofrecer al usuario la intervención eficaz y menos intrusiva al problema que se presenta. Por lo tanto, esto requiere que se ofrezcan tratamientos de baja intensidad antes que otros que requieran mayor intervención del profesional sanitario25. Este modelo, cuyos principales objetivos son la desmedicalización y la des-psicologización, proviene del sistema sanitario británico y es de reciente incorporación en otros países como Espana, por lo que es esperable que intervenciones de este tipo no estén incorporadas en el sistema sanitario nacional español.
En cuanto a la accesibilidad de los profesionales sanitarios, la mayoría refirió cierto descontento y echar de menos una atención más rápida y ajustada a los momentos de agravamiento del trastorno. Otra queja de los pacientes hace referencia a los frecuentes cambios de los profesionales, y se resalta la importancia de la relación terapéutica. En un estudio cualitativo previo, se halló también que los propios pacientes resaltaron como uno de los elementos más útiles del tratamiento la relación terapéutica y señalaron el papel motivador y el apoyo que prestan los profesionales en el proceso terapéutico26. Este aspecto debe estar garantizado, sobre todo, por los sistemas organizativos de los servicios de salud, ya que su cumplimiento trasciende la labor del clínico.
Con respecto a la toma de decisiones compartidas, escasean este tipo de experiencias de los usuarios, sobre todo en lo que concierne a la oferta de intervenciones psicológicas. Estudios previos ponen de manifiesto también la preferencia de los usuarios a ser derivados a los servicios de salud mental y concretamente a psicólogos clínicos27 e intervenciones psicológicas28, así como la preferencia por las opciones con que los usuarios habían tenido experiencias previas29.La mayoría comenta que el abordaje inicial fue farmacológico. Algún usuario sí reconoció cierta tendencia de los profesionales de la salud a hacer al paciente partícipe de la toma de decisiones respecto a las opciones terapéuticas.
Todos los pacientes expresaron sentimientos de vergüenza sobre los síntomas y el consiguiente ocultamiento. El estigma que sufren estas personas se ha evidenciado en algunos estudios6. Intervenciones como la desdramatización, valorada como muy útil por muchos de los participantes del presente estudio, pueden contribuir a la disminución del ocultamiento y la vergüenza y, consecuentemente, a una mejora de sus relaciones interpersonales. Con respecto a las relaciones familiares, los participantes valoraron muy positivamente que los profesionales informaran a familiares allegados de sus dificultades. Estudios previos ponen de manifiesto también que las relaciones familiares mejoraron después de conocer la condición6.
La búsqueda de información en internet sobre el trastorno también fue una regla en este grupo de pacientes, lo que en muchas ocasiones responde a la necesidad de saber más al respecto. La mayoría de los pacientes, además, recibió una explicación a lo que le ocurría, aunque en diferentes términos, algunas más biologicistas y otras más conductuales. La adecuada psicoeducación del paciente sobre lo que le ocurre permite que este pueda generar estrategias de afrontamiento más ajustadas a la dificultad que tiene, lo cual genera un mayor empoderamiento de los pacientes.
La guía del NICE sobre TOC no vincula las recomendaciones con las preferencias y necesidades de los usuarios, pero extrae de los testimonios de algunos usuarios ciertas necesidades de estos. Se observa una alta concordancia entre las señaladas en la guía del NICE y las identificadas en el presente estudio. Concretamente, ambos grupos de usuarios confieren mucha importancia a la relación terapéutica que abogue por un clima de respeto y confianza hacia el paciente con TOC y el acceso a los tratamientos y a la toma de decisiones compartida. Los usuarios de la guía del NICE señalan además otros aspectos no mencionados por los participantes de este estudio, como son los grupos de autoayuda y las terapias de grupo específicas para el TOC, así como una mayor sensibilización de la población hacia el trastorno.
En cuanto a las limitaciones del estudio, cabe destacar que se realiza sobre una GPC ya existente, es decir, los usuarios no participaron en la concepción, la definición de áreas de incertidumbre, los objetivos, las recomendaciones, etc., sino que se ha limitado a contrastar las percepciones y vivencias de usuarios de servicios de salud frente a recomendaciones de una GPC. Otra limitación tiene que ver con el auto sesgo. De este modo, la decisión de participar podría haber estado influida por su satisfacción con el servicio sanitario y por la gravedad de los síntomas en el momento de solicitar su participación.
Conclusiones
Tener en cuenta la opinión de los usuarios en la organización de los servicios puede favorecer que los profesionales tengan en cuenta las recomendaciones. En el abordaje de un problema tan complejo como es el TOC, que las recomendaciones recojan las preferencias y necesidades de los usuarios podría mejorar la adherencia y, consecuentemente, la eficacia y la efectividad de las intervenciones. En este estudio se ha seleccionado la guía del NICE para conocer si las preferencias y experiencias de un grupo de usuarios de los servicios de salud mental se ajustan a las recomendaciones recogidas. Se observa una alta correspondencia entre las recomendaciones y las preferencias. Sin embargo, algunas experiencias relatadas no se corresponden con las recomendaciones y, por lo tanto, tampoco con sus preferencias, sobre todo en lo que concierne a la accesibilidad del profesional, la continuidad de este, la información que se da sobre el diagnóstico y la oferta de tratamiento psicológico.

















