Introducción
La adecuada formulación de una pregunta es parte fundamental del inicio del proceso de elaboración de una investigación. Permite que el investigador enfoque el problema e identifique las variables de estudio, la población de aplicación y los posibles desenlaces. La pregunta de investigación es el eje estructural del protocolo. Dirige el desarrollo del marco teórico, la hipótesis conceptual y los objetivos. Según su tipología, conduce a la selección del mejor diseño epidemiológico que responderá a ella1,2. A su vez, facilita la búsqueda de información científica3 a través de la especificación de términos de búsqueda4,5, que favorecerá el desarrollo del estado del arte y, en consecuencia, la identificación de vacíos en el conocimiento de interés para la comunidad científica.
En la práctica diaria es común encontrar dificultades para identificar los elementos de la pregunta y lograr una redacción que concuerde con la intención del investigador. Con el fin de ayudar a los investigadores en su trabajo, se han desarrollado estrategias que simplifican la formulación de preguntas de investigación6,9. Sin embargo, se han reportado dificultades en la priorización de las preguntas, tiempo insuficiente para elaborarlas y darles respuesta y ausencia de herramientas para realizar una búsqueda eficiente de la literatura10,11 Otro de los obstáculos identificados es que las estrategias para la formulación, como PICO12, son demasiado rígidas y no se ajustan a los diversos escenarios de investigación.
Los objetivos de investigación no se cumplen por errores en el planteamiento del problema y la formulación incompleta, imprecisa o confusa de la pregunta. Por este motivo, la información obtenida como resultado del proceso de investigación en ocasiones no brinda las respuestas esperadas a lo inicialmente planteado. El objetivo de este artículo es aportara médicos generales, especialistas y personal en entrenamiento algunos puntos clave que faciliten la formulación de preguntas de investigación, para lograr una redacción más eficiente y un inicio exitoso del proceso investigativo.
Definición
La pregunta de investigación es un interrogante estructurado que realiza el investigador sobre un tema de interés a partir de un problema que la comunidad científica no haya resuelto. Este problema puede definirse como una situación en que se encuentran resultados inválidos, controvertidos o insuficientes para la generación de conclusiones (vacío en el conocimiento) (13. Es importante diferenciarla de las preguntas clínicas, diseñadas para cruzar la frontera del conocimiento del individuo que las plantea, pero no la de la comunidad científica. La estrategia vigente para responder a este tipo de preguntas es la medicina basada en evidencias (MBE). Sin embargo, después de una búsqueda exhaustiva y el análisis crítico de la literatura, esa pregunta clínica puede ser el punto de partida para identificar un vacío en el conocimiento, lo que la transformaría en una pregunta de investigación.
Clasificación
Las preguntas de investigación se clasifican en tres categorías, según la intencionalidad, la finalidad y el contexto clínico14. La intencionalidad es lo que el investigador pretende con la pregunta que está formulando. Para esto tiene dos opciones fundamentales: puede describir un fenómeno de la naturaleza en un punto específico del tiempo y el espacio (descriptiva) o comparar intervenciones, técnicas o exposiciones para determinar su asociación con un desenlace (inferencial o analítica).
La finalidad de la pregunta es el resultado específico esperado por el investigador. Si se trata de la variabilidad de un aspecto clínico o epidemiológico, la pregunta es de tipo cuantitativo. En cambio, si el investigador espera obtener nuevas categorías o procesos asociados a un fenómeno, la pregunta será cualitativa.
El contexto clínico es el más utilizado en MBE y define el universo de las actividades clínicas en que la pregunta se encuentra inmersa. La práctica clínica incluye cuatro actividades básicas: la identificación de factores de riesgo (etiología, causalidad), la detección de enfermedades con base en el interrogatorio, examen físico y datos paraclínicos (diagnóstico), la prevención o el tratamiento (intervención) y la predicción de las consecuencias de dicha condición en el tiempo (pronóstico).
Estructura
Descriptivas
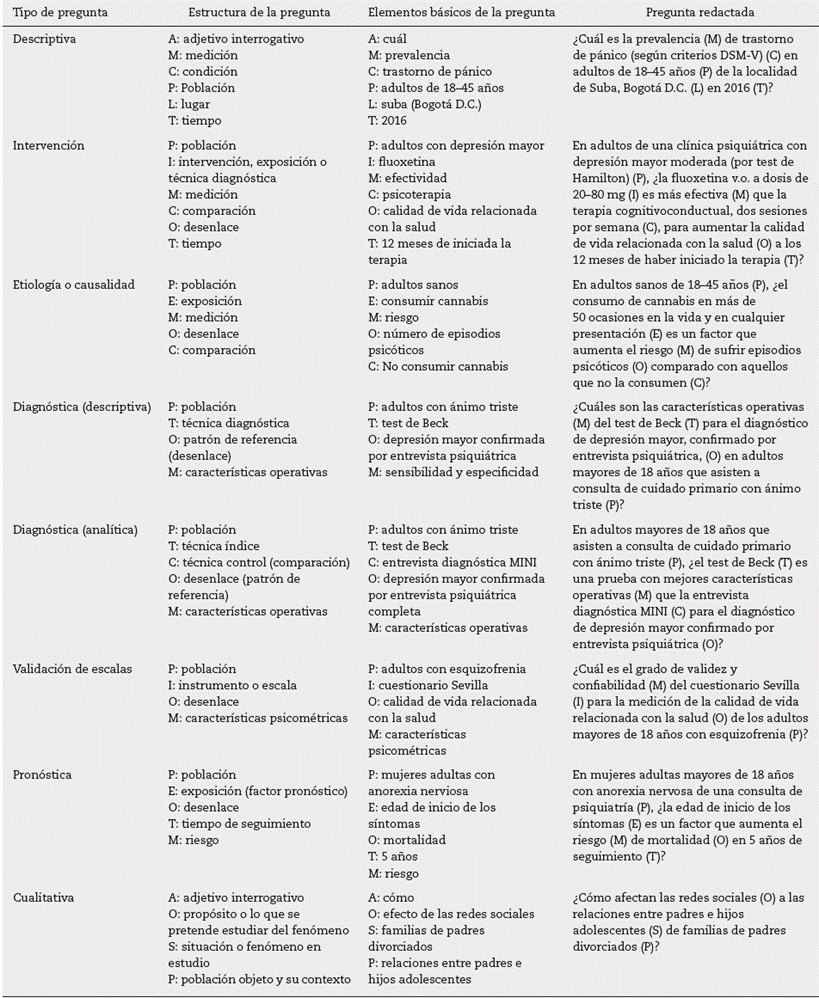
La estructura de las preguntas descriptivas incluye los siguientes elementos: un adjetivo interrogativo (cuál, cuánto, quién), la medición (prevalencia, incidencia), una condición (depresión, ansiedad), la población, el lugar y el momento14. Esto define a una población muy específica a la que se generalizarían los resultados. En esta estructura encajan preguntas sobre frecuencias como prevalencia e incidencia.
Inferenciales
La estrategia más utilizada en la práctica clínica para estructurar las preguntas de tipo inferencial es PICO12. Este formato incluye población (P); intervención, exposición o técnica diagnóstica (I, E o T respectivamente); comparación (C) y un desenlace (O, del inglés outcome). En el marco de MBE, en ocasiones se utiliza la T para establecer el tipo de estudio que mejor respondería a la pregunta clínica4, letra que para preguntas de investigación equivaldría al tiempo de seguimiento de la condición o el momento en que se espera que tenga efecto (PICOT) (12,15.
Una categoría que no está incluida en esta estrategia y evitaría la confusión en la redacción de la pregunta es la medición (M). El investigador debe determinar si quiere medir el efecto de una intervención, el riesgo de sufrir un desenlace por la presencia de un factor o las características operativas de una prueba diagnóstica.
A continuación, se consignan algunas pautas sobre preguntas cuantitativas en el contexto clínico que incluyen una estructura propuesta.
Etiología o causalidad
Estas preguntas tienen una connotación negativa. Aparecen cuando el investigador piensa en un factor que aumentará la probabilidad de sufrir una enfermedad o condición. Algunos ejemplos de factores de riesgo son: consumo de sustancias psicoactivas, tabaco o licor; sedentarismo y ruido.
La población en este escenario son personas «sanas» o que no padecen la enfermedad en cuestión. La exposición es el factor de riesgo en estudio, y la comparación es la ausencia de ese factor. El desenlace es la presencia de la enfermedad. Aquí es importante agregar la medición (M) para lograr la adecuada redacción de la pregunta. Para las preguntas de etiología o causalidad, lo que se quiere medir es el riesgo. Según la hipótesis sustantiva que desarrolle a partir del marco teórico, el investigador puede agregar, más adelante, el tiempo esperado para que la exposición tenga efecto y produzca el desenlace, es decir, el tiempo mínimo que dará seguimiento a los pacientes. Este punto es importante porque el riesgo no tiene sentido sin una medida de tiempo que lo acompañe (ejemplo 1).
Diagnóstico
Las preguntas de exactitud diagnóstica son particularmente difíciles de formular. Contra lo que se piensa, suelen tener una estructura de tipo descriptiva. El objetivo de estas preguntas es determinar la capacidad de una prueba para discernir correctamente si un paciente sufre o no una enfermedad según el resultado de un estándar de oro. La confusión tiene como origen que: a) hay una comparación implícita con un patrón de oro (o de referencia) que confirma la enfermedad que se quiere diagnosticar, por lo cual se las consideraría analíticas, cuando no es el caso, y b) se cree erróneamente que las características operativas de la técnica que se pone a prueba se generalizan más allá de la población a la que se aplicó, es decir, hacen parte intrínseca de la prueba en cualquier contexto poblacional16,17. Sin embargo, las preguntas de diagnóstico puramente analíticas entran en el panorama clínico cuando se comparan dos técnicas para determinar cuál tiene las mejores características operativas, mediante la confirmación de la enfermedad con un estándar de oro.
La población (P) en las preguntas de exactitud diagnóstica son sujetos con sospecha de alguna condición. Aquí no corresponde una intervención de la cual se quiera obtener un efecto, aunque es un tema controvertido18,19. Lo que se desea evaluar en estas preguntas es la prueba índice, por lo cual la comparación (C) sería otra técnica (control). El desenlace, como es común en la actividad clínica, es la enfermedad, que debe estar confirmada (ojalá) por la mejor prueba que existe (patrón de oro) (20. Lo que se quiere medir (M) es las características operativas (exactitud diagnóstica) de la prueba: sensibilidad, especificidad, razones de verosimilitud o el área bajo la curva. Es importante resaltar que, tanto en las preguntas diagnósticas inferenciales como en las descriptivas, el desenlace (O) es la enfermedad confirmada por un patrón de oro21.
En resumen, para la evaluación de pruebas diagnósticas, se pueden realizar preguntas descriptivas o analíticas. Si lo que se busca es describir las características de la prueba cuando la enfermedad se confirma con un estándar de referencia, la pregunta será descriptiva. Si lo que se busca es evaluar qué prueba tiene mejor rendimiento (índice frente a control), la estructura deberá ser analítica.
Tal como se sugirió previamente, la redacción de preguntas diagnósticas en las cuales no se realiza una comparación explícita se acopla más con la estructura de una pregunta descriptiva que con la de una analítica (ejemplos 2 y 3).
Existe también una circunstancia en la que el investigador quiere determinar la reproducibilidad de las pruebas, es decir, qué tan comparables son las dos técnicas o su interpretación. El propósito es cuantificar el grado de acuerdo entre dos o más evaluadores o pruebas (concordancia) para determinar si son intercambiables. La concordancia se clasifica en conformidad y consistencia22. Si los resultados de una técnica se comparan con los de un patrón de oro, se habla de conformidad. Por el contrario, si ninguna de las dos pruebas se considera el estándar diagnóstico, se habla de consistencia.
En una situación en que aparece una pregunta de conformidad, es recomendable convertirla, en lo posible, en una de exactitud diagnóstica22. Esto conduce a diseños que proveerán información más completa sobre el rendimiento diagnóstico y las circunstancias en que se debe solicitar la prueba.
Otra situación, que rara vez se presenta en la clínica pero sí en el ámbito de investigación, es la necesidad de determinar las características psicométricas de un instrumento de medición para establecer su validez y confiabilidad. Generalmente se trata de escalas que esperan cuantificar un concepto abstracto (constructo) como la calidad de vida, el estado de ánimo o la espiritualidad. Este tipo de escenarios no aparecen en la práctica clínica porque están un paso atrás. Es decir, el clínico ya utiliza escalas que han sido validadas hasta cierto punto y centra su interés en sus características operativas (exactitud diagnóstica), más que en sus características psicométricas.
En este escenario de «validación», el objetivo es establecer si los ítem que constituyen una escala miden adecuadamente el constructo propuesto. Esto puede darse en dos situaciones: la creación de una nueva escala o su adaptación a un ámbito cultural diferente. Por lo tanto, lo que el investigador espera hallar es la confiabilidad o reproducibilidad (consistencia interna, confiabilidad entre evaluadores y prueba-reprueba), validez, sensibilidad al cambio y utilidad clínica23. La estructura de estas preguntas asume una configuración descriptiva como las de exactitud diagnóstica sin comparación explícita. Para la población, el investigador debe tener claro si la escala se utilizará en la población general o en aquellos con una condición específica. La técnica que se pondrá a prueba será la escala o instrumento de medición. Estas preguntas, en general, no tienen una comparación explícita. El desenlace es el constructo que se espera medir (ejemplo 4).
Intervención
Las preguntas de intervención en MBE son típicamente analíticas. El objetivo de una intervención es lograr un efecto sobre una condición para mejorar desenlaces importantes para el personal de salud o el paciente (lo ideal). Estas intervenciones no son necesariamente de tipo farmacológico, pueden ser también educativas o preventivas. Incluso, y como se insinuó previamente, pueden ser de tipo diagnóstico. Aunque la técnica diagnóstica per se no va a producir un efecto en la condición, su inclusión en una estrategia diagnóstica sí puede cambiar el tipo de intervención y, a su vez, la frecuencia de desenlaces. Esto resulta en mejores decisiones clínicas futuras24).
Para preguntas de intervención, serán la población personas con una enfermedad o condición. La intervención será un tratamiento farmacológico o educativo o una estrategia diagnóstica. La comparación es otra intervención contra la que se quiera comparar: placebo, manejo habitual, tratamiento activo, simulación o ninguna intervención. El desenlace es la presentación de eventos relacionados con la enfermedad, como morbimortalidad o calidad de vida relacionada con salud. La medida que se espera obtener es un efecto, que se traduce en términos técnicos en eficacia (condiciones ideales) o efectividad (condiciones reales). El tiempo al momento en que se espera que la intervención tenga efecto también se debe incluir en la pregunta (ejemplo 5).
Existen situaciones en que la intervención no tiene una comparación explícita con un control, sino entre un antes y un después. Esto produce un reto particular en la redacción de la pregunta porque lo que se compara no son las intervenciones, sino el desenlace. El desenlace da cuenta de un cambio tácito entre un momento previo a la intervención y otro posterior. Aunque la estructura de la pregunta no presenta una comparación en la C, no deja de ser un escenario de tipo analítico (ejemplo 6).
Pronóstico
Las preguntas de pronóstico son difíciles de puntualizar porque este, de alguna manera, está asociado con las demás tipologías. Por ejemplo, un factor de riesgo de cierta enfermedad podría ser, a su vez, factor pronóstico de otra; algunas pruebas diagnósticas tienen capacidad pronóstica y el tratamiento tiene como objetivo cambiar el pronóstico del paciente que sufre una condición.
Dado que el pronóstico está presente en buena parte del ejercicio médico, es un error frecuente confundir este tipo de preguntas con las de otra tipología, especialmente con las de intervención. El investigador no va a aplicar el factor pronóstico (o marcador), sino que es una característica innata al sujeto de investigación. Servirá para identificar a qué grupo de personas con una condición le irá mejor o peor en el futuro.
El ejercicio de identificación de las preguntas de pronóstico requiere la presencia de ciertos elementos: la población son personas que padecen una condición, la exposición no necesariamente tiene que ser causal o con una connotación negativa, y el tiempo hasta el desenlace debe estar claramente establecido. Este tipo de preguntas son de tipo analítico en la mayoría de las ocasiones, aunque la comparación no es explícita. Si el factor pronóstico es una variable categórica, la comparación (C) es, en general, la ausencia del factor. En ocasiones, para variables cuantitativas el punto de corte no se conoce hasta la finalización del análisis de datos. Por lo tanto, no sería sensato presentar una comparación al inicio. Los desenlaces de la pregunta son «duros», muy importantes para el paciente, por ejemplo: recaída, mortalidad, supervivencia o algún evento objetivo que está en relación con el tiempo. Lo que se espera medir (M) es el riesgo o el valor pronóstico (ejemplo 7).
Preguntas cualitativas
La investigación cualitativa tiene como objetivo encontrar significados, interpretaciones o explicaciones de un fenómeno que no es pertinente cuantificar25. Son más comunes en las ciencias humanas como la antropología y la sociología, aunque con el tiempo aparecen con mayor frecuencia en la salud pública y la psiquiatría, en las ciencias de la salud. Las finalidades de los estudios cualitativos son el desarrollo de hipótesis que puedan ser la base de futuros estudios, modelos teóricos que faciliten la comprensión de los significados que las personas o poblaciones dan a fenómenos humanos o sociales complejos26 o incluso de involucrarse en acciones sociales sobre dichos fenómenos27.
Las preguntas cualitativas no se ajustan a la estrategia PICO y tienen una conformación amplia y flexible. Cuando el investigador propone una pregunta central, puede empezar con los interrogantes «cuál», «cómo» y «qué», más que «por qué»27 .En ellas se identifican tres componentes: el fenómeno o la situación central que se desea estudiar (S), lo que se piensa conocer sobre ese fenómeno o propósito del estudio (O) y la población objeto y su contexto (P) (28 (ejemplo 8).
Discusión
Este artículo propone una guía para estudiantes o investigadores que se encuentran en formación para la formulación de preguntas de investigación. Su objetivo es ayudar al enfoque de un problema clínico, las variables involucradas y los desenlaces que puedan presentarse. Aborda las limitaciones propias de la estrategia PICO para situaciones específicas de la práctica clínica y propone el ítem de medición para evitar la confusión en su estructuración (tabla 1). Además, presenta un mapa conceptual que complementa lo expuesto en el texto (material suplementario).
Las recomendaciones propuestas aquí son un punto de partida para quienes no cuentan con la experiencia para elaborar esta sección del protocolo. La pregunta final tiene que estar sustentada en un planteamiento firme del problema, que dé cuenta de la magnitud, las causas, las posibles soluciones y las preguntas sin responder29. No todas las preguntas de investigación son de interés para una comunidad, aunque su formulación sea correcta. Identificar si es factible, interesante, novedosa, ética y relevante (criterios FINER) (30 permite establecer la viabilidad y el impacto esperado del problema. Asimismo el refinamiento de la pregunta es un proceso dinámico que permite modificaciones en la estructuración y la especificación en el desarrollo del protocolo. Con práctica, el personal en formación en investigación creará su propio estilo de redacción, conservando siempre las características de una pregunta bien formulada.