Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista de la Facultad de Medicina
Print version ISSN 0120-0011
rev.fac.med. vol.54 no.2 Bogotá June 2006
LA OPINIÓN DEL EXPERTO
Oscar Ernesto Amarís Peña1
1.Médico Internista,Cardiólogo, Profesor Asociado,Facultad de Medicina,Universidad Nacional de Colombia, Bogotá.
Correspondencia: oeamarisp@unal.edu.co
Resumen
La insuficiencia cardíaca es una de las principales causas de muerte cardiovascular y se presenta como consecuencia, en más del 70 por ciento de los casos, de las dos enfermedades cardiovasculares de mayor prevalencia: la hipertensión arterial y la enfermedad coronaria.
La disnea y el edema en los miembros inferiores son los dos criterios más usados para el diagnóstico de insuficiencia cardíaca congestiva y estos son, justamente, las principales manifestaciones de los pacientes con Cor Pulmonale. Este documento propone algunos criterios para el diagnóstico diferencial de las dos entidades.
Palabras clave: insuficiencia cardíaca congestiva, hipertensión, enfermedad cardiopulmonar.
Summary
Heart failure is one of the most important causes of cardiovascular death, as consequence of arterial hypertension or coronary heart disease.
Dyspnea and legs edema are the commonest symptoms of congestive heart failure, but there are important symptoms in Cor Pulmonale, too. This paper propose some distinctive clues to differential diagnosis
Key words: heart failure, congestive, hypertension, pulmonary heart disease.
Introducción
La insuficiencia cardíaca (ICC) es una de las principales causas de muerte cardiovascular y es consecuencia en más del 70 por ciento de las dos enfermedades cardiovasculares más prevalentes: la hipertensión arterial (HTA) y la enfermedad coronaria (EC) (1-3). Sin embargo en América Latina otra causa frecuente son las enfermedades valvulares, que llegan hasta estado terminal por diversos motivos y explican aproximadamente 25-30 por ciento de los casos de ICC (3,4).
Como se describirá más adelante, la disnea y el edema en miembros inferiores son los dos criterios más usados en el diagnóstico de ICC y estos justamente son las principales manifestación del paciente con Cor Pulmonale. Además de las causas tradicionales de EPOC: enfisema y bronquitis crónica asociadas con frecuencia a tabaquismo; otra patología frecuentemente observada en nuestros pacientes campesinos es el daño pulmonar por humo de leña.
Definiciones
Desde 1980 las asociaciones americanas de cardiología (AHA y ACC) se han reunido periódicamente para acordar criterios en el diagnóstico, evaluación y tratamiento de la ICC, que ha tenido varias definiciones. Según el último consenso (Dic 2001) "se trata de un síndrome complejo debido a una alteración estructural o funcional del corazón que incapacita al ventrículo en su llenado o capacidad de eyección" (1). Es importante anotar que respecto al consenso anterior se retira una parte de la definición en la que se inculpaba directamente al ventrículo como residente único del daño; Braunwald define este compromiso como "falla miocárdica" (5).
Hace 40 años la Organización Mundial de la Salud definió "Cor Pulmonale" como "la hipertrofia del ventrículo derecho resultante de una enfermedad que afecta la función o la estructura del pulmón", sin embargo como finalmente es la hipertensión pulmonar (HTP) la causa de esta hipertrofia, casi exclusivamente por alteración en la función respiratoria o hipoxemia crónica en 1998 el comité de expertos modificó la definición incluyendo estas anotaciones (6). Sin embargo aún continúan publicándose revisiones y trabajos con hipertensión pulmonar primaria o vascular como causa de Cor Pulmonale (7).
Por otro lado se define hipertensión pulmonar como un valor de presión media en la arteria pulmonar (PAPMedia) mayor a 25 mmHg, valor que aún sin patología identificable es mayor
al nivel de Bogotá (25 y 28 mmHg) y que actualmente se considera como "hipertensión pulmonar de grandes alturas" (6,7).
Fisiopatología
Falla ventricular izquierda (ICC)
La ICC es dos veces más frecuente en individuos con HTA y cinco veces más frecuente en pacientes con cardiopatía isquémica (3,8). Sin embargo en pacientes hipertensos estado II la incidencia es cinco veces mayor y si hay hipertrofia ventricular izquierda aumenta a 17 veces (9). Es necesaria para el desarrollo de ICC la presencia de disfunción ventricular izquierda, pero no es el único factor. En proporción directa al proceso de deterioro de la función sistólica se desarrollan mecanismos compensadores para mantener un estado funcional normal o casi normal.
Estos mecanismos incluyen la activación temprana del sistema nervioso simpático, retención de sodio y agua, activación de sustancias vasodilatadores como los péptidos natriuréticos, las prostaglandinas I2 y E2, y el óxido nítrico (NO), pero el paso de asintomático a sintomático ocurre cuando hay mayor activación neuroendocrina (especialmente norepinefrina y angiotensina II) y el sistema de citoquinas (factor de necrosis tumoral y endotelina). El efecto benéfico en la evolución de la enfermedad del uso de inhibidores de enzima convertidora de angiotensina como enalapril y de ß bloqueadores como metoprolol o carvedilol, adicional a la falta de modificación del curso de deterioro o en algunos casos empeoramiento del pronóstico con medicamentos inotrópicos positivos, refuerzan este concepto (10).
Las alteraciones hemodinámicas se acompañan también de cambios biomoleculares como disminución de la expresión genética de la cadena pesada de a miosina y aumento de la expresión de a miosina, pérdida progresiva de miofilamentos, alteraciones en las proteínas del citoesqueleto, alteraciones del acoplamiento excitación-contracción. Estos cambios se acompañan de un proceso acelerado de apoptosis. Parte de esta disfunción contráctil es reversible con ß bloqueadores, aunque su mecanismo exacto no se conoce completamente (10).
Cor pulmonale
Las tres causas más frecuentes de disfunción del ventrículo derecho son: infarto del ventrículo derecho como extensión de un IAM inferior y posterior, sobrecarga de volumen como en el caso de comunicación interventricular y menos frecuentemente por comunicación interauricular, y por HTP (cor pulmonale propiamente dicho) (11).
Las etiologías del Cor Pulmonale son tres principalmente: enfermedad pulmonar obstructiva crónica (EPOC), enfermedad pulmonar restrictiva e insuficiencia respiratoria de origen central.(Tabla 1).

Según la literatura, la HTP asociada a hipoxemia (EPOC y EPID) es leve y la dilatación del ventrículo derecho no guarda directa relación con el pronóstico, pues este depende más de la mecánica pulmonar, esto es: flujo espiratorio del primer segundo (FEV1) y a la hipoxemia en sí. En las enfermedades vasculares pulmonares se produce una HTP severa y la presencia de cor pulmonale ensombrece el pronóstico; son por tanto, fisiopatologías diferentes, con pronóstico diferente y tratamientos diferentes. En las tablas 1 y 2 se exponen las etiologías de HTP y las causas de Cor Pulmonale.(Tabla 2).

La estructura del ventrículo derecho permite el manejo de volumen a presión baja, al aumentar la presión pulmonar el ventrículo se remodela hipertrofiándose, este es el primer cambio estructural del Cor Pulmonale. La sobrecarga de presión lleva a la falla congestiva, sin aclararse aún una verdadera disfunción sistólica del ventrículo derecho, pues al disminuir la HTP mejoran los signos de congestión: edema en miembros inferiores, congestión hepática, ingurgitación yugular, etc. Es claro que al alterarse la bomba pulmonar, el retorno venoso al corazón derecho se deteriora, produciéndose congestión periférica. Sin embargo también hay activación del sistema renina-angiotensina-aldosterona que contribuye a la retención hidrosalina (12).
La hipoxia causa vasoconstricción pulmonar con remodelación de los vasos pulmonares y engrosamiento de los mismos, adicionalmente reducción de la síntesis y liberación de óxido nítrico (No) por el endotelio y aumento de péptidos vasoconstrictores como endotelina 1 (13).
Criterios diagnósticos
Clínica
En cuanto a la insuficiencia cardíaca (ICC) la manifestación cardinal es la presencia de fatiga y disnea, lo cual produce limitación al ejercicio y retención de líquidos que conduce a edema pulmonar y periférico. La estratificación de la disnea se debe realizar según los criterios de la asociación de Nueva York (NYAClass) que hace referencia al ejercicio, siendo clase cuatro el paciente que hace disnea con el aseo personal, clase tres con menos del ejercicio cotidiano o caminar en plano, clase dos con el ejercicio cotidiano o subir dos pisos y clase uno en la que aparece la disnea con ejercicio fuerte, este estado es de evaluación individual pues depende del entrenamiento del individuo (5).
Pero, aún se utilizan los criterios de Framingham para el diagnóstico de insuficiencia cardíaca (ICC) en la que se necesita un criterio mayor y dos menores o dos mayores (Tabla 3). Se puede observar la confusión de signos y síntomas que comparten la ICC y el Cor Pulmonale, por ejemplo la presencia de ingurgitación yugular, disnea, estertores, aumento de presión venosa, edema de miembros, tos nocturna, aún reflujo hepatoyugular y hepatomegalia. Con frecuencia se confunde la disnea paroxística que no necesariamente es nocturna con la pseudodisnea paroxística esta sí nocturna puesto que su causa es broncoespasmo en la madrugada (5).

Más recientemente se ha propuesto una estratificación de la insuficiencias cardíaca (ICC) en la que participan los estados patológicos que llevan a la falla y tiene como principal objetivo alertar al clínico sobre estos estados mórbidos muy corrientes que pueden conducir a ICC. (11)(Tabla 4)
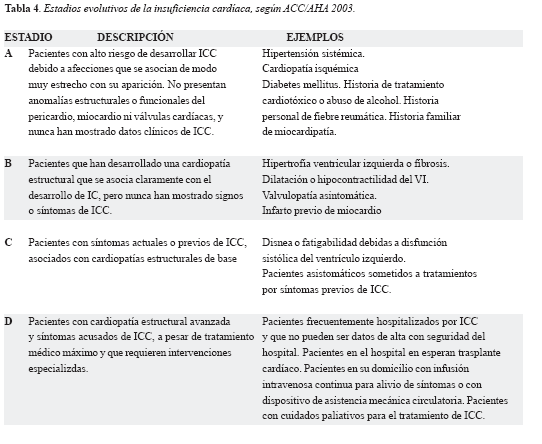
Respecto a la clínica del paciente con Cor Pulmonale se entiende como la aparición de edema en miembros inferiores más insuficiencia respiratoria crónica (6,7).
Causas y factores de riesgo
En nuestro medio la hipertensión arterial (HTA) y la enfermedad coronaria (EC) comparten porcentaje etiológico de la insuficiencia cardíaca (ICC), seguida por la enfermedad valvular terminal y la enfermedad de Chagas. Es llamativo como hasta hace pocos años las dos primeras causas eran comunes también en países tecnológicamente más desarrollados, pero en los últimos 10 años la enfermedad coronaria (EC) se convirtió en la primera causa no sólo por el aumento en el diagnóstico y manejo más temprano del infarto agudo del miocardio y la EC crónica que a largo plazo termina en ICC, sino también por un mejor control de la HTA. Probablemente en el control de este último factor es donde se está fallando más, quizá por falta de una mayor concientización tanto de pacientes y población general como del mismo personal médico a todos los niveles, sin descuidar, claro, el uso de medicamentos cuya vida media sérica es muy baja y elección de administración inapropiada, controles médicos prolongados; estos últimos influ enciados por nuestro actual sistema de seguridad en salud.
No se ha subrayado suficientemente el problema de salud pública que significa la hipertensión arterial (HTA), pues se estima que alrededor del 26-30 por ciento de la población adulta la padece, lo que quiere decir aproximadamente 8-9 millones de pacientes adultos con HTA candidatos a padecer ICC y EC.
La mortalidad por ICC es elevada, aún con tratamiento adecuado, se estima alrededor del 60 por ciento a los cinco años, siendo un poco mayor en el hombre. No conocemos con certeza el pronóstico de la disfunción diastólica, creemos que es la fase inicial de una disfunción sistólica, solo requiere de tiempo.
En cuanto al Cor Pulmonale, además de sus causas vasculares, sus etiologías más frecuentes y reconocidas internacionalmente son las mismas del EPOC, sin embargo debe anotarse que excepto en publicaciones latinoamericanas, poco se escribe respecto a la neumopatía por humo de leña, cuya prevalencia como causa de Cor Pulmonale podría explicar entre 30-40 por ciento de los casos. Como en el caso de la insuficiencia cardíaca (ICC), también los factores etiológicos se entremezclan, así la neumopatía por humo de leña puede estar acompañada de tabaquismo y enfermedad arterial pulmonar hipertensiva por las alturas (como frecuentemente sucede en nuestra población campesina inmigrante).
Hemos identificado los factores que influencian el pronóstico del paciente con EPOC, pero no es tan claro en el caso del Cor Pulmonale y ante el pronóstico sombrío de la ICC, si sería muy importante hacer la diferenciación entre estos dos síndromes y conocer más detalladamente, por otro lado, el pronóstico del Cor Pulmonale.
Electrocardiograma
Aunque no hay cambios específicos de insuficiencia cardíaca (ICC), se dice que no existe ICC con electrocardiograma (EKG) normal, valor predictivo negativo de 0.99. Los cambios están más relacionados con la patología que llevó al paciente a ICC como presencia de ondas de necrosis ventricular en EC (onda Q en EKG). La hipertrofia ventricular izquierda se evalua mejor por los criterios de la OMS (criterios de Perugia) (14).
Se les ha encontrado una sensibilidad de 39 por ciento para hombres y 29 por ciento para mujeres y especificidad de 94 por ciento para hombres y 93 por ciento para mujeres. Incluyen uno de tres hallazgos:
1. Sumatoria de SV3 + AVL mayor de 2.4 mV en hombres o 2 mV en mujeres (Puntaje de Cornell modificado).
2. Típico patrón de sobrecarga con depresión del punto J y onda T invertida asimétrica en V5 y V6.
3. Puntaje de Romhilt-Estes mayor de 5, este incluye:
a. Amplitud de QRS (3), este es el índice de Sokolow-Lyon (suma de SV1 + RV5/6 ³ 3.5 mV)
b. Patrón de sobrecarga ST-T en V5 ó V6 (3)
c. Crecimiento auricular izquierdo (3)
d. Eje eléctrico a la izquierda mayor de - 30° (2)
e. Duración del QRS mayor a 90 mseg (1)
f. Deflexión intrinsecoide del QRS mayor de 50 mseg en V5/6 (1).
La positividad de los criterios de Perugia se ha encontrado relacionada con aumento del riesgo de mortalidad cardiovascular en cuatro veces (14,15).
Rx de tórax
El índice cardiotorácico mayor de 0.6 tiene implicaciones de mal pronóstico, pero la Rx de tórax es pobremente específica en determinar el origen del insuficiencia cardíaca (ICC).
Permite determinar la presencia de edema pulmonar, que es especialmente útil en la descompensación de ICC o en casos agudos. La presencia de infección es frecuentemente la causa de descompensación y una neumonía puede ser la responsable. La presencia de una silueta cardíaca normal no descarta la posibilidad de ICC, pues usualmente en la disfunción diastólica aún no hay dilatación ventricular izquierda (1,5,16).
Ecocardiograma
Es el examen de elección (estándar de oro), permite evaluar con gran fidelidad la función sistólica global y la función diastólica. Las alteraciones en la contractilidad segmentaria sugieren un origen isquémico de la insuficiencia cardíaca (ICC). La hipertrofia concéntrica se relaciona con cardiopatía hipertensiva. Determina insuficiencias valvulares como patología de base.
Los grandes estudios han permitido evidenciar que al menos 40 por ciento de los pacientes con insuficiencia cardíaca (ICC) tienen una función sistólica normal o casi normal, esto es fracción de eyección mayor a 40-45 por ciento y que sus síntomas se relacionan más con disfunción diastólica, sin embargo hay que anotar que los pacientes mayores de 60 años pueden tener disfunción diastólica sin una patología cardiovascular definida (5,17,18).
En cuanto a la utilidad del ecocardiograma en Cor Pulmonale, en primera instancia es para determinar si concomitantemente hay patologías del ventrículo derecho, especialmente disfunción sistólica o secuelas de enfermedad coronaria (EC), por otro lado permite estimar la presión sistólica del ventrículo derecho y por deducción la presión arterial pulmonar sistólica (PAPS), sin embargo el atrapamiento aéreo frecuente en estos pacientes limita la calidad del estudio y un cálculo más preciso. En grandes dilataciones ventriculares derechas o en hipertensión pulmonar moderada a severa, aparece el movimiento paradójico del septum, lo que significa que el septum en sístole se contrae tardíamente, incluso llegando a invertir su motilidad hacia el ventrículo izquierdo comprometiendo su eyección y su llenado, fenómeno denominado "Interrelación de Ventrículos", muy interesante en pacientes de cuidado crítico, pues obliga a un uso más racional y cuidadoso de inotrópicos (6,11-13,17,19).
Péptidos natriuréticos
El péptido natriurético tipo B (BNP), producido especialmente por el ventrículo izquierdo (pero también por el derecho), se puede determinar en sangre, es de relativo bajo costo y que tiene una excelente sensibilidad 90 por ciento con especificidad de 100 por ciento, sin embargo no conocemos datos en Cor Pulmonale. Su mayor utilidad estaría en la evaluación de pacientes con disnea en quienes sospechamos que presenten ICC, adicionalmente la determinación del BNP puede detectar disfunción ventricular izquierda (VI) asintomática, tanto sistólica como diastólica, es útil para el pronóstico y como guía para el tratamiento de la (ICC) (1,2,5,9).
Otros estudios
La ventriculografía isotópica con Tc99 es un examen poco invasivo (sólo se inyecta en una vena el radiotrazador) y permite cuantificar con mayor exactitud la fracción de eyección (FEy) del VI y en algunas ocasiones del ventrículo derecho, y mejor aún, la FEy segmentaria como evaluación de suficiencia en el riego coronario. El mayor inconveniente es que no evalúa la morfología ventricular ni otras estructuras evaluables con el ecocardiograma, se reserva especialmente para pacientes con mala ventana ecoacústica.
El ecocardiograma transesofágico tiene especial indicación, justamente cuando la ventana ecoacústica es deficiente (muchos pacientes obesos o con atropamiento aéreo), quizá es la alternativa más usada cuando no se logra realizar un ecocardiograma transtorácico satisfactorio. Se obvia la distorsión que produce el aire en el pulmón y la definición de la imagen evaluada es mejor.
La angiografía coronaria con ventriculograma se reserva para los pacientes con alta sospecha de enfermedad coronaria como causa de ICC. Como ventaja adicional está la posibilidad de mejorar el flujo coronario con angioplastia y colocación de stent en caso de una anatomía coronaria favorable.
La prueba de esfuerzo cardiorespiratoria es un examen relativamente sencillo, el cual no ha tenido un despliegue adecuado en su uso. Permite evaluar la clase funcional del paciente más objetivamente y guarda relación directa con su pronóstico; adicionalmente permite cuantificar el consumo de oxígeno con mayor exactitud. La mejoría funcional del paciente guarda estrecha relación con este parámetro (1,11).
Tratamiento
En los últimos 25 años, el tratamiento de la insuficiencia cardíaca (ICC) ha tenido desde el punto de vista farmacológico, tres aportes muy importantes: primero la evidencia de utilidad de los ß-bloqueadores, aunque tan solo en los últimos 10 años tienen recomendación de tipo 1, luego los inhibidores de enzima convertidora de angiotensina (iECA) y más recientemente la espironolactona especialmente para aquellos pacientes que se encuentran en clase funcional III o IV (1).
El uso de inotrópicos adrenérgicos aumenta la mortalidad y tan solo un pequeño beneficio sintomático (1). Por otro lado el tratamiento del Cor Pulmonale es en esencia aliviar la hipertensión pulmonar principalmente con oxígeno suplementario ya que se asocia frecuentemente a hipoxemia, más recientemente con el uso de sildenafil, epoprostenol y bosendán, todos con indicación tipo I y nivel de evidencia A (9,10). Otras medidas como broncodilatadores y teofilina, contribuyen también en el tratamiento.
Como se ve, los medicamentos de una y otra presentación del síndrome, están frecuentemente en contraposición, ya que el ß-bloqueador puede agravar el broncoespasmo del paciente con cor pulmonale y los ß-miméticos aumentan la mortalidad del paciente con insuficiencia cardíaca sistólica (19-21).
Conclusión
Nuestra población tiene una alta prevalencia de hipertensión pulmonar y dilatación del ventrículo derecho lo que sugeriría una presentación de síndrome de falla cardíaca más como un Cor Pulmonale que disfunción VI, pero por la alta prevalencia de HTA con frecuencia coexisten ambas patologías.
El médico clínico debe estar atento a la presentación del cuadro clínico, los antecedentes y factores de riesgo y a los hallazgos semiológicos para no aventurarse a un manejo médico sin un ecocardiograma, que de hecho es el examen estándar de oro para su diagnóstico definitivo.
Deberá implementarse más la determinación de péptido natriurético tipo B (BNP) para la evaluación inicial del paciente con disnea y aclarar su utilidad en el paciente con Cor Pulmonarle.
Referencias
1. Task Force for the Diagnosis and Treatment of Chronic Heart Failure, European Society of Cardiology: Guidelines for the diagnosis and treatment of chronic heart failure. European Heart Journal 2001; 22; 1527–1560 [ Links ]
2. Adams K, Fonarow G, Emerman C. Characteristics and outcomes of patients hospitalized for heart failure in the United States: Rationale, design, and preliminary observations from the first 100,000 cases in the Acute Decompensated Heart Failure National Registry (ADHERE). Am Heart J 2005;149:209-16. [ Links ]
3. Rodríguez F, Banegas JR, Guayar P. Epidemiología de la Insuficiencia Cardíaca. Rev Esp Cardiol. 2004; 57: 167 [ Links ]
4. Macín S, Perna E, Címbaro JP. Características clinico-evolutivas en la insuficiencia cardíaca descompensada con disfunción sistólica y función sistólica preservada. Rev Esp Cardiol 2004;57:45-52 [ Links ]
5. Braunwald E, Colucci W,.Grossman W eds. Clinical aspects of heart failure. En Braunwald Herat Disease 5 Ed 1997: pp 445-470 [ Links ]
6. Weitzenblum E. Chronic Cor Pulmonale. Heart 2003;89:225–230 [ Links ]
7. Lehrman S, Romano P, Friisman W. Primary Pulmonary Hypertension and Cor Pulmonale. Cardiology in Review, 2002;10, 265–278 [ Links ]
8. Boscha X, Alfonso F y Bermejo J. Avances en la evaluación diagnóstica y terapéutica de la insuficiencia cardíaca. Del tratamiento tónico-deplectivo al trasplante celular y la regeneración miocárdica. Rev Esp Cardiol 2004;57:161-2. [ Links ]
9. Segovia J, Pulpón LA, Pereira R. Etiología y evaluación diagnóstica en la insuficiencia cardíaca. Rev Esp Cardiol. 2004; 57: 250-54 [ Links ]
10. Mann DL. Mechanisms and Models in Heart Failure A Combinatorial Approach. Circulation. 1999;100:999-1008. [ Links ]
11. Sandoval J. Insuficiencia ventricular derecha en la hipertensión arterial pulmonar. Consideraciones fisiopatológicas. Arch Cardiol Mex: 2001; 71: S164-7 [ Links ]
12. Barnard D, Alpert JS. Right ventricular function in health and disease. Curr Probl Cardiol 1987; 12: 417-449 [ Links ]
13. Global Strategy for the diagnosis, management, and prevention of chronic obstructive pulmonary disease. Update 2003 (GOLD). http://www.goldcopd.com [ Links ]
14. Ashley E, Raxwal V, Froelicher V. The Prevalence and Prognostic Significance of Electrocardiographic Abnormalities. Curr Probl Cardiol, 2000;25:1-72. [ Links ]
15. Verdecchia P, Schillaci G, Borgioni C, et al. Prognostic value of a new electrocardiographic method for diagnosis of left ventricular hypertrophy in essential hypertension. J Am Coll Cardiol 1998;31:383-90. [ Links ]
16. Redfield M. Heart Failure - An epidemia of uncertain proportions. N Engl J Med 2002, 347: 1442 [ Links ]
17. Dhir M, Nagueh S. Echocardiography and prognosis of heart failure. Current Opinion in Cardiology 2002, 17:253–256 [ Links ]
18. Anguita M, Ojeda S. Diagnóstico y tratamiento de la insuficiencia cardíaca diastólica. Rev Esp Cardiol. 2004; 57: 570-5 [ Links ]
19. Guías de práctica clínica sobre el diagnóstico y tratamiento y tratamiento de la hipertensión arterial pulmonar. Rev Esp Cardiol. 2005;58: 523-66 [ Links ]
20. Galié N, Ghofrani HA, Torbicki A. Sildenafil Citrate Therapy for Pulmonary Arterial Hypertension. N Engl J Med 2005;353:2148-57. [ Links ]
21. Au D, Udris E, Curtis R. Association between chronic heart failure and inhaled ß2 adrenoceptor agonist. Am Heart J. 2004; 148:915 [ Links ]
22. Burkhoff D, Maurer M, Packer M. Heart Failure with a normal ejection fraction is it really a disorder of diastolic function?. Circulation. 2003; 107: 656 [ Links ]













