Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista de la Facultad de Medicina
Print version ISSN 0120-0011
rev.fac.med. vol.62 no.3 Bogotá July/Sept. 2014
https://doi.org/10.15446/revfacmed.v62n3.38934
http://dx.doi.org/10.15446/revfacmed.v62n3.38934
Revisión
Fenómeno de Raynaud. Revisión
A review of Raynaud's phenomenon
Jairo Alonso Rodríguez-Criollo1, Daniel Jaramillo-Arroyave1, 2
1 Universidad Nacional de Colombia. Bogotá, Colombia.
2 Universidad de Caldas. Manizales, Colombia.
Correspondencia: Jairo Alonso Rodríguez-Criollo. Dirección: Carrera 30 No. 45-03. Teléfono: +57 3182915312. Correo electrónico: jarodriguezcr@unal.edu.co.
Rodríguez-Criollo JA, Jaramillo-Arroyave D. Fenómeno de Raynaud. Revisión. rev.fac.med. 2014;62: - .
Rodríguez-Criollo JA, Jaramillo-Arroyave D. A review of Raynaud's phenomenon. Review. rev.fac.med. 2014;62: - .
Recibido: 22/07/2013 Aceptado: 07/07/2014
Resumen
El fenómeno de Raynaud es una respuesta vascular exagerada al frío o al estrés que se manifiesta por cambios de coloración de la piel en diversas localizaciones; característicamente, presenta tres fases distintas que comprenden palidez, cianosis y rubor. Dependiendo de la ausencia o la presencia de enfermedad de base, el fenómeno se denomina como primario o secundario, siendo este último subtipo una manifestación importante de enfermedades graves, principalmente autoinmunes. El fenómeno de Raynaud primario tiene buen pronóstico y la posibilidad de manejo por médico primario; por el contrario, el secundario implica la necesidad de evaluación y manejo especializado. Es de importancia para el médico general conocer su clasificación, las bases del manejo para control de los signos y síntomas, además de identificar cuándo un paciente requiere valoración y manejo especializado de acuerdo con otras enfermedades de base que puedan coexistir.
Palabras clave: Enfermedad de Raynaud, Esclerodermia Sistémica, Vasoconstricción (DeCS).
Summary
Raynaud's phenomenon is an exaggerated vascular response to cold or stress manifested by skin colour changes at several locations, having three characteristic phases: pallor (white), cyanosis (blue) and rubor (red). When the cause is not known this phenomenon is termed primary Raynaud's phenomenon and secondary Raynaud's phenomenon when underlying disease is involved, autoimmune disease being the most frequent cause of the secondary form. Primary Raynaud's phenomenon has a good prognosis and can be treated medically without the need for specialist assessment, unlike secondary Raynaud's phenomenon which needs specialist assessment and treatment. A general practitioner needs to know the classification, the basis for treatment for signs and symptoms control and know when a patient requires specialist evaluation for treatment according to other diseases which may be present or coexist.
Keywords: Raynaud Disease; Scleroderma, Systemic; Vasoconstriction (MeSH).
Introducción
El fenómeno de Raynaud, definido como una respuesta vascular exagerada al frío o al estrés y que se caracteriza por cambios de coloración de la piel de manos, pies, nariz, orejas u otros, es bastante común y llega a afectar, según la etnia, del 3 al 5% de la población general (1). Este fenómeno es un motivo de consulta frecuente tanto en la consulta de medicina general como en la de reumatología. Es importante para el clínico conocer la patogénesis del fenómeno, la presentación clínica, las posibles causas en orden de frecuencia, para estar en capacidad de abordar al paciente y establecer las conductas necesarias y útiles para llegar a un diagnóstico diferencial, detección y manejo temprano de enfermedades asociadas en sus etapas iniciales -como es el caso de la esclerosis sistémica progresiva- y, en caso de estar frente a un proceso no sistémico, poder aclarar las dudas de los pacientes y dar manejo médico general.
Se realizó una búsqueda sistémica en las diferentes bases de datos -Pubmed, EBSCO y SciELO-, sin límite de tiempo o de idioma. Se seleccionaron los artículos más pertinentes, según los autores, para realizar una revisión narrativa actualizada dirigida al médico general o de atención primaria.
Referente histórico
En el año de 1862, Maurice Raynaud reconoció que algunas personas que se exponían al frío presentaban isquemia temporal de los dedos de la mano, que asumió era secundario a una respuesta exagerada del sistema nervioso periférico, a este hallazgo le denominó "asfixia local". Además describió algunos casos de gangrena simétrica de las extremidades (2). Posteriormente, Sir Thomas Lewis concluyó que el desorden era causado por un "insulto local" más que por un defecto del sistema nervioso y que, a su vez, podría relacionarse con otras enfermedades; fue la primera vez que se manejó el concepto de "fenómeno de Raynaud" como manifestación clínica, lo que cambiaría desde allí el abordaje de los pacientes que se presentan con dicho cuadro (3).
Patogénesis
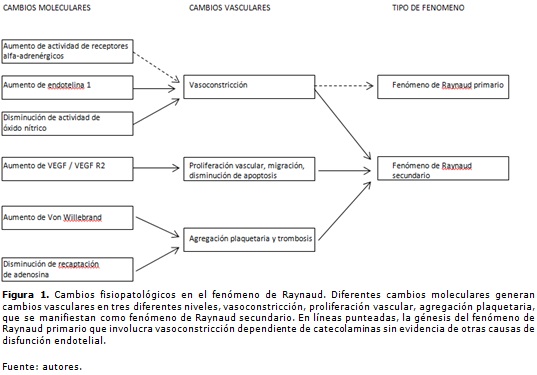
Una de las repuestas fisiológicas al frío es la disminución del flujo sanguíneo a la piel para evitar la pérdida de calor y conservar la temperatura corporal. Para la regulación del flujo sanguíneo intervienen, entre otros, el sistema nervioso, estructuras vasculares, células, hormonas y mediadores vasoactivos; todos ellos están implicados, en mayor o menor medida, en el desarrollo del fenómeno de Raynaud (Figura 1).
Sistema nervioso
El sistema nervioso aferente posee neuronas ubicadas en los ganglios dorsales que tienen receptores para temperatura, como el receptor transitorio canal potencial iónico (TRPM8) y un canal iónico sensible a temperatura, responsable de la detección de varios grados térmicos sobre la piel. Estas neuronas convierten estímulos de temperatura en potenciales de acción que viajan al Sistema Nervioso Central (SNC), específicamente al hipotálamo, el cual dirige mecanismos de control de temperatura como las respuestas simpáticas vasoconstrictoras o vasodilatadoras según el estímulo sea exposición al frío o al calor respectivamente (4). Para esto se vale de varias sustancias, de las cuales la más importante es la norepinefrina.
Diversos defectos en el funcionamiento del sistema nervioso pueden llegar a causar anormalidades en el tono vascular; como sucede en los pacientes con esclerosis múltiple, puede aparecer vasodilatación espontánea por variación en los niveles de varias sustancias vasoactivas, como el péptido relacionado al gen de la calcitonina, la sustancia P, neuroquinina A o el péptido intestinal vasoactivo (5). De igual manera, en pacientes con esclerosis múltiple, u otras neurodegenerativas no autoinmunes -esclerosis lateral amioatrófica-, se puede presentar vasoconstricción por anormalidades en la acción de receptores alfa adrenérgicos, principalmente los alfa-2 (6), los cuales son también inducibles por las bajas temperaturas (7). Se ha encontrado un incremento en la actividad tirosinquinasa y fosforilaciones dependientes de tirosinquinasa, tanto en el fenónemo de Raynaud primario (8) como en el secundario (9). Todo lo anterior es dependiente de actividad neurobiológica en el SNC.
Endotelio y cambios moleculares
Las células endoteliales juegan un papel importante en la regulación del flujo sanguíneo: para ello disponen de varias moléculas que tienen propiedades vasoactivas, entre las cuales la endotelina-1 (ET-1) y el óxido nítrico (NO) han sido las de mayor importancia e investigación. La célula endotelial activada, o con fenotipo proinflamatorio, secreta ET-1, que posee acción vasoconstrictora. En un estudio clínico, los niveles de ET-1 en pacientes con fenómeno de Raynaud y Esclerosis Sistémica (ES) fueron comparados con los niveles de personas sanas. Se encontró que si bien los niveles basales de ET-1 no son significativamente diferentes entre los grupos, la exposición al frío produce mayores incrementos de esta molécula en paciente con fenómeno de Raynaud secundario a esclerosis sistémica (10).
El efecto vasoconstrictor de la ET-1 es contra regulado, en condiciones normales, por el potente efecto vasodilatador del NO, a través del incremento del guanosín monofosfato cíclico (GMPc), que disminuye niveles de calcio intracelular en células de musculo liso y disminuye así el tono vascular (vasodilata). Sin embargo, diferentes estudios han mostrado que, en pacientes con fenómeno de Raynaud, esa capacidad para aumentar niveles de GMPc está disminuida, por lo cual existe un desbalance entre la vasodilatación y la vasoconstricción fisiológicas (10).
Si bien la ET-1 y el NO son las moléculas más asociadas con los fenómenos vasculopáticos del Raynaud, existen otras sustancias directamente relacionadas con los cambios histopatológicos secundarios a esta patología. Es el caso del factor de crecimiento endotelial vascular -VEGF, por sus siglas en inglés- y su receptor tipo 2 -VEGF R2, por su sigla en inglés-, que promueven la proliferación vascular, migración y sobrevida de células vasculares. El VEGF ha sido implicado como la principal molécula responsable de los cambios en la microcirculación propios de enfermedades donde el fenómeno de Raynaud es parte fundamental de la entidad, como es el caso de la ES (11). Con relación al VEGF R2, se ha encontrado que su nivel en sangre se aumenta en pacientes con ES, por lo cual llega a proponerse como marcador biológico de microangiopatía en dicha enfermedad (11).
En las formas secundarias del fenómeno de Raynaud, la existencia de enfermedad vascular altera las respuestas fisiológicas al frío o estrés. Puede ocurrir daño endotelial temprano que condiciona agregación plaquetaria, disminución del almacenamiento del factor de von Willebrand y disminución de la recaptación de adenosina (6).
En las formas primarias del fenómeno de Raynaud se ha observado que la respuesta exagerada al frío es mediada de manera predominante por un aumento de actividad de receptores alfa2-adrenergicos, lo que lo diferencia desde el punto de vista molecular de aquel que tiene una causa secundaria (12). Además de esto, mecanismos no alfa-adrenérgicos podrían contribuir o potenciar la acción adrenérgica en la vasoconstricción periférica.
Anormalidades intravasculares
En algunos casos, el aumento desproporcionado de elementos formes de la sangre -eritrocitos, leucocitos, plaquetas, proteínas, lípidos, entre otros-, pueden generar obstrucción del flujo sanguíneo; esto ocasiona, además de activación endotelial con la consiguiente aparición del fenómeno de Raynaud, la aparición de una etiología no autoinmune (13) (Figura 1).
Clasificación
Los pacientes que presentan clínica compatible con fenómeno de Raynaud se pueden clasificar en 2 grandes grupos. El primero, el fenómeno de Raynaud primario o idiopático, consiste en casos en los cuales no se identifica una enfermedad de base que explique la aparición de los eventos vasculares. Por su parte, el fenómeno de Raynaud secundario es un subtipo que se define cuando existe una enfermedad subyacente que explica la aparición de los ataques -por ejemplo, esclerosis sistémica progresiva, lupus, crioglobulinemia, opérculo torácico, entre otros-.
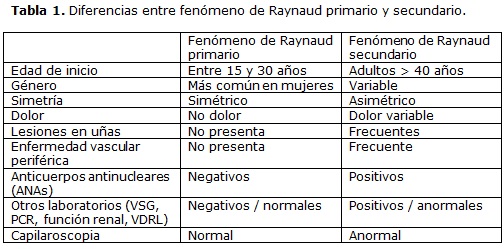
Se ha visto que el 89% de los casos de fenómeno de Raynaud corresponden a casos primarios, mientras que el 11% corresponde a secundarios (15). La presentación clínica ayuda a realizar la distinción entre el fenómeno de Raynaud primario y el secundario. Las características más importantes para diferenciar los dos subtipos se presentan en la tabla 1:
Causas
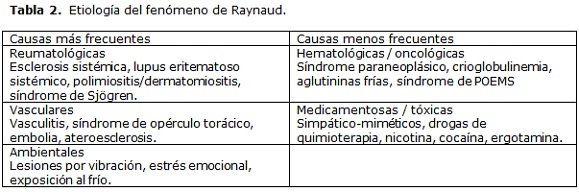
La etiología del fenómeno de Raynaud secundario es amplia; sin embargo, cuando el clínico se enfrenta al paciente con este cuadro, debe considerar que las causas más frecuentes se encuentran dentro del grupo de las enfermedades reumatológicas autoinmunes, en donde la esclerosis sistémica es la primera a descartar en este grupo de pacientes (Tabla 2).
Presentación clínica y enfoque
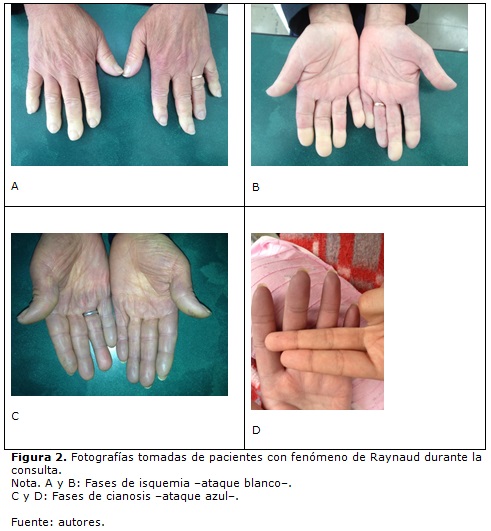
El fenómeno de Raynaud se manifiesta clínicamente por cambio de coloración de la piel, lo cual se evidencia más comúnmente en manos, aunque puede localizarse en pies, nariz, orejas u otros lugares. La descripción clásica del fenómeno se compone de tres fases que consisten en palidez, cianosis y rubor, las cuales van presentándose en orden, según van ocurriendo cambios en el flujo sanguíneo.
En primera instancia, se presenta vasoconstricción e isquemia que se manifiesta con palidez, posteriormente y debido a la presencia de desoxihemoglobina, se presenta cianosis y finalmente la vasodilatación refleja se expresa con rubor. Se considera que la presencia de una fase isquémica -palidez- es fundamental para realizar el diagnóstico (16); sin embargo, algunos autores realizan una descripción un tanto diferente del fenómeno. Se describe una fase inicial que puede consistir en un "ataque blanco" o un "ataque azul", según se encuentre palidez o cianosis, respectivamente.
Esta primera fase puede durar entre 15 y 20 minutos, posteriormente se presenta una segunda fase caracterizada por rubor debido a la hiperemia refleja. Se considera que la presencia de ambas fases implica un fenómeno de Raynaud definitivo, mientras que una sola fase representa un fenómeno de Raynaud probable (17). Asociado a los cambios de coloración de la piel, se pueden presentar alteraciones sensitivas, como disestesias, parestesias, dolor u otros. La anamnesis es suficiente para identificar el fenómeno; no se recomienda inducir un ataque de fenómeno de Raynaud en el consultorio, dado que la estimulación con agua fría y otros procedimientos no brindan resultados consistentes y son molestos para el paciente (17).
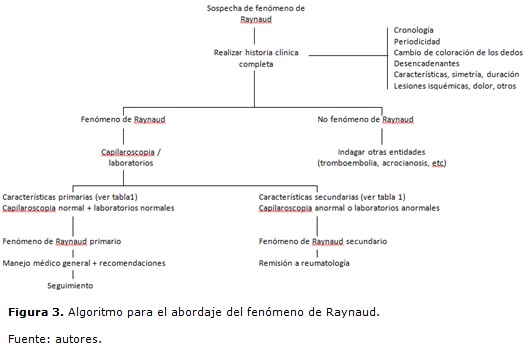
Ante un paciente que refiere síntomas y signos sugestivos de fenómeno de Raynaud, sin duda lo más importante y útil es la realización de una historia clínica completa, que haga énfasis en la revisión por sistemas, pues permite identificar signos o síntomas sugestivos de enfermedad de base que condicione una causa secundaria. En el enfoque, debe determinarse, por anamnesis, si el cuadro corresponde a un fenómeno de Raynaud o si, por el contrario, puede explicarse por otra causa. Para lo anterior, se debe indagar sobre los territorios comprometidos, dado que el fenómeno de Raynaud se presenta en todos los dedos de la mano; generalmente inicia en el segundo o cuarto dedo y luego se presenta en los demás.
Se debe establecer si se presentan las fases previamente descritas, indagando por la duración de cada una de ellas. Se deben establecer los desencadenantes del fenómeno, teniendo en cuenta que el fenómeno de Raynaud es desencadenado por bajas temperaturas o situaciones de estrés; igualmente se deben establecer los atenuantes, las medidas terapéuticas tomadas por el paciente y las repercusiones en la funcionalidad. La revisión por sistemas brinda utilidad para establecer síntomas acompañantes o asociados, que podrían sugerir la presencia de una enfermedad de base. Por ejemplo, lesiones cutáneas, fotosensibilidad, artralgias, migraña, ulceras, disfagia o xerostomía (18).
Es necesario indagar por los antecedentes patológicos, familiares, ocupacionales, laborales. Pacientes que tengan empleos en los cuales estén expuestos a vibración pueden presentar fenómeno de Raynaud por vibración. Además, ocupaciones relacionadas con exposición a bajas temperaturas pueden relacionarse con aumento de la intensidad y frecuencia de los ataques.
En el examen físico se debe buscar evidencia de lesiones causadas por el fenómeno, como lesiones vasculopáticas en los pulpejos de los dedos o anormalidades en las uñas, que orientan hacia una causa secundaria. Es necesario examinar la piel tratando de establecer la presencia de engrosamiento cutáneo que oriente hacia un diagnóstico de impresión, como puede ser la ES. La presencia de livedo reticulares obliga a descartar síndrome antifosfolípido, poliarteritis nodosa o lupus eritematoso sistémico. De igual manera, se examinan las articulaciones en búsqueda de sinovitis y el sistema cardiovascular en búsqueda de arritmias, para descartar cardioembolismo como causal del fenómeno.
Ayudas diagnósticas
Videocapilaroscopia-Capilaroscopia por estereoscopia: la capilaroscopia es un método de imagen accesible, no invasivo, reproducible, que permite evaluar la microcirculación in vivo. Se usa desde el año de 1823, año en el cual Purkinje describe por primera vez los capilares de la piel tras observar el lecho ungueal a través de un lente amplificador. Posteriormente se mejoró la técnica, hasta incluir la utilización de aceite de inmersión y describir patrones característicos de diferentes enfermedades, principalmente patologías autoinmunes sistémicas. Recientemente, con el desarrollo de la videocapilaroscopia, se han logrado magnificaciones por el orden de 200x a 600x (19); sin embargo, el médico que no disponga de este avance puede hacer uso del dermatoscopio u oftalmoscopio, para realizar una aproximación somera a la microcirculación. Estos equipos brindan una magnificación de 10x, lo cual permite la detección de anormalidades grandes y menos sutiles que las detectables por los otros métodos (20). El examen se desarrolla en todos los dedos, con la mano a la altura del corazón; se revisan parámetros como distribución, calibre, presencia de capilares gigantes o dilatados, hemorragias, tortuosidades, pérdida de capilares o neoangiogénesis. Se considera anormal cuando se hallan cambios en al menos dos dedos (21). Este examen permite, además de hallar características de Raynaud secundario, determinar la asociación con alguna patología; es el caso de la ES, en la cual se halla el patrón capilaroscópico característico en casi el 90% de los pacientes (22). Como se expuso previamente, una capilaroscopia normal es un indicador que el fenómeno de Raynaud es primario.
Estudio de auto-anticuerpos: el rastreo con anticuerpos antinucleares totales (ANAs) se recomienda para pacientes con fenómeno de Raynaud, a fin de detectar la enfermedad de base que explique el fenómeno secundario o para determinar el riesgo de desarrollo de una enfermedad autoinmune sistémica involucrada con Raynaud. Se ha visto que ANAs positivos pueden asociarse con el desarrollo de lupus eritematoso sistémico o escleroderma en el seguimiento a largo plazo (23); la presencia de anticuerpos anti ScL-70 aumentan el riesgo de presentar escleroderma (24). Se debe tener en cuenta que la presencia de auto anticuerpos no determina la presencia de una enfermedad autoinmune: esta solo podrá definirse en el escenario de la presencia de auto anticuerpos y clínica de enfermedad.
Otras ayudas diagnósticas se han propuesto para el estudio del fenómeno de Raynaud, dentro de las cuales se encuentran la medición de flujo por doppler laser, imagen por doppler laser (25), pletismografía y la medición de la presión sistólica digital (26). Sin embargo, ninguna de estas técnicas se ha adoptado en la práctica clínica y son usadas como métodos de estudio e investigación.
En conclusión, para un óptimo abordaje clínico del fenómeno de Raynaud, todo paciente debe tener una adecuada historia clínica, reactantes de fase aguda, auto anticuerpos y capilaroscopia (Figura 3).
Tratamiento
En los pacientes con fenómeno de Raynaud el objetivo terapéutico es reducir la vasoconstricción y promover la vasodilatación (13). Los objetivos clínicos son mejorar la sintomatología y evitar las complicaciones isquémicas como asociadas, como por ejemplo las úlceras digitales. El manejo para el fenómeno de Raynaud incluye varias medidas tanto no farmacológicas como farmacológicas, aunque debe tenerse en cuenta que, debido a la variabilidad de la severidad y de la presencia de enfermedad de base -como la ES-, en algunos pacientes puede llegar a requerirse manejo hospitalario por personal experto; esto implica el uso de medidas farmacológicas de alta complejidad como el uso de análogos de prostaglandinas o manejo quirúrgico, no siempre con buenos resultados.
Medidas no farmacológicas
Se ha demostrado que la ansiedad y el estrés son disparadores de los ataques del fenómeno de Raynaud y que modificaciones en estos aspectos disminuyen la intensidad y frecuencia de los ataques (27); por lo anterior, es importante el diálogo con el paciente para aclarar dudas, distorsiones, disminuir miedos y brindar tranquilidad en los casos en los cuales se está frente a un caso primario del fenómeno. Cuando sea complejo este enfoque del paciente, el concurso del psiquiatra es fundamental para dar un tratamiento óptimo.
Dentro de las medidas no farmacológicas se encuentran algunas generales, como evitar exposición al frío -especialmente los cambios bruscos de temperatura-, uso de guantes, procurar mantener el calor corporal, no fumar, evitar medicamentos simpaticomiméticos -como la oximetazolina-, evitar el trauma en los dedos o la vibración en casos de fenómeno de Raynaud inducido por vibración (17). Se ha visto que en tratamientos con placebo y medidas no farmacológicas entre del 10 al 40% de los pacientes presenta mejoría, lo cual habla de una buena respuesta a las medidas no farmacológicas y al control de la ansiedad y el estrés (28).
Existen otras medidas, catalogadas como terapia del comportamiento, que incluyen biofeedback, condicionamiento clásico y entrenamiento autogénico. Estas terapias tienen, entre otros objetivos, fomentar el auto control sobre la sintomatología, mejorar la tolerancia y modificar o disminuir el estrés. Inclusive, se ha visto que pacientes sanos tienen la capacidad de controlar el flujo sanguíneo cutáneo y modificar la temperatura de la misma (29,30). Sin embargo, los beneficios de la terapia del comportamiento en el fenómeno de Raynaud no son reproducibles y no existe claridad sobre su utilidad. Algunos autores aducen que estarían recomendados solo en combinación con manejo farmacológico (31).
Medidas farmacológicas
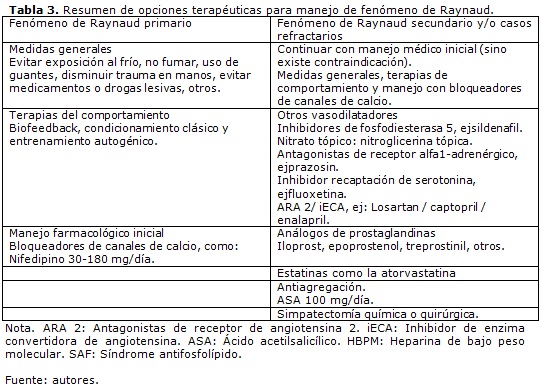
En el caso del fenómeno de Raynaud primario, cuando el manejo inicial con medidas no farmacológicas no ha dado resultado, se indica iniciar manejo con medidas farmacológicas; para los pacientes cuya causa es secundaria, especialmente por enfermedad autoinmune, se inician ambos abordajes al tiempo. Entre los medicamentos disponibles, los bloqueadores de los canales de calcio dihidropiridínicos han demostrado su eficacia y seguridad en meta-análisis y revisiones sistemáticas, por lo que son frecuentemente usados como tratamiento de primera línea.
En casos de fenómeno de Raynaud primario pueden disminuir la frecuencia e intensidad de los ataques en aproximadamente un 30% de los pacientes (32). En casos de fenómeno de Raynaud secundario, específicamente de ES, se ha visto que pueden reducir la frecuencia de los ataques en casi ocho episodios menos que los presentados previamente; la intensidad de los mismos disminuye en un 35% de los casos (33).
Si bien la mayoría de bloqueadores de canales de calcio, tanto dihidropiridínicos como no dihidropiridínicos -diltiazem-, han mostrado beneficios, el verapamilo no ha sido útil en mejorar la intensidad o la frecuencia de los ataques (34). Los efectos adversos comunes de estos medicamentos incluyen enrojecimiento del rostro, cefalea, disnea, taquicardia y edema, de los cuales los que más se presentan son edema y enrojecimiento del rostro.
Otros grupos de medicamentos usados en algunos pacientes, en ocasiones como primera línea, son los antagonistas del receptor de angiotensina II (ARA II), al igual que los inhibidores de la enzima convertidora de angiotensina (iECA). Estos medicamentos también pueden ser usados en conjunto con los bloqueadores de canales de calcio, aunque la evidencia sobre los beneficios de esta estrategia es pequeña (35,36).
La antiagregación plaquetaria no tiene utilidad en pacientes con fenómeno de Raynaud primario, ya que, desde el punto de vista fisiopatológico, no hay alteración plaquetaria; sin embargo, en causas secundarias -ES, Lupus-, donde la plaqueta sí es importante -dada la activación endotelial secundaria-, su uso tendría utilidad, a pesar de no tener una evidencia no concluyente (37). La aspirina es frecuentemente usada para el manejo de pacientes con fenómeno de Raynaud, sobre todo si presentan isquemia crítica. Algunos autores recomiendan antiagregación en casos en los cuales se documenten eventos trombóticos y úlceras isquémicas, asociadas, por lo general, a fenómeno de Raynaud secundario (38).
La anticoagulación con heparinas de bajo peso molecular se ha evaluado en pacientes con fenómeno de Raynaud severo, los cuales presentan mejoría de la severidad de los ataques; sin embargo hacen falta estudios que brinden mejor evidencia (39). La anticoagulación a largo plazo deberá considerarse en pacientes que presenten fenómeno de Raynaud secundario a síndrome antifosfolípido.
El uso de las estatinas ha mostrado en algunos estudios beneficios, especialmente en casos de causa secundaria; estos están dados por la reducción de la intensidad de los ataques y el número de úlceras digitales en pacientes con ES (40), por lo cual se recomienda su uso solo en pacientes con Raynaud secundario. Los inhibidores de fosfodiesterasa -Sildenafil, Tadalafil- han mostrado en algunos estudios resultados benéficos en pacientes con fenómeno de Raynaud (41) y ES (42), por lo que se ha venido incrementando su uso, sobre todo en casos refractarios al manejo inicial o en pacientes que cursan con úlceras en pulpejos o fenómenos vasculopáticos graves.
El manejo tópico con nitratos se encuentra en estudio, con presentaciones novedosas de nitroglicerina en gel y crema; su objetivo es la eficacia en el control de los síntomas, promoviendo el flujo sanguíneo distal sin tener los efectos adversos de un medicamento sistémico (43). En la actualidad no hay papel para manejos quirúrgicos agresivos como la simpatectomía cervical, ya que no demostró ser superior al manejo farmacológico y, por el contrario, conllevó a mayor morbilidad en los pacientes intervenidos (44,45). No se recomienda el manejo con inmunosupresores o esteroides, a no ser que se utilicen para tratar la patología de base causal del fenómeno, tratamiento que debe ser instaurado por personal experto.
Isquemia crítica y úlceras digitales
Un escenario que requiere atención médica especializada de urgencia es la isquemia crítica y las úlceras digitales. El principio de la terapéutica en estas circunstancias es el tratamiento oportuno, antes de que se produzca gangrena que requiera amputación (13). El manejo principal para estos casos es la terapia con prostanoides intravenosos, la cual usualmente se realiza con iloprost, pues ha demostrado beneficios en pacientes con fenómeno de Raynaud severo, lo cual disminuye gravedad, duración de úlceras y posibles amputaciones (28,46). Además de la terapia con prostanoides, se administran simultáneamente analgésicos y antibióticos si las lesiones se encuentran infectadas.
Un avance en la terapia de las úlceras digitales, en el caso de los pacientes con ES, son los antagonistas del receptor de endotelina-1. Como se mencionó previamente, la endotelina-1 participa en la fisiopatología del fenómeno de Raynaud y la génesis de ulceras digitales. El medicamento bosentan, antagonista dual de receptor de endotelina-1, ha demostrado reducir el número de nuevas úlceras digitales, sin ayudar en la cicatrización de las existentes (47).
Pronóstico, funcionalidad y calidad de vida
En general, el fenómeno de Raynaud primario posee un curso benigno con un pronóstico favorable al largo plazo: se ha demostrado incluso una resolución de la sintomatología en un tercio de los pacientes (48). La probabilidad de desarrollar fenómeno de Raynaud secundario o enfermedad autoinmune del tejido conectivo asociada a la presencia de fenómeno de Raynaud primario ha sido motivo de estudio. En diferentes estudios se ha encontrado que un 13% de los pacientes que presentan fenómeno de Raynaud primario pueden desarrollar fenómeno secundario; en un 80% de los casos, se trata de un elemento secundario a una enfermedad autoinmune (49).
Se ha visto que el fenómeno de Raynaud y sus consecuencias pueden alterar la calidad de vida del paciente y la funcionalidad. Es conveniente seguir la evolución del paciente, contabilizar el número de ataques, establecer las respuestas a la terapéutica, medir la calidad de vida y la funcionalidad con la ayuda de escalas como el Raynaud Condition Score (RCS), el cual evalúa frecuencia, duración y severidad de los ataques; para ello da una puntuación al paciente de 0 a 10, en la que 10 representa el peor compromiso. Además, se hace seguimiento de las lesiones e infartos digitales y otras variables (50).
Conclusiones
El fenómeno de Raynaud, más que una enfermedad, es una manifestación clínica que debe alertar al médico para descartar causas potencialmente graves, como lo son las enfermedades autoinmunes sistémicas. El abordaje clínico, orientado en una adecuada historia clínica con énfasis en una revisión por sistemas que descarte síntomas de enfermedades subyacentes, es fundamental para orientar a los pacientes al nivel de complejidad necesario para su adecuado manejo.
Conflicto de intereses
Ninguno declarado por los autores.
Financiación
Ninguna declarada por los autores.
Agradecimientos
Ninguno declarado por los autores.
Referencias
1. Silman A, Holligan S, Brennan P, Maddison P. Prevalence of symptoms of Raynaud's phenomenon in general practice. BMJ. 1990;301:590-2. [ Links ]
2. Raynaud M. Local asphyxia and symmetrical gangrene of the extremities. En New researches on the nature and treatment of local asphyxia of the extremities. Traducido por Barlow London. New Syndenham Society; 1874. [ Links ]
3. Lewis ST. Pain. Michigan: The Macmillan Company; 1947. [ Links ]
4. Charkoudian N. Skin blood flow in adult human thermoregulation: how it works, when it does not, and why. Mayo Clin Proc. 2003;78:603-12. [ Links ]
5. Bunker C, Terenghi G, Springall D, Polak J, Dowd P. Deficiency of calcitonin gene-related peptide in Raynaud's phenomenon. Lancet. 1990;336:1530-3. [ Links ]
6. Flavahan N, Flavahan S, Liu Q, Wu S, Tidmore W, Wiener C, et al. Increased alpha2-adrenergic constriction of isolated arterioles in diffuse scleroderma. Arthritis Rheum. 2000;43:1886-90. [ Links ]
7. Chotani M, Flavahan S, Mitra S, Daunt D, Flavahan N. Silent α(2c)-adrenergic receptors enable cold-induced vasoconstriction in cutaneous arteries. Am J Physiol Heart Circ Physiol. 2000;278:H1075-83. [ Links ]
8. Furspan PB, Chatterjee S, Freedman RR. Increased tyrosine phosphorylation mediates the cooling-induced contraction and increased vascular reactivity of Raynaud's disease. Arthritis Rheum. 2004;50:1578-85. [ Links ]
9. Furspan PB, Chatterjee S, Mayes MD, Freedman RR. Cooling-induced contraction and protein tyrosine kinase activity of isolated arterioles in secondary Raynaud's phenomenon. Rheumatology (Oxford). 2005;44:488-94. [ Links ]
10. Leppert J, Ringqvist A, Karlberg B, Ringqvist I. Whole-body cooling increases plasma endothelin-1 levels in women with primary Raynaud's phenomenon. Clin Physiol. 1998;18:420-5. [ Links ]
11. Jinnin M, Makino T, Kajihara I, Honda N, Makino K, Ogata A, et al. Serum levels of soluble vascular endothelial growth factor receptor-2 in patients with systemic sclerosis. Br J Dermatol. 2010;162:751-8. [ Links ]
12. Freedman R, Baer R, Mayes M. Blockade of vasospastic attacks by alpha 2-adrenergic but not alpha 1-adrenergic antagonists in idiopathic Raynaud's disease. Circulation. 1995;92:1448-51. [ Links ]
13. Herrick AL. The pathogenesis, diagnosis and treatment of Raynaud phenomenon. Nat Rev Rheumatol. 2012;08:469-79. [ Links ]
14. Kallenberg C, Vellenga E, Wouda A, The T. Platelet activation, fibrinolytic activity and circulating immune complexes in Raynaud's phenomenon. J Rheumatol. 1982;9:878-84. [ Links ]
15. Riera G, Vilardell M, Vaqué J, Fonollosa V, Bermejo B. Prevalence of Raynaud's phenomenon in a healthy Spanish population. J Rheumatol. 1993;20:66-9. [ Links ]
16. Bowling J, Dowd P. Raynaud's disease. Lancet. 2003;361:2078-80. [ Links ]
17. Wigley FM. Clinical manifestations and diagnosis of the Raynaud phenomenon [Internet]. 2012 [citado 2014 septiembre 15]. Disponible en: http://goo.gl/lWd7pn. [ Links ]
18. Goundry B, Bell L, Langtree M, Moorthy A. Diagnosis and management of Raynaud's phenomenon. BMJ. 2012;344:e289. [ Links ]
19. Herrick A, Cutolo M. Clinical implications from capillaroscopic analysis in patients with Raynaud's phenomenon and systemic sclerosis. Arthritis Rheum. 2010;62:2595-604. [ Links ]
20. Baron M, Bell M, Bookman A, Buchignani M, Dunne J, Hudson M, et al. Office capillaroscopy in systemic sclerosis. Clin Rheumatol. 2007;26:1268-74. [ Links ]
21. Lambova S, Müller-Ladner U. The role of capillaroscopy in diVerentiation of primary and secondary Raynaud's phenomenon in rheumatic diseases: a review of the literature and two case reports. Rheumatol Int. 2009;29:1263-71. [ Links ]
22. Maricq H, LeRoy E, D'Angelo W, Medsger TJ, Rodnan G, Sharp G, et al. Diagnostic potential of in vivo capillary microscopy in scleroderma and related disorders. Arthritis Rheum. 1980;23:183-9. [ Links ]
23. Wollersheim H, Thien T, Hoet M, Van VW. The diagnostic value of several immunological tests for anti-nuclear antibody in predicting the development of connective tissue disease in patients presenting with Raynaud's phenomenon. Eur J Clin Invest. 1989;19:535-41. [ Links ]
24. Weiner E, Hildebrandt S, Senécal J, Daniels L, Noell S, Joyal F, et al. Prognostic significance of anticentromere antibodies and anti-topoisomerase I antibodies in Raynaud's disease. A prospective study. Arthritis Rheum. 1991;34:68-77. [ Links ]
25. Murray A, Herrick A, King T. Laser Doppler imaging: a developing technique for application in the rheumatic diseases. Rheumatology (Oxford). 2004;43:1210-8. [ Links ]
26. Herrick A, Clark S. Quantifying digital vascular disease in patients with primary Raynaud's phenomenon and systemic sclerosis. Ann Rheum Dis. 1998;57:70-8. [ Links ]
27. Brown K, Middaugh S, Haythornthwaite J, Bielory L. The effects of stress, anxiety, and outdoor temperature on the frequency and severity of Raynaud's attacks: the Raynaud's Treatment Study. J Behav Med. 2001;24:137-53. [ Links ]
28. Wigley F, Wise R, Seibold J, McCloskey D, Kujala G, Medsger TJ, et al. Intravenous iloprost infusion in patients with Raynaud phenomenon secondary to systemic sclerosis. A multicenter, placebo-controlled, double-blind study. Ann Intern Med. 1994;120:199-206. [ Links ]
29. Taub E, Emurian C. Feedback-aided self-regulation of skin temperature with a single feedback locus. I. Acquisition and reversal training. Biofeedback Self Regul. 1976;1:147-68. [ Links ]
30. Keefe F, Gardner E. Learned control of skin temperature: Effects of short and long term biofeedback training. Behavior Therapy. 1979;10:202-210. [ Links ]
31. Wigley FM. Raynaud phenomenon. N Engl J Med 2002;347:1001-8. [ Links ]
32. Thompson A, Pope J. Calcium channel blockers for primary Raynaud's phenomenon: a meta-analysis. Rheumatology (Oxford). 2005;44:145-50. [ Links ]
33. Thompson A, Shea B, Welch V, Fenlon D, Pope J. Calcium-channel blockers for Raynaud's phenomenon in systemic sclerosis. Arthritis Rheum. 2001;44:1841-7. [ Links ]
34. Kinney E, Nicholas G, Gallo J, Pontoriero C, Zelis R. The treatment of severe Raynaud's phenomenon with verapamil. J Clin Pharmacol. 1982;22:74-6. [ Links ]
35. Herrick A. Raynaud's phenomenon (secondary). Clin Evid (Online). 2008;2008:1125. [ Links ]
36. Gliddon A, Doré C, Black C, McHugh N, Moots R, Denton C, et al. Prevention of vascular damage in scleroderma and autoimmune Raynaud's phenomenon: a multicenter, randomized, double-blind, placebo-controlled trial of the angiotensin-converting enzyme inhibitor quinapril. Arthritis Rheum. 2007;56:3837-46. [ Links ]
37. Postlethwaite A, Chiang T. Platelet contributions to the pathogenesis of systemic sclerosis. Curr Opin Rheumatol. 2007;19:574-9. [ Links ]
38. Wigley FM. Treatment of the Raynaud phenomenon resistant to initial therapy [Internet]. [citado 2014 julio 15]. Disponible en: http://goo.gl/bgmQza. [ Links ]
39. Denton C, Howell K, Stratton R, Black C. Long-term low molecular weight heparin therapy for severe Raynaud's phenomenon: a pilot study. Clin Exp Rheumatol. 2000;18:499-502. [ Links ]
40. Abou-Raya A, Abou-Raya S, Helmii M. Statins: potentially useful in therapy of systemic sclerosis-related Raynaud's phenomenon and digital ulcers. J Rheumatol. 2008;35:1801-8. [ Links ]
41. Fries R, Shariat K, von Wilmowsky H, Böhm M. Sildenafil in the treatment of Raynaud's phenomenon resistant to vasodilatory therapy. Circulation. 2005;112:2980-5. [ Links ]
42. Brueckner C, Becker M, Kroencke T, Huscher D, Scherer H, Worm M, et al. Effect of sildenafil on digital ulcers in systemic sclerosis: analysis from a single centre pilot study. Ann Rheum Dis. 2010;69:1475-8. [ Links ]
43. Chung L, Shapiro L, Fiorentino D, Baron M, Shanahan J, Sule S, et al. MQX-503, a novel formulation of nitroglycerin, improves the severity of Raynaud's phenomenon: a randomized, controlled trial. Arthritis Rheum. 2009;60:870-7. [ Links ]
44. Takats G, Fowler E. Raynaud's phenomenon. JAMA. 1962;179:1-8. [ Links ]
45. Montorsi W, Ghiringhelli C, Annoni F. Indications and results of the surgical treatment in Raynaud's phenomenon. J Cardiovasc Surg (Torino). 1980;21:203-10. [ Links ]
46. Pope J, Fenlon D, Thompson A, Shea B, Furst D, Wells G, et al. Iloprost and cisaprost for Raynaud's phenomenon in progressive systemic sclerosis. Cochrane Database Syst Rev. 2000;2:CD000953. [ Links ]
47. Matucci-Cerinic M, Denton C, Furst D, Mayes M, Hsu V, Carpentier P, et al. Bosentan treatment of digital ulcers related to systemic sclerosis: results from the RAPIDS-2 randomised, double-blind, placebo-controlled trial. Ann Rheum Dis. 2011;70:32-8. [ Links ]
48. Carpentier P, Satger B, Poensin D, Maricq H. Incidence and natural history of Raynaud phenomenon: A long-term follow-up (14 years) of a random sample from the general population. J Vasc Surg. 2006;44:1023-8. [ Links ]
49. Spencer Green G. Outcomes in primary Raynaud phenomenon: a meta-analysis of the frequency, rates, and predictors of transition to secondary diseases. Arch Intern Med. 1998;158:595-600. [ Links ]
50. Merkel P, Herlyn K, Martin R, Anderson J, Mayes M, Bell P, et al. Measuring disease activity and functional status in patients with scleroderma and Raynaud's phenomenon. Arthritis Rheum. 2002;46:2410-20. [ Links ]