Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista de la Facultad de Medicina
Print version ISSN 0120-0011
rev.fac.med. vol.62 supl.1 Bogotá Dec. 2014
https://doi.org/10.15446/revfacmed.v62n3sup.40899
http://dx.doi.org/10.15446/revfacmed.v62n3sup.40899
Artículos
Aumento de peso después de soporte nutricional en una unidad de cuidado intensivo neonatal
Weight gain following nutritional support in a neonatal intensive care unit
Guillermo Farfán-Cruz1, Carlos Alberto Velasco-Benítez1
1 Departamento de Pediatría. Facultad de Salud. Universidad del Valle. Cali, Colombia.
Correspondencia: Carlos Alberto Velasco-Benítez. Calle 5 D No. 38A-35, Torre 1, Consultorio 626. Cali, Colombia. Telefax: +57 2 5545226. Correo electrónico: carlos.velasco@correounivalle.edu.co.
Recibido: 17/11/2013 Aceptado: 11/07/2014
Resumen
Antecedentes. El ayuno provoca, en el recién nacido, deterioro de su estado nutricional y crecimiento a corto y largo plazo.
Objetivo. Determinar el aumento de peso en recién nacidos críticamente enfermos sin edema después de Nutrición Parenteral (NP).
Materiales y métodos. Estudio descriptivo observacional de tipo transversal, en 110 recién nacidos críticamente enfermos de ambos sexos, a término y pretérmino, del Seguro Social de Bucaramanga, Colombia. Los recién nacidos recibieron nutrición parenteral central o periférica. Se obtuvieron datos como sexo, edad gestacional, peso, gramos/kg/día de carbohidratos, proteínas y grasas, kcal/kg/día basales y finales, días de nutrición parenteral y patología subyacente. El análisis estadístico incluyó medidas de tendencia central y de posición, frecuencias, análisis uni y bivariado, pruebas de comparación de promedios y medianas, Chi cuadrado y Fisher, con nivel de significancia de 0,05.
Resultados. Fueron incluidos 63 recién nacidos pretérmino y 47 recién nacidos a término, con principal diagnóstico enterocolitis necrosante en 40 (36,4%). El promedio al final de la nutrición parenteral de proteínas y grasas fue 1,3g/kg/día y 2,5g/kg/día, respectivamente. Hubo incremento del peso basal y final de 14,2g/día y diferencias significativas en cuanto a la progresión del peso basal y final, en los recién nacidos a término (p=0,015) y recién nacidos pretérmino (p=0,000), incluso con peso <1.500g (p=0,000) y entre 1.500-2.500g (p=0,004).
Conclusiones. Todos los recién nacidos críticamente enfermos que recibieron NP desde el primer día de vida, a dosis más bajas que las actualmente recomendadas, presentaron mejoría nutricional medible con la variación de peso diario.
Palabras clave: Aumento de Peso; Unidades de Cuidados Intensivos; Recién Nacido (DeCS).
Farfán-Cruz G, Velasco-Benítez CA. Aumento de peso después de soporte nutricional en una unidad de cuidado intensivo neonatal. Rev Fac Med. 2014; 62 Supl 1:S41-9. http://dx.doi.org/10.15446/revfacmed.v62n3sup.40899.
Summary
Background. Fasting in the new-born leads to a deterioration of their nutritional status and stunts their short- and long-term growth.
Objective. Determining weight gain in the critically-ill newborn without oedema following parenteral nutrition (PN).
Materials and methods. This cross-sectional observational study involved 110 critically-ill full-term and preterm newborn from both genders being treated by Social Security in Bucaramanga, Colombia. They received central or peripheral parenteral nutrition. Data was obtained concerning gender, gestational age, weight, grams/kg/day of carbohydrate, protein and fat, kcal/kg/day baseline and final days of parenteral nutrition and underlying pathology. Statistical analysis included measures of central tendency and position, frequencies, univariate and bivariate tests, comparing means and medians and Chi Square and Fisher tests (0.05 level of significance).
Results. The study included 63 full-term newborn and 47 preterm newborn whose main diagnosis was necrotising enterocolitis (40 newborn: 36.4%). The average by the end of parenteral nutrition was 1.3g/kg/day protein and 2.5g/kg/day fat. Base to final weight increased by 14.2g/day and statistically significant differences were recorded regarding progression from baseline to final weight in full-term newborn (p=0.015) and preterm newborn (p=0.000) and even for those weighing < 1,500 g (p=0.000) and those between 1,500 and 2,500 g (p=0.004).
Conclusions. The nutritional status of all critically-ill newborn receiving PN (at lower doses than those currently recommended) from the first day of life improved, this being measurable by daily weight variation/gain.
Keywords: Weight Gain; Intensive Care Units; Infant; Newborn; (MeSH).
Farfán-Cruz G, Velasco-Benítez CA. Weight gain following nutritional support in a neonatal intensive care unit. Rev Fac Med. 2014; 62 Supl 1:S41-9. http://dx.doi.org/10.15446/revfacmed.v62n3sup.40899.
Introducción
La salud neonatal plantea uno de los mayores retos en la medicina actual: es claro que establece las condiciones y el sustrato para un adecuado crecimiento somático y desarrollo neurológico que garantizará el bienestar de la población adulta. Los avances en la atención de los recién nacidos en general y de los recién nacidos pretérminos (RNPT) han llevado a un aumento en la supervivencia de esta población. El estado nutricional es, sin lugar a dudas, la condición más susceptible de ser alterada en este grupo que en particular presenta características especiales en todos los sistemas de su organismo, entre ellos el gastrointestinal.
Si las peculiaridades anotadas no se conocen, necesariamente terminarán impactando la nutrición del paciente recién nacido. Las reservas disminuidas de nutrientes y la marcada inmadurez de los órganos y sistemas responsables de los procesos asociados a la nutrición son tal vez las dos características que más pesan a la hora de valorar la "debilidad nutricional" del recién nacido. El grado de limitantes nutricionales es inversamente proporcional a la edad gestacional y al peso con que se nace y, si a esto se suma que el recién nacido enfermo se ve en la mayoría de las veces avocado a abandonar la vía enteral para obtener los beneficios de una alimentación normal, surge la Nutrición Parenteral (NP) como alternativa fundamental para resolver esta grave situación.
El niño es un organismo en crecimiento, con unos requerimientos de líquidos, energía y nutrientes específicos para un adecuado aumento de peso, que para aquellos recién nacidos con edad gestacional entre las 24 y 39 semanas es de aproximadamente 15g/kg/día según las curvas de Usher, McCLean y Lubchenko que, al mismo tiempo, tiene una mayor susceptibilidad a la desnutrición (1). Por lo tanto, períodos cortos de ayuno o de insuficiente aporte nutricional provocan deterioro nutricional más rápido e incluso alteraciones en el crecimiento a corto y largo plazo (2).
Un ejemplo de las dificultades que brinda este grupo poblacional en el entendimiento de su fisiología y el establecimiento de estrategias terapéuticas adecuadas es que hasta 20% de los RNPT presentan, en el período de desarrollo un peso, longitud y perímetro cefálico, 2 o más desviaciones estándar por debajo de los estándares intrauterinos y son niños que tienen una talla disminuida en relación a su potencial de crecimiento. Si el peso al nacimiento se recupera rápido –aunque quedan por dilucidar las posibles consecuencias en la edad adulta en relación con el desarrollo de patología cardiovascular– aumentan las posibilidades de alcanzar un crecimiento lineal, una composición corporal y un desarrollo psicomotor cercanos a los márgenes normales en niños nacidos a término (2).
Según datos de la OMS, en Colombia la mortalidad neonatal es de 14 por cada 1.000 nacidos vivos, la perinatal –mortinatos y mortalidad neonatal temprana, hasta 7 días de vida– es de 23 por cada 1.000 nacidos vivos y la proporción de bajo peso al nacer es de 9%. La mortalidad infantil –muertes antes de la edad de un año por cada 1.000 nacidos vivos– en niños de bajo peso al nacer es entre 30 y 40 veces mayor que la de niños con peso al nacer mayores de 2.500g (CDC). Según estadísticas del DANE para el 2008 la frecuencia de bajo peso al nacer continúa alrededor del 9% y la tasa de prematuridad es del 19,3%. Cabe anotar que no existe claridad sobre la forma como el estado nutricional incide directamente sobre esta realidad (3).
El uso de la NP está indicada en todo recién nacido con una patología digestiva o extradigestiva, aguda o crónica para dar cobertura a sus necesidades nutricionales con el objetivo de mantener su salud y crecimiento, siempre que estas no logren ser administradas completamente por vía enteral (4). La NP es capaz de suministrar los diferentes macro y micronutrientes, sin embargo, no hay claridad sobre la concentración exacta a la que deben ser ofrecidos y es aún más complejo sobre la adecuada oferta que permita aunar recuperación con ganancia nutricional como en condiciones normales debería ocurrir.
En consideración a lo planteado y sabiendo que la mayoría de RNPT y los que no lo son y cursan una enfermedad grave carecen de la vía enteral para obtener una alimentación y nutrición adecuadas, se hace fundamental el entendimiento de la nutrición parenteral en sí y del impacto de la misma en la mejoría de las condiciones patológicas concomitantes así como en el estado nutricional y crecimiento (4). Siendo fundamental la condición nutricional adecuada para garantizar bienestar al recién nacido y generar las condiciones propicias para un adecuado crecimiento orgánico y desarrollo neurológico futuros, la evaluación del aumento de peso resulta ser una herramienta de gran valor para la evaluación de la NP como vehículo para la realización de estas metas en los diferentes grupos de recién nacidos.
De tal manera la información y resultados derivados de este estudio facilitarán la tarea para la evaluación y el entendimiento del momento histórico en que fueron recolectados los datos utilizados y, a partir de ellos, ejecutar tomas de decisiones tales como corrección y ajustes de los diferentes componentes de la NP. En este sentido, el objetivo del presente estudio fue el de identificar el aumento de peso en un grupo de recién nacidos de una Unidad de Cuidados Intensivos Neonatal sin edema después de la administración de Nutrición Parenteral Total (NPT).
Materiales y métodos
Se realizó un estudio descriptivo tipo transversal, a partir de un análisis secundario de una base de datos recolectada cuya información fue asociada a un estudio prospectivo previamente realizado, en la Unidad de Recién Nacidos de la Clínica del Seguro Social de Bucaramanga, Colombia. Esta hace parte de la base de datos del Grupo de Investigación en Gastroenterología, Hepatología y Nutrición Pediátrica (GASTROHNUP), que cuenta con reconocimiento de Colciencias.
El estudio contó con los datos que incluyeron los recién nacidos de ambos géneros a término y pretérmino, hospitalizados en la Unidad de Recién Nacidos de la Clínica Los Comuneros del Seguro Social de Bucaramanga, Colombia, en los meses de febrero y marzo de 2002. Se incluyeron, por conveniencia, todos los recién nacidos, quienes recibirían únicamente soporte nutricional parenteral –central o periférico–.
El tamaño de la muestra se obtuvo por conveniencia e incluye el total de los recién nacidos hospitalizados en el período mencionado, en total 110 sujetos. Para la presente investigación, el muestreo se identificó en toda la base de datos aquellos que tuvieron la información completa, sobre la NP administrada a los recién nacidos y los datos antropométricos.
Para la NP la cantidad de macronutrientes y calorías administradas se obtuvieron de los registros de la historia clínica y las mediciones antropométricas se obtuvieron mediante mediciones físicas diarias de los recién nacidos. Todos los valores para estas variables fueron tomados en el estudio previo, y están incluidos en la base de datos.
La medición del peso de los recién nacidos fue realizada por personal de la Unidad de recién nacidos en una pesa digital con capacidad de 20k x 10g. Esta medición se realizaba diariamente, los niños fueron pesados desnudos posterior a la micción y defecación con balanza marca Detecto de error máximo de 10g previamente calibrada; la medición fue tomada a la misma hora todos los días y los valores obtenidos se registraban en la historia clínica y en formato de recolección. El personal que realizó las mediciones es personal capacitado y que cumple con el protocolo de mediciones antropométricas de la institución.
Para obtener las desviaciones estándar del peso para este estudio se utilizará el programa ANTRHO de la Organización Mundial de la Salud (OMS). El aporte de macronutrientes y calorías se suministró de acuerdo al peso y a la edad gestacional de los recién nacidos ingresados a la unidad por parte de los especialistas en pediatría. Estas indicaciones de NP se registran en el formato de administración de NP de la historia clínica por la enfermera jefe. Los datos sobre el aporte de proteínas, lípidos, infusión de glucosa, kilocalorías totales, kilocalorías y la relación calórico-protéica fueron tomados de la historia clínica y se verificaron que el registro de la hoja de administración de NP estuviera acorde con la orden dada por el especialista. De la historia clínica se tomaron los datos de sexo y los diagnósticos realizados al nacimiento.
Esta propuesta fue presentada al Comité de Revisión de Ética en Humanos de la Universidad Industrial de Santander (UIS), que emitió el aval respectivo para la realización del estudio. Se realizó un análisis exploratorio de los datos, se verificaron criterios de normalidad de las variables mediante las pruebas de Shapiro Wilk o Kolmogorov Smirnov para las variables continuas tanto para la totalidad de la muestra como para los grupos. En el caso de las variables continuas que cumplen criterios de normalidad se reportaron medidas de tendencia central –promedio y desviación estándar–, si no cumplían con los criterios se reportaran medidas de posición –mediana y rango–.
En el caso de las variables categóricas u ordinales se reportaron frecuencias. En el análisis univariado se reportaron frecuencias absolutas y relativas de las características demográficas y de la morbilidad al nacimiento. Se describió la distribución de los aporte de macronutrientes de la NP tanto al inicio como al final y la variación de unidades/día administrados. Igualmente, se reportó la distribución del peso y las desviaciones estándar del peso al comienzo, al final y de la variación del peso o las desviaciones estándar por día.
Adicionalmente, dado a que el peso y las desviaciones estándar no se distribuyen normal se estimó la diferencia entre el peso y de las desviaciones estándar inicial y final con la prueba de comparación de medianas para datos pareados de Singrank, Se realizó un análisis bivariado de las características sociodemográficas, macronutrientes, peso y desviaciones estándar al inicio y al final de la hospitalización entre los recién nacidos a término y prematuros. Con el fin de identificar diferencias por grupo se utilizaron pruebas de comparación de promedios –ttest– y de medianas –ranksum– en el caso de las variables continuas y la prueba de Chi cuadrado y Fisher para las variables categóricas u ordinales. También se realizó este mismo análisis para los grupos de RNPT de <1.500g y de 1.500-2,500g de peso.
Finalmente, se estimó la diferencia del peso y de las desviaciones estándar al inicio y al final entre los grupos mediante la prueba de comparación de promedio para datos pareados –ttest pareado– y para establecer las diferencias según patologías se utilizó la prueba de comparación de medianas para datos pareados. Los datos se analizaron en Stata 12. Para todos los análisis, el nivel de significancia será establecido en 0,05.
Resultados
El suministro de NP en estos pacientes (n=110) durante su hospitalización fue ofrecido de manera exclusiva, tanto en los RNPT (n=63) como en los de término (n=47); con presencia de patologías asociadas tales como enterocolitis necrosante (ECN) en 40 (36,4%), enfermedad de membrana hialina (EMH) en 12 (10,9%), sepsis neonatal en 10 (9,1%), cardiopatía en 3 (2,7%) y otros diagnósticos como ictericia neonatal y neumonía en 10 (9,1%).
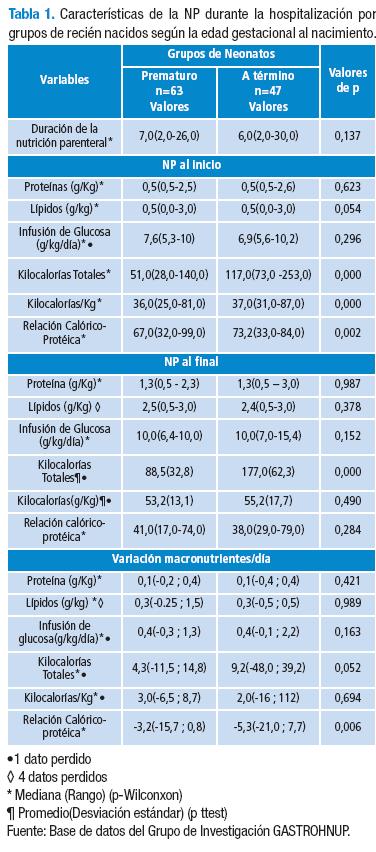
Se obtuvo información sobre los macronutrientes ofrecidos en la NP, en términos de la concentración de proteínas, lípidos, carbohidratos, kilocalorías totales, kilocalorías/kg y relación protéico-calórica de la solución, en términos de cantidad desde su inicio hasta el final. Así, para las proteínas al inicio su dosis fue de 0,5g/kg/día (rango=0,5-2,6) y al final de 1,3g/kg/día (rango=0,5-3). Respecto a los lípidos se encontró una mediana de 0,5g/kg/día (rango=0-3), al inicio, y al final de 2,5g/kg/día (rango=0,5-3) con progresión ascendente a través de toda la hospitalización. Respecto de otros valores de macronutrientes obtenidos y analizados se puede encontrar una tendencia similar respecto a los carbohidratos, Kcal/totales y Kcal/kg, sin embargo, ocurre lo contrario para la relación protéico-calórica en la que se observa disminución progresiva desde el inicio, con una mediana de 73 (rango=32-99) hasta el final, con una mediana de 40 (rango=17-79).
Cuando se analizó el comportamiento del peso sin edema, se encuentra un incremento al comparar el peso inicial versus el peso final, con una mediana de 14,2g/día (rango=0-28,6); situación similar para el comportamiento de la distribución de las desviaciones estándar del peso de la población según el Antrho de la OMS, con progresión desde el inicio con una mediana de -5,2 DE (rango=-8,4-1,8) hasta el final con una mediana de -3,8 DE (rango=-7,5-0,9). En cuanto a los principales diagnósticos, en los RN a término se encontró cardiopatía en 3, ECN en 24 recién nacidos a término (RNAT) versus 16 en RNPT, EMH 9 RNPT, sepsis neonatal en 7 RNAT y en 3 RNPT.
Cuando se hizo el análisis por grupos de recién nacidos según la edad gestacional, la NP tuvo una mediana para la duración de 7 días (rango=2-26) para los RNPT y de 6 días (rango=2-30) en los RNAT; no se encontraron diferencias significativas en lo referente a la composición de los macronutrientes de la NP –proteínas y lípidos– al comparar los RNPT con los RNAT; pero sí se encontraron en las kilocalorías totales, kilocalorías/kg y relación calórico-protéica al inicio y final (p<0,05) (Tabla 1).
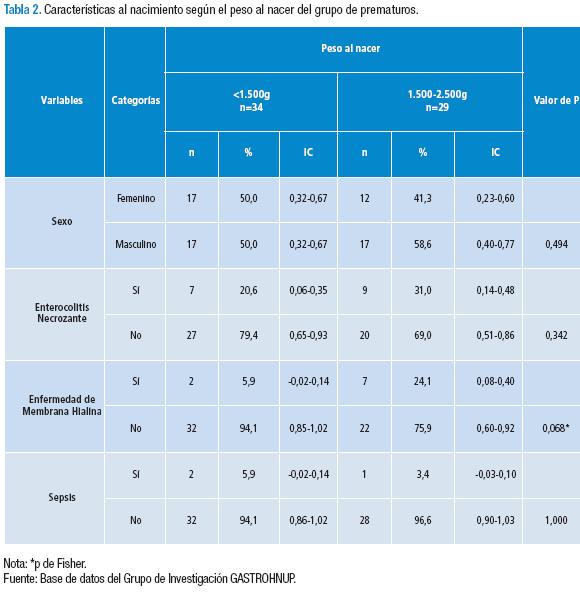
Respecto a la descripción del peso sin edema de los RNpreT (n=63) y RNAT (n=63) durante la hospitalización según la edad gestacional, no hubo diferencias significativas en la variación del peso (g/día) entre los RNPT (12,6; rango=-32,5-97,5) versus los RNAT (17,8; rango=-127,2-145,8) (p=0,846), como tampoco en la variación de las DE/día (p=0,253). Al analizar los RNPT según su peso al nacer, con peso <1.500g versus peso entre 1.500 y 2.500g, no se encontraron diferencias significativas con relación a su diagnóstico, a pesar de una mayor presencia de enfermedad de membrana hialina en el grupo de los RNPreT. Al comparar la duración de la NP y el peso, hay diferencias significativas en el grupo <1.500g (8; rango=2-26) versus el grupo entre 1.500 y 2.500g (6; rango=2-15) (p=0,044) (Tabla 2).
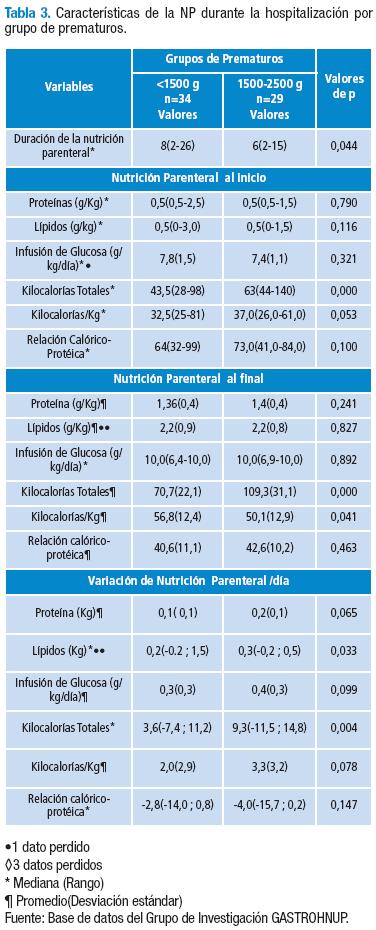
En cuanto a los componentes de la NP, al comparar los dos grupos de prematuros, se encuentra una diferencia estadísticamente significativa para las Kilocalorías totales al inicio de la aplicación 43,5 (28-98) en los menores de 1.500g vs 63 (44-140) en los de peso entre 1.500-2500g (p=0,000) y para el final se encuentra diferencia significativa para las Kilocalorías Totales: 70,7 en los menores de 1.500g versus 109,3 en los de peso entre 1.500-2500g (p=0,000) a favor de estos últimos y para las Kilocalorías/kg de 56,8 en los <1.500g versus 50,1 (p=0,041) a favor del grupo de prematuros menores de 1.500g. Al evaluar la variación diaria de los componentes de la NP se encuentra diferencia significativa para los Lípidos 0,2 (-0,2-1,5) en los menores de 1.500g versus 0,3 (-0,2-0,5) en los de peso entre 1.500-2500g a favor de estos (p=0,033), y para las Kilocalorías Totales con un valor de variación diaria de 3,6 (-7,4-11,2) en los menores de 1.500g versus 9,3 (-11,5-14,8) en los de peso entre 1.500-2500g (p=0,004) (Tabla 3).
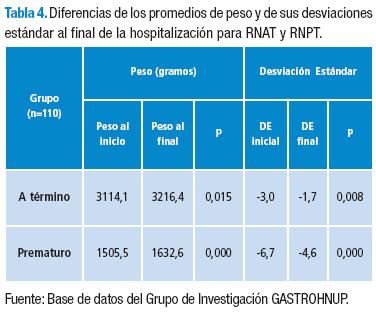
Al analizar las diferencias de los promedios de peso y las desviaciones estándar de peso, al ser utilizado el programa ANTRHO, los RNAT muestran una progresión en el peso del comienzo con el final con diferencia estadísticamente significativa (p=0,015) para el peso y (p=0,008) para las DE para los prematuros también se aprecia diferencia significativa en este mismo aspecto (p=0,000) para el peso (Tabla 4).
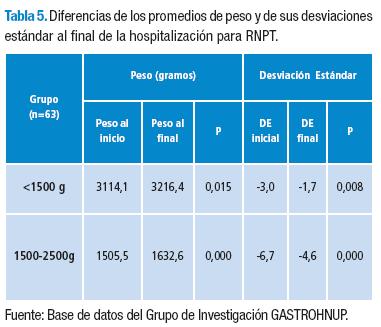
Al comparar los diferentes grupos de prematuros establecidos por peso, también se encuentra diferencia significativa en lo referente al peso inicial versus el final, en los menores de 1.500g para el peso (p=0,000) y para las DE (p=0,000), así como para los RNPT entre 1.500-2500g para el peso (p=0,004) y las DE del análisis ANTRHO (p=0,002) al comienzo y al final (Tabla 5).
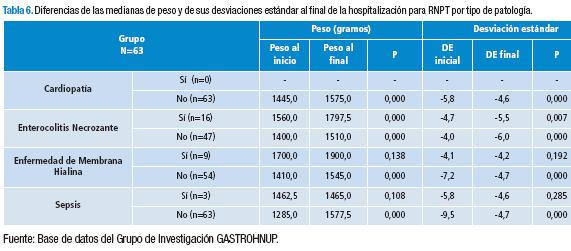
En lo referente a las diferencias de las medianas de peso y de sus desviaciones estándar por diferentes tipos de enfermedades al final, para enterocolitis necrosante (p=0,034) y sepsis (p=0,016) se aprecia disminución significativa de las desviaciones estándar para todos los recién nacidos y solo para enterocolitis necrosante (p=0,007) en el grupo de prematuros (Tabla 6).
Discusión
En el presente estudio, el total de los pacientes que recibieron NP con los diferentes macronutrientes desde el primer día de vida, en los diferentes grupos, a dosis más bajas que las recomendadas en la actualidad, consiguieron una mejoría nutricional medible con la variación de peso diaria. En este sentido, Lapillone y cols., intentaron comparar la aplicabilidad de las recomendaciones vigentes para cada uno de los macronutrientes en un grupo grande de Unidades de Recién Nacidos en Francia (n=172) encontrando que en la mitad de las mismas las proteínas no eran iniciadas el primer día de vida y sí a dosis iniciales menores a 1g/kg/día. De igual manera, el día de introducción de los lípidos varió considerablemente de una unidad a otra, así en más de la mitad de las unidades el suministro de lípidos inició más allá del tercer día de vida, respecto a la ingesta calórica 20% de las unidades reportaron una meta calórica de 100Kcal/kg/día mientras que un 14% reportó una meta superior o igual a 130Kcal/kg/día (5). Puede decirse que este estudio se corresponde con el momento histórico en el que fueron recolectados los datos y que, aún a la fecha actual, existe controversia sobre el momento apropiado y las dosis a ofrecer para cada uno de los diferentes macronutrientes.
Diferentes estudios han intentado evaluar el papel de los macronutrientes en los distintos grupos de recién nacidos, siendo más frecuente encontrar en la literatura médica trabajos de investigación sobre RNPT que miden los resultados del momento de inicio y de la dosis óptima, tanto de proteínas como de los lípidos y su rol en mejorar las condiciones nutricionales. En un estudio publicado en 2009 por Janeiro y cols., se correlacionó el inicio precoz (primer día de vida) y a dosis de 1-1,5g/kg de proteínas y de 0,5-1g/kg de lípidos, comparándolos con un grupo de recién nacidos que recibió dosis inferiores y con comienzos tardíos de los macronutrientes en mención con la mejoría nutricional. Si bien lograron establecer una mejor ingesta calórica para el grupo con inicio precoz y a más altas dosis, no encontraron diferencias en el z score de peso al alta entre los dos grupos (6).
En un estudio similar más recientemente publicado (2012) por Cahn y cols., bajo la premisa de que el objetivo de la nutrición en el pretérmino es alcanzar aproximadamente el crecimiento fetal intrauterino, ofrecieron altas dosis de aminoácidos y lípidos a recién nacidos menores de 34 semanas, a lo que denominaron nutrición parenteral "agresiva", con dosis de 3g/kg/día de aminoácidos y lípidos a razón de 2g/kg/día comenzando el primer día de vida, con relación a un segundo grupo que recibió NP "convencional", con dosis de 1,5g/kg/día para los aminoácidos y de 1g/kg/día para los lípidos, también desde el primer día de vida y documentaron en seguimiento hasta la edad de 40 semanas de gestación valores antropométricos estadísticamente mayores en el grupo que recibió NP "agresiva" (7). Esto habla de la contradicción de los resultados de los diferentes estudios que atienden a estos aspectos fundamentales en la concepción de la formulación de la NP y su relación con los cambios de los valores antropométricos que incluyen la ganancia que traduzcan mejoría nutricional.
Otros estudios se han preocupado por establecer una relación entre el inicio temprano de aminoácidos y la mejoría de peso en RNPT como, es el caso del publicado por Valentine y cols., en el 2009, en el que compararon una intervención prospectiva sobre un grupo de prematuros menores de 1.500g a los que se les ofreció en la NP suplemento de aminoácidos, comenzando antes de las 24 horas de vida, con una cohorte retrospectiva de RNPT a los cuales se les suplementó los aminoácidos de manera tardía –posterior a las 24 horas de vida–. Los autores realizaron el seguimiento del peso hasta las 36 semanas de edad postconcepcional y encontraron que los recién nacidos a los que se les había ofrecido aminoácidos de manera temprana (p<0,003) tuvieron mayor aumento de peso de manera significativa (8).
Más recientemente Cormack y cols., en 2011, preocupados por las posibles implicaciones que pudiera tener el no ajustar las dosis de aminoácidos ofrecidos en los pacientes de su unidad atendiendo a las recomendaciones más recientes de incrementar la dosis de manera significativa, optaron por comparar dos cohortes de recién nacidos menores de 1.500g, cada una de 40 pacientes; a uno de los grupos le fue suministrada la formulación usual con mayor cantidad de volumen de NP pero menos cantidad de aminoácidos (132+/-15ml/kg/día, 2,4+/-0,5g/kg/día) y al segundo grupo le fue "reformulada" la NP con menos volumen pero mayor concentración de aminoácidos (105+/-12ml/kg/día, 3,2+/-0,6g/kg/día) respectivamente. No hubo diferencias en los resultados clínicos, z-score de crecimiento a las cuatro semanas de vida o en los resultados del neurodesarrollo en el seguimiento realizado hasta los 18 meses de edad corregida entre los dos grupos; por lo tanto es válido decir que el ofrecimiento de un aporte menor de aminoácidos en condiciones en las cuales se hace necesario, no tendrá un impacto negativo en el paciente, como es el caso de nuestro estudio (9).
Algunos estudios se han preocupado por la correlación entre el suministro temprano de aminoácidos y el aumento de peso, con la vista puesta en el momento en que el recién nacido logra recuperar su peso al nacer, este es el caso del estudio publicado por Radmacher y cols., en 2009; con recién nacidos menores de 1.000g de peso al nacer se comparó esta última variable en tres diferentes etapas cronológicas –épocas– que muestran que, con el paso del tiempo, la tendencia ha sido la de iniciar de manera más temprana la suplementación de aminoácidos en la NP. Los autores compararon tres épocas: 1 (1/1/2000 a 12/31/2001/), 2 (1/1/2002 a 6/30/2004) y 3/6/1/2006 a 6/31/07).
La edad de iniciación de aminoácidos disminuyó significativamente sobre el tiempo, el retorno al peso al nacer y el porcentaje de pérdida de peso postnatal disminuyó significativamente para la época 3. El estudio concluye que la administración de aminoácidos temprana dentro de las primeras horas de vida parece ser "seguro y benéfico" para los recién nacidos (10). Si bien es posible considerar benéfica la progresión de peso que pueda similar la que se presenta en el feto en el ambiente intrauterino, como ya fue mencionado en el marco teórico aún quedan por esclarecer las consecuencias metabólicas a largo plazo que pueda representar la acumulación calórica en el recién nacido, sobre todo en el prematuro en este período de vida tan sensible (2).
Trintis y cols., evaluaron la seguridad y la eficacia de la administración temprana de aminoácidos en RNPT de muy bajo peso (<1.500g al nacer) y compararon dos grupos de pacientes: al primero le fue suministrada NP "estándar" carente de aminoácidos; el segundo recibió aminoácidos de inicio temprano con dosis más altas de lo establecido usualmente, con la premisa de que uno de los mecanismos comprometidos en el pobre crecimiento en los primeros días de vida en este grupo de recién nacidos está directamente relacionado con el retraso en la introducción de proteínas. No se encontrar diferencias en relación con la mortalidad y el día de recuperación del peso al nacer, pero sí se encontró enterocolitis necrosante, más frecuentemente (p=0,012) en el grupo que recibió NP con aminoácidos de inicio temprano (11).
Es válido afirmar, para el presente estudio, que el hecho de suministrar macronutrientes tipo proteínas y lípidos de manera temprana resultó benéfico, pues se tradujo en aumento de peso para los diferentes grupos de recién nacidos. Vlaardingerbroek y cols., en el 2010, evaluaron los efectos de la iniciación en los primeros dos días de vida en los RNPT de muy bajo peso al nacer, teniendo en consideración que su uso ha estado limitado por intolerancia; secundario a esto, el criterio de inicio de los mismos en la solución de NP varía considerablemente entre las diferentes unidades de recién nacidos. Sin embargo, es considerable el papel de los lípidos como fuente de energía para la síntesis proteica, también como fuente de ácidos grasos esenciales fundamentales para el sistema nervioso central. Los autores realizaron un meta-análisis que incluyó 14 estudios y concluyeron que no se aprecian diferencias en el crecimiento y morbilidad con el comienzo temprano de los lípidos (12).
Drenckpohl y cols., establecieron una comparación entre dos grupos de recién nacidos con pesos entre 750-1.500g distribuidos en dos grupos, los cuales recibieron lípidos a diferentes dosis en el caso del grupo control a 0,5g/kg/día versus el grupo experimental a 2g/Kg/día. Para estos últimos, el 42% de los pacientes permanecieron por encima del percentil 10% de peso para la edad y solo el 17% del grupo control lo hicieron; el 40% de este grupo desarrolló enterocolitis, mientras que en el grupo experimental ninguno la presentó (13).
Guzmán y cols., en 2001, realizaron una comparación de diferentes aspectos relacionados con el ofrecimiento de NP en grupos de recién nacidos de muy bajo peso haciendo una agrupación con los menores de 1.000g y el segundo grupo conformado por recién nacidos entre 1.000-1.250g. Los autores no encontraron diferencias en el suplemento ofrecido de glucosa, proteínas, lípidos y calorías en las NP de los dos grupos, hasta después de los primeros 15 días, cuando los menores de 1.000g requirieron mayor ingesta calórica y de líquidos. Tampoco encontraron diferencias significativas en el aumento de peso entre los dos grupos (14).
El presente estudio realizó una comparación similar, pero la hizo entre los grupos de prematuros menores de 1.500g y aquellos con peso entre 1.500g y hasta 2.500g. Se encontró una diferencia significativa (p=0,000) de las Kilocalorías totales en el inicio de la NP a favor del grupo de mayor peso, así como de las Kilocalorías totales y de las Kilocalorías/kg en la NP del final. Además, se apreció una diferencia estadísticamente significativa en el peso y las desviaciones estándar del final de la NP, con lo que se podría inferir que el tipo de suministro de macronutrientes escogido para este estudio fue más adecuado para los prematuros de mayor peso.
También se puede plantear el interrogante de qué tanto puede el grado de severidad de la enfermedad de base establecer una mayor demanda energética en los RNPT de menor peso, como lo intentaron establecer Ehrenkranz y cols., en 2011, cuando compararon recién nacidos de muy bajo peso al nacer que recibieron NP y los clasificaron en "más críticamente enfermos" y "menos críticamente enfermos", de acuerdo a si estuvieron sometidos a ventilación mecánica durante los primeros siete días de vida. Los autores establecieron que, comparados a los más críticamente enfermos, los menos críticamente enfermos recibieron más soporte nutricional total durante cada una de las tres primeras semanas de vida, con diferencias significativas en lo referente a velocidad de crecimiento, menor asociación a displasia broncopulmonar, sepsis, mortalidad y más cortas estancias hospitalarias (15).
Respecto a la asociación con diferentes patologías y la NP, se puede decir que en este estudio se puede apreciar disminución significativa de las desviaciones estándar del peso (ANTRHO) en presencia de enfermedades como enterocolitis y sepsis cuando se evaluaron todos los recién nacidos y solo para enterocolitis cuando fueron evaluados solo los RNPT.
Conflicto de intereses
Ninguno declarado por los autores.
Financiación
Ninguna declarada por los autores.
Agradecimientos
Ninguno declarado por los autores.
Referencias
1. Martin CR, Brown YF, Ehrenkranz RA, O'Shea TM, Allred EN, Belfort MB, et al. Extremely low gestational age newborns study investigators. Nutritional practices and growth velocity in the first month of life in extremely premature infants. Pediatrics. 2009;124:649-57. http://doi.org/bt8z7g. [ Links ]
2. Singhal A, Lucas A. Early origins of cardiovascular disease: is there a unifying hypothesis? Lancet. 2004;363:1642-5. http://doi.org/ff4hbh. [ Links ]
3. Alcances y objetivos en recién nacidos. Guía Prematuros. Ministerio de Salud y Protección Social. Bogotá: Colciencias; 2013. [ Links ]
4. Koretz RL, Lipman TO, Klein S. American Gastroenterological Association. AGA technical review on parenteral nutrition. Gastroenterology. 2001;121:970-1001. http://doi.org/xxc. [ Links ]
5. Lapillonne A, Fellous L, Mokthari M, Kermorvant-Duchemin E. Parenteral nutrition objectives for very low birth weight infants: results of a national survey. J Pediatr Gastroenterol Nutr. 2009;48:618-26. http://doi.org/fvwjrc. [ Links ]
6. Janeiro P, Cunha M, Marques A, Moura M, Barroso R, Carreiro H. Caloric intake and weight gain in a neonatal intensive care unit. Eur J Pediatr. 2010;169:99-105. http://doi.org/dqgtzc. [ Links ]
7. Can E, Bülbül A, Uslu S, Cömert S, Bolat F, Nuhoğlu A. Effects of aggressive parenteral nutrition on growth and clinical outcome in preterm infants. Pediatr Int. 2012;54:869-74. http://doi.org/xxd. [ Links ]
8. Valentine CJ, Fernández S, Rogers LK, Gulati P, Hayes J, Lore P, et al. Early amino-acid administration improves preterm infant weight. J Perinatol. 2009;29:428-32. http://doi.org/bt952g. [ Links ]
9. Cormack BE, Bloomfield FH, Dezoete A, Kuschel CA. Does more protein in the first week of life change outcomes for very low birthweight babies? J Paediatr Child Health. 2011;47:898-903. http://doi.org/dfkkbc. [ Links ]
10. Radmacher PG, Lewis SL, Adamkin DH. Early amino acids and the metabolic response of ELBW infants (< or = 1.000g) in three time periods. J Perinatol. 2009;29:433-7. http://doi.org/bntbhh. [ Links ]
11. Trintis J, Donohue P, Aucott S. Outcomes of early parenteral nutrition for premature infants. J Perinatol. 2010;30:403-7. http://doi.org/c34mkp. [ Links ]
12. Vlaardingerbroek H, Veldhorst MA, Spronk S, van den Akker CH, van Goudoever JB. Parenteral lipid administration to very-low-birth-weight infants-early introduction of lipids and use of new lipid emulsions: a systematic review and meta-analysis. Am J Clin Nutr. 2012;96:255-68. http://doi.org/xxf. [ Links ]
13. Drenckpohl D, McConnell C, Gaffney S, Niehaus M, Macwan KS. Randomized trial of very low birth weight infants receiving higher rates of infusion of intravenous fat emulsions during the first week of life. Pediatrics. 2008;122:743-51. http://doi.org/dp86vw. [ Links ]
14. Guzmán JM, Jaraba MP, de la Torre MJ, Ruiz-González MD, Huertas MD, Alvárez R, et al. Parenteral nutrition and immature neonates. Comparative study of neonates weighing under 1000 and 1000-1250g at birth. Early Hum Dev. 2001;65:S133-44. http://doi.org/c2qctb. [ Links ]
15. Ehrenkranz RA, Das A, Wrage LA, Poindexter BB, Higgins RD, Stoll BJ, et al. National Institute of Child Health and Human Development Neonatal Research Network. Early nutrition mediates the influence of severity of illness on extremely LBW infants. Pediatr Res. 2011;69:522-9. http://doi.org/bhvq8w. [ Links ]