Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Revista de la Facultad de Medicina
versión impresa ISSN 0120-0011
rev.fac.med. vol.63 no.1 Bogotá ene./mar. 2015
https://doi.org/10.15446/revfacmed.v63n1.46595
DOI: http://dx.doi.org/10.15446/revfacmed.v63n1.46595
INVESTIGACIÓN ORIGINAL
Plan de atención integral de enfermería para el cuidado de personas con úlceras por presión
Integral plan nursing care of people with pressure ulcers
Renata Virginia González-Consuegra1, Gustavo David Matiz-Vera1, Julián Daniel Hernández-Martínez1, Lizeth Xiomara Guzmán-Carrillo1
1 Facultad de Enfermería, Universidad Nacional de Colombia. Bogotá, D. C., Colombia.
Correspondencia: Renata Virginia González-Consuegra. Universidad Nacional de Colombia, Facultad de Enfermería: Carrera 30 No. 45-03; Torre de Enfermería, edificio 101, oficina 1105. Bogotá, D.C., Colombia. Correo electrónico: rvgonzalezc@unal.edu.co.
Received: 20/10/2014 Accepted: 03/12/2014
Resumen
Antecedentes. Las úlceras por presión son un problema de salud pública que afecta al paciente, su familia y el sistema de salud; provocan sufrimiento que afecta su calidad de vida. El tratamiento genera altos costos para la institución y aumenta la carga de trabajo en el equipo de salud. Las intervenciones de enfermería para planear el cuidado eficaz, oportuno e individualizado en personas con úlceras por presión se basan en valoración integral de la persona, actividades de prevención, diagnóstico, tratamiento y rehabilitación con el uso de taxonomías NANDA-NIC-NOC, que permiten responder cuestionamientos sobre la seguridad, eficiencia y costo-efectividad del cuidado de enfermería.
Objetivo. Proponer un plan de atención de enfermería integral para las personas con úlceras por presión.
Material y Métodos. Revisión sistemática de literatura científica de los últimos 5 años en las bases de datos Medline, CINAHL, LILACS, FECYT, Embase y SciELO.
Resultados. Construcción de un plan de atención de enfermería flexible basado en evidencia científica, resultado de los hallazgos de la revisión sistemática, que oriente la toma de decisiones en el cuidado integral de las personas con Úlceras por Presión y contribuya a la calidad de los servicios de salud mejorando la Calidad de Vida relacionada con la Salud.
Conclusiones. Es preciso brindar un cuidado integral basado en evidencia científica conducente a establecer medidas preventivas que guíe la intervención de enfermería eficaz e individualizada garante de la limitación del daño y la rehabilitación oportuna de las personas con Úlceras por Presión, aportando al desarrollo y visibilidad disciplinar.
Palabras clave: Atención de Enfermería; Úlcera por Presión; Prevención y Control; Diagnóstico; Tratamiento (DeCS).
González-Consuegra RV, Matiz-Vera GD, Hernández-Martínez JD, Guzmán-Carrillo LX. Plan de atención integral de enfermería para el cuidado de personas con úlceras por presión. Rev. Fac. Med. 2015;63(1):69-80. Spanish. doi: http://dx.doi.org/10.15446/revfacmed.v63n1.46595.
Summary
Background. Pressure Ulcers are a public health problem that affects the patient, their family and the health care system; causing suffering to affect their quality of life. The treatment results in high costs for the institution and increases the workload on the health care team. Nursing interventions to plan effective, timely and individualized care in people with pressure ulcers, are based on integral evaluation of the person, prevention, diagnosis, treatment and rehabilitation taxonomies using NANDA-NIC-NOC, the let them answer questions about the safety, efficiency and cost-effectiveness of nursing practice.
Objectives. Propose a plan of integral nursing care for people with pressure ulcers.
Material and methods. Systematic review of scientific literature of the last 5 years in the Medline, CINAHL, LILACS, FECYT, Embase y SciELO.
Results. Building a flexible plan of nursing care based on scientific evidence, resulting from the findings of the systematic review, to guide decision making in the integral care of people with pressure ulcers and contributes to the quality of health services improving the quality of life related to health.
Conclusions. It is necessary to provide integral care based on scientific evidence conducive to establish preventive measures to guide effective nursing intervention and individualized guarantor of damage limitation and timely rehabilitation of persons with Pressure Ulcers, contributing to the development and visibility discipline.
Keywords: Nursing Care; Pressure Ulcer; prevention and control; Diagnosis; Treatment (MeSH).
González-Consuegra RV, Matiz-Vera GD, Hernández-Martínez JD, Guzmán-Carrillo LX. [Integral plan nursing care of people with pressure ulcers]. Rev. Fac. Med. 2015;63(1):69-80. Spanish. doi: http://dx.doi.org/10.15446/revfacmed.v63n1.46595.
Introducción
Las úlceras por presión (UPP) son un problema de salud pública que afecta no solo a la persona que las padecen sino también a su familia y al sistema de salud (1). Muchas veces, son subvaloradas o simplemente no son una prioridad de atención en las instituciones de salud (2). Este hecho provoca sufrimiento para el paciente y dificulta su recuperación; implica disminución en la calidad de vida relacionada con la salud (CVRS), ya que afectan las dimensiones física, psicológica, social y lo relacionado con los síntomas (3); generan pérdida de años potencialmente productivos en ocasión a la incapacidad que producen (1). Su tratamiento conduce a un incremento de los costos para la institución, aumento de la carga de trabajo en el equipo de salud y de la familia (1,4). Provocan aumento de los días de estancia hospitalaria y demandas legales, siendo esta una complicación prevenible en la mayoría de los casos (1).
La enfermería como disciplina aborda al ser humano de forma holística, en sus esferas física, social y psicológica, y brinda cuidado integral, incluyendo aspectos tan importantes como la integridad de la piel, la cual puede verse alterada por heridas como las UPP. Así, las actividades de enfermería dirigidas a estas personas deben orientarse hacia la prevención, diagnóstico, tratamiento y rehabilitación, pues su presencia es indicador de calidad de los servicios sanitarios, asociados a los factores de riesgo que presentan las personas, según su condición de salud y los cuidados proporcionados por el profesional de enfermería (1). Estas intervenciones se basan en el Proceso de Atención de Enfermería (PAE), el cual incluye cinco etapas (4):
a. Recolección de información del paciente: Se aplican escalas de valoración del riesgo de UPP (EVRUPP) (1,4,5), acompañadas por la observación y clasificación de la lesión —si existe—, según las categorías dadas por el Panel Consultivo Europeo para las Úlceras por Presión (EPUAP) y el Panel Consultivo Nacional para las Úlceras por Presión (NPUAP) (2009). Es importante que, al tiempo, se valore la CVRS en la persona (3).
b. Formulación de diagnósticos enfermeros: Se realiza un juicio clínico —a partir de la información recolectada— que involucra factores relacionados o de riesgo, fundamentados en la evidencia científica.
c. Planteamiento de metas a través de indicadores de resultados.
d. Prescripción y aplicación de intervenciones basadas en la evidencia científica: orientadas a la prevención y tratamiento que mitiguen el impacto que éstas generan sobre las personas, sus familias y la sociedad y, reduzcan su aparición.
e. Evaluación de resultados y seguimiento (6,7): Para este proceso, se emplean herramientas como las taxonomías de enfermería: los diagnósticos enfermeros de la North American Nursing Diagnosis Association (NANDA), la Clasificación de las Intervenciones de Enfermería (NIC) y la Clasificación de Resultados de Enfermería (NOC). Estas garantizan aspectos de seguridad, eficiencia y costo-efectividad de la práctica enfermera (8).
Objetivo
Proponer un plan de atención de enfermería integral para las personas con UPP o con riesgo de padecerlas.
Materiales y métodos
Revisión sistemática de literatura científica de los años 2009 a 2014, en las bases de datos Medline, CINAHL, LILACS, FECYT, Embase y SciELO, la cual fue ampliada bajo la metodología de Bola de Nieve. Se utilizaron los descriptores: Atención de Enfermería, Úlcera por Presión, Prevención y Control, Diagnóstico, Tratamiento. La calidad de los artículos fue establecida a través del instrumento GRADE.
Criterios de inclusión y exclusión de los artículos
Se delimitó la búsqueda a estudios con personas mayores de 18 años, que tenían UPP o presentaban el riesgo de padecerlas. Se incluyeron artículos que contemplaron prácticas relacionadas con la prevención y tratamiento de las UPP, con resultados de carácter significativo relevantes para la práctica asistencial y artículos que contenían métodos o técnicas efectivas para realizar la valoración y evaluación de las UPP. Con relación al diseño de los estudios, se tuvieron en cuenta revisiones sistemáticas con o sin metaanálisis, ensayos clínicos controlados y aleatorizados, estudios prospectivos controlados, estudios cuasiexperimentales y estudios descriptivos no experimentales.
Resultados
Recolección de la información
Valoración de las UPP
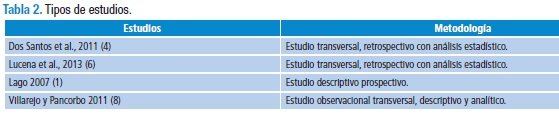
Se encontraron 13 estudios (5,9,10,12-21); de estos, 8 transversales, observacionales y descriptivos (9,10,14-19); 1, longitudinal (5); 1, de prevalencia, prospectivo, descriptivo y comparativo (12); 1, prospectivo (20); 1, metodológico (21), y 1, de revisión y opinión de experto (13).
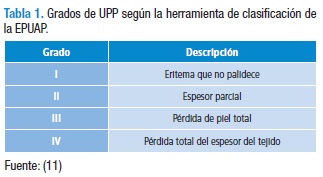
Se identificaron métodos para la valoración y diagnóstico de las UPP que aportan a la toma de decisiones eficientes y eficaces para que mejore el paciente y el estado de la herida (9).y el estado de la herida (9). Dichos métodos consideran parámetros como el estadío de la UPP, el tipo de tejido existente en el lecho de la UPP y sus dimensiones. Se enfatiza en la importancia del conocimiento del equipo de enfermería, para identificar y clasificar las UPP, según la herramienta de clasificación de la EPUAP y la NPUAP, en donde se categorizan como se muestra en la tabla 1 (10).
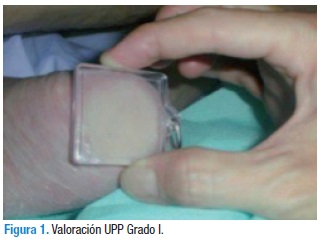
Para identificar las UPP en estadio I se coloca una superficie convexa transparente (vidrio o acetato), haciendo presión sobre la lesión y observando si el eritema palidece o no (Figura 1). Este método debe realizarse periódicamente en intervalos de 4 horas, un día y dos días, ya que algunas UPP grado I pueden ser reversibles en un par de horas con el diagnóstico y las medidas preventivas precoces (12).
Cuando hay pérdida de tejido, debe observarse la herida a través de métodos bidimensionales (13): establecer el largo y ancho de su superficie en centímetros, posterior al desbridamiento del tejido inviable; para ello, se toman los extremos más distantes, cuyos dos valores se multiplican entre sí. Otra manera de hacerlo es tomando una impresión del contorno de la herida y midiendo el ancho y largo de la misma; este es un método simple y efectivo en la práctica clínica, aunque en heridas de forma irregular se estima un margen de error (14).
Otro método es a través de imágenes y trazados (13-15) dibujando el perímetro de la herida sobre un acetato o film transparente, poniendo la hoja de acetato sobre la superficie de la herida. También se puede utilizar papel milimetrado, que precisa el perímetro de la herida y valora otras características de la UPP; luego, se comparan dos o más acetatos, para evaluar el progreso de la herida. Este método se puede complementar con el uso de fotografías (5,10,13,14), que es menos invasivo y facilita la medición, descripción, documentación de las UPP y evalúa la evolución de su proceso de cicatrización. Aunque exige aspectos referentes al ángulo e iluminación de la toma fotográfica (17), es fiable al momento de diagnosticar y valorar UPP cuando se hace entre evaluadores expertos.
Se encontraron métodos para hacer mediciones tridimensionales y de volumen de la herida (13), haciendo uso de cálculos de profundidad, moldes de alginato y estereofotografía. El uso de software como el Motic y AutoCAD permite el cálculo computacional de volumen y profundidad con errores mínimos (14).
La valoración de factores fisiológicos como el flujo de sangre, de fuerza, de presión, de temperatura del tejido, grado de retracción de la piel se realiza mediante la ecografía elastográfica, que es útil en la detección de la UPP temprana, cuando esta es visualmente indetectable (18).
Por otro lado, el método mejor considerado para el diagnóstico de las UPP es la evaluación entre observadores (5,16).
La valoración del estado nutricional es importante (19), en especial el uso del test Mini Nutricional Assessment (MNA), validado en España, establece factores predictores para desarrollar UPP y permite detectar distintos grados de riesgo de desnutrición.
Escalas de valoración de cicatrización de UPP
Entre varias escalas de valoración de las UPP encontramos la escala PUSH (Pressure Ulcer Scale for Healing) creada por la NPUAP, esta escala evalúa los aspectos más importantes de las UPP como la superficie, el exudado y el tipo de tejido, asignando valores a cada aspecto entre 0 (herida cicatrizada) y 17 (lesión en el peor estado). Esta escala ha sido traducida y validada al portugués, al turco (13) y al español (20), validada para lesiones crónicas, existiendo confiabilidad entre observadores (21).
Valoración de la CVRS en pacientes con UPP
5 artículos (3,22-25) reportaron implicaciones de la CVRS en las personas que padecen UPP.
La CVRS valorada en personas con UPP y personas sin UPP mediante el instrumento SF-36 reportó notablemente afectadas las dimensiones: funcionamiento físico, social, limitaciones del rol (físico y emocional), salud mental, vitalidad, dolor y percepción general de la salud, en personas que padecen UPP respecto a las que no (22). Un estudio cualitativo mostró que este tipo de heridas generan un profundo impacto en las esferas físicas, social, emocional y mental de las personas con UPP (23).
Resultados posteriores a la aplicación del instrumento MDS-HSI (Minimum Data Set-Health Status Index) sugieren que la CVRS en estos pacientes es baja y que las UPP y su impacto son estadísticamente significativos (24).
El diseño y aplicación del instrumento específico Pressure Ulcer Quality of Life (PU-QOL) es un aporte relevante para evaluar integralmente el impacto de UPP a fin de establecer la pertinencia de las intervenciones de manera integral (3,25).
Diagnósticos Enfermeros (DE)
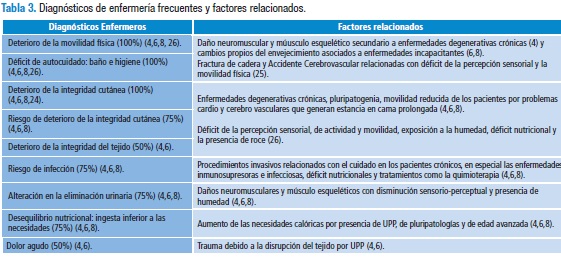
Las siguientes tablas refieren los estudios que plantean los diagnósticos de enfermería más frecuentes y sus factores relacionados (Tabla 2 y 3):
Metas
No hubo hallazgos al respecto, por lo tanto se tomaron los resultados de la taxonomía NOC (Tabla 4).
Intervenciones
Prácticas relacionadas con la Prevención de las UPP
64 Estudios contemplan prácticas de prevención de las UPP en diferentes escenarios con utilización del PAE, pero solo 31 cumplieron con una metodología rigurosa (1,4,5,26-53).
Valoración del riesgo: 20 estudios (1,4,5,26-42) mencionan la importancia de realizar una valoración integral del paciente, al momento del ingreso, por medio de las EVRUPP (instrumentos que permiten al profesional de enfermería establecer el riesgo de UPP), para planificar las intervenciones específicas. Así, se reduce hasta en un 50% la aparición de las UPP (5).
Las escalas más utilizadas son: Escala Braden (26-30), Escala Norton, Escala Norton modificada (31,32), Escala Waterlow y Escala Emina (33), siendo Braden la de mayor uso por su alto valor predictivo (1,4,5).
La evidencia establece a mayor edad menor puntaje en la escala de Braden y por tanto mayor riesgo (1).
El uso de estos instrumentos estará precedido de la debida validación al contexto nacional, alta sensibilidad y especificidad, buen valor predictivo, fácil de usar, criterios claros y definidos, y aplicación en diferentes contextos clínicos (1,6,34). Además, se debe valorar la condición general del paciente; evaluar la piel, la movilidad, el grado de humedad y la incontinencia, la nutrición y el dolor; todo ello de forma continua y en caso de cambios en su estado de salud (35-37).
Valoración y cuidados de la piel: 9 artículos (35-43) abordan esta temática, cuyo objetivo es mantener y mejorar la tolerancia de los tejidos, valorando diariamente la piel y su cuidado, su nutrición y el grado de movilidad del paciente (35-38).
El cuidado de la piel incluye su higiene, limpieza, hidratación y protección. Los autores recomiendan el uso de jabón con pH neutro, que garantice la integridad de la piel; cremas hidratantes, y emolientes después del baño. A manera de protección e hidratación de la piel, sugieren los ácidos grasos hiperoxigenados (AGHO), en los pacientes de edad avanzada y/o con piel reseca (37,41).
La evidencia indica el uso de AGHO para el mantenimiento de la integridad de la piel, con el fin de evitar la aparición de UPP o retrasar su establecimiento hasta en un 50%; recomiendan aun incluirlos en las guías y protocolos de enfermería para la prevención de las UPP y protección de la piel perilesional (42).
Se debe evitar el uso de agua caliente y de fricción excesiva con toallas o paños, garantizando ropa de cama limpia y seca. De esta manera se previenen lesiones en la piel (37,41).
Las barreras protectoras para la piel, de gran efectividad en la prevención de las UPP (cremas y películas a base de silicona), son de fácil aplicación y no causan irritación por el aislamiento del exudado y la presión (43).
Valoración y cuidados nutricionales: 5 artículos (37,38,40,41,44) mencionan la valoración y cuidados nutricionales en pacientes con UPP. Los autores han demostrado que la desnutrición favorece la aparición de las UPP (36-39,43); de ser necesario, ha de solicitarse soporte nutricional para los pacientes identificados de alto riesgo con el uso de las EVRUPP (41).
El Método de Cribado para la Detección de Malnutrición en Adultos (MUST), herramienta utilizada en diversos escenarios de la práctica asistencial, brinda información importante que evidencia los requerimientos nutricionales en los pacientes con UPP y/o previene su aparición (44).
Control sobre el exceso de humedad: 3 estudios (37,39,41) abordan la incontinencia urinaria y/o fecal en pacientes y el uso de dispositivos que favorecen el drenaje y/o absorción de fluidos. Además, recomiendan el uso de crema hidratante a base de agua para no inhibir la capacidad de absorción de las almohadillas y proteger la región perineal de la aparición de UPP. El uso de cremas a base de aceite no se recomienda, ya que impiden la visibilidad de la piel y afectan la eficacia de absorción de las almohadillas para mantener la orina en piel (38,40,42).
Manejo efectivo de la presión: 16 artículos (28,32,36-38,41-53) evidencian el uso de diversos mecanismos para aliviar la presión y prevenir la aparición de las UPP.
Movilidad física y cambios de posición: 7 artículos (28,37,41,44-47) presentan estrategias enfocadas a movilizar al paciente en riesgo de UPP, mediante cambios posturales en cama y silla de ruedas, siempre que su situación de salud lo permita (36,44); limitar a 30 grados la elevación de la cabeza y efectuar cambios de posición entre 2 y 4 horas o más frecuente (41,44,46). Sin embargo, no hay estudios que soporten este intervalo de tiempo como mecanismo de prevención. Los autores concuerdan en que los cambios de posición cada dos horas son los que con mayor frecuencia se registran en la literatura, desde las Notas de Enfermería de Florence Nightingale hasta la actualidad (47).
En contraste con los hallazgos de los estudios anteriores sobre la eficacia de los cambios posturales y la movilización del paciente para prevenir la aparición de las UPP, se evidenció que, a pesar de la implementación de un protocolo de movilidad temprano en pacientes de UCI, no surtió efecto alguno en la prevención de aparición de las UPP (28).
Protección de prominencias óseas: 7 artículos (36,41,44,48-51) plantean medidas de prevención de las UPP a través del uso de mecanismos (soportes, barreras, apósitos) que alivien la presión. Se debe evitar colocar al paciente directamente sobre prominencias óseas, mediante uso de SEMP, en posición que evite la cizalla, para distribuir adecuadamente el peso, elevar las extremidades y brindarle estabilidad cuando se encuentre en silla de ruedas (36,41,44,48,49).
Los apósitos de alta tecnología (hidrocelulares y gel) diseñados para reducir el daño por presión en la piel redistribuyen la presión en regiones óseas tales como el talón y el sacro; también se ha observado que minimizan de manera importante el eritema en pacientes de reposo prolongado en cama (41,50).
Apósitos de espuma de silicona suave han sido efectivos como barrera protectora, con resultados significativamente importantes en relación de 7 contra 27, considerando grupo experimental y grupo control (51).
Estudios concuerdan en evitar los masajes sobre las prominencias óseas, porque se corre el riesgo de que haya ruptura de la piel (36,41,44,48-51).
Superficies Especiales para el Manejo de la Presión (SEMP): 7 artículos (32,36-38,46,52,53) relacionan además dispositivos como: camas y colchones especiales de alternancia de presión de aire, baja pérdida de aire y espuma; cojines especiales de gel, agua, espuma y aire, los cuales reducen la intensidad y duración de la presión de interfaz entre las superficies de apoyo y el paciente (38,46).
El uso de una cama de aire fluidizado alcanza presiones de interfaz bajas entre la cama y el paciente; esto le proporciona inmersión máxima y envolvimiento. Minimiza la cizalla y fricción donde la humedad fluye en el lecho del colchón, de modo que disminuye la maceración de la piel. Además, brinda soporte firme para la espalda y eleva la cabecera de la cama, hecho que contribuye a la prevención de UPP (52).
Los autores manifiestan que cualquiera que sea la SEMP que se use, debe ir acompañada de la evaluación integral del paciente, el juicio clínico del profesional de enfermería y de los factores de riesgo asociados que puedan dar lugar a una UPP. Identificar los pacientes en riesgo a través del uso de EVRUPP y aplicar las medidas preventivas adecuadas como las SEMP disminuye considerablemente la aparición de UPP (36-38,53).
Un estudio comparativo en UCI entre el uso del colchón reactivo y un colchón de presión alternante activo en pacientes con características similares mostró mayor efectividad del primero en la prevención de las UPP (32).
Educación en prevención: 6 artículos (26,33,35,36,38,41) abordan la educación en prevención de las UPP. El profesional de enfermería, en su rol de educador, debe establecer un plan de intervención de enfermería que oriente al personal de salud, al paciente y su familia sobre las medidas generales de prevención y cuidado de las UPP; este debe incluir elaboración de guías, programas o protocolos para disminuir su impacto (26,35,36,38,41).
En este sentido, un estudio de intervención (en atención a la alta incidencia de las UPP en un hospital en España, como muestra posterior a un programa educativo sobre prevención de UPP en el personal de salud), obtuvo una reducción del 57% en su incidencia (33).
Prácticas relacionadas con el tratamiento de UPP
37 artículos refieren aspectos relacionados con el tratamiento de UPP; sin embargo, solo 11 (32,54-63) cumplieron con los estándares de calidad de acuerdo a la herramienta GRADE.
El manejo de las UPP no está limitado al tratamiento local de la lesión, sino que aborda también patologías subyacentes del paciente; por esto, no es una responsabilidad exclusiva del equipo de enfermería sino que debe ser compartida institucionalmente por un equipo multidisciplinar. Este incluye: estabilización y curación de las condiciones médicas reversibles del paciente, y prevención y minimización de las complicaciones del estado disfuncional del paciente, así como la provisión de elementos y recursos (54).
Existen diferentes alternativas para el tratamiento de las UPP, pero es necesario utilizar estrategias o herramientas que orienten las intervenciones hacia la preparación del lecho de la herida. Dentro de estos se encuentra el TIME (Tissue, Infection, Moisture, Edges) cuyo acrónimo corresponde a cuatro principios fundamentales del tratamiento de la herida: manejo de tejidos, control de infecciones, equilibrio de la humedad y el borde de la herida (55).
Para el manejo del tejido, se incluyen medidas como el desbridamiento, el cual puede ser de tipo autolítico, mecánico, enzimático y biológico. Para el control de la infección, puede ser efectivo el uso de solución salina y antisépticos de amplio espectro como soluciones de polihexanida, dihidrocloruro de octenidina y soluciones de yodo. El equilibrio de la humedad en el lecho de la herida tiene un impacto decisivo en la formación de tejido de granulación, de epitelización, el grado de maceración, la susceptibilidad para la colonización bacteriana, así como la comodidad del paciente. La reepitelización de los bordes de la herida o apéndices de piel requiere un lecho de la herida con tejido de granulación como base para la migración. Para que este proceso sea posible, es crucial un ambiente húmedo adecuado, ya que la secreción de la herida disminuye continuamente durante la fase de granulación y se debe compensar con apósitos humedecidos (55).
Superficies para el alivio de presión (SEMP): Una comparación entre usar un colchón reactivo y uno de presión alterna activa mostró mejoría del 82% de las UPP en el grupo de pacientes que usaron el primero, respecto al segundo, que no mostró ninguna. El protocolo del estudio incluyó además cambio de posición cada dos horas y uso de almohadas bajo las pantorrillas. Los pacientes recibieron apoyo nutricional, tratamiento agresivo de las infecciones y otras enfermedades concurrentes. Todos los pacientes tenían catéteres urinarios (32).
El uso de un asiento automático que proporciona alivio de presión cíclica 4 horas por día durante 30 días en pacientes de sillas de ruedas mostró mejoría de las puntuaciones del PUSH en el grupo experimental de personas con UPP II y III, respecto al grupo control (56).
Lavado pulsátil de baja presión: un estudio comparativo mostró eficacia en la curación de UPP en sacro, en personas con lesión medular espinal respecto al grupo control (disminución en longitud, profundidad, ancho y volumen de la UPP) con un protocolo de cuidados estándar que incluía cambios de posición cada 2 horas y uso de diferentes apósitos (57).
Estimulación eléctrica: En pacientes con UPP etapas II y III fue aplicado un tratamiento con estimulación eléctrica de alto voltaje (100 V, 100 ms, 100 Hz) 50 minutos una vez al día, cinco veces por semana, junto con tratamientos estándar, cuidados médicos de apoyo y tópicos con apósitos; después de 6 semanas de tratamiento, las variables superficie de la herida, longitud, ancho y volumen tuvieron mejoría respecto al grupo control (58).
Campo electromagnético: se evaluó la efectividad de la terapia de campo electromagnético pulsado en personas con desórdenes neurológicos, cuyo resultado —al final del tratamiento— mostró mejoría en la curación tanto del grupo tratamiento (6 pacientes con 13 UPP) como del grupo control (6 pacientes con 11 UPP) sin diferencias significativas (59).
Apósitos especializados: el uso de apósitos impregnados con miel para el tratamiento de las UPP de diferentes categorías en pacientes con lesión medular, con cambio diario en ambiente estéril (con cultivos microbiológicos de la superficie de la herida) mostró que, al cabo de un mes, el 90% de los pacientes presentan completa curación de su úlcera (60).
Un reporte de caso de una paciente con UPP categorías III y IV utilizó espuma de colágeno impregnada con gentamicina. Se observó una notable reducción en la profundidad de la herida, la cobertura total del hueso expuesto y ausencia de tejido necrótico (61).
Tratamiento nutricional: en el estudio se evaluó el beneficio de una dieta nutricional específica de la enfermedad versus la dieta estándar en el tratamiento de UPP estadio II, III y IV en pacientes ancianos institucionalizados y se encontró que el tratamiento nutricional específico de la enfermedad se asoció con una tasa de curación significativamente mayor de la UPP y reducción del área de la herida (62).
Por otra parte, se evaluó la relación de la ingesta nutricional con la curación de las UPP y se encontró que la ingesta de más de 30 Kcal/kg/día mejoró la curación con respecto a la ingesta de 20 Kcal/kg/día (63).
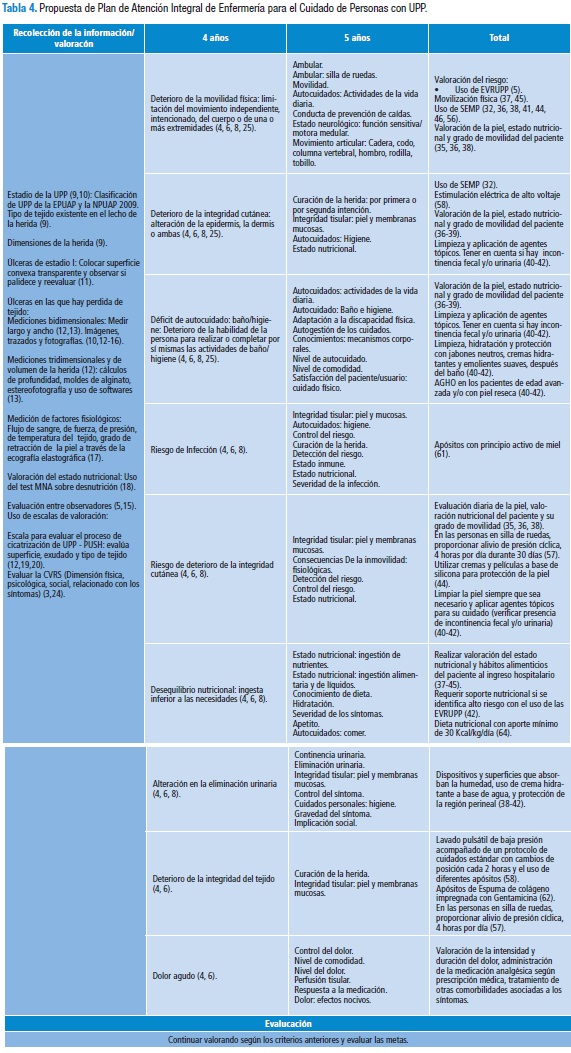
En la tabla 4 se presenta la propuesta de plan de atención integral de enfermería para el cuidado de las personas con UPP, según lo encontrado en la literatura consultada en la presente investigación.
Conclusiones
Antes de realizar una intervención en los pacientes con UPP o con riesgo de padecerlas, es necesaria la valoración previa que logre integrar aspectos como la presencia de riesgo, el estadío de la UPP, tipo de tejido existente, dimensiones de la herida, estado nutricional y medición de la CVRS del pacientes, de modo que conduzca a la formulación de un diagnóstico de enfermería de la situación actual del paciente que orientará la toma de decisiones para su adecuado manejo.
Existen diversos instrumentos que permiten valorar el riesgo de presentar UPP. El más documentado es la Escala de Braden, que tiene buen valor predictivo, alta especificidad y sensibilidad. Sin embargo, hay que tener en cuenta que cualquiera que sea el instrumento usado, debe validarse al contexto para poder aplicarlo, acompañado del juicio clínico del profesional de enfermería.
Con relación al PAE, se encontró baja evidencia del uso de las taxonomías enfermeras como NANDA-NIC-NOC; en especial, de las intervenciones y las metas, las cuales desempeñan un papel importante en el diseño de planes de atención de enfermería, ya que son indicadores empíricos fundamentados de la Enfermería Basada en la Evidencia (EBE).
Los DE más frecuentes encontrados fueron: deterioro de la movilidad física, déficit de autocuidado y deterioro de la integridad cutánea. Estos se relacionan, en la mayoría de los casos, con limitación de la capacidad de movilizarse y realizar actividades de la vida cotidiana, secundario a comorbilidades degenerativas y cambios propios del envejecimiento. Además, permiten orientar las intervenciones del profesional de enfermería a partir de la implementación de prácticas preventivas como los cambios de posición y actividades centradas en el paciente, de manera individualizada, considerando aspectos relacionados con su condición de salud, que garanticen una atención integral a sus necesidades.
En cuanto a prevención, las intervenciones de enfermería se basan en la protección y cuidados de la piel, a través del uso de apósitos y películas transparentes, movilización y cambios de posición en silla y en cama, siempre que la condición del paciente lo permita. Se hace especial mención del uso de SEMP, dispositivos que reducen la incidencia de las UPP y su complicación una vez instauradas. El manejo de las incontinencias (urinaria/fecal/mixta) requiere especial atención por ser un importante factor de riesgo en la presencia de UPP.
El padecimiento de una UPP afecta a la persona, no solo en su dimensión física propiamente sino que tiene un impacto negativo en las dimensiones psicológica, social y en relación a los síntomas. Por ello, es importante valorar la CVRS con instrumentos específicos para personas con este tipo de lesiones. La literatura consultada no reporta intervenciones dirigidas específicamente al mejoramiento de las dimensiones psicológica y social de la CVRS; sin embargo, estas están implícitas en los cuidados proporcionados por el profesional de enfermería.
Distintas alternativas para el tratamiento de personas con UPP son reportadas en la literatura, desde la prevención con tecnologías como las SEMP, el uso de apósitos que mejoran la condición de la herida y el control bacteriano, el tratamiento con el lavado pulsátil de baja presión, la estimulación eléctrica de alto voltaje, terapia de campo electromagnético pulsado y el abordaje nutricional; todas estas opciones son más efectivas si van acompañadas de las medidas de prevención como el reposicionamiento del paciente, manejo de enfermedades concomitantes y otros factores asociados. Para el caso del dolor, no se encontró reportado en la literatura intervenciones específicas para su manejo; en todo caso, se debe siempre buscar la mejor evidencia científica para brindar cuidado integral de calidad y con los mejores beneficios para los pacientes.
Finalmente, es preciso brindar un cuidado integral y holístico basado en la evidencia científica, que conduzca a establecer medidas preventivas, al tiempo que guíe la intervención de enfermería eficaz e individualizada garante de la limitación del daño y la rehabilitación oportuna de las personas con UPP o con riesgo de padecerlas. De esta manera, se aporta al cuerpo de conocimientos y visibilidad disciplinar de Enfermería.
Conflicto de intereses
Ninguno declarado por los autores.
Financiación
El trabajo de investigación recibió financiación de la Dirección de Investigación de la Universidad Nacional sede Bogotá (DIB) y del Centro de Extensión e Investigación de la Facultad de Enfermería de la Universidad Nacional de Colombia (CEI), como apoyo a los grupos de investigación (Semillero de Investigación de Cuidado Perioperatorio).
Agradecimientos
Los autores agradecen a la DIB y al CEI de la Facultad de Enfermería de la Universidad Nacional de Colombia, quienes financiaron el presente trabajo de investigación a través de la convocatoria "Programa nacional de semilleros de investigación, creación e innovación de la Universidad Nacional de Colombia 2013-2015".
Referencias
1. Lago M. Valoración del riesgo de úlceras por presión en una Unidad de geriatría [Internet]. Gerokomos. 2007 [Cited 2014 dec 17];18(3):135-9. Spanish. Available from: http://goo.gl/jjrt4k. [ Links ]
2. González-Consuegra RV, Cardona-Mazo DM, Murcia-Trujillo PA, Matiz-Vera GD. Prevalencia de úlceras por presión en Colombia: informe preliminar. Rev Fac Med. 2014;62(3):369-377. Spanish. Available from: http://goo.gl/rrbFQ8. [ Links ]
3. Gorecki C, Lamping D, Brown J, Madill A, Firth, J and Nixon J. Development of a conceptual framework of health-related quality of life in pressure ulcers: A patient-focused approach [Internet]. Int J Nurs Stud. 2010 [cited 2014 dec 17];47(12):1525-34. doi: http://doi.org/dkf7rj. [ Links ]
4. Dos Santos C, Olivera M, Pereira A, Suzuki L, Lucena A. Indicador de qualidade assistencial úlcera por pressão: análise de prontuário e de notificação de incidente [Interntet]. Rev. Gaúcha Enferm. 2013 [cited 2014 dec 17];34(1):111-8. Portuguese. doi: http://doi.org/wjv. [ Links ]
5. Moura T, Moura M, Caetano J. O uso da escala de Braden e fotografias na avaliação do risco para úlceras por pressão. Rev Esc Enferm USP [Internet]. 2012 [cited 2014 dec 17];46(4):858-64. Portuguese. doi: http://doi.org/xsx. [ Links ]
6. Lucena A, Dos Santos C, Pereira A, Almeida M, Mendes V, Friedich M. Perfil clínico e diagnósticos de enfermagem de pacientes em risco para úlcera por pressão [Internet]. Rev. Latino-Am Enfermagem. 2011 [cited 2014 dec 17];19(3):523-30. Portuguese. doi: http://doi.org/c2dbkv. [ Links ]
7. Gutiérrez E, Jiménez T. El proceso de Enfermería: Una metodología para la práctica. Bogotá: Orión editores Ltda; 1997. [ Links ]
8. Villarejo L, Pancorbo P. Diagnósticos de enfermería, resultados e intervenciones identificadas en pacientes ancianos pluripatológicos tras el alta hospitalaria. Gerokomos [Internet]. 2001 [cited 2014 dec 17]; 2(4):152-61. Spanish. doi: http://doi.org/xsz. [ Links ]
9. Quesada C, García R. Evaluación del grado de conocimiento de las recomendaciones para la prevención y el cuidado de úlceras por presión en Unidades Críticas [Internet]. Enferm Intensiva. 2008 [cited 2014 dec 17];19(1):23-34. Spanish. doi: http://doi.org/c8z28w. [ Links ]
10. Kelly J, Isted M. Assessing nurses' ability to classify pressure ulcers correctly. Nurs Stand [Internet]. 2011 [cited 2014 dec 18];26(7):62-71. doi: http://doi.org/xs7. [ Links ]
11. Panel Consultivo Europeo para las Úlceras por Presión (EPUAP), Panel Consultivo Nacional para las Úlceras por Presión (NPUAP). Tratamiento de las úlceras por presión [Internet]. [Place unknown]: EPUAP, NPUAP; 2009. Available from: http://goo.gl/6COzfG. [ Links ]
12. Halfens R, Bours G, Van Ast W. Relevance of the diagnosis "stage 1 pressure ulcer": an empirical study of the clinical course of stage 1 ulcers in acute care and long-term care hospital populations [Internet]. J Clin Nurs. 2001 [cited 2014 dec 18];10:748-57. doi: http://doi.org/c8dgmj. [ Links ]
13. Restrepo J, Verdú J. Medida de la cicatrización en úlceras por presión. ¿Con qué contamos? [Internet]. Gerokomos. 2011 [cited 2014 dec 18];22(1):35-42. Spanish. doi: http://doi.org/fhdksk. [ Links ]
14. Días C, Mortosa J, Ferreira E, Souza R, Aniceto L, Veiga R, Mattos L. Mensuração de área de úlceras por pressão por meio dos softwares Motic e do AutoCAD [Internet]. Rev Bras Enferm. 2012 [cited 2014 dec 18];65(2):304-8. Portuguese. doi: http://doi.org/xs8. [ Links ]
15. Bilgin M, Yapucu Ü. A comparison of 3 wound measurement techniques: effects of pressure ulcer size and shape [Internet]. J Wound Ostomy Continence Nurs. 2014;40(6):590-3. doi: http://doi.org/xs9. [ Links ]
16. Baumgarten M, Margolis D, Selekof J, Moye N, Jones P y Shardell M. Validity of pressure ulcer diagnosis using digital photography [Internet]. Wound Repair Regen. 2009 [cited 2014 dec 18];17:287-90. doi: http://doi.org/c9qkhr. [ Links ]
17. Defloor T, Schoonhoven L. Inter-rater reliability of the EPUAP pressure ulcer classification system using photographs [Internet]. J Clinical Nurs. 2004 [cited 2014 dec 18];13:952-9. doi: http://doi.org/dbxv3r. [ Links ]
18. Deprez J, Brusseau E, Fromageau J, Cloutier G, Basset O. On the potential of ultrasound elastography for pressure ulcer early detection [Internet]. Med Phys. 2011 [cited 2014 dec 18];38(4):1943-50. doi: http://doi.org/dxs8p8. [ Links ]
19. Perdomo E, Navarro FJ, González H, Mosquera A. Cribado nutricional en pacientes inmovilizados del Servicio de Atención Domiciliaria de una zona básica de salud del Área de Salud de Gran Canaria [Internet]. Gerokomos. 2012 [cited 2014 18];23(3):118-22. Spanish. doi: http://doi.org/xtb. [ Links ]
20. González R, Verdú J. Calidad de vida y cicatrización en pacientes con úlceras de etiología venosa. Validación del Charing Cross Venous Ulcer Questionnaire, versión española (CCVUQ-e) y del Pressure Ulcer Scale for Healing, versión española (PUSH-e). Resultados preliminares [Internet]. Gerokomos. 2011 [cited 2014 dec 18];22(3):131-6. Spanish. doi: http://doi.org/fzkx6s. [ Links ]
21. Conceição V, Sellmer D, Massulo M. Confiabilidad inter-observadores del pressure ulcer scale for healing (PUSH) en pacientes con úlceras crónicas en la pierna [Internet]. Rev Latino-Am Enfermagem. 2007 [cited 2014 dec 18];15(3):391-6. Spanish. doi: http://doi.org/dxdqjq. [ Links ]
22. Essex H, Cullum N, Clark M, Sims J, Warriner A. Health-related quality of life in hospital in patients with pressure ulceration: Assessment using generic health-related quality of life measures [Internet]. Wound Rep Reg. 2009 [cited 2014 dec 18];17:797-805. doi: http://doi.org/bcpsht. [ Links ]
23. Spilsbury K, Nelson A, Cullum C, Iglesias C, Nixon J, Mason S. Pressure ulcers and their treatment and effects on quality of life: hospital inpatient perspectives [Internet]. J Adv Nurs. 2007 [cited 2014 dec 18];57(5):494-504. doi: http://doi.org/d65jk3. [ Links ]
24. Thein H, Gomes T, Krahn M, Wodchis P. Health status utilities and the impact of pressure ulcers in long-term care residents in Ontario [Internet]. Qual Life Res. 2010 [cited 2014 dec 18];19:81-9. doi: http://doi.org/b46p2s. [ Links ]
25. Gorecki C, Brown JM, Cano S, Lamping DL, Briggs M, Coleman S, et al. Development and validation of a new patient-reported outcome measure for patients with pressure ulcers: the PU-QOL instrument [cited 2014 dec 18]. Health and Quality Life Outcomes. 2013;11:95. doi: http://doi.org/xtc. [ Links ]
26. Marques A, Verdú J. Fatores influenciadores dos cuidados de enfermagem domiciliários na prevenção de úlceras por pressão. Revista de Enfermagem Referência. 2011;III Série-N°5:55-63. Portuguese. doi: http://doi.org/xtd. [ Links ]
27. Cox J. Predictors of Pressure Ulcers in Adult Critical Care Patients. Am J Crit Care. 2011;20:364-375. doi: http://doi.org/bf7zns. [ Links ]
28. Dickinson S, Tschannen D, Shever LL. Can the Use of an Early Mobility Program Reduce the Incidence of Pressure Ulcers in a Surgical Critical Care Unit? [Internet]. Crit Care Nurs Q. 2013 [cited 2014 dec 18];36(1):127-140. doi: http://doi.org/xtf. [ Links ]
29. Young J, Ernsting M, Kehoe A, Holmes K. Results of a Clinician-Led Evidence-Based Task Force Initiative Relating to Pressure Ulcer Risk Assessment and Prevention [Internet]. J Wound Ostomy Continence Nurs. 2010 [cited 2014 dec 18];37(5):495-503. doi: http://doi.org/ddfpr9. [ Links ]
30. Gray-Siracusa K, Schrier L. Use of an Intervention Bundle to Eliminate Pressure Ulcers in Critical Care [Internet]. J Nurs Care Qual. 2011 [cited 2014 dec 18];26(3):216-25. doi: http://doi.org/cbj928. [ Links ]
31. Bååth C, Idvall E, Gunningber L, Hommel A. Pressure-reducing interventions among persons with pressure ulcers: results from the first three national pressure ulcer prevalence surveys in Sweden [Internet]. J Eval Clin Pract. 2013 [cited 2014 dec 18];20(1):58-65. doi: http://doi.org/xtg. [ Links ]
32. Malbrain M, Hendriks B, Wijnands P, Denie D, Jans A, Vanpellicom J, et al. A pilot randomised controlled trial comparing reactive air and active alternating pressure mattresses in the prevention and treatment of pressure ulcers among medical ICU patients [Internet]. J Tissue Viability. 2010 [cited 2014 dec 18];19:7-15. doi: http://doi.org/bncjw8. [ Links ]
33. Anguera Saperas L, Colodrero Díaz E, García Grau N, Mateo Zapata E, Roca Biosca A, Velasco Guillén MC. La educación como pieza clave en la prevención y buena evolución de las úlceras por presión [Internet]. Enferm Intensiva. 2009 [cited 2014 dec 18];20(1):19-26. doi: http://doi.org/fv6rxq. [ Links ]
34. Liu M, Chen W, Liao Q, Gu Q, Hsu M, Poon A. Validação de duas escalas de avaliação de risco de úlceras de pressão em utentes chineses da UCI. Rev Enf Rev. 2013 [cited 2014 dec 18];III(9):145-50. Portuguese. doi: http://doi.org/xth. [ Links ]
35. Källman U, Suserud BO. Knowledge, attitudes and practice among nursing staff concerning pressure ulcer prevention and treatment - a survey in a Swedish healthcare setting [Internet]. Scand J Caring Sci. 2009 [cited 2014 dec 18];23(2):334-41. doi: http://doi.org/c6cgz7. [ Links ]
36. Quesada-Ramos C, García-Díez R. Evaluación del grado de conocimiento de las recomendaciones para la prevención y el cuidado de úlceras por presión en Unidades Críticas [Internet]. Enferm Intensiva. 2008 [cited 2014 dec 18];19(1):23-34. doi: http://doi.org/c8z28w. [ Links ]
37. Hernández, JA. Prevención y cuidados en úlceras por presión. ¿Dónde estamos? [Internet]. Gerokomos. 2009 [cited 2014 dec 18];20(3):132-40. Spanish. doi: http://doi.org/c6jqf2. [ Links ]
38. Shanin E, Dassen T, Halfens R. Incidence, prevention and treatment of pressure ulcers in intensive care patients: A longitudinal study[Internet]. Int J Nurs Stud. 2009 [cited 2014 dec 18];46(4):413-21. doi: http://doi.org/cxhpkp. [ Links ]
39. Roosen K, Fulbrook P, Nowicki T. Pressure injury prevention: continence, skin hygiene and nutrition management [Internet]. Aust Nurs J. 2010 [cited 2014 dec 18];18(2):31-4. Available from: http://goo.gl/mUiDcz. [ Links ]
40. El Enein NYA, Zaghloul AA. Nurses' knowledge of prevention and management of pressure ulcer at a Health Insurance Hospital in Alexandria. International Journal of Nursing Practice. 2011;17:262-268. [ Links ]
41. Rogenski N, Kurcgant P. The incidence of pressure ulcers after the implementation of a prevention protocol [Internet]. Rev Latino Am Enfermagem. 2012 [cited 2014 dec 18];20(2):333-9. doi: http://doi.org/ddbb32. [ Links ]
42. Martínez-Cuervo F, Pareras-Galofré E. La efectividad de los ácidos grasos hiperoxigenados en el cuidado de la piel perilesional, la prevención de las úlceras por presión, vasculares y de pie diabético [Internet]. Gerokomos. 2009 [cired 2014 dec 28];20(1):41-46. doi: http://doi.org/dh92kd. [ Links ]
43. Bianchi J, Beldon P, Callaghan R, Stephen-Hayn J. Barrier products: Effective use of a barrier cream and film [Internet]. Wounds UK. 2013 [cited 2014 dec 18];9(1):82-8. Available from: http://goo.gl/05W0G2. [ Links ]
44. Moore Z, Cowman S, Conroy R. A randomised controlled clinical trial of repositioning, using the 30º tilt, for the prevention of pressure ulcers [Internet]. J Clin Nurs. 2011 [cited 2014 dec 18];20(17-18):2633-44. doi: http://doi.org/fjkb7w. [ Links ]
45. Luque C, Peña M, Rodríguez F, López L. Prevención de úlceras por presión y lesiones musculoesqueléticas: paciente con ictus. Gerokomos. 2012;23(1):42-46. doi: http://doi.org/xtk. [ Links ]
46. Sakai K, Sanada H, Matsui N, Nakagami G, Sugama J, Komiyama C, Yahagi N. Continuous monitoring of interface pressure distribution in intensive care patients for pressure ulcer prevention [Internet]. Journal Adv Nurs. 2009 [cited 2014 dec 18];65(4):809-817. doi: http://doi.org/fkkp27. [ Links ]
47. Hagisawa S, Ferguson-Pell M. Evidence supporting the use of two-hourly turning for pressure ulcer prevention [Internet]. J Tissue Viability. 2008 [cited 2014 dec 18];17(3):76-81. doi: http://doi.org/fm3qmr. [ Links ]
48. Torra I Bou JE, Rueda J, Camañes G, Herrero E, Blanco J, Ballasté J, Hernández E, San Miguel L, Verdú J. Preventing pressure ulcers on the heel: a canadian cost study [Internet]. Dermatol Nurs. 2009 [cited ];21(5):268-72. Available from: http://goo.gl/PhGAnU. [ Links ]
49. Elliott J. Strategies to improve the prevention of pressure ulcers. Nurs Older People [Internet]. 2010 [cited 2014 dec 18];22(9):31-6. doi: http://doi.org/xtn. [ Links ]
50. Hampton S, Tadej M, Young S, Bree-Aslan C. Aderma™ Heel Pads in the prevention of pressure ulcers in nursing homes [Internet]. Wounds UK. 2012 [cited 2014 dec 18];8(4):125-9. Available from: http://goo.gl/K8s1An. [ Links ]
51. Santamaria N, Gerdtz M, Sage S, McCann J, Freeman A, Vassiliou T, et al. A randomised controlled trial of the effectiveness of soft silicone multi-layered foam dressings in the prevention of sacral and heel pressure ulcers in trauma and critically ill patients: the border trial [Internet]. Int Wound J. 2013 [cited 2014 dec 18]:1-7. doi: http://doi.org/xtp. [ Links ]
52. Jackson M, McKenney T, Drumm J, Merrick B, LeMaster T, VanGilder C. Pressure Ulcer Prevention in High-Risk Postoperative Cardiovascular Patients [Internet]. Crit Care Nurse. 2011 [cited 2014 dec 18];31(4):44-53. doi: http://doi.org/cd4vk2. [ Links ]
53. Manzano F, Pérez AM, Colmenero M, Aguilar MM, Sánchez Cantalejo E, Reche AM, et al. Comparison of alternating pressure mattresses and overlays for prevention of pressure ulcers in ventilated intensive care patients: a quasi-experimental study [Internet]. J Adv Nurs. 2013;69(9):2099-106. doi: http://doi.org/xtq. [ Links ]
54. Jaul E. Assessment and management of pressure ulcers in the elderly [Internet]. Drugs Aging 2010 [cited 2014 dec 18];27(4):311-25. doi: http://doi.org/dv7xkc. [ Links ]
55. Klein S, Schreml S, Dolderer J, Gehmert S, Niederbichler A, Landthaler M, Prantl L. Evidence-based topical management of chronic wounds according to the T.I.M.E. principle [Internet]. J Dtsch Dermatol Ges. 2013 [cited 2014 dec 18];11(9):819-29. doi: http://doi.org/xtr. [ Links ]
56. Makhsous M, Lin F, Knaus E, Zeigler M, Rowles D, Gittler M, et al. Promote pressure ulcer healing in individuals with spinal cord injury using an individualized cyclic pressure-relief protocol. Advances in skin & wound care [Internet]. 2009 [cited 2014 dec 18];22(11):514-21. doi: http://doi.org/bj7jzg. [ Links ]
57. Ho C, Bensitel T, Wang X, Bogie K. Pulsatile Lavage for the Enhancement of Pressure Ulcer Healing: A Randomized Controlled Trial. Physical Therapy. 2012;92:38-48. doi: http://doi.org/c2hmv7. [ Links ]
58. Franek A, Kostur R, Polak A, Taradaj J, Szlachta Z, Blaszczak E, et al. Using high-voltage electrical stimulation in the treatment of recalcitrant pressure ulcers: Results of a Randomized Controlled Clinical Study [Internet]. Ostomy Wound Manage. 2012 [cited 2014 dec 18];58(3):30-44. Available from: http://goo.gl/M1D4S0. [ Links ]
59. Gupta A, Taly A, Srivastava A, Kumar S, Thyloth M. Efficacy of pulsed electromagnetic field therapy in healing of pressure ulcers: A randomized control trial [Internet]. Neurol India. 2009 [cited 2014 dec 18];57:622-6. doi: http://doi.org/bx25xt. [ Links ]
60. Biglari B, Linden P, Simon A, Aytac S, Gerner H, Moghaddam A. Use of Medihoney as a non-surgical therapy for chronic pressure ulcers in patients with spinal cord injury [Internet]. Spinal Cord. 2012 [cited 2014 dec 18];50(2):165-69. doi: http://doi.org/bdzw8p. [ Links ]
61. Stafiej J, Szewczyk M. Treatment of full-thickness pressure ulcers with a gentamicin sponge: a case report [Internet]. J Wound Ostomy Continence Nurs. 2012 [cited 2014 dec 18];39(3):331-41. doi: http://doi.org/xts. [ Links ]
62. Cereda E, Gini A, Pedrolli C, Vanotti A. Disease-Specific, Versus Standard, Nutritional Support for the Treatment of Pressure Ulcers in Institutionalized Older Adults: A Randomized Controlled Trial. JAGS. 2009;57:1395-402. doi: http://doi.org/cpkmxm. [ Links ]
63. Yamamoto T, Fujioka M, Kitamura R, Yakabe A, Kimura H, Katagiri Y, et al. Evaluation of nutrition in the healing of pressure ulcers: ¿Are the EPUAP Nutritional Guidelines Sufficient To Heal Wounds? Wounds. 2009; 21(6):153-7. [ Links ]
64. Moorhead S, Johnson M, Maas M. Clasificación de Resultados de Enfermería (NOC). 3 Ed. Spain: Elsevier; 2004. [ Links ]