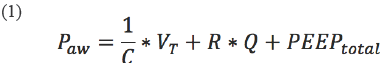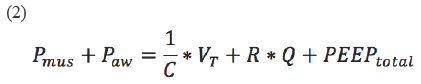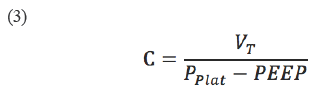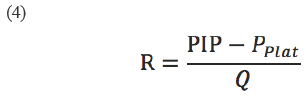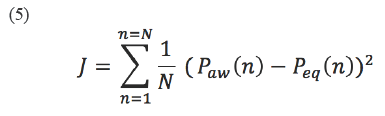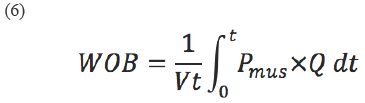Introducción
Las propiedades mecánicas del sistema respiratorio incluyen la resistencia al flujo de las vías respiratorias y las fuerzas de retroceso elásticas de los tejidos pulmonares y torácicos, asociadas con la compliancia pulmonar y de la caja torácica, las cuales deben ser superadas con éxito por los músculos respiratorios en cada ventilación 1. Cada vez que dichas propiedades mecánicas se modifican, el controlador respiratorio ajusta la frecuencia respiratoria y el volumen circulante con el fin de garantizar la demanda ventilatoria 2. Esto requiere un mayor trabajo muscular y mayores presiones para lograr la insuflación de los pulmones con un volumen de aire adecuado 3.
En general, la mayoría de las patologías respiratorias se relacionan con una disfunción muscular debido a la carga extra de trabajo que estos deben soportar después de la modificación de la mecánica ventilatoria. En etapas avanzadas de la enfermedad, la debilidad muscular conlleva una reducción del volumen pulmonar, a tal punto que en ocasiones es necesaria la ventilación mecánica como tratamiento 4,5.
Las propiedades mecánicas del sistema respiratorio se pueden medir en condiciones estáticas o dinámicas. La compliancia dinámica se calcula durante ventilaciones continuas y la estática, en condiciones de flujo cero. La diferencia entre un valor de compliancia y otro radica en la cantidad de componentes elásticas que explica. En el caso de la estática, se refiere a todo el sistema ventilatorio, tórax, parénquima pulmonar y pulmones, mientras que la dinámica explica la compliancia del tórax y el parénquima pulmonar 6.
En sentido estricto y desde el punto de vista técnico, medir la mecánica ventilatoria requiere condiciones controladas al extremo que entorpecerían el tratamiento de un paciente 7. Por lo anterior, se habla de estimar los valores de resistencia y compliancia, lo cual tiene utilidad en el diagnóstico de enfermedades pulmonares y en la evaluación del efecto y la evolución de los tratamientos 8,9. En general, los parámetros mecánicos de un paciente bajo ventilación mecánica se han estimado con el uso de modelos a partir de las señales de flujo, presión y volumen controladas por el ventilador, suponiendo que no hay esfuerzos ventilatorios. En ventilación espontánea, esta estrategia no es adecuada, ya que las simplificaciones que conducen a omitir la actividad muscular respiratoria no son válidas en este caso 6.
Es posible calcular la mecánica ventilatoria de pacientes que realizan ventilaciones espontáneas mediante una sonda con un balón esofágico que mide la presión transpulmonar. Sin embargo, esta técnica no es muy difundida como procedimiento clínico rutinario por su carácter invasivo, el costo de las sondas, la dificultad para su correcta ubicación y la incomodidad que podría producirle al paciente 9,10.
Con el fin de garantizar una adecuada configuración de la ventilación mecánica, es necesario evaluar la eficacia del soporte ventilatorio, detectar temprano algún efecto adverso de la asistencia ventilatoria y reducir el riesgo de complicaciones inducidas por el ventilador 11. A su vez, para esto, se evalúa el efecto de la presión positiva al final de la expiración (PEEP, por su sigla en inglés) y la presión de soporte (PS) sobre la resistencia de la vía aérea y la distensibilidad pulmonar, los cuales son factores determinantes en la evolución del paciente y tema de estudio por parte de muchos investigadores en todo el mundo 12-14.
En este artículo, se presenta una estrategia no invasiva para la evaluación de los cambios en la mecánica ventilatoria debidos a variaciones de PEEP y PS en ventilación no invasiva. Esto, con el fin de ofrecer al personal asistencial de la unidad de cuidados intensivos información extra que contribuya a la correcta configuración del ventilador mecánico durante ventilaciones espontáneas.
Materiales y métodos
Diseño experimental
Dado que las técnicas de estimación de la compliancia estática (C) y resistencia (R) disponibles en los ventiladores mecánicos requieren sedación o bloqueo muscular del paciente, los valores estimados en sujetos sanos bajo ventilación espontánea no invasiva no pudieron ser comparados. Por lo anterior, en este estudio se evaluó la mecánica ventilatoria con el uso de datos de dos fuentes: las señales generadas en un simulador mecánico con valores conocidos de R y C y un grupo de voluntarios sanos bajo ventilación mecánica no invasiva. Esto, con el fin de garantizar la fiabilidad de las técnicas propuestas.
Registro de señales ventilatorias generadas con el simulador ASL 5000
El ASL5000 (IngMar Medical, Pittsburgh, USA) es un simulador que permite reproducir las características de ventilación espontánea en adultos bajo ventilación mecánica y proporciona control sobre la mecánica ventilatoria, presión muscular y, en general, sobre el patrón ventilatorio.
El ASL5000 fue conectado al ventilador Hamilton C1 en modo de ventilación espontánea y configurado para simular un adulto sano. Acorde a la literatura (15), se configuró una compliancia estática y una resistencia de la vía aérea de 100 mL/cmH2O y 3 cmH2O/L/s, respectivamente. Para garantizar un volumen circulante entre 500mL y 1000mL dependiente del peso corporal, se configuró una presión muscular (Pmus) de 12 cmH2O. Luego, con un valor de resistencia normal, se realizaron cambios en los valores de compliancia y se configuraron valores de 50 mL/cmH2O, 150 mL/cmH2O y 200 mL/cmH2O en el simulador. Al final, con una compliancia normal, se cambió la resistencia con valores de 5 cmH2O/L/s, 10 cmH2O/L/s y 15 cmH2O/L/s.
Se realizaron variaciones en el nivel de PEEP desde 0 hasta 10 con pasos de 2 cmH2O, manteniendo cada nivel de presión durante 3 minutos para evaluar el efecto del incremento de PEEP sobre la mecánica ventilatoria con base en el protocolo de Bellani et al.16. Posterior a esta prueba, se reestableció el valor de PEEP a 0 cmH2O y se comenzó a incrementar la PS desde 0 hasta 10 con pasos de 2 cmH2O, manteniendo cada nivel de presión durante 3 minutos. Los anteriores rangos correspondieron a los valores más utilizados en la práctica clínica 11. Durante toda la prueba, se registraron señales y parámetros ventilatorios como flujo, presión, volumen y frecuencia respiratoria con un ventilador Hamilton C1 y su respectivo datalogger (Hamilton Medical, Bonaduz, Switzerland).
Registro de señales ventilatorias en voluntarios sanos
En el estudio participaron 14 voluntarios de sexo masculino (27±4.2 años, 73.3±9.9Kg, 171.9±5.8cm) vinculados según los siguientes criterios de inclusión: que fueran personas de sexo masculino, mayores de edad, con un índice de masa corporal inferior o igual a 30, no fumadores, que no hayan consumido alcohol en las últimas 48 horas, no consumidores de alucinógenos, que no estuvieran bajo tratamiento médico, con marcapasos o estimuladores eléctricos implantados, sin traumatismo torácico y no practicantes de yoga o pilates (para evitar patrones respiratorios alterados de manera deliberada).
Antes de comenzar la prueba, cada voluntario recibió una explicación del estudio y firmó un consentimiento informado, el cual fue avalado por el comité de ética de estudios en humanos de la Sede de Investigación Universitaria (SIU) de la Universidad de Antioquia.
Después de esto, los voluntarios fueron conectados al ventilador de manera no invasiva con una máscara oronasal y se aseguró su posicionamiento a través de pruebas de fugas con la máscara presurizada con una exhalación del voluntario. Al inicio, fueron ventilados durante tres minutos en modo espontáneo y sin ningún cambio en la configuración del ventilador para garantizar su acoplamiento. Luego, se modificó el nivel de PEEP y de PS como se describió en la sección anterior.
Cálculo de la mecánica ventilatoria
La ecuación de movimiento en ventilación mecánica controlada 1 relaciona la presión del sistema respiratorio medida en la vía aérea (Paw), el flujo (Q) y el volumen (VT), que a su vez se relacionan con los elementos elásticos (C) y resistivos del sistema (R). Esta ecuación se simplificó un poco para facilitar su interpretación: se considera despreciable la inercia del gas, además de considerar que el paciente no realiza esfuerzos respiratorios y, por lo tanto, la presión ejercida por los músculos respiratorios es cero. Una de las variables tenidas en cuenta por la ecuación del movimiento fue la presión positiva total al final de la espiración, definida como la diferencia entre la presión positiva al final de la espiración aplicada por el ventilador (PEEP) y la presión al final de la espiración intrínseca (PEEPi) desarrollada en el paciente por efecto de la hiperinflación dinámica 6.
Dado que la ecuación omite la Pmus ejercida por los músculos respiratorios, esta no se pudo usar en ventilación espontánea. Para esto, se cambió por la siguiente expresión 17:
Donde Pmus, C y R son desconocidas durante la ventilación mecánica y, por lo tanto, la ecuación presenta múltiples soluciones, pero solo una de ellas con sentido fisiológico 17.
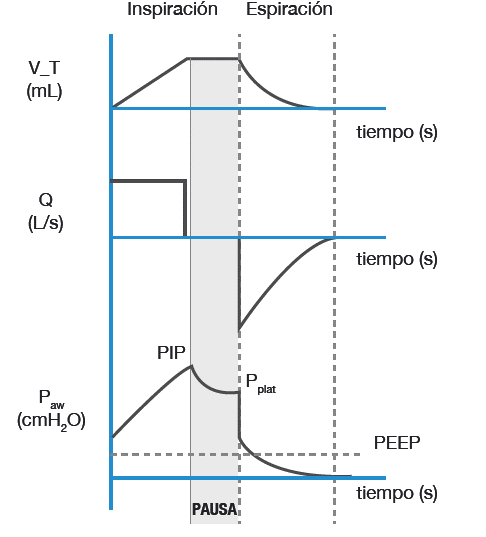
Una de las técnicas utilizadas para el cálculo de las propiedades mecánicas del sistema respiratorio se basó en pausas al final de la inspiración cuando el paciente estaba controlado por el ventilador, lo que permitió calcular C y R a partir de las siguientes expresiones 6,18:
Donde VT es el volumen circulante (tidal volume); Pplat presión meseta; PEEP, presión positiva total al final de la espiración; PIP, presión inspiratoria pico, y Q, el flujo. Las anteriores variables se describen en la Figura 1.
Fuente: Elaboración propia.
Figura 1 Curvas de volumen, flujo y presión. Se ilustra una pausa al final de la inspiración que permite el cálculo de la compliancia del sistema ventilatorio y la resistencia de la vía aérea.
A fin de estimar el valor de C, se llevó a cabo una maniobra de oclusión al final de la inspiración para crear un instante de flujo cero y establecer las condiciones del cálculo de la compliancia mediante la ecuación 3. Esta maniobra se realizó durante todas las pruebas descritas en el diseño experimental para el ASL5000 y la población de voluntarios sanos y se repitió tres veces en cada nivel simulado o aplicado al voluntario.
Para calcular la Pplat a partir de la maniobra de oclusión, se hizo un promedio de la meseta generada durante todo el tramo de flujo cero. Después, se calculó el volumen correspondiente a dicho promedio. Por su parte, la PEEP fue el valor configurado en el ventilador al realizar la prueba, asumiendo que en los sujetos sanos no hubo PEEPi.
La ecuación 4 es altamente sensible a la morfología de la curva de flujo y a la creación de una diferencia apreciable entre PIP y Pplat lo cual se logra con facilidad en ventilación controlada, pero fue muy difícil de obtener en ventilación espontánea porque los voluntarios realizaron ventilaciones con flujos con morfología diferente en cada evento. Por estas razones, se propuso un algoritmo de optimización basado en la ecuación 2, donde la función de coste a minimizar se dio por la siguiente expresión:
Donde Paw es la presión medida en boca por el ventilador y Peq corresponde a la suma de presiones en la ecuación 2.
El algoritmo de optimización que minimiza J se aplicó a los semiciclos espiratorios debido a que dicho semiciclo representaba un proceso pasivo y se asumió que la Pmus ejercida en reposo era despreciable 14. Una vez los valores de R y C fueron estimados, se dedujo la Pmus ejercida por los músculos respiratorios a partir de la ecuación 2 que correspondió a la diferencia entre Paw medida y Peq calculada en el valor óptimo de R. Con Pmus se calculó el trabajo respiratorio (WOB, por su sigla en inglés) para cada semiciclo ventilatorio con la siguiente expresión 17:
Donde t es la duración del semiciclo respiratorio, según sea inspiración (WOBi) o espiración (WOBe).
Análisis estadístico
Los valores de R, C, Pmus y WOB fueron tabulados y analizados estadísticamente en Matlab®. Para el experimento realizado con el simulador mecánico, se estimó el promedio y la desviación estándar de los valores de compliancia obtenidos en cada maniobra de oclusión y de los valores de resistencia en cada semiciclo respiratorio. A fin de comparar los datos calculados con los configurados en el ventilador, se valoró el error porcentual del dato calculado respecto al configurado. Además, se utilizó la prueba estadística no paramétrica de Wilcoxon Mann Whitney, después de comprobar que cada set de datos no pertenecía a una distribución normal, a través de la prueba estadística Kolmogorov-Smirnov.
Posterior a la comprobación de la no normalidad de los datos obtenidos en los voluntarios sanos -a través de la prueba estadística Kolmogorov-Smirnov-, se calcularon la mediana y el rango intercuartil entre sujetos. Se compararon los valores de R, C, P mus WOBi y WOBe con PEEP y PS de 0 cmH2O, asumidos como nivel basal, versus los diferentes niveles de PEEP y PS -mediante la prueba estadística no paramétrica de Wilcoxon Mann Whitney- con el fin de evaluar el efecto de la PEEP y de la PS sobre la mecánica ventilatoria y el trabajo ventilatorio en los voluntarios sanos. Lo anterior evidenció qué niveles de PEEP o PS tuvieron efectos apreciables en la mecánica ventilatoria y el trabajo respiratorio.
Resultados
Análisis de señales ventilatorias generadas con el simulador ASL 5000
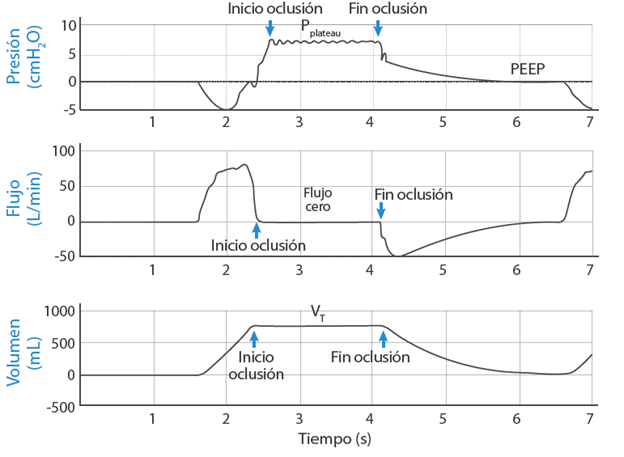
En la Figura 2 se pueden observar las curvas de presión, flujo y volumen obtenidas durante la simulación de ventilación espontánea a nivel basal. A su vez, se presenta una de las maniobras de oclusión realizada al final de la inspiración, la cual crea una sección de flujo cero que permite obtener la Pplat y el VT correspondiente a esta presión. Con estos valores y con un valor de PEEP igual a cero para este caso, se calculó C mediante la ecuación 3, cuyos resultados se presentan en la Tabla 1.
Fuente: Elaboración propia.
Figura 2 Curvas de presión, flujo y volumen medidos por el ventilador Hamilton C1 durante una prueba de ventilación espontánea con el simulador ASL5000 en una maniobra de oclusión.
Tabla 1 Promedio y desviación estándar de los parámetros configurados y calculados de la mecánica ventilatoria, C, R, Pmus y los parámetros de trabajo respiratorio (WOBi y WOBe en los semiciclos inspiratorio y espiratorio respectivamente) en cada una de las variaciones de PEEP y PS en el simulador mecánico.
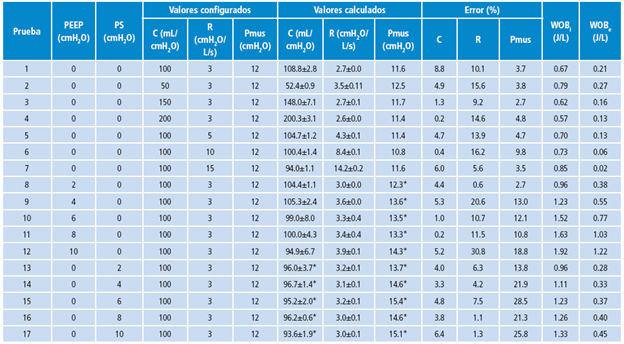
* p<0.05: Diferencia estadísticamente significativa con respecto a los valores configurados.
Fuente: Elaboración propia con base en los datos obtenidos durante el estudio
Encontrados los valores de C, se calcularon los valores de R y los de Pmus en cada simulación. La Tabla 1 muestra los valores obtenidos y el error porcentual entre lo configurado en el simulador y lo medido
Los valores de C fueron muy cercanos a los configurados, con un error inferior al 10%, al presentar baja desviación estándar. En el caso de R, a pesar de que se lograron errores por encima del 10%, se presentaron bajas desviaciones y no se identificaron diferencias estadísticamente significativas entre el valor calculado y el configurado. Por otro lado, la Pmus máxima estimada para cada una de las pruebas se encontró en un rango de 10.8-15.4 cmH2O con un error máximo del 28.5% respecto al valor configurado de 12 cmH2O. En el WOB, inspiración y espiración aumentaron durante las pruebas con incremento en el nivel de PEEP, mientras que las pruebas con incremento de PS solo tuvieron aumento en WOBi.
Análisis de señales ventilatorias en voluntarios sanos
La Tabla 2 expone los valores obtenidos de R, C, Pmus , WOBi y WOBe para cada una de las variaciones de PEEP y PS.
Tabla 2 Mediana y rango intercuartil de los parámetros de la mecánica ventilatoria, C, R, Pmus y los parámetros de trabajo respiratorio (WOBi y WOBe en los semiciclos inspiratorio y espiratorio respectivamente) en cada una de las variaciones de presión positiva al final de la expiración y presión soporte en el grupo de voluntarios sanos.
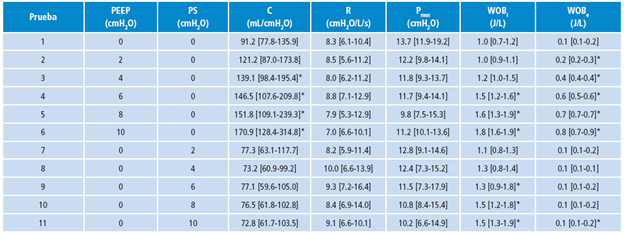
* p<0.05: diferencia estadísticamente significativa con respecto a la prueba 1 o estado basal.
Fuente: Elaboración propia con base en los datos obtenidos durante el estudio.
De acuerdo con la Tabla 2, el incremento de la PEEP no tuvo efecto sobre R. En cambio, sí afectó a C, en particular, a partir de 4cmH2O. En dicho nivel de PEEP, el cambio en la mecánica ventilatoria implicó un aumento del WOB. Respecto al WOBe, hubo incrementos hasta el doble de este ante cambios de la PEEP de 2 cmH2O. Por otro lado, no se apreciaron cambios de la mecánica ventilatoria en el incremento de la PS.
Discusión
La monitorización de los pacientes en UCI incluye, entre otras cosas, la vigilancia de la mecánica ventilatoria y el trabajo respiratorio realizado para lograr una respiración 14,19. Sin embargo, monitorizar la mecánica ventilatoria de manera no invasiva solo es confiable durante ventilación pasiva, es decir, aquellos pacientes relajados y controlados por el ventilador 6,19. Del mismo modo, calcular el trabajo respiratorio realizado por el paciente bajo ventilación mecánica dependerá siempre de variables indirectas, entre las que la más difundida es aquella basada en el uso de un catéter de presión esofágica, lo cual se considera como una limitación debido a la dificultad técnica y económica que su uso representa 6,19,20.
En algunos estudios se ha calculado el trabajo respiratorio mediante técnicas no invasivas, como Vicario et al.17, que proponen una técnica basada en algoritmos de optimización. No obstante, dado que la ecuación de movimiento podría tener múltiples soluciones, es necesario aplicar diferentes restricciones que solo funcionan para patrones de respiración específicos. Como alternativa, la estrategia presentada en este artículo permitió conocer la mecánica ventilatoria y el trabajo respiratorio en diferentes configuraciones del ventilador en ventilación espontánea sin restricciones en los algoritmos.
La técnica aplicada fue validada mediante simulaciones llevadas a cabo con el simulador de respiración ASL5000. Como se expuso en la Tabla 1, los valores de compliancia calculados fueron muy cercanos a los configurados en todas las pruebas con un error inferior al 10%. En cuanto a la resistencia, el error máximo entre el valor calculado y el configurado aumentó, en especial, en la prueba de PEEP incremental, donde el valor configurado de R fue de 3 cmH2O y la máxima diferencia presentada, 0.9 cmH2O/L/s. Dicha diferencia puede considerarse despreciable, teniendo en cuenta que no hubo diferencias estadísticamente significativas y que en algunos estudios se han encontrado valores de resistencia normal con diferencias de hasta 1.2 cmH2O/L/s entre sujetos 21.
Las diferencias presentadas en ambos parámetros de mecánica ventilatoria pudieron deberse en gran medida a la inexactitud derivada de asumir que un ciclo ventilatorio podría ser similar al anterior, ya que el cálculo de la compliancia requirió una maniobra de oclusión exactamente al final de la inspiración. Esto podría resolverse implementando un sistema compuesto por electroválvula, un sensor de flujo y un algoritmo capaz de predecir el final de la inspiración con mayor exactitud.
Determinar los elementos elásticos y resistivos del sistema permite monitorizar el estado de la mecánica ventilatoria de los sujetos y calcular el trabajo de los músculos respiratorios para completar una respiración. La Tabla 1 evidencia que la técnica no invasiva propuesta proporcionó confiabilidad en los valores calculados, ya que no hubo diferencias mayores a 1.5 cmH2O entre el valor configurado y el calculado en la mayoría de las pruebas y la diferencia máxima fue de 3.4 cmH2O en las pruebas donde intervino una presión externa ejercida por el ventilador para la presión muscular.
En cuanto al WOB, los valores calculados a partir de la ecuación 6 aumentaron en algunas de las pruebas. No obstante, debido a que el WOB se obtuvo a partir de la Pmus y el flujo respiratorio alcanzado en el semiciclo, se puede suponer que el incremento en este trabajo se debió al aumento del flujo por cuenta de la asistencia ventilatoria, a pesar de que en el simulador se mantiene la misma presión muscular. Así, para conocer el valor de trabajo realizado por el paciente, será necesario conocer el trabajo realizado por la máquina al brindar la presión de soporte, lo cual requerirá estudios adicionales.
Al utilizar la técnica propuesta con una población de sujetos sanos se encontraron valores igualmente acordes con los reportados en la literatura para este tipo de población. Para el caso de compliancia en condiciones de estado basal, se obtuvo un valor mediano de 91.2 mL/cmH2O entre sujetos. Tobin 15 determinó que para que exista una disnea por rigidez pulmonar los valores de compliancia deben estar por debajo de 40 mL/cmH2O. Mohammad & Ali 22 mencionan que la compliancia estática normal estuvo entre 60 mL/cmH2O y 100 mL/cmH2O y encontraron que el umbral de fallo en el proceso de destete en pacientes con falla neurológica ocurrió en valores de compliancia inferiores a 30 mL/cmH2O. En un estudio realizado en 70 jóvenes adultos sanos entre 18 y 39 años, Frank et al.23 hallaron valores de compliancia de 165±49 mL/cmH2O con un rango entre 90 mL/cmH2O y 330 mL/cmH2O. Por último, Weiler et al.24 encontraron valores de 67±24,1 mL/cmH2O en una población de pacientes programados para cirugía de urología con mecánica ventilatoria sana.
Según las anteriores evidencias, es apropiado afirmar que la técnica abordada en este estudio para el cálculo de la compliancia permite identificar las características pulmonares de un sujeto sano ventilado de manera no invasiva. Esto, debido a que el rango de valores concuerda con los diferentes estudios mencionados para sujetos sanos y se aleja por completo de los valores en los que se considera a un sujeto con rigidez pulmonar.
Al evaluar el efecto del incremento de la PEEP y la PS sobre la compliancia, en el primer caso hubo un aumento estadísticamente significativo a partir de un nivel de 4 cmH2O y un máximo incremento en 10 cmH2O, pasando de un valor mediano de 91.2 mL/cmH2O a 170.9 mL/cmH2O. En cambio, en el caso de la PS no se presentaron cambios estadísticamente significativos ante los diferentes niveles de esta.
Fisiológicamente, la PEEP es utilizada para realizar un reclutamiento alveolar, por lo que reduce la presión pico e incrementa la compliancia. Sin embargo, la presión necesaria para reclutar algunos alveolos puede sobredistender otros e incrementar el daño pulmonar 25. Lo anterior sugiere que la configuración de la PEEP no puede depender solo de la monitorización de flujo, presión y volumen, sino también de la mecánica ventilatoria.
Los resultados de este artículo y la evidencia presentada en la literatura sugieren que el conocimiento de la compliancia del sistema ventilatorio es fundamental a la hora de configurar de manera óptima el ventilador mecánico, pues el uso de la PEEP al reclutar alveolos incrementa el valor de esta.
En cuanto a la resistencia al flujo medida en los sujetos sanos, los valores obtenidos en estado basal, correspondientes a una mediana de 8.3 cmH2O/L/s, no cambiaron significativamente en ninguna de las pruebas realizadas. Se exhibió el valor más alejado en una PS de 4 cmH2O, con una diferencia en la mediana de 1.7 cmH2O/L/s, pero no estadísticamente significativa. Algunos autores como Topalovic et al. han calculado la resistencia en sujetos sanos 21, ellos llevaron a cabo una investigación en 157 sujetos sanos conectados a un pletismógrafo corporal y hallaron valores de resistencia en un rango entre 1.8354 cmH2O/L/s y 3.059 cmH2O/L/s, mucho menores a los encontrados en este estudio.
No obstante, se deben considerar las condiciones de registro, ya que otros autores como Weiler et al.24 demostraron que la máscara de ventilación mecánica no invasiva y el circuito ventilatorio aumentan de modo considerable la resistencia de la vía aérea. Estos últimos midieron la resistencia en el momento de la inducción anestésica por máscara de ventilación no invasiva en pacientes programados para cirugía de urología y encontraron valores promedio de 17.4±6.41 cmH2O/L/s, incluso más altos que los de esta investigación.
Respecto al WOB, ante incrementos de la PEEP, este tuvo aumento estadísticamente significativo en la mayoría de los niveles aplicados, lo cual era de esperarse. Así mismo, el resultado más controversial de esta investigación fue que el trabajo respiratorio aumentó durante inspiración al aplicar PS, pero como se ha mencionado al presentar los resultados, no fue viable separar el flujo derivado del esfuerzo del paciente del flujo aplicado por la máquina. Por esto, el trabajo medido corresponde a la suma del trabajo realizado por el ventilador más el trabajo realizado por el sujeto. El trabajo permaneció sin cambios durante la espiración, gracias a la desaparición de la PS y a su estado de proceso pasivo.
Conclusiones
Este artículo expuso una estrategia para medir resistencia y compliancia de una manera no invasiva, la cual posibilitó la estimación de la presión muscular ejercida por los músculos durante la ventilación. Los resultados obtenidos de la experimentación con el simulador ASL5000 permiten inferir que la técnica propuesta fue acertada para diferentes estados de la mecánica ventilatoria y diversas configuraciones del ventilador. Esto quiere decir que podría resultar útil para estimación de la mecánica ventilatoria en patologías restrictivas y obstructivas.
Una de las debilidades de la técnica es la necesidad de realizar una maniobra obstructiva, pero esta puede superarse al implementar un sistema electroneumático que mida el flujo y realice la obstrucción controlada con base en un algoritmo capaz de predecir la duración del ciclo respiratorio. Estos aspectos no parecen imposibles si se tiene en cuenta el estado actual de la tecnología. En adición, se requerirá corroborar la utilidad de la técnica en pacientes intubados con la mecánica ventilatoria alterada.
La técnica aquí propuesta permitirá en un futuro optimizar el diagnóstico y tratamiento de patologías respiratorias que requieran ventilación mecánica como tratamiento de soporte vital.