Introducción
El cáncer de mama (CM) es una enfermedad crónica no transmisible que se da por el crecimiento anormal de células epiteliales en conductos o lobulillos mamarios. Dentro de la diversidad de agentes causales se reconocen factores genéticos, familiares y conductuales.1
Según la Organización Mundial de la Salud,2 el CM es el cáncer más frecuente y letal en mujeres a nivel mundial. Según esta misma organización, para 2012 sus tasas de prevalencia, mortalidad e incidencia por cada 100 000 mujeres fueron 43.3, 12.9 y 47.8, respectivamente. En Suramérica y en específico en Chile la situación fue similar, pues se registró una incidencia de 57.1 y 46.3 por cada 100 000 mujeres, respectivamente, y una mortalidad de 15.8 y 16.5 por cada 100 000 mujeres, respectivamente.2
Dado el anterior panorama, el diagnóstico precoz y el tratamiento oportuno son pilares fundamentales para reducir la tasa de mortalidad de CM.3 En cuanto a tratamientos, estos pueden ser de carácter local o sistémico.
El objetivo del tratamiento local es tratar el tumor sin comprometer el resto del cuerpo, para lo cual se puede recurrir a la cirugía (mastectomía parcial o radical, con o sin linfadenectomía) o a la radioterapia, que es una forma eficaz de destruir las células cancerosas a través de la aplicación externa o interna (braquiterapia) de rayos gamma.4
Pese a ser un tratamiento localizado, se describen ciertos efectos secundarios a causa de la radioterapia, tales como edematización mamaria, enrojecimiento de la piel en el área tratada, disnea, entre otros.5 De igual forma, se han observado efectos sobre el sistema respiratorio, como por ejemplo en casos de radioterapia post mastectomía en donde parte del pulmón se encuentra expuesto a la radiación y esta puede producir toxicidad pulmonar, que a su vez puede ocasionar neumonitis aguda, fibrosis tardía y/o daño en la barrera hemato-alveolar, teniendo así un impacto negativo en la calidad de vida de las pacientes. Con la implementación de este tratamiento también se ha observado una disminución en la función pulmonar en relación a la capacidad vital forzada (CVF), el volumen espiratorio forzado en el primer segundo (VEF1) y la capacidad de difusión del monóxido de carbono (DLCO).6,7
Theuws et al.8 también estudiaron los efectos adversos del tratamiento local del CM y observaron una relación directa entre la reducción de la función pulmonar y la dosis media de radiación sobre el tórax dentro de los primeros nueve meses luego de la irradiación en esta parte del cuerpo; sin embargo, estos resultados pudieron haber sido influenciados por la quimioterapia y el hábito tabáquico.9
Por otra parte, el tratamiento sistémico consiste en la administración de medicamentos vía oral o endovenosa para alcanzar las células cancerosas en cualquier parte del cuerpo; dentro de este tipo de tratamiento se encuentra la terapia hormonal, la dirigida y la quimioterapia.10 Esta última consiste en el suministro de un grupo de medicamentos con efecto sistémico donde destacan el paclitaxel, la ciclofosfamida, el carboplatino y la doxorrubicina. Estos, por su acción, tienen una diversidad de efectos secundarios como caída del cabello, náuseas, vómitos, supresión de la médula ósea, aumento de la probabilidad de infecciones, diarrea y fatiga,5 y desde el punto de vista respiratorio pueden generar disnea, malestar psíquico, insomnio e inactividad debido a cambios en las fibras musculares tipo I y la DLCO.11
Considerando que en algunos casos la quimioterapia y la radiación se complementan en el tratamiento contra el CM, el cambio de fibras musculares producido por la quimioterapia y sus efectos quimiotóxicos sobre el sistema respiratorio se sumarian a los trastornos volumétricos propios de la radioterapia. Por ende, se hipotetiza que las pacientes con CM tratadas con quimioterapia y radioterapia concomitante tienen una menor función pulmonar en relación a mujeres sin esta patología. Así, el objetivo de la presente investigación fue determinar el efecto del tratamiento con quimioterapia y radioterapia concomitante en los volúmenes pulmonares de mujeres con CM de Talca, Chile.
Materiales y métodos
Diseño del estudio
Se llevó a cabo un estudio de casos y controles donde se realizó un muestreo no probabilístico por conveniencia de las participantes según los criterios de inclusión y exclusión.
Participantes
En la investigación participaron 28 mujeres de la ciudad de Talca, las cuales fueron divididas en dos grupos: control (GC) y con CM (GCM), ambos formados por 11 mujeres ya que se excluyeron 4 por tener diagnóstico de diabetes mellitus y 2 por ser consumidoras de tabaco. Las pacientes del GC fueron seleccionadas del Servicio de Geriatría del Hospital de Talca, a donde asistían al programa Control Sano Preventivo del Ministerio de Salud de Chile, y las del GCM se seleccionaron del Servicio de Oncología de la misma institución de salud; estas últimas debían tener diagnóstico de CM y debían estar en tratamiento de radioterapia y quimioterapia concomitantes.
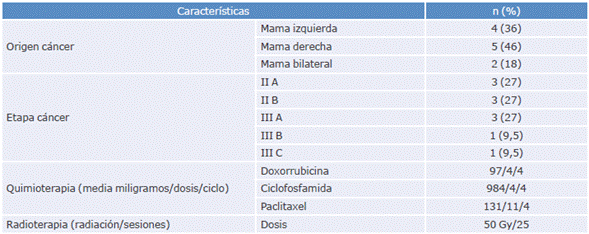
Las variables de confusión (edad, peso, altura e índice de masa corporal (IMC)) se contrastaron mediante método estadístico para determinar diferencias entre los grupos y asegurar su comparabilidad. Los criterios de inclusión fueron: ser mujer, tener diagnóstico de CM en etapas IIA a IIIC y estar en tratamiento farmacológico al día, mientras que los de exclusión fueron: tener enfermedad respiratoria crónica o aguda al momento de la evaluación, tener hábito tabáquico, haber sido diagnosticada con diabetes mellitus y evidenciar deformidades en la caja torácica (Figura 1).
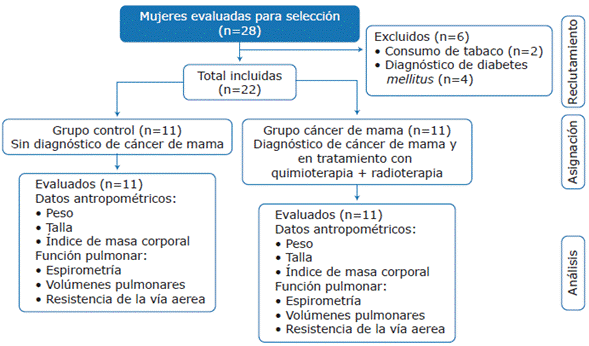
Fuente: Elaboración propia.
Figura 1 Flujograma de reclutamiento y mediciones del grupo control y del de pacientes con cáncer de mama.
Las pacientes del GCM presentaban mastectomía radical bilateral o unilateral y estaban en tratamiento adyuvante; la quimioterapia la habían empezado dos semanas luego de la mastectomía y la radioterapia a las seis semanas de este procedimiento.
La medición de la CVF, los volúmenes pulmonares y la resistencia de las vías aéreas se realizó seis meses después de la última radioterapia mediante la prueba de pletismografía.
Consideraciones éticas
El presente estudio forma parte de un macro proyecto de evaluación de valores de normalidad de la función pulmonar en pacientes de Talca, respetó los principios éticos para las investigaciones médicas en seres humanos establecidos en la Declaración de Helsinki12 y fue aprobado por el Comité de Ética Científica de la Universidad Católica del Maule según acta No. 23 del 31 de agosto de 2016; asimismo, se contó con el consentimiento informado de todas las participantes.
Evaluación de la función pulmonar
Primero se registró la edad, la talla y el peso corporal de las pacientes y se les solicitó estar en reposo durante 10 minutos. Al concluir los 10 minutos se midió la presión respiratoria y el volumen respiratorio de todas las participantes con un pletismógrafo corporal Mediagraphics modelo PlatinumElite DL®. Esta medición fue realizada por un evaluador capacitado de acuerdo a los estándares de la American Society Thorax (ATS).
Capacidad vital forzada
Para medir la capacidad vital forzada, las pacientes, en posición sedente y con el neumotacógrafo ubicado en su boca, debían respirar por cinco ciclos a volumen corriente e inmediatamente después realizar una inspiración máxima seguida de una espiración máxima forzada de seis segundos. El valor seleccionado fue el mayor de tres maniobras aceptables y reproducibles.13
Volúmenes ventilatories
En la medición de los volúmenes ventilatorios las pacientes tenían que asegurarse que el neumotacógrafo estuviera adosado a su boca y con las manos debían bloquear la musculatura facial durante toda la prueba. Seguido a esto, se les solicitó ventilar a volumen corriente por 4 ciclos y se les indicó "jadear suavemente" a una frecuencia de 60 por minuto, movilizando así de 50 mL a 60 mL de volumen de aire. El obturador se activó durante 3 segundos y se les pidió que realizaran una inspiración máxima seguida por una espiración forzada hasta el volumen residual (VR).14
Medición de la presión inspiratoria y espiratoria máxima
La medición de ambas presiones se realizó con las pacientes sedentes y utilizando unas pinzas nasales y un neumotacógrafo, el cual se ubicó en la boca para que ventilaran cinco ciclos respiratorios a volumen corriente. Para la presión inspiratoria máxima (PIM) las pacientes realizaron una espiración máxima, se bloqueó el neumotacógrafo y se solicitó una inspiración máxima, mientras que para la presión espiratoria máxima (PEM) las pacientes debían realizar una inspiración máxima seguida de una espiración máxima. En ambas pruebas se escogió el valor mayor de tres maniobras aceptables y reproducibles según norma ATS.15
Análisis estadístico
Para el análisis de los resultados se utilizó el programa estadístico GraphPad Prism 6® y los datos se presentaron en media y desviación estándar. En primer lugar, y mediante la prueba Shapiro-Wilks, se determinó la normalidad de los datos, y a partir de estos resultados se utilizaron las prueba t-Student o U de Mann-Whitney para comparar los dos grupos; se consideró un nivel de significancia de p<0.05.
Resultados
De las 28 pacientes seleccionadas, 22 cumplieron con los criterios de inclusión para ser parte del estudio (11 para el GC y 11 para el GCM). Se excluyeron 2 participantes por hábito tabáquico y 4 por tener diagnóstico de diabetes mellitus (Figura 1). No se observaron diferencias significativas entre los grupos respecto a edad, peso, altura e IMC (Tabla 1), ni en los flujos pulmonares durante la evaluación de la función pulmonar (Tabla 2). Por el contrario, los volúmenes pulmonares experimentaron diferencias significativas en las variables capacidad inspiratoria (CI) (GC:2.66±0.36 litros (L) vs. GCM:2.16±0.62 L) y VR (GC:2.69±0.57 L vs. GCM:2.20±0.97 L) (p<0.05 en ambos grupos) (Tabla 3). Las características específicas y de tratamiento del GCM se presentan en la Tabla 4.
Tabla 1 Caracterización de la población estudiada.
| Características | Grupo control | Grupo cáncer de mama | Valor p |
| Edad (años) | 55±5 | 58±12 | 0.078 |
| Peso (kg) | 69.02±11.49 | 67.73±8.73 | 0.242 |
| Altura (cm) | 154.86±5.53 | 154.73±7.38 | 0.958 |
| Índice de masa corporal (kg/m2) | 28.69±4.09 | 28.43±4.03 | 0.152 |
Fuente: Elaboración propia.
Tabla 2 Descripción de los flujos pulmonares.
| Variable | Grupo control (n = 11) | Grupo cáncer de mama (n = 11) | Valor p |
| CVF (L) | 3.14±0.30 | 2.66±0.85 | 0.324 |
| VEF1 (L) | 2.55±0.20 | 2.14±0.74 | 0.093 |
| VEF1/CVF (%) | 81.36±5.03 | 80.64±8.16 | 0.803 |
| FEF 25 (L/s) | 5.12±0.83 | 4.81±1.51 | 0.554 |
| FEF 75 (L/s) | 1.14±0.35 | 0.89±0.44 | 0.149 |
| FEF 25-75 (L/s) | 2.66±0.56 | 2.25±1.06 | 0.270 |
| FEF máx (L/s) | 5.88±0.97 | 5.35±1.64 | 0.372 |
| CVIF (L) | 2.99±0.41 | 2.55±0.79 | 0.122 |
CVF: capacidad vital forzada; VEF1: volumen espiratorio forzado en el primer segundo; VEF1/CVF: relación entre el volumen espiratorio forzado en el primer segundo y capacidad vital forzada; FEF 25: flujo espiratorio forzado al 25% de la capacidad vital forzada; FEF 75: flujo espiratorio forzado al 75% de la capacidad vital forzada; FEF 25-75: flujo espiratorio forzado entre el 25% y el 75% de la capacidad vital forzada; FEF máx: flujo espiratorio forzado máximo; L/s: litros por segundos; CVIF: capacidad vital inspiratoria forzada; L: litros; s: segundos.
Fuente: Elaboración propia.
Tabla 3 Descripción de los volúmenes y presiones pulmonares.
| Variable | Grupo control (n = 11) | Grupo cáncer de mama (n = 11) | Valor p |
| CVL (L) | 3.10±0.32 | 2.78±0.85 | 0.488 |
| CI (L) | 2.66±0.36 | 2.16±0.62 | 0.012 |
| VRE (L) | 0.43±0.26 | 0.62±0.41 | 0.327 |
| VGT (L) | 3.11±0.55 | 2.82±0.97 | 0.087 |
| VR (L) | 2.69±0.57 | 2.20±0.97 | 0.015 |
| CPT (L) | 5.77±0.70 | 4.97±1.30 | 0.090 |
| VR/CPT | 46.00±5.42 | 44.45±12.82 | 0.716 |
| RAW (cmH2O/L/s) | 1.17±0.68 | 1.76±1.82 | 0.761 |
| GAW (L/s/cmH2O) | 1.17±0.69 | 1.04±0.63 | 0.646 |
| sRAW (cmH2O*s) | 4.39±2.68 | 5.08±4.94 | 0.760 |
| sGAW (1/cmH2O*s) | 0.33±0.22 | 0.33±0.21 | 0.834 |
| PIM (-cmH2O) | 89.18±36.72 | 68.64±30.72 | 0.170 |
| PEM (cmH2O) | 87.00±19.31 | 73.55±34.38 | 0.271 |
CVL: capacidad vital lenta; CI: capacidad inspiratoria; VRE: volumen de reserva espiratoria; VGT: volumen de gas torácico; VR: volumen residual; CPT: capacidad pulmonar total; L: litros; VR/CPT: volumen residual por capacidad pulmonar total; RAW: resistencia de la vía aérea; GAW: conductancia de la vía aérea; sRAW: resistencia específica de la vía aérea; sGAW: conductancia específica de la vía aérea; PIM: presión inspiratoria máxima; PEM: presión espiratoria máxima; cmH2O/L/s: centímetros de agua por litros por segundos; L/s/cmH2O: litros por segundos por centímetros de agua; cmH2O/s: centímetros de agua por segundos; 1/cmH2O/s: un centímetro de agua por segundo.
Fuente: Elaboración propia.
Discusión
De acuerdo con los resultados obtenidos, en el GCM se identificó una disminución significativa de la CI y del VR en comparación con el GC, en donde se observaron resultados normales en todos los parámetros de acuerdo con Knudson et al.16 y Roca et al.17
Verbanck et al.18 realizaron una investigación en pacientes con CM, mastectomizadas y en tratamiento adyuvante estandarizado, en el cual midieron los parámetros respiratorios tres meses después de la última sesión de radioterapia y encontraron que la capacidad pulmonar total se reduce significativamente en este tipo de pacientes, pues la radioterapia, parte importante del tratamiento, induce un patrón restrictivo y, por tanto, disnea, lo que a su vez disminuye la calidad de vida.18
De acuerdo con lo anterior, se espera que la función pulmonar sufra diversas alteraciones luego de la irradiación debido a la pérdida de neumocitos (agentes tensioactivos) y a la aparición de edema en la membrana basal.19
Este patrón restrictivo de las vías aéreas se caracteriza por una disminución de los volúmenes pulmonares y las capacidades pulmonares. Capacidades dentro de las que se encuentra la CI, la cual se define como la máxima cantidad de aire que puede ser inhalada desde la capacidad residual funcional20 y tiene una relación directa con la práctica de ejercicio físico. Los resultados aquí encontrados indican una disminución significativa en la CI de las pacientes del GCM en comparación al GC, lo cual difiere del estudio de Travers et al.,21 en donde se demostró que no existían diferencias significativas en la CI de pacientes con CM, con y sin disnea, en comparación con el grupo control. Si bien la muestra de dicho estudio era similar en cuanto a rango etario, IMC, etapa del cáncer de mama y tratamiento, allí se incluyeron personas con hábito tabáquico.
Por otro lado, O'Donnell et al.22 midieron el comportamiento del VO2máx y la función pulmonar en un grupo de pacientes con CM y encontraron una disminución significativa en la CI respecto al grupo control. Ahora bien, en la muestra de dicha investigación se incluyeron pacientes con estadio IV de CM y hormonoterapia, variables que no fueron contempladas en el presente estudio. Al respecto, en estos pacientes se sabe que existe muerte celular y edema de la membrana basal, cambios que se manifiestan entre 4 a 6 semanas luego de la irradiación y generan fibrosis pulmonar.
Por su parte, Abratt et al.23 reportaron que la radiación provoca muerte celular y reemplazo del tejido pulmonar por tejido fibroso, lo cual es mediado por el factor de crecimiento transformante p y la fibronectina. Este tejido reduce el tiempo respiratorio y, por consiguiente, disminuye los volúmenes pulmonares y causa disnea,23 lo que sería la posible causa de la disminución de la CI.
Lo anterior es respaldado por los resultados de la presente investigación, los cuales muestran que no existieron diferencias significativas en la PIM entre ambos grupos. Pese a esto, existe la posibilidad de que las pacientes no perciban estos cambios en una primera etapa a expensas de una compensación con el pulmón que no recibe irradiación.19
La importancia de la CI radica en el papel que juega durante el ejercicio y a que el aumento de la demanda ventilatoria se sostiene gracias a esta, por lo que su disminución se relaciona con una baja en el consumo máximo de oxígeno durante una prueba de esfuerzo máximo y con un incremento de la disnea (medida por la escala de Borg) en la prueba de caminata de 6 minutos.24 Esto concuerda con lo reportado por O'Donell et al.,22 quienes demostraron que el pico de la CI en un ejercicio incremental es significativamente menor en pacientes con CM en relación al grupo control. Siguiendo esta línea, la aparición de disnea y fatiga en el CM estaría explicado, en parte, por la disminución de la CI.
Por otra parte, el VR de las pacientes con CM mostró una disminución significativa en relación al GC, a diferencia de lo descrito por Travers et al.,21 quienes observaron que no hubo diferencias significativas para esta variable entre pacientes con CM, con y sin disnea, y el grupo control. Del mismo modo, O'Donnell et al.,22 también en un grupo de pacientes con CM, midieron el comportamiento del VO2máx y de la función pulmonar y no encontraron diferencias significativas en el VR de estas pacientes versus el grupo control. Estas discrepancias son atribuibles al consumo de tabaco.
En los dos estudios antes citados21,22, las participantes tanto del grupo control como del experimental declararon consumir tabaco, sustancia que modifica el VR.24 En este sentido, las células que componen el espacio alveolar son los neumocitos tipo I y II y las células endoteliales, las cuales están en contacto directo con la red capilar. Respecto a los neumocitos, estos liberan surfactante pulmonar para prevenir el colapso alveolar en la espiración, por lo que la disminución de esta sustancia provoca atelectasias, tracción parenquimatosa y, en algunos casos, mediastino. Estos trastornos son visualizados a través de imágenes radiológicas post-irradiación, en ocasiones en ambos campos pulmonares, y la mayoría de los casos van acompañados de sintomatología clínica como tos, disnea, fatiga y pérdida de peso.25 En este contexto, el VR protege a los pulmones de dichos colapsos26 y en el caso de desórdenes restrictivos, como los derivados del CM, disminuye esencialmente para mantener un equilibrio en la presión interna de los alvéolos, aspecto vital para que los pulmones puedan mantener su actividad.
Limitaciones
Las pacientes no contaron con evaluación de disnea y actividad física para determinar su relación con la CI. Del mismo modo, la ausencia de registros imagenológicos impidió confirmar la evidencia existente (correlación entre la disminución del VR y el colapso alveolar).27,28 Por último, los resultados debieron ser analizados con especial cuidado, ya que por motivos éticos no existió un grupo con CM sin tratamiento.
Conclusiones
Los hallazgos del presente estudio permiten afirmar que las mujeres con CM tratadas con quimioterapia y radioterapia concomitante experimentaron una disminución de la CI y el VR en relación al GC, lo que podría impactar su bienestar y calidad de vida, ya que estas variables son un reflejo de las cualidades funcionales y estructurales del sistema respiratorio, respectivamente.