Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Revista Colombiana de Ciencias Pecuarias
Print version ISSN 0120-0690On-line version ISSN 2256-2958
Rev Colom Cienc Pecua vol.25 no.3 Medellín July/Sept. 2012
REVISIONES DE LITERATURA
Pathophysiological effects of rennin-angiotensin-aldosterone system on congestive heart failure in dogs¤
Efectos patofisiológicos del sistema renina-angiotensina-aldosterona sobre la insuficiencia cardiaca congestiva en caninos
Efeitos fisiopatológicos do sistema renina-angiotensina-aldosterona em caso de falha cardíaca congestiva em cães
Iván Álvarez1*, MV, Esp, MSc; Yenny Flórez2, MVZ, Esp.
* Autor para correspondencia: Iván Álvarez. Facultad de Ciencias Agrarias, Universidad de Antioquia, Departamento de Cardiología, AA 1226. Medellín, Colombia. E-mail:cardiologiaveterinariacolombia@hotmail.com
1 Grupo de investigación CENTAURO, Facultad de Ciencias Agrarias, Universidad de Antioquia, Departamento de Cardiología, AA 1226. Medellín, Colombia.
2 Directora Científica Área en Animales de Compañía de Laboratorios Calier de los Andes.
(Recibido: 16 febrero, 2011; aceptado: 1 agosto, 2012)
Summary
Heart failure is the second pathology of importance in long-lived dogs. It has been suggested that heart failure can be considered as a neurohormonal or neuroendocrine model, in which heart failure progresses as a result of over-expression of biologically active molecules that are able to exert a deleterious effect on the heart and circulation. Among these molecules is the rennin angiotensin aldosterone and its main effector peptide: the angiotensin II. In recent years, the pathophysiological consequences of the system have been the main focus of attention, being more relevant the alternative routes of angiotensin II synthesis and the participation of other enzymes such as the angiotensin converting enzyme. Therefore, this review aimed to describe the pathophysiological importance of the renin angiotensin aldosterone on Congestive Heart Failure.
Key words: angiotensin II, angiotensin-converting enzyme, congestive heart failure, rennin angiotensin aldosteron system.
Resumen
La insuficiencia cardiaca es la segunda patología en perros longevos. Se ha sugerido que la insuficiencia cardiaca puede ser vista como un modelo neurohormonal o neuroendocrino, ya que la progresión de la enfermedad se da como resultado de la sobreexpresión de moléculas activadas biológicamente que son capaces de ejercer un efecto deletéreo sobre el corazón y la circulación. Dentro de estas moléculas está el Sistema Renina Angiotensina Aldosterona y su principal péptido efector, la angiotensina II. En los últimos años, las consecuencias fisiopatológicas del sistema han sido el foco principal de atención, siendo más relevantes las vías alternativas de síntesis de la angiotensina II y la participación de otras enzimas similares a la enzima convertidora de angiotensina. Por lo tanto, esta revisión pretende describir el valor fisiopatológico del sistema renina angiotensina aldosterona sobre la Insuficiencia Cardíaca Congestiva.
Palabras clave: angiotensina II, enzima convertidora de angiotensin, insuficiencia cardiaca congestiva, sistema renina angiotensina aldosterona.
Resumo
A insuficiência cardíaca é a segunda doença em cães longevos. Tem sido sugerido que a insuficiência cardíaca pode ser vista como um modelo neurohormonal ou neuroendócrino, já que a progressão da doença apresenta-se como um resultado da sobre-expressão de moléculas activadas biologicamente que são capazes de exercer um efeito deletério sobre o coração e a circulação. Dentre estas moléculas está o sistema renina-angiotensina-aldosterona e o seu peptídeo efetor principal, a angiotensina II. Nos últimos anos, as consequências fisiopatológicas deste sistema têm sido o foco principal de interesse, tendo maior relevância a síntese da angiotensina II e o envolvimento de outras enzimas como a enzima conversora da angiotensina. Portanto, esta revisão tem como objetivo descrever o valor fisiopatológico que tem o sistema renina-angiotensina-aldosterona sobre a insuficiência cardíaca congestiva.
Palavras chave: angiotensina II, enzima conversora da angiotensina, insuficiência cardíaca congestiva, sistema renina-angiotensina-aldosterona.
Introducción
Las enfermedades cardiacas constituyen una de las patologías más frecuentes en la clínica de pequeños animales (Kittleson y Kienle, 2000). En un estudio con más de 9.000 pacientes en 1996, las enfermedades cardiacas fueron la segunda causa más frecuente de muerte en perros con un porcentaje del 16.3% (Guglielmini, 2003; Hamlin, 2005).
La insuficiencia cardiaca (IC) es un síndrome clínico en el cual una enfermedad cardiaca reduce el gasto cardiaco, incrementa la presión venosa y está acompañada de anormalidades moleculares y muerte celular miocárdica que causan un deterioro progresivo del corazón (Katz, 2006).
Se ha sugerido que la falla cardiaca puede ser vista como un modelo neurohormonal o neuroendocrino, en el cual la falla cardiaca progresa como resultado de la sobre expresión de moléculas activadas biológicamente que son capaces de ejercer un efecto deletéreo sobre el corazón y la circulación (Sisson, 2004; Álvarez y Cruz, 2009). Dentro esa variedad de proteínas se incluye la norepinefrina, angiotensina II, Endotelinas, ADH, Aldosterona (Dzau, 1981), factor de necrosis tumoral (FNT) entre otras, las cuales contribuyen al progreso de la enfermedad en la falla cardiaca, ya sea reteniendo líquidos o como moléculas vasoconstrictoras que en forma progresiva disminuyen aun más el gasto cardiaco y van generando lo que muchos denominan ciclos viciosos de la falla cardiaca (Álvarez y Cruz, 2009).
Aunque los mecanismos precisos de esta atenuación o pérdida de efectividad de los antagonistas neuroendocrinos no son conocidos, hay diferentes hipótesis, por ejemplo, una explicación posible es que no se alcance una inhibición farmacológica completa de los sistemas neuroendocrinos por limitaciones en la dosis farmacológica. Otra posible explicación es por la presencia de vías metabólicas alternas para las neurohormonas, por ejemplo en el paso de angiotensina I a Angiotensina II se puede dar por las vías de la kinasas tisulares y los inhibidores de la ECA no antagonizan completamente este sistema (Sisson, 2004), una tercera explicación es que estos fármacos no inhiben completamente otras sustancias neuroendocrinas como endotelinas, aldosterona, FNT; o por último que la falla cardiaca puede progresar independientemente de los mecanismos neuroendocrinos, haciendo que el modelo neuroendocrino sea necesario pero no suficiente para explicar toda la progresión de la enfermedad (Mann, 1999; Álvarez y Cruz, 2009).
Por lo tanto el este artículo pretende describir el valor fisiopatológico del sistema renina angiotensina – aldosterona sobre la Insuficiencia Cardiaca Congestiva.
Sistema renina angiotensina aldosterona (SRAA)
El SRAA es considerado como una cascada proteica enzimática, que a través de la generación de péptidos intermedios finalmente conduce a la producción de Ang II (Volpe, Savoia y Paolis, 2002).
Renina
La renina es una aspartil-proteasa que se sintetiza en forma de preprohormona (prorrenina) de gran tamaño en las células del aparato yuxtaglomerular. Aunque la gran mayoría de la renina circulante deriva de los riñones también se sintetiza en las glándulas salivales, las células de la corteza suprarrenal, las neuronas y otros tejidos (Re, 2003). La prorrenina tiene relativamente poca actividad biológica y es activada por una proteasa en los riñones o en la circulación (Sisson, 2004).
La prorrenina se activa en renina al removerse el segmento amino 43 por glicosilación dentro del retículo endoplasmático rugoso de las células del aparato yuxtaglomerular. La renina se compone de dos hélices homólogas, con un sitio activo que reside en la hendidura situada entre ellosu que rompe el angiotensinógeno en el enlace Leucina10- Leucina11 para generar Angiotensina I (Ang I) (Gradman y Kad, 2008) (Figura 1).
La liberación de renina está regulada por la acción integrada de diferentes factores, que actúan sobre las células yuxtaglomerulares, como son: la estimulación simpática de los vasos renales, la disminución de la presión de perfusión al riñón, el mecanismo barorreceptor de las células yuxtaglomerulares (Bakris, Mensah y Singh, 2010) (Figura 1) y el reflejo túbulo glomerular (Abassi, Winaver y Feuerstein, 2009).
A nivel celular el receptor de las células del aparato yuxtaglomerular es de tipo metabotrópico, (acoplado a una proteína G) y al ser estimulado incrementa la formación de AMP cíclico (AMPc) para la formación de renina (Figura 2), mientras que los factores que producen inhibición de la liberación de renina, estimulan la activación de la fosfolipasa C (PLC) con aumento del calcio (Ca2+) intracelular (Ang II, vasopresina y endotelina 1), o el incremento de GMP cíclico (GMPc), como es el caso del ON y el péptido atrial natriurético (PAN) (Barber y Barber, 2003).
El descubrimiento del receptor de renina ha redimensionado la biología del SRAA. La renina, considerada como una enzima cuya única acción era limitar la velocidad en la activación del SRAA, también es un ligando a una proteína denominada receptor renina/prorrenina (RPR), que se une a renina y prorrenina por igual. El RPR es un receptor transmembranal abundante, que se expresa en el miocardio, el cerebro, el tejido adiposo, el tejido visceral y las células vasculares del músculo liso de las arterias, las células de Mesangio y las células de los túbulos renales (Abassi, Winaver y Feuerstein, 2009). Cuando la (pro) renina, se une al RPR su actividad enzimática se incrementa cuatro a cinco veces e induce un aumento de la eficiencia catalítica de la conversión de angiotensinógeno a Ang I, lo que contribuye a la producción local de Ang II y al aumento de sus niveles sistémicos (Figura 3). Este proceso permite a prorrenina asumir una actividad enzimática y contribuir a la producción Ang I (Gradman y Kad, 2008).
Cuando la (pro) renina se une al RPR puede ejercer efectos fisiológicos que son totalmente independientes de la Ang II. En varios modelos experimentales, se ha demostrado que la renina o pro-renina pueden activar vías de señalización intracelular como p42/p44 y p38, MAPK (ERK1 y ERK2) y la fosforilación de la proteína 27 de choque térmico (HSP27), dando lugar a una mayor síntesis de ADN y estimulan la liberación del inhibidor del activador de plasminógeno 1 (PAI-1), fibronectina y el factor de crecimiento transformante β1 (TGF-β1) que median la fibrosis vascular y remodelación en diversos estados de enfermedad (Gradman y Kad, 2008) (Figura 3).
Angitensinógeno y angiotensina I
La síntesis y secreción del angiotensinógeno (glicoproteína) se produce a nivel hepático de forma continua, aunque el RNA que codifica esta proteína es también abundante en el tejido adiposo, el riñón y algunas regiones del sistema nervioso central. Su circulación se ve incrementada por la acción de los glucocorticoides, los estrógenos y las hormonas tiroideas (Sisson, 2004). La conversión del angiotensinógeno en Ang I se produce en el endotelio vascular de algunos órganos y en el plasma; la Ang I por sí sola no tiene actividad biológica pero es precursora de otras angiotensinas (Sun, 2010) (Figura 4).
Enzima Convertidora de Angiotensina
La Enzima Convertidora de Angiotensina (ECA), también llamada CE 3.4.15.1, dipeptidil carboxipeptidasa I (DCP1), peptidilpeptidasa I, quinasa II; cataliza la conversión de Ang I a Ang II, también está involucrada en la inactivación de las hormonas vasodilatadoras, bradicinina y sustancia P. Se encuentra en la superficie celular como ectoenzimas, donde hidroliza péptidos circulantes. Es producida por diferentes tejidos (sistema nervioso central, epitelio de los túbulos proximales, endotelio vascular y epitelio pulmonar) (Dzau et al., 2001).
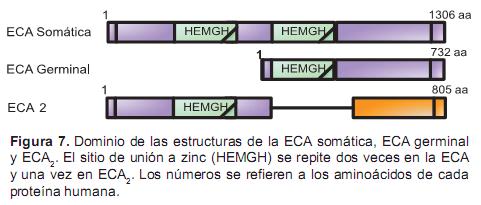
Existen dos isoformas de ECA en los mamíferos: una forma de alto peso molecular y otra de bajo peso molecular. La isoforma de alto peso (170 kDa) ECA somática (sACE) se encuentra en células endoteliales, epiteliales y neuronales y está relacionada con la presión sanguínea y la función renal. La forma de bajo peso molecular (90 kDa) ECA germinal (gACE) se encuentra en las células germinales, se sintetiza en la maduración de los espermatozoides y está involucrada en la fertilidad masculina (Figura 5). La producción de ECA está regulada por el calcio calmodulina (CaM), que se une al dominio citoplasmático de la ECA (Coates, 2002; Dzau et al., 2001; Hooper y Turner, 2002; Schlüter et al., 2009).
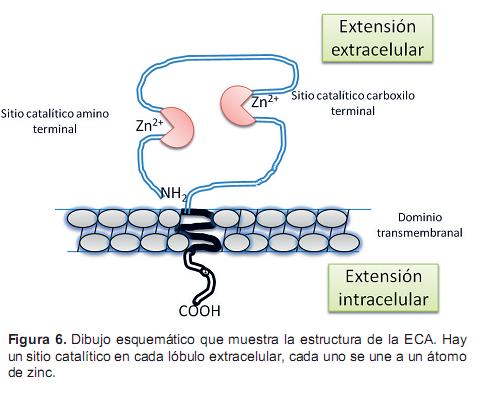
La ECA es una única cadena polipeptídica que se encuentra en la membrana de la célula con un dominio corto citoplasmático donde está la porción carboxilo-terminal de la molécula (hidrófobo) y facilita el anclaje de la proteína en la membrana celular; un dominio transmembranal y un dominio extracelular largo que contiene los sitios activos (motivo de unión al zinc HEMGH) con alta afinidad a la Ang I (Hanif, Bid y Konwar, 2010). La ECA se sintetiza a partir de la secuencia del grupo amino terminal (Figura 6). Por lo tanto, la ECA es una ectoenzima con ambos dominios catalizadores fuera de la célula y el proximal es fraccionado para permitir la liberación de la ECA soluble al fluido extracelular incluida la sangre. Este fraccionamiento se produce por acción de una secretasa (metaloproteasa de zinc) que se encuentra circulante en el suero y otros fluidos corporales (Coates, 2002; Dzau et al., 2001; Hooper y Turner, 2002).
Durante la hidrólisis de Ang I a Ang II, la ECA quita el dipéptido C-terminal Histidina-Leucina del sustrato, también interviene catalizando la degradación de la bradicinina, rompiendo el dipéptido C-terminal (Fenilalanina-Arginina) a partir de la bradicinina, por lo que tiene la capacidad de activar un agente presor e inactivar un vasodilatador y tiene de sustrato otros péptidos incluyendo la sustancia P y encefalinas (Davis y Roberts, 1997).
Recientemente, el descubrimiento de un mecanismo de degradación de la Ang II con una homóloga de la ECA, conocida como ECA2, ofrece la oportunidad de estudiar otro aspecto de la regulación del SRAA. La ECA2 es una enzima homóloga de la ECA que comparte un 42% de identidades con el dominio catalítico amino terminal de la ECA (Kreutz, Paul y Poyna, 2006). La porción extracelular de la gECA y la ECA2 tiene un solo sitio activo (Figura 7), mientras que la sECA tiene dos sitios activos (los dominios N y C), cada uno de los cuales contiene el aminoácido secuencial HEMGH (His-Glu-X-X-His) que es crucial para la unión Zn2+ en los fármacos inhibidores de la ECA (Kohlstedt et al., 2006).
La ECA2 facilita la conversión de la angiotensina II en angiotensina 1-7 y de la angiotensina I en angiotensina 1-9. Está presente en el riñón, el corazón y los testículos, lo que induce a pensar que tiene un papel importante en la regulación cardiovascular y renal. La ECA2 se ha convertido en un potente regulador negativo del SRAA al contrarrestar las múltiples funciones de la ECA. Al convertir la Ang II en Ang 1-7 (potente vasodilatador, vasoprotector e hipotensor), la ECA2 ejerce un papel protector en el sistema cardiovascular y muchos otros órganos (Imai et al., 2010).
Angiotensina II
Aunque la conversión de Ang I a Ang II se produce principalmente a través de la acción de la ECA, también puede ser logrado por las acciones de la catepsina G, la elastasa, el activador tisular del plasminógeno, la quinasa y la quimostatina-sensible a la angiotensina II (CAGE). La importancia de estas vías alternativas depende de la especie. Las acciones secuenciales de aminopeptidasas y la ECA sobre la angiotensina I también producen la angiotensina III, un heptapéptido que tiene acciones similares pero menos potentes que la angiotensina II (Sisson, 2004). La Ang II (Ang 1-8) el octapétido activo del SRAA (muy importante en la regulación de la función cardiaca), se une y activa a dos tipos de receptores acoplados a proteínas G de dominio transmembranal llamados AT1 y AT2 (Gendron, Payed y Gallo-Payet, 2003).
Los efectos fisiológicos de la Ang II sobre la función miocárdica son el resultado directo de la unión de la Ang II a los receptores e indirectos de la potenciación de los efectos locales adrenérgicos. La Ang II ejerce la mayoría de sus efectos biológicos al unirse a receptores AT1 (Gq/11 and G12/13) activando la fosfolipasa C que genera dos segundos mensajeros IP3 y diacilglicerol (DAG), promoviendo la movilización intracelular del calcio almacenado y la activación de la proteína kinasa C (PKC) y activan los canales de calcio tipo L (LTCC) permitiendo el flujo de calcio intracitoplasmático. Estudios han reportado el efecto hipertrófico sobre el miocardio por la Ang II de cuatro formas: (a) a través de la activación Gq/11 - IP3 – calcio – calcineurina –dependiente de MAPK, (b) Gq/11 – DAG - PKC- dependiente de la activación de las MAPK, (c) la activación de las metaloproteinasas de matriz (MMP) (d) la activación de la vía de señalización intracelular RhoA/Rho-cinasa (ROCK) a través de proteínas G12/13, aumentando las concentraciones citoplasmáticas de calcio (Balakumara y Jagadeeshb, 2010). Estos efectos metabólicos celulares incluyen la inducción de la expresión de proto-oncogenes (c-fos, c-myc), que codifican para proteínas nucleares que regulan la expresión de genes implicados en el crecimiento celular y la proliferación, dependiendo del tipo de células y órganos, la estimulación de estas señales de transducción conduce a la contracción celular, la proliferación de hipertrofia y/o apoptosis (Bernardo et al., 2010; Davis y Roberts, 1997; Volpe, Savoia y Paolis, 2002).
El desencadenamiento de la vía del fosfatidilinositol, provoca el aumento de los niveles de Ca2+ citosólico desde el retículo endoplasmático, por vía del IP3, y la intensificación de la actividad del intercambiador Na+-H+ por vía del DAG. Estos mecanismos son los causantes de la vasoconstricción del músculo vascular y de la estimulación de la síntesis de proteína (Barber y Barber, 2003; Davidson et al., 2003).
En condiciones normales, los receptores AT1 se expresan en el corazón, el cerebro, el riñón, el pulmón, el hígado, las glándulas suprarrenales y sobre todo en las células musculares lisas vasculares y median los efectos de Ang II, su estimulación genera vasoconstricción, secreción de la aldosterona, reabsorción tubular de sodio, secreción de vasopresina, hipertrofia celular e incrementa el transporte de calcio (Volpe et al., 2002). Los receptores AT1 pueden promover el estrés oxidativo el cual ejerce una fuerte acción sobre los monocitos, las células endoteliales, las células del músculo liso vascular, la oxidación lipídica y la coagulación, de tal forma que a través de una acción compleja e integrada, se forma una placa y hay disfunción endotelial ocasionándose la trombosis y ruptura de la misma placa (Volpe et al., 2002).
Los receptores AT2 parecen estar menos expresados, su estimulación produce efectos opuestos a los mediados por los receptores AT1, tales como vasodilatación e inhibición de crecimiento vascular de células musculares lisas, la remodelación cardiovascular y la fibrosis (Volpe et al., 2002).
Recientes estudios en un modelo de ratas con IC demostraron que la Ang II administrada a nivel extracelular aumentó el volumen celular de los cardiomiocitos mientras que la Ang II administrada a nivel intracelular produjo una disminución del volumen celular pero este volumen se incrementó por la adición de la aldosterona, estos efectos de la aldosterona se explican debido a un cambio en la expresión de los receptores AT1, las implicaciones de estos hallazgos para la insuficiencia cardíaca e infarto de miocardio aun están en discusión (Gerena y Mello, 2010; Kim y Iwao, 2000).
Otra acción importante de la Ang II es estimular la zona glomerulosa de la corteza suprarrenal para aumentar la síntesis y la secreción de la aldosterona por medio de los receptores AT1 (Cachofeiro et al., 2008).
Una de las vías alternativas de generación de Ang II más estudiadas es el sistema de quinasas, una enzima peptidasa que se expresa en los gránulos de secreción de los mastocitos y también en el corazón. Se almacena como una enzima inactiva en los gránulos secretores y muestra su actividad inmediatamente después de la liberación en la matriz extracelular (pH 7.4), cuando los mastocitos son activados en los tejidos lesionados o inflamados. Sin embargo, en la sangre están presentes fuertes inhibidores de proteasas que inactivan rápidamente la actividad de esta enzima por lo tanto su actividad sólo se da a nivel local (Jin et al, 2006).
La quinasa cardíaca es insensible a los inhibidores de la ECA y promueve la fibrosis intersticial al afectar el metabolismo del colágeno a través TGF-β1. Por lo tanto, el bloqueo selectivo de la quinasa parece ser una estrategia importante en la prevención de la remodelación cardíaca (Matsumoto, Wada y Tsutamoto, 2003). En un estudio se evaluó en ratas los efectos de la inhibición quinasa en el remodelamiento del ventrículo izquierdo posterior a un aneurisma, se observó una reducción en la fibrosis intersticial en el grupo tratado con el inhibidor de la quinasa lo que supone una prevenición en la fibrosis miocárdica y preservación de la función cardiaca (Kanemitsu et al., 2008).
En los perros, los sistemas alternativos para la producción de Ang II implican la quinasa y la calicreína. La quinasa de los tejidos convierte la Ang I en Ang II, mientras que la calicreína convierte el angiotensinógeno directamente a Ang II (Oyama, 2009).
Aldosterona
La aldosterona es un mineralocorticoide que se sintetiza por una serie de reacciones enzimáticas a partir del colesterol, pero también se ha informado su síntesis extraadrenal y parece estar regulada por los mismos estímulos que regulan la síntesis adrenal (Cachofeiro et al., 2008).
La secreción de aldosterona está regulada por múltiples factores. El sistema renina-angiotensina y los iones de potasio son los principales reguladores, mientras que la ACTH y otros péptidos, los iones sodio, la vasopresina, la dopamina, el péptido natriurético atrial (ANP), los agentes β-adrenérgicos, la serotonina y la somatostatina son moduladores de menor importancia (Arai et al., 2010).
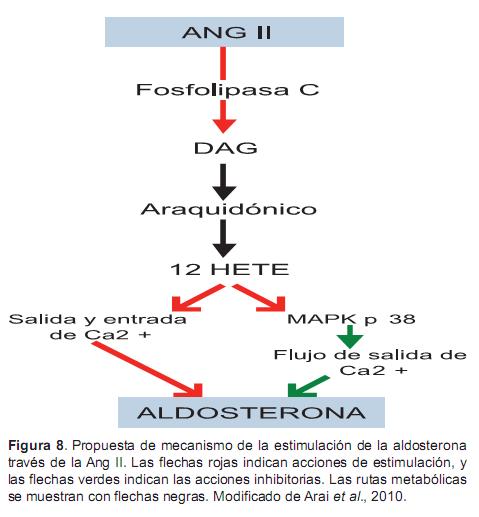
El efecto de la Ang II y III en la glomerulosa adrenal se inicia mediante la estimulación de receptores AT1 acoplados a proteína G. El primer mecanismo de la transducción de señales intracelulares es la activación de la fosfolipasa C, que hidroliza PIP2 a IP3, que a su vez libera iones de calcio intracelular. La Ang II estimula una mayor transferencia de colesterol a la membrana mitocondrial interna y su conversión en pregnenolona y la corticosterona a aldosterona (Figura 8) (Arai et al., 2010).
Los efectos biológicos de la aldosterona se inician a través de la unión de la hormona a receptores mineralocorticoides (RM), que se expresan por todos tejidos, incluyendo la parte distal de la nefrona, las células mesangiales del aparato yuxtaglomerular (Thomas, Dooley y Harvey, 2010) y endotelios vasculares. La estimulación de los RM incrementan la transcripción y la síntesis de proteínas y su expresión puede aumentarse en ciertas situaciones patológicas como la hipertensión (Cachofeiro et al., 2008). La aldosterona es crucial para la conservación de sodio en el riñón, las glándulas salivales, las glándulas sudoríparas y el colon. La aldosterona promueve el transporte activo de sodio y la excreción de potasio en los tejidos blanco principal, la aldosterona incrementa la reabsorción tubular renal de sodio y la secreción de potasio (Arai et al., 2010). La aldosterona ejerce acciones en la pared vascular que implican su unión aldosterona a receptores mineralocorticoides citoplasmáticos.
La Ang II es el principal estimulador de la aldosterona cuando el volumen intravascular se reduce. El potasio también es un estímulo fisiológico importante para aldosterona ya que la aldosterona tiene la capacidad de aumentar la excreción de potasio en la orina, las heces, el sudor y la saliva, previene la hiperpotasemia (Weber, 2001). La Ang II y la aldosterona contribuyen a la coagulación de la sangre, en parte por el aumento de la producción de inhibidor del activador del plasminógeno tipo 1 y la agregación y activación de plaquetas en los sitios de sangrado, también contraen las arteriolas para preservar la PA, participan en la regulación de procesos inflamatorios y reparativos que siguen a la lesión tisular (Miller, 2007).
En este punto, estimulan la producción de citocinas, la adhesión de células inflamatorias, la quimiotaxis y la activación de los macrófagos; estimulan el crecimiento de los fibroblastos y la síntesis de colágeno fibrilar tipo I y III, para la formación de tejido cicatrizal. En estudios recientes se demostró la presencia de ARN mensajero aldosterona sintetasa (ARNm) y aldosterona en células endoteliales y vasculares del músculo liso en el corazón y los vasos sanguíneos lo que sugiere que allí también se produce la aldosterona (Weber, 2001; Cachofeiro et al., 2008).
Los mecanismos mediante los cuales la aldosterona puede participar en la fibrosis vascular incluyen la endotelina, Ang II, el activador del plasminógeno inhibidor (PAI-1), factores de crecimiento y el estrés oxidativo (Cachofeiro et al., 2008). En la insuficiencia cardíaca, la presencia de mayores cantidades de aldosterona en la orina y plasmática se correlaciona con la retención de sodio y agua en sitios renal y extra renales. La disminución de la depuración metabólica de la aldosterona por el hígado (por disminución de la perfusión hepática) contribuye al aumento de las concentraciones plasmáticas de la aldosterona en pacientes con insuficiencia cardíaca congestiva (Weber, 2001).
Los efectos indeseables a largo plazo de la aldosterona son estimular la retención renal y extra renal de sodio y agua (a expensas de la excreción de potasio) y estimular la remodelación vascular y del corazón que contribuye a la progresión de la IC (Miller, 2007), el efecto de la aldosterona en en ratas con hiperaldosteronismo muestra el exceso de fibras de colágeno generando remodelación cardiaca (Weber, 2001).
Conclusiones
En los últimos años se han obtenido grandes progresos en la comprensión de los mecanismos involucrados en la aparición y la evolución de la insuficiencia cardiaca y con base en ello, en el desarrollo de tratamientos que logran una significativa disminución en la morbi-mortalidad asociada con ella. Ejemplo de ello es el estudio y avances en el entendimiento del sistema reina angiotensina aldosterona, pues los principales tratamientos para la insuficiencia cardiaca se han enfocado a bloquear este sistema bien sea desde el bloqueo del punto activo de la renina con el fármaco aliskiren, inhibiendo la conversión de Ang I en Ang II con los inhibidores de la ECA, bloqueando los receptores AT1 con el losartán y finalmente impidiendo la acción de la aldosterona con inhibidores de la aldosterona. Sin embargo, los sistemas logran evadir estos tratamientos a tal punto que actualmente se estudia la interacción de múltiples mecanismos adaptativos-evasivos, tanto neuroendocrinos como moleculares, que buscan mantener la tensión arterial y la perfusión periférica en el progreso de la insuficiencia cardiaca.
Las investigaciones en los últimos años han aportado evidencias de el SRAA contribuye importantemente al crecimiento celular y por ende en el remodelado estructural de los compartimientos miocítico y no-miocítico y de allí el efecto ''cardioprotector'' de los inhibidores del SRAA que ha sido reportado en diversos estudios. De esta manera aumenta la supervivencia de estos pacientes caninos y se produce una considerable demora en la aparición de los síntomas congestivos. Con el empleo de los Inhibidores de la ECA las últimas tendencias se encaminan a iniciar la terapia anticongestiva en fases cada vez más temprana de la enfermedad. Finalmente, actualmente se sigue investigando y clarificando los mecanismos como la angiotensina evade sus inhibidores y las formas en que actúa la ACE 2, la angiotensina 1,7 los cuales se estudian como posibles blancos terapéuticos.
Referencias
1. Abassi Z, Winaver J, Feuerstein G. The biochemical pharmacology of renin inhibitors: Implications for translational medicine in hypertension, diabetic nephropathy and heart failure: Expectations and reality. Biochem Pharmacol 2009; 78:933-940. [ Links ]
2. Alvarez I, Cruz M. Heart failure models in canines. Rev Med Vet 2009; 18:93-103. [ Links ]
3. Arai K, Shibasaki T, Chrousos G. The endocrine source. Aldosterone Deficiency and Resistance 2010; [Abril 2010] URL: http://www.endotext.org. [ Links ]
4. Bakris G, Mensah G, Singh M. Pathogenesis and Clinical Physiology of Hypertension. Cardiol Clin 2010; 28:545-559. [ Links ]
5. Balakumara P, Jagadeeshb G. Multifarious molecular signaling cascades of cardiac hypertrophy: Can the muddy waters be cleared?. Pharmacol Res 2010; 62:365-383. [ Links ]
6. Barber M, Barber E. El Sistema Renina-Angiotensina y el Riñón en la Fisiopatología de la Hipertensión Arterial. Rev Cubana Invest Bioméd 2003; 22:192-198. [ Links ]
7. Bernardo B, McMullen J, Pretorius L, Weeks K. Molecular distinction between physiological and pathological cardiac hypertrophy: Experimental findings and therapeutic strategies. Pharmacol Ther 2010; 128:191-227. [ Links ]
8. Brunton L, Lazo J, Parker K. Goodman, Gilman's. The Pharmacological Basis of Therapeutics. McGraw-Hill, Eleventh edition. 2006: 789- 823 [ Links ]
9. Cachofeiro V, Miana M, Heras N, Martínez B, Ballesteros S. Aldosterone and the vascular system. J Steroid Biochem Mol Biol 2008; 109:331-335. [ Links ]
10. Coates D. The angiotensin converting enzyme (ACE). Int J Biochem Cell Biol 2002; 35:769-773. [ Links ]
11. Davis GK, Roberts DH. Molecular Genetics of the Renin- Angiotensin System: Implications for Angiotensin II Receptor Blockade. Pharmacol Ther 1997; 75:43-50. [ Links ]
12. Dzau VJ, Colucci WS, Hollenberg NK, Williams GH. Relation of the renin-angiotensin-aldosterone system to clinical state in congestive heart failure. Circulation 1981; 63:645-651. [ Links ]
13. Dzau VJ, et al. The Relevance of Tissue Angiotensin- Converting Enzyme: Manifestations in Mechanistic and Endpoint Data. Am J Cardiol 2001; 88:1-20. [ Links ]
14. Gendron L, Payed M, Gallo-Payet N. The angiotensin type 2 receptor of angiotensin II and neuronal differentiation: from observations to neuronal differentiation. J Mol Endocrinol 2003; 31:359-372. [ Links ]
15. Gerena Y, Mello WC. Further studies on the effects of intracrine and extracellular angiotensin II on the regulation of heart cell volume. On the influence of aldosterone and spironolactone. Regulatory Peptides 2010; 165:1-6. [ Links ]
16. Gradman A, Kad R. Renin Inhibition in Hypertension. J A C C 2008; 51:519-528. [ Links ]
17. Guglielmini C. Cardiovascular diseases in the ageing dog: Diagnostic and therapeutic problems. Vet Res Communications 2003; 27: 555-560. [ Links ]
18. Hamlin RL. Geriatric Heart Diseases in Dogs. Veterinary Clinics Small Animal Practice 2005; 35:597-615. [ Links ]
19. Hanif K, Bid H, Konwar R. Reinventing the ACE inhibitors: some old and new implications of ACE inhibition. Hypertension Res 2010; 33:11-21. [ Links ]
20. Imai Y, Kuba K, Ohto-Nakanishi T, Penninger J. Trilogy of ACE2: A peptidase in the renin–angiotensin system, a SARS receptor, and a partner for amino acid transporters. Pharmacol Ther 2010; 128:119-128. [ Links ]
21. Jin D, Miyazaki M, Muramatsu M, Takai S. Pathological roles of angiotensin II produced by mast cell chymase and the effects of chymase inhibition in animal models. Pharmacol Ther 2006; 112:668-676. [ Links ]
22. Kanemitsu H, Takai S, Tsuneyoshi H, Yoshikawa E. Chronic chymase inhibition preserves cardiac function after left ventricular repair in rats. Eur J Cardio-thoracic Surgery 2008; 33:25-31. [ Links ]
23. Katz A. Physiology of the heart. Philadelphia: Wolters Kluwer Health/Lippincott Williams and Wilkins Health 2006; p.546- 583. [ Links ]
24. Kim S, Iwao H. Molecular and Cellular Mechanisms of Angiotensin II-Mediated Cardiovascular and Renal Diseases. Pharmacol Rev 2000; 52:11-34. [ Links ]
25. Kittleson MD, Kienle RD. Medicina cardiovascular de pequeños animales. Barcelona: Multimédica 2000. [ Links ]
26. Kohlstedt K, Gershome C, Busse R, Friedrich M, Muller Wl. Angiotensin-Converting Enzyme (ACE) Dimerization Is the Initial Step in the ACE Inhibitor-Induced ACE Signaling Cascade in Endothelial Cells. Mol Pharmacol 2006; 69:1725- 1732. [ Links ]
27. Kreutz R, Paul M, Poyna A. Physiology of Local Renin- Angiotensin Systems. Physiol Rev 2006; 86:747-803. [ Links ]
28. Kvart C, Haggstrom J, Duelund H. Efficacy of Enalapril for Prevention of Congestive Heart Failure Dogs with Myxomatous Valve Disease and Asymptomatic Mitral Regurgitation. J Vet Intern Med 2002; 16:80-88. [ Links ]
29. Lefebvre H, Brown S, Chetboul V. Angiotensin-Converting Enzyme Inhibitors in Veterinary Medicine. Curr Pharm Design 2007; 13:1347-1361. [ Links ]
30. Mann L. Mechanisms and models in heart failure: a combinatorial approach. Circulation 1999; 100:999-1008. [ Links ]
31. Matsumoto T, Wada A, Tsutamoto T. Chymase Inhibition Prevents Cardiac Fibrosis and Improves Diastolic Dysfunction in the Progression of Heart Failure. Circulation 2003; 107:2555- 2558. [ Links ]
32. Miller A. Aldosterone antagonism in heart failure. Vascular Healt ans Risk Management 2007, 3:605-609. [ Links ]
33. Oyama MA. Neurohormonal activation in canine degenerative mitral valve disease: implications on pathophysiology and treatment. J S A Practice 2009; 50:3-11. [ Links ]
34. Re R. Intracellular Renin and the Nature of Intracrine Enzymes. Hypertension 2003; 42:117-122. [ Links ]
35. Schlüter H, et al. Finding one's way in proteomics: a protein species nomenclature. Chem Cent J 2009; 3:11. [ Links ]
36. Sisson D. Neuroendocrine evaluation of cardiac disease. Vet Clin North Am Small Anim Pract 2004; 34:1105-26 [ Links ]
37. Spat A, Hunyady L. Control of Aldosterone Secretion: A Model for Convergence in Cellular Signaling Pathways. Physiol Rev 2004; 84:489-539. [ Links ]
38. Sun Y. Intracardiac renin–angiotensin system and myocardial repair/remodeling. J Mol Cell Cardiol 2010; 48:483-9. [ Links ]
39. Thomas W, Dooley R, Harvey B. Aldosterone as a renal growth factor. Steroids 2010; 75:550-554. [ Links ]
40. Turner A, Hooper N. The angiotensin-converting enzyme gene family: genomics and pharmacology. Trends Pharmacol Sci 2002; 4:177-83. [ Links ]
41. Volpe M, Savoia C, Paolis PD. The Renin-Angiotensin System as a Risk Factor and Therapeutic Target for Cardiovascular and Renal Disease. J Am Soc Nephrol 2002; 13:1A-862A. [ Links ]
42. Weber K. Aldosterone in congestive heart failure. N Engl J Med 2001; 345:1689-97. [ Links ]
Notas
¤ Para citar este artículo: Álvarez I, Flórez J. Efectos patofisiológicos del sistema renina-angiotensina-aldosterona sobre la insuficiencia cardiaca congestiva en caninos. Rev Colomb Cienc Pecu 2012; 25:511-522.