Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Medica Colombiana
Print version ISSN 0120-2448
Acta Med Colomb vol.30 no.3 Bogotá July/Sept. 2005
Dr. Efrain Alonso Gómez López: Medicina Interna Cardiología, Diplomado en Diabetes Tipo 2 Universidad El Bosque, Jefe de Unidad de Cuidados Coronarios y Falla Cardiaca y Trasplantes, Fundación Abood Shaio. Bogotá, D.C.
Recibido: 15/08/05 Aprobado: 01/09/05
Resumen
Como resultado del aumento de la edad, el incremento de la población obesa y asociación al síndrome metabólico, la disminución de la actividad física en general, la incidencia y prevalencia global de la diabetes mellitus está creciendo en forma exagerada. Existen un sinnúmero de anormalidades biofísicas y bioquímicas del corazón en falla; en la diabetes, existen cambios dramáticos en el metabolismo energético, los cuales pueden contribuir a la depresión en la función contráctil tanto en la falla cardiaca que sigue a un infarto agudo de miocardio, como en la cardiomiopatía diabética. Existen alteraciones en el metabolismo de la glucosa inducida por diabetes especialmente en el transporte de glucosa miocárdica, en la glicólisis y la oxidación de la glucosa, las cuales están todos disminuidos en el paciente diabético.
La resistencia a la insulina es un importante factor de riesgo para el desarrollo de enfermedad cardiovascular, la cual incluye hipertensión, disfunción ventricular izquierda y falla cardiaca. Y la resistencia a la insulina es un componente fundamental del síndrome metabólico y la diabetes.
Los procesos de adaptación y mal adaptación de los miocitos en el paciente diabético
En estos últimos mal adaptación, tres fenómenos juegan un papel relevante en este proceso: 1) glucotoxicidad, 2) lipotoxicidad y 3) gluco-lipotoxicidad.
Existen otros factores relacionados con el desarrollo de falla cardiaca como lo es la cardiomiopatía diabética el cual requiere un reconocimiento temprano para un tratamiento temprano.
En el tratamiento de la falla cardiaca en el síndrome metabólico se siguen los lineamientos generales del manejo general de falla cardiaca con énfasis en los medicamentos que traen beneficio metabólico en estos pacientes con síndrome metabólico o diabetes mellitus.
Palabras clave: síndrome metabólico, diabetes mellitus tipo 2, falla cardiaca, metabolismo cardiaco, adaptación miocárdica y desadaptacion miocárdica.
Summary
As a result of aging, increased numbers of obese people and its association with metabolic syndrome, and the reduction in physical activity overall, the global incidence and prevalence of diabetes mellitus is growing at a very fast pace. There are many biophysical and biochemical abnormalities in the failing heart. In diabetes, there are dramatic changes in energy metabolism that may contribute to a reduction of the contractile function both in heart failure following acute myocardial infarction as well as in diabetic cardiomyopathy. Diabetes also induces alterations in glucose metabolism, especially in myocardial glucose transport, glycolysis and glucose oxidation, which are all present in low levels in diabetic patients.
Insulin resistance is an important risk factor for the development of cardiovascular disease, including hypertension, left-ventricular dysfunction and heart failure. Moreover, insulin resistance is a key component of metabolic syndrome and diabetes.
There are myocyte adaptive and maladaptive processes in diabetic patients. In maladaptive processes there are three factors that play a relevant role: glycotoxicity, lipotoxicity and gluco-lipotoxicity.
There are other factors associated with the development of heart failure such as diabetic cardiomyopathy, which requires early recognition and treatment.
The general management guidelines for heart failure are used for the treatment of heart failure associated with metabolic syndrome, emphasizing those medications that provide a metabolic benefit to patients with metabolic syndrome or diabetes mellitus.
Key words: metabolic syndrome, type-2 diabetes mellitus, heart failure, cardiac metabolism, myocardial adaptation and maladaptation.
Introducción
Como resultado del aumento de la edad, el incremento de la población obesa y la disminución de la actividad física en general, la incidencia y prevalencia global de la diabetes mellitus está creciendo en forma exagerada, este incremento muy seguramente, es debido a un incremento casi exclusivo de la obesidad asociada al síndrome metabólico, la cual representa más de 90% de todos los casos de la enfermedad.
La diabetes mellitus es considerada un factor de riesgo mayor para enfermedad cardiovascular, y hasta el 80% de las muertes dentro de este grupo de riesgo, son debidas a enfermedad cardiovascular (1-3).
Aspectos epidemiológicos
Epidemiología de la diabetes mellitus
La Organización Mundial de la Salud ha proyectado, que la prevalencia de diabetes podría duplicarse en los próximos 22 años de una cantidad actual de aproximadamente 150 millones, a una población estimada a ser de 300 millones para el año 2025 (1).
Aspectos fisiopatológicos de la función miocárdica en la diabetes mellitus
Anormalidades biofísicas y bioquímicas del corazón en falla cardiaca
Alteraciones biofísicas y bioquímicas son importantes en el corazón en falla, pero la correlación entre estas alteraciones y la función de bomba, con estos cambios celulares son mucho menos claras. La eyección del corazón puede estar reducida por anormalidades en los procesos moleculares responsables de la contracción, y el llenado ventricular puede estar alterado por defectos en el sistema de relajación del corazón. Sin embargo, estas anormalidades inotrópicas y lusitrópicas tienen otras causas más importantes como lo son por ejemplo, los cambios en la arquitectura ventricular causados por la sobrecarga crónica, de los cuales, se describen dos mecanismos diferentes (Tabla 1), los cuales dañan el acoplamiento excitación-contracción, deprimen la contractilidad miocárdica y enlentecen la relajación en el corazón en falla.

Anormalidades metabólicas del corazón del diabético
En la diabetes, existen cambios dramáticos en el metabolismo energético, los cuales pueden contribuir a la depresión en la función contráctil tanto en la falla cardiaca que sigue a un infarto agudo de miocardio, como en la cardiomiopatía diabética.
Las cardiomiopatías en ausencia de enfermedad cardíaca isquemica, pueden ser mejoradas por la corrección de la hiperglicemia; se ha demostrado experimentalmente que cambios en el metabolismo energético pueden ser contribuyentes importantes de las cardiomiopatías (4).
Alteraciones en el metabolismo de la glucosa inducidas por diabetes
El transporte de glucosa en el miocardio, la glicólisis y la oxidación de la glucosa están todos disminuidos en el paciente diabético (Figura 1).
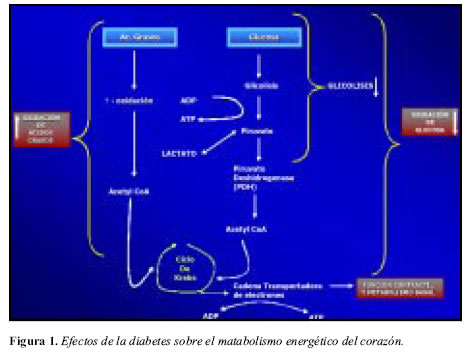
Adicionalmente al metabolismo anormal de los ácidos grasos, la disminución en la captación de glucosa, podría ser el resultado de una disminución en la proteína total GLUT-4, y los niveles de RNA mensajero; acompañando la disminución en el transporte de glucosa hay una reducción en la frecuencia de glicólisis en los corazones de diabéticos (4). Esta disminución en la frecuencia de glicólisis está asociada con una acumulación intracelular de glucosa-6-fosfato, y una disminución en la relación fructuosa-1-6-di fosfato/fructuosa-6-fosfato; la frecuencia de oxidación de la glucosa está también marcadamente reducida en los corazones de los diabéticos; esto es, debido a una marcada disminución de la actividad de la fosfodiesterasa (PDH) y por tanto la frecuencia de oxidación de la glucosa está limitada. Niveles de ácidos grasos libres circulantes elevados y la oxidación de ácidos grasos en el miocardio, son los principales factores responsables para la disminución de la actividad de la fosfodiesterasa miocárdica en pacientes diabéticos (4).
Resistencia a la insulina causa y/o consecuencia de falla cardíaca
La resistencia a la insulina es un importante factor de riesgo para el desarrollo de enfermedad cardiovascular, que incluye hipertensión, disfunción ventricular izquierda y falla cardiaca. Contrariamente, la falla cardíaca causa resistencia a la insulina, está asociada con riesgo aumentado de desarrollar diabetes mellitus tipo 2 (5). Al igual que el desarrollo de enfermedad cardiovascular, debido al daño de la señalización de insulina, resistencia a la insulina en los pacientes con falla cardíaca probablemente es multifactorial. Posibles mecanismos por los cuales la falla cardiaca causa resistencia a la insulina, incluyen la sobreactividad simpática, la pérdida de masa del músculo esquelético, el estilo de vida sedentario, disfunción endotelial con flujo sanguíneo a los músculos esqueléticos reducido, y un potencial efecto ocasionado por el incremento de las citoquinas circulantes tales como el factor de necrosis tumoral alfa; se forma así, un círculo vicioso en el cual la falla cardiaca y la resistencia a la insulina empeoran uno al otro; si este círculo vicioso, no es roto por el tratamiento de la falla cardiaca, o frenando la resistencia a la insulina, cualquiera de ellas por aparte o en combinación, podrían llevar a las funciones del corazón y los órganos terminales a progresar a un mayor deterioro; sin embargo, esta hipótesis necesita investigación adicional (5).
Las alteraciones en el flujo metabólico dentro de la célula crean señales esenciales para la adaptación del corazón a situaciones tales como la diabetes, por ejemplo; la traslocación del GLUT-4 a la superficie de la célula en respuesta a la insulina ocurre en segundos; se ha demostrado también, que incrementos o disminuciones en la carga de trabajo, cambian los flujos metabólicos en segundos (6), de tal forma que los cambios en los metabolitos son suficientemente rápidos para permitirle a ellos actuar como moléculas de señalización; muchos de estos cambios agudos en el flujo metabólico se cree que tienen la misma cascada de señales de transducción, las cuales están envueltas en la adaptación del corazón a los cambios en su medio ambiente; la fosfatidil-inositol-III-kinasa, el calcio y la protein kinasa C (PKC), todas tienen un importante papel en la adaptación cardiaca, y en regular el metabolismo cardiaco. OKHAS Señalizaciones metabólicas, de tal forma, aportan una nueva dimensión al concepto preexistente de la adaptación cardiaca (Figura 2).
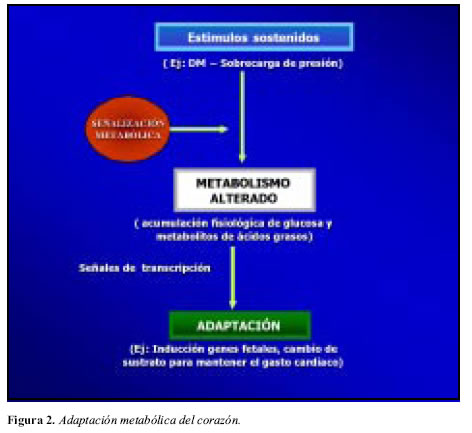
En los procesos de adaptación y mal adaptación del corazón, varios estímulos pueden resultar en una rápida alteración en el metabolismo de los ácidos grasos y la glucosa dentro de los cardiomiocitos, produciendo una variedad de metabolitos.
Estos metabolitos luego actúan como moléculas de señalización esenciales para los procesos de adaptación. Sin embargo, si la intensidad de los estímulos es muy grande, o múltiples estímulos actúan simultáneamente, por ejemplo, sobrecarga de presión, más diabetes, la acumulación patológica de metabolitos, resulta en una mal adaptación metabólica, que conlleva a procesos de iniciación de apoptosis, activación crónica de protein kinasa C (PKC), bloqueo del cambio de sustrato energético dentro del miocito, generación de especies de oxígeno reactivas y la consecuente disfunción contráctil (6).
Adaptación metabólica del corazón en diabéticos
En esta revisión (6) se ofrece la hipótesis, que la adaptación metabólica del corazón en los diabéticos, en el caso de diabetes tipo 1, se caracteriza por hipoinsulinemia, hiperglicemia e hiperlipidemia, en cambio en la diabetes tipo 2 (resistencia a la insulina) por hiper-insulinemia inicial, hiperglicemia e hiperlipemia.
La elevación de ácidos grasos no esterificados en la diabetes, resulta en activación del PPAR-a; esta activación induce la expresión de genes regulados por PPAR-a, tales como FAT, mCPTI, etc. La inducción de genes metabolizadores de ácidos grasos, en combinación con la disponibilidad aumentada de los mismos, está asociada con la utilización aumentada de ácidos grasos por el corazón en diabéticos; niveles incrementados de acetil-coenzima A intramitocondrial (debido a un incremento de ácidos grasos y utilización de cetonas corporales), a través de la inducción de la PDK-4, inhibe en forma severa, la oxidación del piruvato; el desacoplamiento de la glicólisis y la oxidación del piruvato lleva a una acumulación de intermedios glicolíticos especialmente en la fase de hiperglicemia, lo cual resulta en una activación de factores de transcripción, sensores de glucosa y subsiguiente adaptación transcripcional; de tal forma que el metabolismo no se comporta como un observador cuando se hace la expresión genética en el corazón.
Mal adaptación metabólica
Como se observa en la Figura 3, los procesos de mal adaptación metabólica en el corazón, se aprecian en este modelo hipotético que incluye tres grandes mecanismos:
1. Lipotoxicidad.
2. Glucotoxicidad.
3. Glucolipotoxicidad.
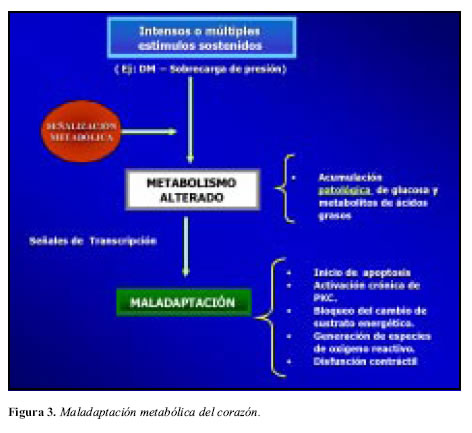
Lipotoxicidad
Se expone la hipótesis de que el corazón en su medio ambiente metabólico, eventualmente puede seguir a disfunción contráctil, y se propone la siguiente explicación como secuencia de eventos. Cuando la diabetes progresa, la disponibilidad excesiva de lípidos, y ácidos grasos, así como también su captación, podría exceder la frecuencia de su uso por el corazón, esto resulta en acumulación de lípidos dentro del cardiomiocito. Se ha demostrado previamente, que la progresión de la diabetes está asociada con una disminución dramática en la expresión del PPAR-a; esto se ha visto que está dado por mecanismos no conocidos; de tal forma que la exposición continuada a altos niveles de ácidos grasos, acompañada por una actividad limitada de PPAR-a, podría acelerar la acumulación de lípidos dentro de células, tales como el cardiomiocito, un fenómeno denominado lipotoxicidad. Esta acumulación que resulta dentro de la célula, incrementa los niveles de ceramide, los cuales pueden inducir a acumulación de especies reactivas de oxígeno, oxido nítrico inducido y apoptosis, y por consiguiente disfunción cardiaca. Se ha demostrado experimentalmente, que el tratamiento de ratas con tiazolidinedionas específicamente troglitazona, logró reducir la hiperlipidemia, se disminuyeron los depósitos de lípidos intracelulares, los niveles de ceramide, y se redujo la incidencia de apoptosis y la función contráctil fue normalizada (6); la lipotoxicidad, podría ocurrir independientemente de los niveles de ceramide. Otros mecanismos adicionales, por los cuales los depósitos de lípidos podrían estar involucrados en la disfunción contráctil, incluyen la activación crónica de proteinkinasa-C especialmente beta 2 la cual causa cardiomiopatía.
Glucotoxicidad
Así como la acumulación de lípidos intracelulares es deletérea, la acumulación excesiva de metabolitos de la glucosa está asociada con varias patologías, la excesiva toma de glucosa, se conoce que induce resistencia a la insulina en múltiples órganos, incluyendo músculo esquelético, hígado y tejido adiposo; consistentemente con la resistencia a la insulina inducida por glucosa, tanto en corazones hipertrofiados, y en corazones de diabéticos, éstos poseen una sensibilidad a la insulina disminuida (6). Una hipótesis reciente de la resistencia a la insulina inducida por glucosa, está dada por el flujo incrementado a través de la vía de la hexosamina, la cual resulta en un incremento importante de la glicosilación ligada al oxígeno de proteínas específicas envueltas en señales de traducción de la insulina, tales como los receptores para el sustrato de la insulina.
La hiperglicemia crónica está asociada con producto final es de glicosilación avanzada, y generación de especies de oxígeno reactivas; excesiva generación de radicales libres puede afectar la homeostasis de los canales de iones calcio, la función mitocondrial, la activación de los factores de trascripción de DNA e iniciar los procesos de apoptosis.
Glucolipotoxicidad
Se propone la mezcla de la glucolipotoxicidad del miocito cardiaco, como una extensión de la lipotoxicidad, en el cual tanto la glucosa, como la disponibilidad de ácidos grasos libres se presentan en el medio ambiente diabético. Como se ha mencionado anteriormente, la glucosa parece regular a la baja, la expresión de genes metabolizadores de ácidos grasos a través de la represión del PPAR-a, así como la activación del SP-1. Si esta inhibición inducida por glucosa, del metabolismo de ácidos grasos ocurre en un medio ambiente en el cual los ácidos grasos, están en exceso, el depósito de los lípidos dentro de los cardiomiocitos podría estar acelerado; esto resultaría entonces en disfunción cardiaca. Tal fenómeno si es realmente probado debería ser llamado glucolipotoxicidad (6).
Etiología de la falla cardiaca en pacientes diabéticos
1. Cardiomiopatía diabética
2. Hipertensión
3. Isquemia miocárdica
a. Enfermedad de arteria coronaria
b. Posible miocroangiopatía diabética
c. Posible disfunción endotelial.
4. Activación del sistema renina-angiotensina-aldosterona y sistema nervioso simpático.
a. Remodelación cardiaca.
b. Incrementada utilización de ácidos grasos libres.
c. Inducción de programas de genes fetales.
Factores de riesgo para falla cardiaca en diabetes
La alta prevalencia, y la significante morbilidad, la mortalidad de la falla cardiaca, demanda una temprana identificación de los factores de riesgo, los signos clínicos para un diagnóstico temprano, y una intervención terapéutica temprana. En pacientes con diabetes, la identificación de los factores de riesgo para disfunción ventricular miocárdica subclínica, podría ser muy importante; definitivamente, los más prominentes factores de riesgo para falla cardiaca tanto en diabéticos como en individuos no diabéticos incluyen:
1. Infarto de miocardio previo (especialmente IAM anterior con onda Q).
2. Angina de pecho
3. Hipertensión arterial
4. Enfermedad valvular
5. Edad avanzada
6. Mayor duración de la diabetes
7. Uso de insulina
8. Aumento del índice de masa corporal
9. Riesgo macro y microvascular asociado con diabetes tipo 2, los cuales están asociados fuertemente con incremento de la presión arterial.
Cardiomiopatía diabética
En las últimas dos décadas la incidencia de diabetes tipo 2 y falla cardiaca congestiva ha sido epidemiológicamente muy importante, dado el importante incremento de ambas condiciones tanto en los países industrializados como en los países en desarrollo. Los pacientes con diabetes son caracterizados por un incremento en la probabilidad de falla cardíaca, reflejando la contribución de la diabetes a la enfermedad cardiaca coronaria y su importante asociación con hipertensión.
En los últimos años estudios de autopsia, epidemiológicos, clínicos y en animales, han propuesto la presencia de una enfermedad cardíaca diabética, como una entidad distinta a la cardiomiopatía que se puede asociar a las condiciones coomórbidas que acompañan a la diabetes (10).
También es claro, que la existencia de la enfermedad cardiaca diabética o cardiomiopatía diabética como tal, se aplica a enfermedad miocárdica en pacientes diabéticos no relacionada a hipertensión, enfermedad coronaria o cualquier otra causa conocida de enfermedad cardiaca, y esto por lo tanto se convierte en algo muy controversial.
Evidencia para la cardiomiopatía diabética
Existen datos experimentales, patológicos y epidemiológicos que han demostrado que la diabetes mellitus tiene cambios funcionales y estructurales, independientes de los que tenga relación con hipertensión, enfermedad coronaria, etc.
Estos cambios están relacionados fundamentalmente con:
1. Disfunción diastólica en pacientes diabéticos.
2. Disfunción sistólica.
3. Cambios estructurales en diabetes.
Factores asociados a la cardiomiopatía diabética
El desarrollo de la cardiomiopatía diabética, probablemente está ligada a múltiples factores, estos múltiples factores incluyen:
1. Alteraciones metabólicas
2. Fibrosis miocárdica
3. Enfermedad de pequeños vasos
4. Disfunción autonómica
5. Resistencia a la insulina
Alteraciones metabólicas
De los disturbios metabólicos importantes que contribuyen a la cardiomiopatía diabética encontramos los siguientes:
a. Alteración en el aporte y utilización de sustratos.
b. Metabolismos de ácidos grasos libres.
c. Anormalidades en la regulación de la homeostasis del calcio
Tratamiento de la falla cardiaca en pacientes diabéticos
Las causas fundamentales de la falla cardiaca son similares en diabéticos y en pacientes no diabéticos. Las medidas en términos generales desde el punto de vista no farmacológico también son similares, exceptuando los puntos de enfoque que se dirigirían al control estricto de la glicemia y el mayor control o mayor exigencia en las metas de control de los otros factores de riesgo relacionados con enfermedad coronaria; en pacientes diabéticos desde el punto de vista de medidas no farmacológicas, se recomienda aplicar las medidas dadas por las guías del American Heart Asocciation y el American College que corresponden a las guías aceptadas para el tratamiento de falla cardíaca (7).
Con relación al punto fundamental que tiene que ver con el control glicémico, se ha visto que este control puede beneficiar el metabolismo y la función en los pacientes diabéticos con falla cardíaca por disminución de la oxidación de los ácidos grasos libres miocárdicos, y por un incremento en la utilización de la glucosa. En pacientes con falla cardiaca, el dicloroacetato estimula la piruvato deshidrogenasa, la enzima fundamental que conecta la glicólisis con el ciclo de Krebs; las consecuencias clínicas de esta desviación en la utilización del sustrato metabólico fueron sugeridas por el estudio Digami (11). Un grupo de pacientes diabéticos que tuvieron un infarto agudo de miocardio, recibieron infusión de insulina intravenosa seguida por múltiples inyecciones de insulina subcutánea diarias. El riesgo de mortalidad en estos pacientes que sostuvieron un primer infarto de miocardio y no tuvieron historia previa de falla cardiaca, fue disminuido; aunque los ácidos grasos libres no fueron medidos, pudo haber existido una desviación en la utilización del sustrato miocárdico de los ácidos grasos libres hacia la glucosa; se ha creído que el incremento de los niveles de ácidos grasos libres deprime la contractilidad miocárdica e incrementa el consumo de oxígeno miocárdico sin un incremento concomitante en el trabajo cardiaco (12, 13).
Un mejor control glicémico mejora la función miocárdica en falla cardiaca por reducción de los ácidos grasos libres en suero y triglicéridos tisulares. En las ratas diabéticas tipo Zucker, la dilatación cardiaca, la contractilidad alterada y la incrementada fibrosis resultan de una sobrecarga de triglicéridos del miocardio. La sobrecarga de triglicéridos ocurre debido a una subexpresión de las enzimas oxidativas de los ácidos grasos libres, por su factor de trascripción, PPAR-a; niveles de Ceramida (un mediador del apoptosis), se encuentran aumentados. La tiazolidinediona troglitazona demostró que reduce los triglicéridos miocárdicos y los niveles de ceramide, reversando la pérdida apoptótica de miocitos cardiacos y previniendo la degradación de la función cardiaca en ratas obesas (14).
El potencial del control glicémico en la mejoría de los resultados del paciente diabético con falla cardiaca nunca ha sido completamente examinado. Sin embargo, basados en observaciones fisiopatológicas, epidemiológicas y clínicas, el agresivo control glicémico podría ser considerado como parte de un manejo comprensivo para la falla cardiaca en pacientes diabéticos. Adicionalmente a las medidas anteriores, es muy importante el manejo de riesgo cardiovascular en los pacientes diabéticos tipo 2 y existe una extensa revisión en la cual se demuestra el impacto especialmente en la disminución del riesgo cardiovascular coma uno de los principales factores en la disminución de la falla cardiaca (15).
Diuréticos
Los diuréticos son comúnmente utilizados en falla cardiaca para reducir el volumen y evitar la sobrecarga del mismo.
Los diuréticos tiazídicos pueden alterar la tolerancia a la glucosa y los diuréticos de ASA pueden llevar a una hipocalemia en presencia de insuficiencia renal. Sin embargo, el uso de diuréticos es mandatorio cuando se trata edema y congestión pulmonar en pacientes con falla cardiaca.
Inhibidores de la enzima convertidora de angiotensina II
Los inhibidores de la enzima convertidora de angiotensina II clara y convincentemente han demostrado que reducen la morbimortalidad asociada con disfunción ventricular izquierda. En el estudio Consensus (8) enalapril redujo la mortalidad por un 30% en pacientes con severa falla cardiaca congestiva; y en los estudios SOLVD, enalapril fue asociado con reducción en la mortalidad y el enlentecimiento en la progresión de disfunción ventricular izquierda (9). Sin embargo, estos estudios no fueron lo suficientemente grandes para demostrar si los inhibidores de la ECA podrían influenciar la morbilidad y la mortalidad asociada con diabetes y falla cardiaca. Varios estudios más recientes han tratado de resolver esta inquietud y han demostrado que los inhibidores de la ECA son definitivamente efectivos en los pacientes diabéticos (17, 18); el GISSI-3 fue un estudio grande diseñado a determinar si el lisinopril, un inhibidor de la ECA, debería reducir la mortalidad cuando es iniciado dentro de las primeras 24 horas del inicio de los síntomas de un infarto agudo del miocardio (17); el efecto benéfico de la inhibición ECA fue confinado a la población diabética, en la cual lisinopril redujo la mortalidad a seis semanas por casi el 30% comparado con placebo. En el subgrupo de diabéticos, lisinopril no afectó significativamente la mortalidad a seis semanas comparado con placebo (5.6% versus 5.9%). A pesar del gran efecto en la mortalidad en el subgrupo de diabéticos, lisinopril no tuvo efecto en la incidencia de falla cardiaca u otros signos de disfunción ventricular izquierda.
En el estudio Trace (18) pacientes con un infarto agudo de miocardio confirmado y disfunción ventricular izquierda (fracción de eyección menor o igual al 35%), quienes se presentaron dos a seis días después del infarto de miocardio, fueron aleatorizados a recibir un inhibidor de la ECA (trandolapril) comparado contra placebo. Todas las causas de mortalidad para los pacientes tratados con placebo fue más alta en el grupo de pacientes diabéticos (61%) que en el grupo de pacientes no diabéticos (39%), durante el seguimiento promedio de 26 meses. En los pacientes diabéticos tratados con trandolapril, la mortalidad se redujo a 45% (P= 0.01), y en los pacientes no diabéticos la mortalidad se redujo a 33% (P = 0.02). En el grupo de diabéticos, trandolapril redujo la frecuencia de progresión a severa falla cardiaca por un 62% (P < de 0.001), un efecto benéfico como éste no fue visto en estos pacientes sin diabetes. De gran importancia para la población diabética son los resultados del estudio HOPE, el cual sugiere que los inhibidores de la ECA podrían prevenir la falla cardiaca en pacientes diabéticos. El estudio HOPE fue diseñado a determinar si el inhibidor de la ECA ramipril (10 mg/día) podría prevenir los eventos cardiovasculares en pacientes diabéticos con una historia de enfermedad coronaria o al menos un factor de riesgo adicional (ejemplo, hipertensión arterial, colesterol de baja densidad elevado). Un total de 3.577 pacientes diabéticos con una edad promedio de 65.4 años fueron ingresados en el estudio, y más de dos tercios tenían una historia de enfermedad cardiovascular, pero ninguno tenía falla cardiaca al inicio del estudio. Durante los 4.5 años del estudio no sólo el ramipril redujo el punto final combinado preespecificado (infarto de miocardio, ACV o muerte cardiovascular) por 25% (P= 0.004) comparado con placebo, sino que también redujo la incidencia de falla cardiaca por un 20% (P=0.019). Sin embargo, la proporción de pacientes requiriendo hospitalización por falla cardiaca no fue afectada por ramipril.
Bloqueadores de los receptores de angiotensina II
Los bloqueadores de los receptores de la angiotensina II actúan en el sistema renina-angiotensina-aldosterona por bloquear los receptores tipo I de la angiotensina II. En dos grandes estudios con pacientes con falla cardiaca crónica, los bloqueadores de los receptores de angiotensina II han demostrado que son equivalentes a los inhibidores de la ECA en prevenir morbilidad y mortalidad asociada con falla cardiaca (19, 20). En el estudio Val-HeFt, el valsartan adicionado al tratamiento convencional (el cual debería incluir un inhibidor de la ECA) redujo significativamente el punto final primario de muerte o morbilidad por falla cardiaca por un 13.2% (P=0.009) comparado contra placebo (20). Sin embargo, este efecto benéfico fue muy pequeño (cerca del 5%) y no fue estadísticamente significativo en la corte de diabéticos.
El estudio de valsartan en infarto agudo de miocardio (Valiant) comparó captopril a valsartan y a la combinación de captopril más valsartan en 13.703 pacientes con infarto agudo de miocardio complicados por clínica o signos radiológicos de falla cardiaca. Para ambos el subgrupo de diabéticos y la población del estudio total, valsartan fue equivalente a captopril y a la combinación con captopril en la prevención del punto final combinado de muerte cardiovascular, infarto de miocardio o falla cardiaca (21); dos estudios recientes de losartan sugieren que esta clase de medicamentos farmacológicos (bloqueadores de los receptores de la angiotensina II), podrían prevenir la falla cardiaca en diabetes tipo 2. En el estudio Renaal (22) los pacientes con diabetes tipo 2 con nefropatia y no historia de falla cardiaca fueron aleatorizados a recibir losartan o placebo, adicionalmente a la terapia antihipertensiva convencional; en adición al enlentecimiento de la progresión de falla renal sobre los cuatro años de seguimiento del estudio, la incidencia de falla cardiaca se redujo por un 32% en el grupo de losartan (P=0.005). En otro estudio, el estudio Life, en donde 1.195 pacientes diabéticos con hipertensión, y signos de hipertrofia ventricular izquierda, fueron aleatorizados a losartan o atenolol, como el agente antihipertensivo primario, y fueron seguidos por un promedio de 4.7 años (23), no sólo la incidencia del punto combinado primario de muerte cardiovascular, infarto de miocardio o ACV fue reducido por losartan, sino también las hospitalizaciones por falla cardiaca se redujeron por un 41% (P=0.0013). Los bloqueadores de los receptores de la angiotensina II son muy bien tolerados y tienen un excelente perfil de seguridad. A diferencia de los inhibidores de la ECA, la incidencia de éstos no es tan alta comparada contra placebo, y el angioedema se ha reportado muy rara vez. Sin embargo, a pesar de estas ventajas de los bloqueadores de los receptores de la angiotensina II, hasta que mayores resultados de estudios clínicos claramente demuestren superioridad o equivalencia a los inhibidores de la ECA, los bloqueadores de los receptores de angiotensina II deberían ser reservados para estos pacientes, quienes son incapaces de tolerar los inhibidores de la enzima convertidora de angiotensina II.
Betabloqueadores
Eficacia de los betabloqueadores en falla cardiaca en diabéticos
En la subpoblación de 307 pacientes con diabetes y falla cardiaca en el estudio US Carvedilol Trial, donde todos los pacientes estaban recibiendo terapia concomitante con digoxina, diuréticos y un inhibidor de la ECA, la mortalidad total fue reducida por un 59% (10 versus 4%), y el efecto del betabloqueo en todas las causas de mortalidad fue similar en el grupo de diabéticos y en los 1096 sujetos no diabéticos (24). Los hallazgos favorables con Carvedilol llevaron a la terminación del estudio antes de completar el tiempo total del mismo (11).
En el estudio Merith-HF, donde el betabloqueador fue el metoprolol de larga acción (metoprolol succinato), los pacientes sin diabetes estuvieron mejor que los pacientes con diabetes, aunque ambas poblaciones tuvieron resultados significativamente mejores con betabloqueadores que con placebo. Los resultados del estudio Carvedilol Prospective Randomized Cumultive Survival Trial, en pacientes con severa falla cardiaca (clase funcional III y IV), demostraron el beneficio significativo en pacientes con falla cardiaca severa y confirma el hecho de que el betabloqueo con carvedilol en este caso, se debería utilizar en pacientes con falla cardiaca severa, incluidos pacientes con diabetes (25). Durante un seguimiento de 10.4 meses, el tratamiento con carvedilol en 589 pacientes con diabetes mostró una disminución significativa (35%) en todas las causas de mortalidad, la cual no fue diferente significativamente de la reducción de la mortalidad en los 1.700 pacientes no diabéticos; adicionalmente en los pacientes diabéticos no hubo empeoramiento de la hiperglicemia o la función renal y la incidencia de hipoglicemia fue muy baja (26).
Jones y asociados (27) siguieron un grupo de 2.723 pacientes por tres años, estos pacientes tenían diabetes tipo 2 y enfermedad coronaria confirmada (un infarto de miocardio entre seis meses y cinco años antes de la entrada al estudio o angina de pecho estable durante los dos años precedentes); aunque los pacientes recibieron betabloqueadores, fueron más probables a tener hipertensión arterial que aquellos que no tomaban betabloqueadores (52%versus 38%, P menor de 0.05), en ambos la mortalidad total y la mortalidad cardiaca estuvo significativamente reducida por los betabloqueadores. La mortalidad a tres años fue del 8.4% en sujetos no tratados con un betabloqueador y de 4.9% en estos tratados con un betabloqueador (P< 0.005). Cuando el efecto de los betabloqueadores en pacientes diabéticos con enfermedad cardiaca coronaria descritos por Jones y colaboradores fue analizado de acuerdo con la clase funcional de la asociación de New York, el efecto benéfico en la mortalidad fue vista en estos pacientes desde clase funcional I a clase funcional III.
El carvedilol podría ser uno de los betabloqueadores preferidos para los pacientes diabéticos después de un infarto agudo de miocardio o con falla cardiaca, debido a su efecto favorable en la sensibilidad a la insulina, y el perfil de lípidos plasmáticos en pacientes con diabetes mellitus tipo 2 (16, 28-31).
A pesar de la creciente evidencia con relación a la eficacia y seguridad en los pacientes diabéticos con el uso de betabloqueadores, estos continúan siendo prescritos en forma muy baja a pesar de no tener contraindicaciones. En un estudio reciente de casos y controles para evaluar la práctica de prescripción después de un infarto agudo de miocardio por primera vez y el uso de betabloqueadores, se encontró una falla en la prescripción de éstos a pesar de no existir contraindicaciones, esta falta de prescripción fue el doble más común en pacientes diabéticos que en los pacientes no diabéticos (30).
Prevención de la falla cardíaca en pacientes diabéticos
La prevención de la falla cardiaca en pacientes diabéticos, especialmente debería iniciar por buscar medidas terapéuticas ya sea farmacológicas o no farmacológicas, que permitan de alguna forma prevenir o retardar la aparición de diabetes mellitus tipo 2 (32). Existe también clara demostración y soporte científico de reducción en la incidencia de diabetes tipo 2, con intervenciones en el estilo de vida o intervenciones farmacológicas con metformina y muy especialmente en los pacientes quienes tienen alteración de la tolerancia a la glucosa (33-36).
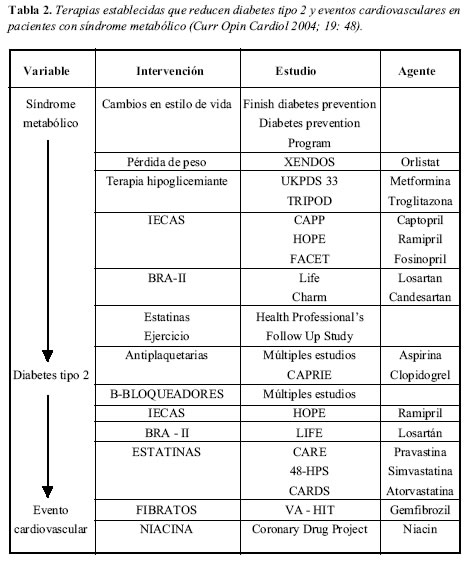
Las intervenciones farmacológicas desde el mismo momento de la aparición del síndrome metabólico, la cual es una condición fisiopatológica comúnmente encontrada en países en vía de desarrollo y en países desarrollados, nos permite evaluar un sinnumero de acercamientos terapéuticos que nos permitirían disminuir la incidencia en un acercamiento multifactorial, de estos factores de riesgo y facilitar o retardar el inicio de diabetes mellitus tipo 2 y eventos cardiovasculares entre los individuos con síndrome metabólico y diabetes (37). En la Tabla 2 se mencionan las terapias que potencialmente reducen la incidencia de diabetes y eventos cardiovasculares en pacientes con síndrome metabólico.
Los tratamientos que ayudan a la prevención de la falla cardiaca en diabéticos incluyen varios:
1. Control glicémico.
2. Control de la tensión arterial.
3. El bloqueo del sistema renina-angiotensina-aldosterona.
4. Tratamiento específico para la diabetes.
5. Terapias concomitantes de las condiciones coomórbidas metabólicas asociadas como hiperlipidemia.
Bloqueo del sistema renina-angiotensina-aldosterona
El efecto renoprotector de los inhibidores de la ECA y los bloqueadores de los receptores de la angiotensina II en nefropatía diabética, han sido bien conocidos, adicionalmente los efectos de esta clase de drogas terapéuticas más allá de la reducción de la presión arterial, como la prevención de falla cardiaca en sujetos diabéticos, también ha sido examinado. El estudio Renaal y el estudio IDNT, en sujetos con diabetes tipo 2, hipertensión arterial y nefropatía que venían recibiendo un bloqueador de los receptores de la angiotensina II, losartan o irbersartan respectivamente, tuvieron menor probabilidad de ser hospitalizados por falla cardiaca en comparación con los pacientes con una reducción de la presión arterial equivalente con agentes que no bloqueaban el sistema renina-angiotensina-aldosterona (15, 39).
El UKPDS comparó captopril y atenolol en el desarrollo de falla cardíaca, y reportó que la incidencia de falla cardiaca (seguida después de un infarto agudo de miocardio) fue similar en ambos grupos de tratamiento. Adicionalmente el componente observacional del estudio también sugirió que los efectos de ambos agentes fueron más allá de lo esperado de la reducción de la presión arterial sola, concluyendo que podría existir un efecto organoprotector adicional de los inhibidores de la ECA y los betabloqueadores, por encima de aquellos que están asociados con la disminución de la presión arterial per se (38, 40).
Estos resultados favoreciendo los betabloqueadores, los bloqueadores de los receptores de angiotensina II y los inhibidores de la enzima convertidora de angiotensina II, contrastan con los resultados del estudio LIFE, en el cual los pacientes diabéticos con hipertensión y cambios electrocardiográficos de hipertrofia ventricular izquierda fueron aleatorizados a recibir losartan o atenolol, y a pesar de similar disminución de la presión arterial, la terapia con losartan estuvo asociada con una significante reducción del riesgo relativo del 41% en las hospitalizaciones por falla cardiaca (41).
Uso de las estatinas en la prevención de falla cardiaca
Un análisis posterior del Scandinavian Simvastatin Survival Study (4S) demostró una reducción significativa del 21% en el desarrollo de subsiguiente falla cardiaca en pacientes con función ventricular presumidamente normal al momento de la entrada dentro de estudio de pacientes quienes venían recibiendo simvastatina para prevención secundaria (42).
Referencias
1. King H, Auberty RE, Herman WH. Global Burden of Diabetes, 1995-2025; Prevalence, Numerical Estimates, and Projections. Diabetes Care 1998; 21:1414-1431 [ Links ]
2. Boyle JP, Honeycutt AA, Narayan KM, et al. Projection of Diabetes Burden through 2050: Impact of changing demography and disease prevalence in the US. Diabetes Care 2001;24:1936-1940. [ Links ]
3. Harris MI, Hadden WC, Knowler WC, et al. Prevalence of diabetes and impaired glucose tolerance and plasma glucose levels in US population aged 20 -74 years. Diabetes 1987;36:523-534. [ Links ]
4. Lopeschuk GD. Metabolic Abnormalities in the diabetic heart. Heart Failure Review 2002;7:149-159. [ Links ]
5. Taegtmeyer H, McNulty P, Young ME. Adaptation and maladaptation of the heart in diabetics: Part I General concepts. Circulation 2002;105:1727-1733. [ Links ]
6. Young ME, McNulty P, Taegtmeyer H. Adaptation and maladaptation of the heart in diabetics: Part Ii potential mechanism. Circulation 2002;105:1861-1187. [ Links ]
7. Jesup ML, Noble RJ, Packer M, et al. ACC/AHA guidelines for the evaluation and management of chronic heart failure in the adult: executive summary. A report of the American college of cardiology/American heart association Task Force on practice guidelines. J Am Coll Cardiol 2001;38: 2101-2113. [ Links ]
8. The CONSENSUS trial study group: Effects of enalapril on mortality in severe congestive heart failure. Results of the cooperative North Scandinavian Enalapril Survival Study . (CONSENSUS). N Engl J Med 1987; 316:1429 1435. [ Links ]
9. Bourassa MG, Gurne O, Bangdiwala SI, et al. Natural History and patterns of current practice in heart failure. The Studies Of Left Ventricular Dysfunction (SOLVD) investigators. J Am Coll Cardiol 1993; 22: 14A 19A. [ Links ]
10 Hamby RI, Zoneraich S, Sherman L. 1974 Diabetic Cardiomyopathy. JAMA 1974; 229:1749-1754. [ Links ]
11 Malmberg K, Ryden L, Efendic S, et al. Randomized Trial of Insulin-Glucose Infusion Followed by Subcutaneous Insulin Treatment in Diabetic Patients with Acute Myocardial Infarction. (DIGAMI Study): Effects on Mortality at 1 year. J Am Coll Cardiol 1995; 26: 57-65. [ Links ]
12 Malmberg K. Prospective Randomised Study of Intensive Insulin Treatment on Long Term Survival After Acute Myocardial Infarction in Patients with Diabetes Mellitus: DIGAMI(Diabetes Mellitus Insulin Glucose Infusion in Acute Myocardial Infarcton) Study Group. BMJ 1997;314:1512-1515. [ Links ]
13 Malmberg K, Ryden L, Hamsten A, et al. Effect of Insulin Treatment on Cause-Specific one-year Mortality and Morbidity in Diabetic Patients with Acute Myocardial Infarction: DIGAMI (Diabetes Insulin-Glucose in Aacute Miocardial Infarction) Study Group. Eur Heart J 1996; 17:1337-1344. [ Links ]
14 Zhon YT, Grayburn P, Karim A, et al. Lipotoxic heart Disease in Obese Rats: Implication For Human Obesity. Proc Natl. A Cod Sci USA 2000; 97: 1784-1789. [ Links ]
15 Cusi K. Cardiovascular Risk Management in type 3 Diabetes: From Clinical Trial to Clinical Practice. The Endocrinologist 2001;11:474-490. [ Links ]
16 Nesto RW. Pharmacological Treatment and Prevention of Heart Failure in the Diabetic Patient. Rev Cardiovasc Med 2004; 5: 1-8. [ Links ]
17 Zuonetti G, Lakini R, Maggioni AP, et al. Effect of the ACE- inhibitor Lisinopric on Mortality in Diabetic Patients with Acute Myocardial Infarction: Date from GISSI-3 Study. Circulation 1997;96:4239-4245. [ Links ]
18 Gustafsson I, Torp-Pedersen C, Looben L, et al. Effects of the Angiotensin- Converting Enzyme Inhibitor Trondolopin on Mortality and Morbidity in Diabetic Patients with Left Ventricular Dysfunction After Acute Myocardial Infarction. TRACE Study Group. J AM Coll CArdiol 1999; 34: 83-89. [ Links ]
19. Pitt B, Poole-Wilson PA, Sepal R, et al. Effect of Loserton Campared with Captopril on Mortality in Patients with Symtomatic Heart-Failure: Randomized Trial- The Loserton Heart Failure Survival Study ELITE II. Lancet 2000; 355: 1582-1587. [ Links ]
20. Cohn JN, Tagnoni G. A Randomized Trial of the Angiotensin Receptor blockers VALSARTAN in Chronic Heart Failure. N Engl J Med 2001; 345:1667-1675. [ Links ]
21. Pfeffer MD, McMurney JJ, Velasquez EJ, et al. For the VAlsartan in Acute Myocardial Infarction Trial Investigator. Valsartan, Captopril, or Both in Myocardial Infarction Complicated by Heart Failure, Left Ventricular Dysfunction, or Both. N Engl J Med 2003;349:1893-1906. [ Links ]
22. Brenner BM, Cooper ME, Dizeeuw D, et al. Effects of Losartan on Renal and Cardiovascular Outcomes in Patients with Type 2 Diabetes and Nephropathy. N Engl J Med 2001;345:861-869. [ Links ]
23 Lindholm LH, Ibsen H, Borch-Johnsen K, et al. Risk of New-onset Diabetes in the Losartan Intervention For Endpoint Reduction in Hypertension Study. J Hypertens 2002;20:1879-1886. [ Links ]
24 Packer M, Bristow MR, Cohn JN, et al. The Effect of Carvedilol on Morbidity and Mortality in Patients with Chronic Heart Failure. N Engl J Med 1996; 334: 1349-1355. [ Links ]
25. Packer M, Coats AJ, Fowler MB, et al. Effect of Carvedilol on Survival in Serene Chronic Heart Failure. N.Engl J Med 2001;344:1651-1658. [ Links ]
26. Mohagi P. Should Physicians Avoid the Use of Beta-Blockers in Patient with Heart Failure who have Diabetes? Results of COPERNICUS Study. Circulation 2001; 104 (Suppl):754. [ Links ]
27. Jones M, Reicher Reiss H, Boyko V, et al. Usefulness of Beta-Blockers therapy in patients with non-insuline dependen Diabetes Mellitus and Coronary Artery Disease. Bezafibrate Infarction Prevention (BiP) Study Group. Am J Cardiol 1996; 77: 1273-1277. [ Links ]
28. Guiugliano D, Acampore R, Marfelle R, et al. Metabolic and Cardiovascular Effects of Carvedilol and Atenolol in non-insuline dependent Diabetes Mellitus and Hypertension. A Randomized, Controlled Trial. Ann Intern Med 1997; 126: 955-959. [ Links ]
29. Bell DS. Treatment of Heart Failure in Patients with Diabetes: Clinical Update. Ethn Dis 2002; 12: s1-s8. [ Links ]
30. Younis N, Burnham P, Patwele A, et al. Beta-Blocks prescribing differences in patients with and without Diabetes following a first Myocardial Infarction. Diabet Med 2001;18: 159-161. [ Links ]
31. EXPERT Consensus Document on a-adrenergic Receptor Blockers- The Task Force on Beta-Blockers of the European Society of Cardiology. Task Force Members. Eur Heart J 2004; 25: 1341-1362. [ Links ]
32. American Diabetes Association, National Institute of Diabetes and Digestive and Kidney disease. Prevention or Delay of type 2 diabetes. Diabetes Care 2004;27: S47-S54. [ Links ]
33. Diabetes Prevention Program Research Group. Reduction in the incidence of type 2 diabetes with Lifestyle intervention or Metformin. N Engl J Med 2002; 346:393-403. [ Links ]
34. Tuomilehto J, Lindstrom J, Eriksson JG. et al. Prevention of Type 2 diabetes by changes in lifestyle among subjects with impaired glucose tolerance for the Finnish Diabetes Prevention Study Group [ Links ]
35. Center for Disease Control and Prevention primary Prevention Working Group.Primary prevention of type 2 diabetes Mellitus by lifestyle intervention: Implications for Health Policy. Ann Int Med 2004;140:951-957. [ Links ]
36. Eyre H, Robertson RM, Kahn R. Preventing Cancer, cardiovascular Disease and Diabetes. A common agenda for the American Cancer Association, Diabetes Association, and The American Heart Association. On BEHALF of the ACS/ADA/AHA collaborative writing committee. Diabetes Care 2004;27:1812-1824. [ Links ]
37. Rosenson RS, Reasners CH. A. Therapeutic approaches in the prevention of cardiovascular disease in metabolic syndrome and in patients with Type 2 diabetes. Curr Opin Cardiol 2004;19:480-487. [ Links ]
38. Adler AI, Stratton IM, Neil HA, et al, Association of systolic blood pressure with macrovascular and microvascular complications of type 2 diabetes UKPDS 36: Prospective observational study. BMJ 2000;321:412-419.. [ Links ]
39. Berl J, Hunsicker LG, Lewis JB, et al. Cardiovascular outcomes in the Irbesartan diabetic Nephropathy Trial of patients with type 2 diabetes and overt Nephropathy. Ann Intern Med 2003;138:542-549. [ Links ]
40. UK Prospective Diabetes Study Group. Efficacy of Atenolol and Captopril in reducing Risk of Macrovascular and Microvascular complications in type 2 diabetes: UKPDS-39. BMJ 1998;317:713-720. [ Links ]
41. Lindholm LH, Ibsen H, Dahlof B, et al. Cardiovascular morbidity and mortality in patients with diabetes in the Losartan intervention for endpoint reduction in hypertension Study (LIFE):A randomized trial against Atenolol. Lancet 2002;359:1004-1010. [ Links ]
42. Kjekshus J, Pedersen TR, Olson AG, et al. The Effects of Simvastatin on the incidence of heart failure in patients with coronary heart disease. J Card Fail 1997;3:249-254. [ Links ]














