Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Medica Colombiana
Print version ISSN 0120-2448
Acta Med Colomb vol.31 no.2 Bogotá Apri./June 2006
Dr. Luis Fernando Cifuentes: MSc, Médico Farmacólogo Clínico, Director Médico Grunenthal Colombiana;
Dr. José Julián López: MSc, Químico Farmacéutico y Epidemiólogo, Universidad Nacional. Bogotá, D.C.
Correspondencia: Dr. Luis Fernando Cifuentes MD, MSc, Calle 93 No. 16-20, Teléfono: 6185550 Ext. 500, E-mail: luis.cifuentes@grunenthal.com.co
Recibido: 22/12/05 Aceptado: 03/05/06
Resumen
Objetivos: los objetivos de este estudio observacional fueron recolectar información fármaco-epidemiológica sobre el tratamiento del dolor neuropático (DN) en la población colombiana. Evaluar tendencias de uso y esquemas prescriptivos de analgésicos y de tramadol de liberación prolongada en DN.
Material y métodos: estudio descriptivo, prospectivo de una cohorte. Fecha de recolección de datos: 2004 y 2005. Se presentan datos provenientes de historias clínicas de 494 pacientes con diagnóstico de DN.
Resultados: la edad promedio fue de 62 (± 14) años. Con mayor prevalencia en mujeres (razón 6:4). La intensidad del dolor era moderada a severa. Las radiculopatías y neuropatías fueron las causas más frecuentes (77%).
Uno de cada diez pacientes recibió terapia adecuada para el DN. Cerca del 44% (n = 133) de los pacientes recibió antiinflamatorios no esteroideos (AINE), que son poco útiles y riesgosos, particularmente en uso crónico. El 40% de los pacientes fue prescrito con dosis subterapéuticas del analgésico. La cuarta parte de los pacientes registraron consumo de analgésicos mayor a seis meses. Uno de cada cinco pacientes tenía prescripción de dos analgésicos para uso combinado. Cuatro de cada cinco pacientes respondieron en forma estable al tramadol de liberación prolongada.
Conclusiones: esta observación reveló prácticas inadecuadas en el tratamiento del DN. El DN no se manejó desde el primer momento con los medicamentos de primera línea recomendados en guías internacionales. Aproximadamente 50% de la población incluida en el trabajo recibió en primera instancia analgésicos demostradamente ineficaces en DN, como fueron los AINE.
Palabras clave: Colombia, dolor neuropático, fármaco-epidemiología, tramadol liberación prolongada.
Abstract
Objectives: the objectives of this observation study were to collect pharmaco-epidemiological information about the neuropathic pain treatment (NP) in the colombian population. To assess utilization trends of analgesics and prolonged release (retard) Tramadol prescription schemes.
Materials and methods: descriptive prospective study of a cohort. Data collection years: 2004 and 2005. Data from clinical histories of 494 patients with NP diagnosis were collected.
Results: average age was 62 (±14) years. More prevalent in women, (ratio 6:4). Pain intensity was moderate to severe. Radiculopaties and neuropaties were the most frequent causes. (77%)
One out of each ten patients received the appropriate therapy for NP. About 44% (n=133) of the patients received NSAIDS (non steroidal anti-inflammatory drugs) that are useless and put the patients at risk, especially in chronic use. 40% of the patients received sub-therapeutic dose of the analgesics. One forth of the patients recorded analgesics use for more than 6 months. One out of five patients had two analgesics prescribed for combined use. Four out of five patients responded in stable form to retard tramadol.
Conclusions: this observation revealed inappropriate techniques in the treatment of NP. The NP was not managed from the very beginning with the first line medications recommended in the international guidelines. About 50% of the population included in the study received at first analgesics that have shown to be inefficient in the management of NP, such as the NSAIDS.
Key words: Colombia, neuropathic pain, pharmaco-epidemiology, tramadol prolonged release.
Introducción
El propósito de los estudios retrospectivos sobre hábitos y tendencias prescriptivas es obtener información fármaco-epidemiológica sobre medicamentos ya aprobados por las autoridades regulatorias y en condiciones reales de uso (práctica clínica habitual). A diferencia de los estudios clínicos, la información se logra sin influenciar el diagnóstico o los procedimientos y esquemas terapéuticos usados por los médicos, puesto que los datos se obtienen a partir de la historia clínica y se complementan con entrevistas con el médico y los pacientes usando un formato estándar. Los datos así obtenidos, dan información poco sesgada sobre las prácticas terapéuticas y sobre el uso de un medicamento o grupo de medicamentos en una enfermedad específica.
El objetivo de este trabajo fue recolectar información acerca del tratamiento farmacológico del dolor neuropático (DN) en Colombia y documentar las tendencias y hábitos de prescripción así como evidenciar los hallazgos de efectividad y seguridad con tramadol de liberación prolongada en esta indicación.
Desde el punto de vista clínico, el dolor neuropático se presenta con una gama de síntomas heterogéneos aislados o combinados; como sensación urente, quemante de corriente eléctrica, hipoestesias, disestesias, hiperalgesia o alodinia, Esta gama de manifestaciones implica quizá diferentes mecanismos fisiopatológicos subyacentes que sustentan el uso de múltiples abordajes terapéuticos y el empleo de medicamentos con diferentes mecanismos de acción (1).
Los medicamentos preferidos para el manejo del dolor neuropático son los anticonvulsivantes, la amitriptilina y el tramadol. En algunos países latinoamericanos se dispone además de sustancias para aplicación tópica como lidocaína o capsaicina y de opioides para uso transdérmico (p.e fentanilo, buprenorfina). Cada uno de estos analgésicos posee mecanismos de acción diferentes y es frecuente que se prescriban en forma simultánea para mejorar la efectividad y la tolerabilidad (1).
Los antidepresivos tricíclicos (ATC), particularmente la amitriptilina, son el patrón de referencia. Sin embargo, no están exentos de eventos adversos como sedación, retención urinaria, alteración de la acomodación ocular, hipotensión y xerostomía. Los nuevos antidepresivos, inhibidores selectivos de la recaptación de la serotonina, como la fluoxetina, no son más efectivos que el placebo para el manejo del dolor neuropático (2).
Los anticonvulsivantes usados en DN son un grupo heterogéneo de sustancias (p.e carbamazepina, gabapentina y pregabalina) y son una alternativa efectiva a los ATC. Cada uno tiene efectos adversos particulares, así por ejemplo con la carbamazepina hay riesgo de trastornos hematológicos, con la oxcarbazepina de hiponatremia y con los gabapentinoides de aumento de peso (2).
Tramadol es un analgésico atípico, de acción central. Fue desarrollado en Europa en la década de los años 70, su importancia epidemiológica en América Latina radica en un amplio uso en dolor agudo y dolor crónico oncológico y no oncológico. Las razones que explican su uso tan extendido son: accesibilidad y disponibilidad, condiciones derivadas de un estatus prescriptivo particular (es el único opioide que se expende con receta normal). Su empleo es avalado por la OMS (3) en el segundo paso de la escalera analgésica y se encuentra en los listados básicos de medicamentos (por ejemplo en el POS en Colombia). Otra explicación a su amplio uso es el perfil de tolerabilidad, dado que carece de efectos cardiovasculares relevantes, no es organotóxico, no tiene efecto espasmogénicos sobre el músculo liso y los efectos respiratorios son mínimos. A diferencia de lo que sucede con morfina o meperidina, la administración de tramadol no favorece la liberación de histamina (4).
El perfil farmacológico de tramadol es producto de la acción sinérgica de los isómeros dextro y levo, que aportan propiedades opioides (efecto agonista mu) e inhibición de la recaptación de serotonina y noradrenalina (4). Estos mecanismos contribuyen sinérgicamente a su eficacia analgésica y a su perfil de seguridad y lo hacen particularmente atractivo para el manejo del DN (5).
Varios estudios clínicos demuestran que el tramadol es significativamente más efectivo que el placebo en el tratamiento del dolor posherpético, dolor por neuropatía diabética, dolor de órgano fantasma y dolor por cáncer. Estudios comparativos contra ATC han demostrado que el perfil de eficacia es similar, pero el balance riesgo/beneficio es mejor con tramadol. Las evaluaciones de calidad de vida también indican que los pacientes con tramadol tienen mejor funcionamiento y desempeño que aquéllos tratados con placebo (5-7).
Considerando que los antidepresivos tricíclicos tienen un NNT (número necesario a tratar) de 3, la carbamazepina de 3.3, la gabapentina de 3.7 y el tramadol de 3.5, se considera al tramadol como una opción terapéutica de primera línea en el manejo del DN (6, 7). Otra ventaja potencial del tramadol versus los opioides convencionales es que el fenómeno de tolerancia no ha sido reportado en estudios clínicos durante administración a largo plazo en pacientes con dolor crónico severo (6). Tramadol se presenta en varias formas galénicas: ampollas, gotas y tabletas de liberación prolongada que permiten su dosificación cada 12 horas y que fueron el objeto de esta observación.
Material y métodos
Estudio prospectivo, descriptivo de una cohorte. Se registró información de historias clínicas de pacientes con diagnóstico de dolor neuropático, atendidos entre octubre de 2004 a marzo de 2005.
Selección de la muestra
Médicos. Utilizando una base de datos disponible en la compañía, se envió comunicación a médicos que utilizaban medicamentos de primera línea en dolor neuropático, recomendado por las guías AHRQ (Healthcare Research and Quality) de USA (8) con el fin de conocer su disponibilidad para participar en el estudio. Se recibió aceptación de 52 médicos provenientes de las siete ciudades más pobladas de Colombia (Tabla 1).
Historias clínicas. Se seleccionaron las que tenían diagnóstico de DN determinado por el médico tratante.
Estadística
Para las variables cuantitativas con distribución normal se calculó el promedio como medidas de tendencia central y la desviación estándar como medida de dispersión. La proporción fue utilizada como medida de frecuencia en variables cualitativas. Las variables tabuladas y analizadas fueron: sociodemográficas: edad y género; clínicas: origen e intensidad del dolor; fármacos: medicamentos consumidos seis meses antes y dosis prescritas de tramadol de liberación prolongada; desenlaces: la efectividad de tramadol se evaluó como la reducción en la intensidad del dolor y la disminución de los síntomas asociados. Para establecer una diferencia del 4%, con una efectividad esperada del 70% y un error tipo I del 0.05, se consideró un tamaño de muestra de 532 historias clínicas. Se logró recolectar información de 494 pacientes, de los cuales 331 historias clínicas cumplían con al menos cuatro semanas de terapia con tramadol.
Evaluaciones
Intensidad de dolor. Se tomó como parámetro de referencia la escala visual análoga (EVA) determinada sobre valores de 0 (no dolor) a 10 (máximo dolor) y con la siguiente pregunta:
Piense en el dolor que siente actualmente y dibuje en esta escala numérica con una línea vertical cuánto dolor siente, sabiendo que 0 es no dolor y 10 es el máximo dolor posible. Se clasificó la respuesta siguiendo el siguiente esquema: 0 a 3 (dolor leve); 4 a 6 (dolor moderado) y 7 a 10 (dolor severo).
Satisfacción del paciente. Se basó en una única pregunta con cuatro distractores y evaluada a los 15 y 30 días. La pregunta fue: ¿Cómo se siente con el tratamiento farmacológico (mención nombre del medicamento) que esta recibiendo actualmente? Distractores: muy satisfecho, satisfecho, ayuda un poco; insatisfecho y no reporta.
Las siguientes definiciones fueron adaptadas como parte del marco estadístico:
Efectividad. Respuesta terapéutica al dolor en condiciones de la práctica clínica real. Se calcula dividiendo el número de pacientes que presentaron alivio (disminución o ausencia con respecto al basal) del dolor sobre el total de pacientes que recibieron tramadol durante el periodo de estudio.
Eficacia. Respuesta terapéutica de un fármaco cuando se le compara con otra intervención en condiciones controladas (experimento clínico controlado).
Fracaso terapéutico. Falta de respuesta al dolor evaluada por una escala visual análoga y autocomunicada por el paciente.
Satisfacción. La opinión registrada por el paciente sobre cómo se sentía con el tratamiento.
Seguridad. Presencia o ausencia de eventos adversos (EA) registrados en la historia clínica durante el uso de tramadol, independientemente de la relación de causalidad.
Resultados
Médicos participantes
De los médicos que aceptaron participar en el estudio, el 52% eran médicos generales y el 48% especialistas. La distribución por ciudades se refleja en la Tabla 1.

Población
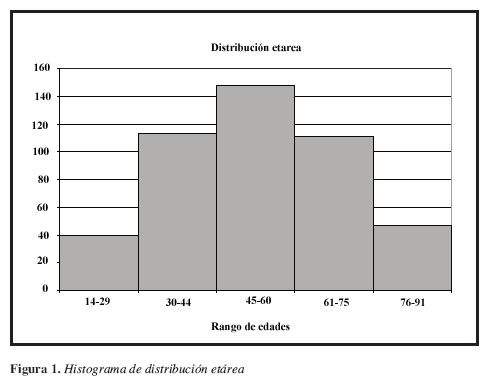
Se registraron datos de 494 pacientes con DN usuarios de un opioide débil (tramadol de liberación prolongada). La razón de mujeres/hombres fue de 6:4. La distribución de edad fue normal, el promedio fue de 62.3 años (±14.8) (Figura 1).
Intensidad del dolor
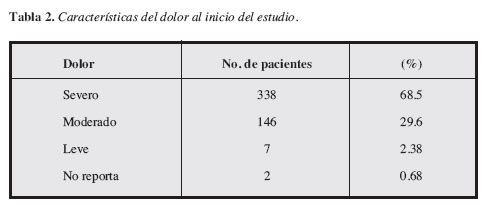
Noventa y ocho por ciento de los pacientes registraba dolor de intensidad moderada-severa al momento de la consulta (Tabla 2).
Origen del dolor
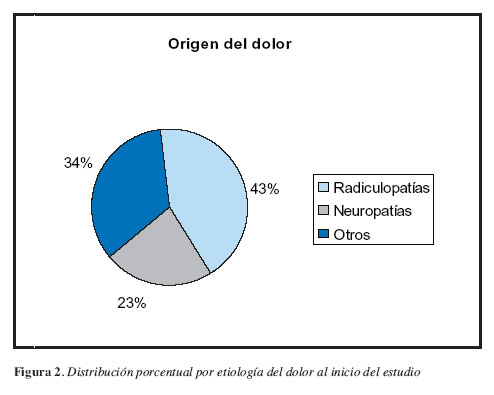
Las radiculopatías y neuropatías (77%) constituyen el origen más frecuente del dolor (Figura 2). Otras causas registradas fueron: esclerosis múltiple, dolor del miembro fantasma, lesión cervical y dolor por fractura.
Patrón de uso de analgésicos en el tratamiento del DN
Del total de pacientes registrados en la base de datos, el 53.6% de estos pacientes (n = 201) consumía un analgésico, el 18.4% (n = 69) dos analgésicos y el 1.6% (n = 6) más de dos analgésicos. El 26% (n = 98) de los usuarios de analgésicos utilizaban simultáneamente medicamentos de otra categoría; esto resalta la importancia de usar analgésicos con bajo potencial de interacciones, particularmente en pacientes de mayor la edad.
La Tabla 3 ilustra la distribución del consumo de analgésicos y coadyuvantes en el tratamiento del dolor al inicio del estudio. El 12% de los pacientes tenía prescritos medicamentos de primera línea. El 55% de los pacientes llegó a la consulta con prescripciones o autoprescripciones inadecuadas o riesgosas; el 44% (n: 133) de los pacientes llegó a la consulta usando AINE (selectivos y no selectivos) para el DN.

Uso crónico de analgésicos
La cuarta parte de los pacientes registra consumo de analgésicos mayor a seis meses (Tabla 4). Este aspecto destaca la necesidad de una cuidadosa selección del analgésico, pues en condiciones crónicas como es el caso del DN, el paciente requerirá de un medicamento con adecuado balance entre costo/eficacia y tolerabilidad.

Subdosificación de analgésicos
Cuatro de cada 10 pacientes usaba dosis por debajo de la recomendada para uno de los analgésicos estudiados (tramadol), lo cual puede ser una de las causas de analgesia insuficiente reportada por algunos pacientes (Tabla 5).

Titulación de analgésicos
La titulación de opioides (escalada lenta del analgésico) es empleada por 60% de los médicos. La mayoría usa esquemas cortos de titulación (entre 1 y 10 días de titulación).
Respuesta terapéutica
El porcentaje de pacientes que a las dos semanas disminuye la intensidad del dolor, con la prescripción de un opioide atípico (tramadol), fue de 84%, este nivel de efectividad fue similar a los 15 días y a los 30 días. Las dosis administradas estuvieron en un rango entre 100 y 400 mg. Las dosis utilizadas y los resultados obtenidos son similares en población caucásica. Este hallazgo apoya el concepto que no hay variabilidad étnica en la respuesta al tramadol, a diferencia de lo que sucede con morfina y codeína (9, 10).
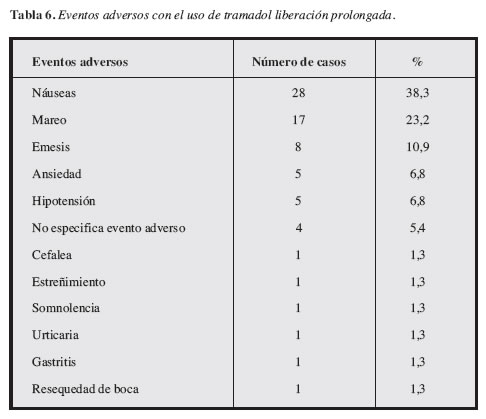
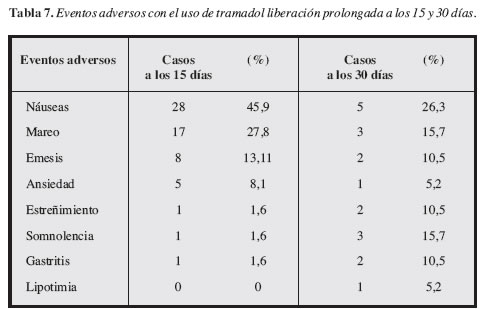
Los efectos adversos (EA) observados (náusea, mareo, somnolencia, emesis y estreñimiento) con tramadol de liberación prolongada y su frecuencia, son los mismos y de la misma magnitud que en otras poblaciones (Tabla 6).
Aceptación y adherencia al tratamiento
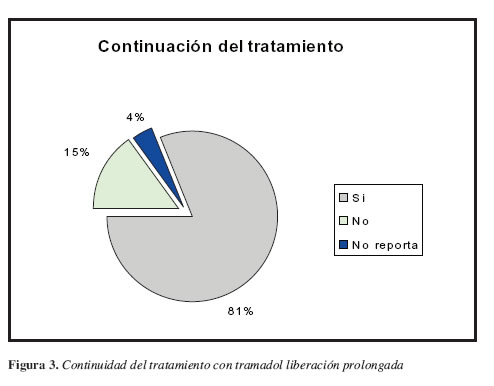
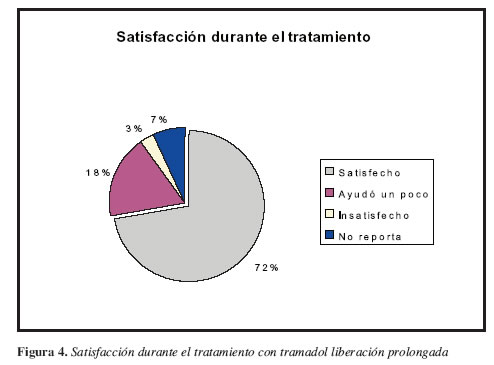
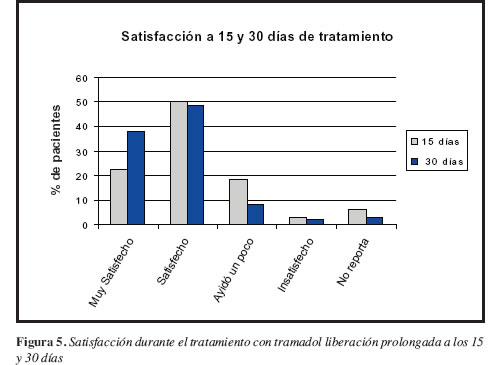
El 72% y el 81% de los pacientes evaluados en la segunda y cuarta semana, manifestaron que continuarían con el tratamiento (Figuras 3, 4 y 5). Esta actitud muestra indirectamente una mejor aceptación de la terapia en la medida que avanza el tratamiento.
Discusión
La selección de analgésicos debe basarse en las características del dolor, de su intensidad y en la variabilidad de la respuesta individual o étnica de los pacientes. Este estudio demuestra que en esta muestra de médicos generales (52%) y especialistas (48%), el tratamiento del dolor neuropático, es bastante deficiente. Uno de cada diez pacientes con DN estaba recibiendo analgésicos de primera línea (ATC, opioides, tramadol o antiepilépticos).
Cuatro de cada diez pacientes llegaron a la consulta usando AINE (selectivos y no selectivos) para el DN. Es vital el conocimiento de la farmacodinamia y del mecanismo que genera el dolor, para poder realizar la selección adecuada del fármaco, pues "no todos los analgésicos sirven para todos los tipos de dolor"; así por ejemplo los AINE son de escasa utilidad en el dolor neuropático (1). Está bien documentado que los antiprostaglandínicos son ineficaces para el control de este tipo especial de dolor y que además en uso crónico, el riesgo de los AINE excede ampliamente sus escasos beneficios; en este caso la elección son los medicamentos de primera línea (ATC, antiepilépticos, opioides, tramadol, lidocaína tópica en parche). Los AINE son una elección adecuada sólo en dolor nociceptivo de origen inflamatorio y éste no es el caso del dolor neuropático (1).
Con relación a las tendencias de prescripción del tramadol de liberación prolongada, se identificó un patrón de uso correcto en lo referente a la indicación (dolor moderado-severo), se observó tendencia a usar titulación previa, lo cual se ajusta bien a una tendencia en la necesidad de hacer titulación lenta del analgésico (al menos durante una semana) o manejo profiláctico de efectos adversos, para ganar adherencia y evitar las deserciones tempranas por presencia de efectos adversos intolerables. Se observó una tendencia importante a la subdosificación, la dosis promedio prescrita fue 20% menor a la recomendada; sin embargo, esto no afectó los resultados globales de eficacia, lo que induce a pensar que las dosis empleadas se ajustan bien al fenotipo latinoamericano.
En cuanto a tolerabilidad y seguridad (Tabla 7) es notoria la disminución en la frecuencia de EA en la medida que avanza el tratamiento. Está descrito en la literatura que la mayoría de EA con el uso de analgésicos opioides van desapareciendo progresivamente, esto enfatiza la importancia de la titulación y de la profilaxis de EA durante la primera semana, para evitar la deserción precoz del tratamiento.
Se hace necesario implementar programas de educación médica en dolor para determinar los criterios en la selección del medicamento y la diferenciación de la etiología del dolor.
Agradecimientos
Médicos participantes. Gracias a todos los investigadores médicos que hicieron posible este estudio epidemiológico: Barranquilla: Guido Pugliese, Orlando Yamhure, Alberto Dau Acosta, Dunia de la Hoz Escorcia, Jairo Blanco Rubio, Alfredo Codina, Carlos A. Lopez Pinto, Edgar Castillo Támara, María L. López Andrade, Jorge Roca Bauter y Jaime Padilla Cantillo. Medellín: Gustavo Bustamante Hernández, Olga Enciso, Rubén Darío Serna y Omar Buriticá Henao. Cali: Mauricio Obando, Jorge Quintero Perdomo, Gerardo Casas, Sandra Paola Velásquez y Carlos Enrique Ramírez Dávila. Bogotá: Jesús Fernando Ospina Arias, Orlando Pérez Sierra, Séptimo Scovino, Santiago Escandón, Enrique Talero, Marta Hernández, Damaris Suta, Germán Rubio, Pedro Castañeda, Alberto Fandiño Ávila, Renzo Gómez Mariño, Liliana Correa, Carlos Cortés, Carlos Gómez Quintero, Yamile Jubiz, Omar Alberto Oliveros, Neila Serrano, Felipe Zúñiga, Ricardo Salcedo Vargas, Liliana Niño y Edgar Prieto. Pereira: Carlos A. Pardo Trujillo. Bucaramanga: Jorge Gaviria Bautista, Julio Sierra Vergara, Ernesto Cortizos, Henry Royero, Duley Mauricio Jácome y Rosmery Pubiano. Quindío: James Nieto Londoño, Héctor F. Gómez y Wilder Castaño.
Referencias
1. Muñoz AJ, Cueta EA, Rodas AC, Crump J, Heredia FD, Fernández CF, et al. Guías de práctica clínica del dolor neuropático (II). Rev Neurol 2005; 40: 303-16. [ Links ]
2. Adriansen H, Plaghki L, Mathieu C, Joffroy A, Vissers K. Critical review of oral drug treatment for diabetic neuropathic pain clinical outcomes based on efficacy and safety data from placebo-controlled and direct comparative studies. Diabetes Metab Res Rev 2005; 21: 231-40. [ Links ]
3. Organización Mundial de la Salud. Cancer pain relief: with a guide to opioid availability. 2. ed. Ginebra: Editorial OMS; 1996.p.19. [ Links ]
4. Grond S, Sablotzki A. Clinical pharmacology of tramadol. Clin Pharmacokinet 2004; 43: 879-923. [ Links ]
5. Duhmke RM, Cornblath DD, Hollingshead JRF. Tramadol for neuropathic pain (review). Cochrane Database Syst Rev 2004; 2: CD003726 [ Links ]
6. Harati Y, Gooch C, Swenson M, Edelman SV, Greene D, Raskin P, et al. Maintenance of the long-term effectiveness of tramadol in treatment of the pain of diabetic neuropathy. J Diabetes Complications 2000; 14: 65-70. [ Links ]
7. Harati Y, Gooch C, Swenson M, Edelman S, Greene D, Raskin P, et al. Double-blind randomized trial of tramadol for the treatment of the pain of diabetic neuropathy. Neurology 1998; 50: 1842-6. [ Links ]
8. Agency for Healthcare Research and Quality. 4th International Conference on the Mechanisms and Treatment of Neuropathic Pain - Independent Expert Panel. Advances in neuropathic pain: diagnosis, mechanisms, and treatment recommendations. 2003 Nov [consultado 2005 Oct 14. Disponible en http://www.guideline.gov [ Links ]
9. Cepeda MS, Farrar JT, Roa JH, Boston R, Meng QC, Ruiz F., et al. Ethnicity influences morphine pharmacokinetics and pharmacodynamics. Clinical Pharmacol Ther 2001; 70: 351-61. [ Links ]
10. Isaza CA, Henao J, Lopez AM, Cacabelos. Isolation sequence and genotyping of the drug metabolizer CYP2D6 gene in the Colombian population. Methods Find Exp Clin Pharmacol 2000; 22: 695-705. [ Links ]














