Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Medica Colombiana
Print version ISSN 0120-2448
Acta Med Colomb vol.31 no.3 Bogotá July./Sept. 2006
Dr. Jorge de Jesús Cantillo Turbay: Coordinador Médico, Servicio de Nefrología y Diálisis-Hospital El Tunal E.S.E. Servicio de Terapia Renal-Hospital Universitario Clínica San Rafael, Bogotá D.C., Colombia;
Dr. Rafael E. Andrade P.: Jefe Departamento de Patología y Laboratorios, Hospital Universitario Fundación Santa Fe de Bogotá. Docente Facultades de Medicina, Universidad Nacional de Colombia y Universidad de los Andes, Bogotá D.C., Colombia.
Correspondencia: Dr. Jorge de Jesús Cantillo Turbay M.d.le 114 A # 56-34 AP 601 (Puente Largo), Telefax: (57)-1-2535019, Bogotá D.C., Colombia. E-mail: md_cantillo@yahoo.com y md_cantillo@hotmail.com
Recibido: 15/05/06 Aprobado: 12/07/06
Resumen
La Poliangeítis Microscópica (PAM) consiste en una vasculitis necrotizante que afecta a vasos muy pequeños, principalmente arteriolas de pequeño calibre, capilares y vénulas, fundamentalmente capilares glomerulares y en ocasiones, capilares pulmonares. El tracto gastrointestinal (TGI) también puede estar comprometido en la PAM con tasas reportadas de 30%-56%. Clínicamente, el espectro de síntomas gastrointestinales es amplio, variando desde dolor abdominal leve y transitorio hasta complicaciones que amenazan la vida y requieren cirugía de urgencia, por ejemplo, peritonitis, infarto intestinal, o hemorragia. Sin embargo, el sangrado intestinal masivo es una manifestación poco frecuente en la historia natural de la PAM. En verdad, al menos para PAM, el compromiso gastrointestinal severo ha sido identificado como un factor independiente asociado con pobre pronóstico. Informamos el caso de una mujer de 22 años que desarrolló glomerulonefritis rápidamente progresiva (GNRP) y perforación intestinal por PAM. (Acta Med Colomb 2006; 31: 125-130)
Palabras clave: poliangeítis microscópica, glomerulonefritis rápidamente progresiva, sangrado intestinal, anticuerpos anticitoplasma del neutrófilo (ANCA).
Abstract
Microscopic polyangeitis (MPA) is a necrotizing vasculitis which affects very small vessels, including small arterioles, capillaries, and venules, but principally glomerular capillaries and occasionally pulmonary capillaries. The gastrointestinal (GI) tract also may be involved in the MPA, with reported rates of 30%-56%. Clinically, the spectrum of GI symptoms is wide, ranging from mild transient abdominal pain to life-threatening complications requiring emergency surgery, for example, peritonitis, bowel infarction, or hemorrhage. However, massive intestinal bleeding is unusual in the natural history of MPA. Severe GI involvement has been identified as an independent factor associated with poor outcome for MPA.
This article reports the case of a 22 year old woman who developed Rapidly Progressive Glomerulonephritis (RPGN) and intestinal perforation from MPA. (Acta Med Colomb 2006; 31: 125-130)
Key words: microscopic polyangiitis, rapidly progressive glomerulonephritis, intestinal bleeding, antineutrophil cytoplasm antibodies (ANCA).
Introducción
La PAM define una vasculitis necrotizante con mínimos o ausencia de depósitos inmunes que afecta a vasos muy pequeños, principalmente arteriolas de pequeño calibre, capilares y vénulas, característicamente el capilar glomerular, y en ocasiones el capilar pulmonar. Causa disfunción renal predominantemente por una inflamación glomerular severa y falla renal (1, 2). Los hallazgos anatomopatológicos en el riñón están determinados por el tiempo entre el inicio del compromiso, el diagnóstico y la biopsia renal. Tempranamente existe una lesión necrotizante focal y segmentaria que evoluciona a una glomerulonefritis proliferativa extracapilar difusa con formación de semilunas. El grado de disfunción renal igualmente está relacionado con el tiempo que se tarda en hacer el diagnóstico, y es así, que no es rara la presentación inicial cuando ya existe una insuficiencia renal avanzada. Debido a esto, es primordial tener siempre un alto grado de sospecha de este tipo de enfermedad cuando se presente cualquier caso de insuficiencia renal aguda de tipo renal glomerular (2).
De las diferentes manifestaciones asociadas con PAM, el sangrado arterial en el TGI, aunque raro, debe ser considerado como una de las complicaciones serias en PAM (3). La necrosis o perforación del TGI es otra rara, pero severa complicación en vasculitis sistémica, además del sangrado gastrointestinal masivo. (4-7) El intestino delgado está frecuentemente comprometido en esta complicación.
Reportamos el caso de una paciente quien fue admitida por GNRP y melenas masivas poco después de su ingreso.
Presentación del caso
Mujer de 22 años de edad quien desde dos semanas previas a su admisión aqueja astenia, adinamia, vómito episódico de contenido gástrico y alimentario, disminución de volúmenes urinarios y orinas coloreadas no espumosas.
Antecedentes
Asma bronquial crónica desde los cinco años de edad. Dos meses antes de la admisión colecistectomía por colecistitis acalculosa aguda y un mes antes del ingreso, neumonía adquirida en la comunidad.
Examen físico
Regulares condiciones generales, ansiosa, polipneica, pálida, en anasarca. TC: 37C; FC: 98 x min; FR: 24 x min; TA: 117/87 mmHg. Ingurgitación yugular GII a 30, edema facial. Disminución de ruidos respiratorios en ambas bases pulmonares, ruidos cardíacos taquicárdicos con extrasistolias ocasionales. Edema de pared abdominal. Edema GIII de miembros inferiores.
Estudios paraclínicos
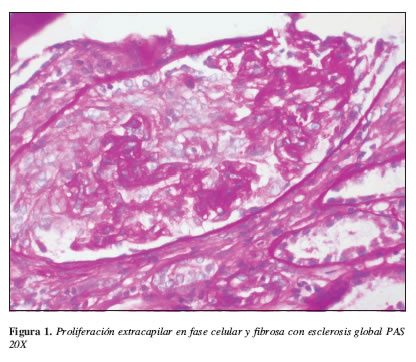
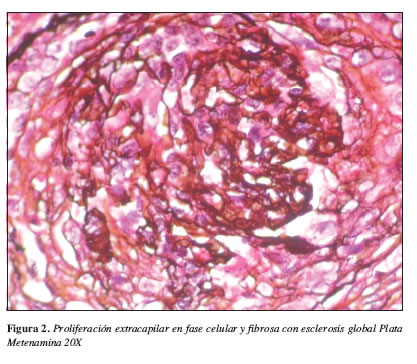
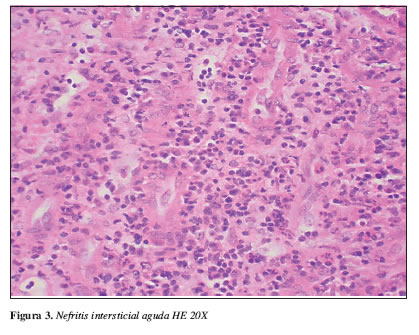
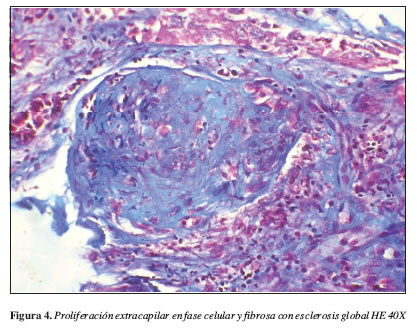
Los paraclínicos más relevantes se resumen en la Tabla 1. La radiografía de tórax muestra múltiples infiltrados mixtos sobre el tercio medio y base de ambos hemitórax sin evidencia de lesiones francamente consolidativas. Aumento de tamaño de cavidades izquierdas. Ecografía renal: aumento difuso de la ecogenicidad de la corteza de forma bilateral. TAC de tórax: el parénquima pulmonar no presenta imágenes que sugieran nódulos, evidencia de derrame pleural. TAC de senos paranasales sin lesiones granulomatosas. Con diagnósticos de trabajo de síndrome nefrótico-nefrítico y GNRP, se inicia tratamiento de urgencia con base en tres bolos de metilprednisolona y continuando con prednisona oral a 1 mg/kg/día+ciclofosfamida 75 mg/día v.o. El informe del estudio anatomopatológico del espécimen renal se muestra en las Figuras 1,2,3 y 4.
Análisis
Mujer de 22 años con glomerulonefritis de comportamiento rápidamente progresivo, falla renal aguda, anemia, c-ANCA (+1/160) y glomerulonefritis proliferativa extracapilar tipo III (pauciinmune) con ausencia de lesiones granulomatosas. Se concluye que el diagnóstico corresponde a una vasculitis sistémica primaria de pequeños vasos clasificada como poliangeítis microscópica.
Evolución
Tres días después del ingreso se observa disminución de edemas periféricos, aumento de volúmenes urinarios, mejor control de presiones arteriales pero con aumento progresivo de nitrogenados. Posteriormente los edemas empeoraron y se tornó urémica y acidótica por lo que requirió terapia de hemodiálisis durante cuatro sesiones con mejoría clínica. Sin embargo, seis días antes del egreso, presenta súbitamente deposiciones melénicas con sangrado rutilante y shock hipovolémico que requirió su traslado a UCI y transfusión de GRE y PFC. La endoscopia digestiva superior no evidenció sangrado hasta duodeno pero sí sangrado rutilante distal. La arteriografía fue informada con adecuada opacificación de las estructuras vasculares arteriales abdominales; no se demuestra extravasación activa del contraste. Adecuado patrón
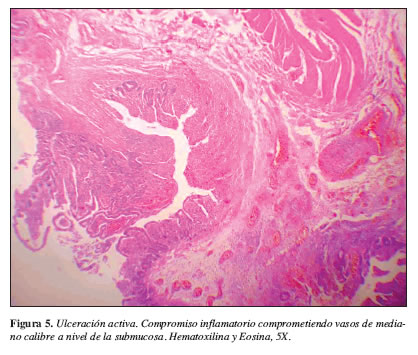
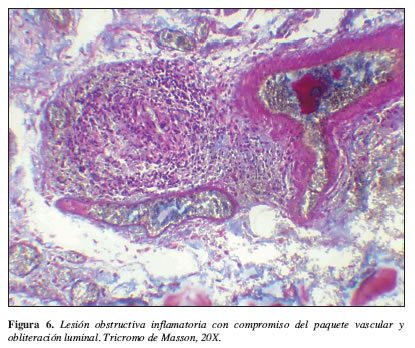
de vascularización. Se le practicó laparotomía, enteroscopia y resección de yeyuno proximal e ileon proximal con los siguientes hallazgos: lesión vascular del ángulo de Treitz, sangre y coágulos en yeyuno e ileon. Múltiples lesiones vasculares en ileon proximal. La descripción macroscópica del estudio anatomopatológico mostró en yeyuno una perforación de 1 cm, signos de hemorragia y mucosa con edema en toda su extensión. Ileon proximal con una perforación de 1 cm y pared congestiva con signos de hemorragia. En el análisis microscópico se encontró a nivel de la pared intestinal los hallazgos característicos de la lesión vasculítica entérica con presencia de zonas de necrosis en la mucosa asociados al compromiso de arteriolas pequeñas por una lesión inflamatoria con obstrucción y trombosis luminal (Figuras 5 y 6). Evoluciona tórpidamente en el posoperatorio y desarrolla CID y neutropenia febril y finalmente fallece.
Discusión
Este es el primer caso de PAM complicado con sangrado intestinal masivo que se informa en Colombia. Pocos casos han sido reportados en la literatura internacional, sin embargo, en algunos informes no se ha comprobado la presencia de las lesiones vasculíticas renales (3, 8).
En contraposición a la edad de la paciente de este caso, la PAM se presenta a un promedio de edad de 50 años (9).
En cuanto al sexo, los hombres se afectan más que las mujeres en PAM en una relación de 1,8: 1 (9).
El promedio de duración de enfermedad prodrómica para el caso en discusión, fue de dos semanas, lo cual es muy cercano a otros informes (10). La ocurrencia de enfermedad prodrómica de duración significante, indica en la mayoría de los casos, necesidad y oportunidad de diagnósticos más tempranos, y la adopción de pruebas serológicas adecuadas desarrolladas en un contexto clínico apropiado ayudaría a precisar los diagnósticos (10).
La duración de la enfermedad prodrómica y el grado de disfunción renal, evaluado por el nivel de creatinina sérica, también están en concordancia con valores citados por otras series (10).
Teniendo en cuenta que la paciente se presenta con falla renal aguda de causa poco clara, signos de afectación glomerular, como proteinuria y sedimento urinario nefrítico, y riñones de tamaño conservado en la ecografía (GNRP), existía el contexto clínico adecuado para solicitar ANCAs (11, 12), y dado que en esta condición, y en ausencia de tratamiento, alrededor del 85% de los pacientes alcanzan la insuficiencia renal terminal en algunos días, semanas o meses (13), se inició tratamiento de urgencia con base en glucocorticoides y ciclofosfamida (13). Además, durante fases de actividad de su enfermedad, los pacientes con vasculitis asociadas a ANCA deben recibir corticosteroides y ciclofosfamida oral hasta lograr la remisión (inducción de la remisión) (14).
En relación con el resultado serológico de los ANCAs en el caso en discusión, el C-ANCA clásico (patrón por inmunofluorescencia indirecta que incluye fluorescencia granular citoplasmática con acentuación interlobular central) está usualmente asociado específicamente con anticuerpos dirigidos contra la proteinasa-3 (PR3) y está presente en la mayor parte de pacientes con granulomatosis de Wegener y en cerca de 30% de pacientes con PAM. El C-ANCA clásico está casi siempre dirigido contra PR3, y muy raramente contra mieloperoxidasa (MPO) o simultáneamente contra ambos (12).
La combinación de datos clínicos y morfológicos ayuda a determinar el pronóstico y la posible respuesta al tratamiento. Para el caso que nos compete, había datos que indicaban mal pronóstico: oliguria, creatinemias que se elevaron hasta 9,02 mg/dL en el momento del diagnóstico, nefritis tubulointersticial aguda severa, fibrosis intersticial (+,40%), atrofia tubular (+), presencia de proliferación extracapilar en estadío fibrocelular en 2/7 glomérulos, proliferación extracapilar en estadío fibroso en 1/7 glomérulos y el requerimiento de diálisis por el grado de insuficiencia renal en el momento del diagnóstico (13).
La lesión renal más representativa de las vasculitis de pequeños vasos asociadas a ANCA es la glomerulonefritis proliferativa extracapilar, denominada pauciinmune (escasez de reactividad inmune a la fluorescencia por las diferentes inmunoglobulinas y fracciones del complemento y la ausencia de depósitos electón densos en la ultraestructura en número significativo) con formación de semilunas. Las lesiones granulomatosas son raras en el riñón (15).
La sensibilidad de la biopsia renal para aclarar el diagnóstico es alta cuando hay falla renal, dado que el compromiso en general es difuso y afecta una proporción alta de los glomérulos, sin embargo, su sensibilidad es relativamente baja si la función renal es normal, porque en esta circunstancia, usualmente las lesiones pueden ser de naturaleza focal o segmentaria y escaparse al diagnóstico por muestreo de la biopsia. Una situación crítica donde el estudio de la biopsia renal es necesario, es en el contexto de una GNRP cuando la posibilidad es una vasculitis asociada a ANCA (nuestro caso) y los ensayos serológicos para ANCA no están rápidamente disponibles (16).
La paciente en mención cumplió 2/3 criterios para compromiso gastrointestinal asociado a vasculitis: 1) síntomas gastrointestinales que estaban presentes al momento del diagnóstico de vasculitis o dentro de los siguientes tres meses y 2) vasculitis del TGI que fue histológicamente demostrada en biopsias (17).
Observaciones previas han sugerido que signos gastrointestinales de vasculitis sistémicas necrotizantes (VSN) son aislados y son los primeros signos que revelan la enfermedad en 13%-16% de los casos (18, 19). El compromiso gastrointestinal en VSN ha sido asociado con alta mortalidad (20-22), e investigaciones previas han sugerido que esta alta letalidad concierne, en particular, al subgrupo de pacientes que se presentan con síntomas gastrointestinales severos (18, 23, 24). Definido como aquellos que potencialmente requieren cirugía, estas manifestaciones abdominales severas han sido reportadas en cerca de 22-54% de pacientes con compromiso gastrointestinal (18, 20, 24).
Un diagnóstico definido de VSN del TGI parece ser difícil de establecer basado solo en síntomas clínicos o hallazgos endoscópicos (17). Por lo que hace a esto, las exploraciones radiológicas pueden ser una herramienta útil para diagnosticar vasculitis o sus complicaciones. La arteriografía puede mostrar signos de compromiso vascular con microaneurismas y/o estenosis que son más característicos de vasculitis de medianos vasos, como en la PAN clásica, pero han sido informados ocasionalmente en PAM, síndrome de Chürg-Strauss, o granulomatosis de Wegener (25).
Una variedad de mecanismos inmunes parecen estar implicados en vasculitis necrotizante de pequeñas arterias, arteriolas, y vénulas a lo largo del cuerpo, incluyendo los vasos mesentéricos. La inflamación de pequeños vasos del intestino puede llevar a isquemia intestinal, hemorragia, ulceración, infarto, o perforación. Aunque la frecuencia de compromiso gastrointestinal en vasculitis sistémicas parece estar subestimada (26), es raro en comparación con el compromiso articular y renal. Además, durante el curso de la enfermedad vasculítica, las manifestaciones abdominales se desarrollan más frecuentemente en algunas condiciones que en otras, con una frecuencia más alta para PAN clásica (5).
La vasculitis mesentérica afecta principalmente a la arteria mesentérica superior, aunque la arteria mesentérica inferior también puede estar comprometida (27, 28); el ileon y el yeyuno son más frecuentemente afectados (80 a 85%) y el recto con menos frecuencia (14%) (29). En isquemia mesentérica asociada a vasculitis, el intestino delgado se afecta más frecuentemente que el intestino grueso (28).
Dentro de las características histológicas de los vasos afectados por vasculitis, se incluye un infiltrado inflamatorio con leucocitos polimorfonucleares y un número variable de linfocitos, macrófagos y eosinófilos. La necrosis fibrinoide a menudo está presente, y puede haber disrupción de la lámina elástica. Las lesiones vasculíticas tienden a ser segmentarias (no afectan toda la longitud del vaso) y focales (no afectan todos los vasos del mismo tamaño en una región anatómica específica). El examen de los vasos afectados puede no ser diagnóstico de un síndrome vasculítico específico, con la excepción de la tromboangeítis obliterante. La inmunofluorescencia puede mostrar escasos depósitos de IgM y complemento C3; sin embargo, cuando hay depósitos de IgA y C3 en pequeños vasos debe considerarse fuertemente el diagnóstico de una púrpura de Henoch-Schönlein (30).
En conclusión, hemos informado el caso de una paciente con PAM y admitida por GNRP y sangrado intestinal masivo poco después de su ingreso. Debe ser enfatizado que el sangrado gastrointestinal es una importante y seria complicación, además del deterioro de la función renal en pacientes con PAM.
Referencias
1. Jennette JC, Falk RJ. The pathology of vasculitis involving the kidney. Am J Kidney Dis 1994; 24: 130-41. [ Links ]
2. Mirapeix E. Vasculitis y riñón. En: Avendaño LH, Aljama García M, Arias Rodríguez M, Caramelo Díaz C, Egido de los Ríos JE, Lamas Peláez S, eds. Nefrología Clínica. Madrid: Editorial Médica Panamericana S.A.; 2003.p. 405-16. [ Links ]
3. Ueda S, Matsumoto M, Ahn T, Adachi S, Oku K, Takagi M, et al. Microscopic polyangiitis complicated with massive intestinal bleeding. J Gastroenterol 2001; 36: 264-70. [ Links ]
4. Guillevin L, Le Thi Huong D, Godeau P, Jais P, Weschler B. Clinical findings and prognosis of polyarteritis nodosa and Churg-Strauss angiitis: a study in 165 patients. Br J Rheumatol 1988; 27: 258-64. [ Links ]
5. Lopez LR, Schocket AL, Stanford RE, Claman HN, Kohler PF. Gastrointestinal involvement in leukocytoclastic vasculitis and polyarteritis nodosa. J Rheumatol 1980; 7 : 677-84. [ Links ]
6. Scott DG, Bacon PA, Elliott PJ, Tribe CR, Wallington TB. Systemic vasculitis in a district general hospital 1972-1980: clinical and laboratory features, classification and prognosis of 80 cases. Q J Med 1982; 51: 292-311. [ Links ]
7. Edwards WH Jr, Martin RS 3rd, Edwards WH Sr, Mulherin JL Jr. Surviving gastrointestinal infarction due to polyarteritis nodosa : a rare event. Am Surg 1992; 58: 167-72. [ Links ]
8. Passam FH, Diamantis D., Perisinaki G, Saridaki Z., Kritikos H., Georgopoulos D, et al. Intestinal Ischemia as the First Manifestation of Vasculitis. Semin Arthritis Rheum 2004; 34: 431-41. [ Links ]
9. Iglesias A. Vasculitis refractarias. Aspectos generales. Rev Col Reumat 1999; 6: 144-60. [ Links ]
10. Gallagher H, Kwan JTC, Jayne DR. Pulmonary-renal syndrome: A 4-year, single-center experience. Am J Kidney Dis 2002; 39: 42-7. [ Links ]
11. Schmitt WH, van der Woude FJ. Clinical applications of antineutrophil cytoplasmic antibody testing. Curr Opin Rheumatol 2004; 16: 9-17. [ Links ]
12. Savige J, Pollock W, Trevisin M. What do antineutrophil cytoplasmic antibodies (ANCA) tell us?. Best Pract & Res Clin Rheumatol 2005; 19: 263-76. [ Links ]
13. Mirapeix E. Glomerulonefritis extracapilares. En: Avendaño LH, Aljama García M, Arias Rodriguez M, Caramelo Díaz C, Egido de los Ríos JE, Lamas Peláez S, eds. Nefrología Clínica. Madrid: Editorial Médica Panamericana S.A.; 2003.p.315-21. [ Links ]
14. Crispín JC., Díaz-Jouanen E. Vasculitis generalizadas: Tratamiento convencional y nuevas perspectivas. Rev Mex Reumat 2004; 19: 325-33. [ Links ]
15. Falk RJ, Jennette JC. Thoughts about the classification of small vessel vasculitis. J Nephrol 2004; 17: 3-9. [ Links ]
16. Merkel PA, Choi HK, Niles JL. Evaluation and treatment of vasculitis in the critically ill patient. Crit care Clin 2002; 18: 321-44. [ Links ]
17. Pagnoux C, Mahr A, Cohen P, Guillevin L. Presentation and Outcome of Gastrointestinal Involvement in Systemic Necrotizing Vasculitides. Medicine (Baltimore) 2005; 84: 115-28. [ Links ]
18. Guillevin L, Lhote F, Gayraud M, Cohen P, Jarrousse B, Lortholary O, et al. Prognostic factors in polyarteritis nodosa and Chürg-Strauss syndrome. A prospective study in 342 patients. Medicine (Baltimore) 1996; 75: 17-28. [ Links ]
19. Le Thi Huong D, Weschsler B, Grand d'Esnon A, Vignes B, Baculard A, Montagne JP, et al. Severe digestive vasculitis: value of bolus of cyclophosphamide. Gastroenterol Clin Biol 1988; 12: 402-04. [ Links ]
20. Desbazeille F, Soule JC. Digestive manifestations of vasculitis. Gastroenterol Clin Biol. 1986; 10: 405-14. [ Links ]
21. Finkbiner RB, Decker JP. Ulceration and perforation of the intestine due to necrotizing arteriolitis. N Engl J Med 1963; 268: 14-7. [ Links ]
22. Travers RL, Allison DJ, Brettle RP, Hughes GR. Polyarteritis nodosa: a clinical and angiographic analysis of 17 cases. Semin Arthritis Rheum 1979; 8: 184-99. [ Links ]
23. Cacoub P, Le Thi Huong D, Guillevin L, Godeau P. Causes of death in systemic vasculitis of polyarteritis nodosa. Analysis of a series of 165 patients. Ann Med Interne 1988; 139: 381-90. [ Links ]
24. Levine SM, Hellmann DB, Stone JH. Gastrointestinal involvement in polyarteritis nodosa (1986-2000): presentation and outcomes in 24 patients. Am J Med 2002; 112: 386-91. [ Links ]
25. D'Izarn JJ, Boulet CP, Convart JP, Bonnin A, Ledoux-Lebard G. Arteriography in polyarteritis nodosa. 15 cases. J Radiol Electrol Med Nucl 1976; 57: 505-09. [ Links ]
26. Camilleri M, Pusey C, Chadwick VS, Rees AJ. Gastrointestinal manifestations of systemic vasculitis. Q J Med 1983; 206: 141-9. [ Links ]
27. Ko SF, Lee TY, Cheng TT, Ng SH, Lai HM, Cheng YF, et al. CT findings at lupus mesenteric vasculitis. Acta Radiol 1997; 38: 115-20. [ Links ]
28. Kim JK, Ha HK, Byun JY, Yang SK, Jung HY, Min Yim, et al. CT differentiation of mesenteric ischemia due to vasculitis and thromboembolic disease. J Comput Assist Tomograph 2001; 25: 604-11. [ Links ]
29. Lee CK, Ahn MS, Lee EY, Shin JH, Cho YS, Ha HK, et al. Acute abdominal pain in systemic lupus erythematosus: focus on lupus enteritis (gastrointestinal vasculitis). Ann Rheum Dis 2002; 61: 547-50. [ Links ]
30. Cupps TR. Vasculitis. Epidemiology, pathology and pathogenesis. En: Klippel J, ed. Primer on the Rheumatic Diseases, ed 11. The Arthritis Foundation: Atlanta, GA.; 1997.p.289-93. [ Links ]














