Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Medica Colombiana
Print version ISSN 0120-2448
Acta Med Colomb vol.33 no.1 Bogotá Jan./Mar. 2008
(1)Residente Medicina Interna-Geriatría Clínica;
(2)Terapeuta Ocupacional, Magíster Gerontología, PhD (C), Programa de Investigaciones en Gerontología y Geriatría. Universidad de Caldas. Manizales (Caldas);
(3)Terapeuta Física, Especialista en Neurorrehabilitación, Programa de Investigaciones en Gerontología y Geriatría. Universidad de Caldas. Manizales (Caldas);
(4)Otorrinolaringólogo, Programa de Investigaciones en Gerontología y Geriatría. Universidad de Caldas. Manizales (Caldas);
(5)Geriatra Clínico. Docente Departamento Clínico Quirúrgico. Programa de Investigaciones en Gerontología y Geriatría. Universidad de Caldas. Manizales (Caldas).
Correspondencia: Dr. Fernando Gómez M, Docente Departamento Clínico Quirúrgico, Universidad de Caldas, Manizales-Caldas, Colombia-Sur América. Carrera 25 No.48-57 Edificio de la Facultad de Ciencias para la Salud. Segundo piso. Teléfono: (576) 8783067. E- mail: josefergomez@une.net.co
Solicitud de reimpresión: Dra. Geraldine Altamar, Residente Medicina Interna-Geriatría Clínica. Universidad de Caldas, Manizales-Caldas, Colombia-Sur América. Carrera 25 No.48-57 Edificio de la Facultad de Ciencias para la Salud. Segundo piso. Teléfono: (576) 8783067. E-mail: geraldinealtamar@gmail.com
Recibido: 05/X/07 Aceptado: 13/II/08
Resumen
Objetivo: describir las características e identificar las principales enfermedades causales de los diferentes tipos de mareo en ancianos asistentes a una clínica de inestabilidad, vértigo y caídas.
Material y métodos: estudio descriptivo y transversal, con 228 personas mayores de 60 años remitidos por problemas de vértigo, mareos y caídas, a una clínica de atención integral interdisciplinaria en un hospital universitario especializado en geriatría, en la ciudad de Manizales, entre enero de 2001 y diciembre de 2006.
Resultados: la edad promedio fue 72.81 años (DE 7.7) y el 72.7% fueron mujeres. Otros mareos fue el tipo más frecuente (35.3%), descrito como sensación de “borrachera” en la mitad de los ancianos. En segundo lugar se encontró el vértigo (33.8%), seguido por inestabilidad (19.3%) y mareo presincopal o síncope (11.5%). 38% de los pacientes refería más de un síntoma, especialmente inestabilidad asociada. La mitad de los pacientes referían los síntomas durante más de un año. Todos tenían síntomas concomitantes con cada tipo de mareo especialmente náuseas, ansiedad y diaforesis. Al menos dos patologías podrían ser las causales de los síntomas y agrupándolas por sistemas, se encontraron las cardiovasculares como las más frecuentes (24.3%), seguidas de aquellas que afectan el sistema vestibular periférico (22%) y las del sistema nervioso central (15.2%). Se encontró una asociación estadística significativa entre vértigo y patología vestibular periférica (p< 0.01), otro tipo de mareo con enfermedad cardiovascular (p< 0.05) y mareo presincopal tanto con diagnósticos cardiovasculares como con vestibulares (p< 0.05).
Conclusión: la variabilidad en la descripción de los síntomas y la heterogeneidad de los diagnósticos encontrados es la característica común en ancianos con mareo y sugieren que el mareo es multifactorial y que un enfoque orientado en el diagnóstico no es la vía adecuada.
Palabras clave: vértigo, mareo, ancianos, etiología.
Abstract
Objective: describing the characteristics and identifying the main diseases that cause different types of dizziness in elderly people attending a clinic for the treatment of instability, vertigo and falls.
Material and methods: descriptive, transversal trial including 228 people older than 60 with vertigo, dizziness or falls, referred to an interdisciplinary integral care clinic in a university hospital in Manizales, specialized in geriatrics, between January 2001 and December 2006.
Results: the average age was 72,81 years (DE 7.7), 72,7% were women. Dizziness of unknown origin was the most frequent complaint (35.3%), in half of the patients described as a feeling of “drowsiness” in half of them. Vertigo was the second one (33,8%), and this one followed by instability (19,3%) and pre-syncopal dizziness or syncope (11,5%). 38% of the patients referred more than a symptom, especially with instability associated. Half of the patients referred the symptoms for more than a year. All of them had concomitant symptoms with each type of dizziness, anxiety and diaphoresis. At least two pathologies could be cause of the symptoms and pooling them according to systems, cardiovascular causes were the most frequent ones (24,3%), followed by those affecting the peripheral vestibular system (22%) and those of the central nervous system (15,2%). There was a statistically significant association between vertigo and peripheral vestibular pathology (p< 0,01), another type of vertigo with cardiovascular disease (p< 0,05) and pre-syncopal dizziness with cardiovascular as well as with vestibular diagnosis (p< 0,05).
Conclusion: the variability in symptoms description and the heterogeneity of the diagnosis found is the common feature among elderly with dizziness and suggest that dizziness is multifactorial and that an approach pointing to the diagnosis is not the way to go.
Key words: vertigo, dizziness, elderly, etiology.
Introducción
El mareo como síntoma es una de las causas de consulta más frecuentes en las personas mayores de 60 años, más frecuente en mujeres y se incrementa con la edad (1), 40% de las mujeres y 30% de los hombres mayores de 75 años informan alteración del equilibrio relacionado con síntomas como inestabilidad, mareo, desvanecimiento inminente o vértigo (2), y es un motivo frecuente de remisión para atención especializada (3). Entre 13 y 38% de las personas ancianas informan mareo crónico como síntoma de larga duración de desequilibrio o inestabilidad, se asocia con un aumento en el riesgo de caídas, síncope, discapacidad física e institucionalización (4).
El mareo como síntoma, conocido en inglés como “dizziness”, se refiere a varias sensaciones anormales relacionadas con la percepción de la relación existente entre el cuerpo y el espacio (5). Es un término inespecífico que puede ser expresado como sensación de cabeza hueca, sensación de desmayo, sensación de nadar o flotar, inestabilidad, desequilibrio, confusión mental o alucinación de movimiento: vértigo (6). El agrupar diferentes síntomas en un mismo término, ha impedido una adecuada caracterización de lo que realmente significa el término mareo. En la década de los 70, Drachman y Hart clasificaron cuatro tipos de mareo: vértigo, sensación de cabeza hueca que incluye mareo presincopal, desequilibrio o inestabilidad y otros mareos (7). Con algunas variaciones, esta clasificación ha sido la base de todos los estudios del síntoma de mareo (dizziness) y sus posibles causas, tanto en la comunidad como en los medios clínicos.
Determinar la etiología exacta del síntoma mareo es difícil, frecuentemente debido a la coexistencia de cambios relacionados con el envejecimiento y a la presencia de comorbilidad en los sistemas cardiovascular, neurológico y vestibular, los cuales están relacionados estrechamente con la postura y el equilibrio (6). Existen discrepancias considerables en los diagnósticos causales, por ejemplo, la enfermedad vestibular periférica se reporta de 4% a 71% de los casos, la enfermedad cerebrovascular de 6% a 70%, las causas cardiovasculares de 28% a 48%, la hipotensión postural de 2% a 15%, los desórdenes psiquiátricos de 6% a 40% y múltiples diagnósticos entre 0% y 85% de los casos (6, 8). Estas discrepancias son atribuibles a varias situaciones: la descripción exacta del síntoma de mareo por parte del anciano es difícil, no hay hallazgos clínicos específicos que orienten hacia una patología específica y los criterios de diagnóstico utilizados y las poblaciones estudiadas son diferentes. En consecuencia, previamente se ha sugerido que el mareo debe ser considerado como un síndrome geriátrico multifactorial basado en las siguientes consideraciones: es una entidad altamente prevalente en ancianos, en por lo menos la mitad de los pacientes con mareo presenta más de un síntoma y en un mismo paciente pueden existir múltiples causas comprometiendo múltiples sistemas (1, 4, 8, 9).
Este estudio tiene como objetivos, describir las características de los diferentes tipos de mareo (dizziness) referidos en la evaluación inicial e identificar las principales enfermedades causales de los pacientes ancianos asistentes a una clínica de inestabilidad, vértigo y caídas.
Material y métodos
El presente estudio es en una investigación de carácter descriptivo, correlacional y transversal. Se incluyeron los 227 pacientes remitidos por problemas crónicos de vértigo, mareos y caídas, a una clínica de atención integral interdisciplinaria en un hospital universitario especializado en geriatría, en la ciudad de Manizales, en el Eje Cafetero en Colombia, durante el periodo comprendido entre enero de 2001 y diciembre de 2006. Los pacientes generalmente fueron remitidos de la atención primaria, de la consulta de especialidades como medicina interna, geriatría, otorrinolaringología y neurología o de otras clínicas especializadas en la atención de pacientes con demencia o con dolor crónico. Del total del grupo se excluyeron dos personas por ser menores de 60 años, cinco por ser remitidas exclusivamente por caídas recurrentes y otra por datos incompletos. La historia clínica utilizada para la recolección y registro de la información de los ancianos remitidos a la clínica fue un protocolo previamente establecido por la Clínica de Inestabilidad, Vértigo y Caídas de la Universidad de Caldas (10).
Para identificar los síntomas relacionados con mareo, se tomaron las definiciones de los subtipos de mareo descritas por Sloane en 1996 (5).
- Vértigo: sensación de alucinación de movimiento, que puede ser de giro, ascenso-descenso, anteroposterior o lateral.
- Presíncope o mareo presincopal: sensación de desvanecimiento, desmayo inminente o de pérdida de la conciencia.
- Inestabilidad: sensación de desequilibrio o pérdida del balance que es percibida primariamente en los miembros inferiores, especialmente cuando se está de pie o caminando y que cede al sentarse o al acostarse.
- Otros mareos: una sensación diferente a las anteriores que incluye sensación de flotar, de nadar, de cabeza hueca o de disociación. Para lograr mayor precisión en la sintomatología referida se conservaron los términos que usualmente se utilizan en la región y que según los investigadores son los más frecuentes en la consulta: “borrachera”, “vahído”, “tontina” y “cabeza hueca”.
A pesar de no ser una clínica de evaluación de síncope, algunos pacientes con este síntoma, fueron referidos para su evaluación. El síncope se definió como la pérdida súbita y momentánea de la conciencia, de poco tiempo de duración y con recuperación espontánea.
Para cada uno de los tipos de mareo se indagó por el tiempo de evolución, la frecuencia y la duración de los episodios, y los factores desencadenantes tales como al cambiar la posición de la cabeza, al agacharse, incorporarse o al caminar. A todos los pacientes se les preguntó acerca de la presencia de síntomas asociados a los episodios de mareos, mediante una lista de chequeo de los más frecuentemente referidos según la literatura, con el fin de diferenciar entre síntomas sistémicos, vestibulares y psiquiátricos que acompañan a cada episodio (11, 12). Los síntomas asociados que se preguntaron fueron: náuseas, vómito, diaforesis, dolor de cabeza, parestesias y disestesias, tinnitus, dificultad para tomar el aliento, dolor torácico, palpitaciones, disartria, cambios en la audición, disnea, dificultades en la visión y nerviosismo o ansiedad.
Igualmente se averiguaron las características sociodemográficas de la población, se utilizó una lista de chequeo de antecedentes patológicos incluyendo los visuales y los del sistema auditivo, y se indagó por el número y el tipo de medicamentos consumidos. La capacidad funcional fue evaluada mediante la valoración de las Actividades Básicas Cotidianas en su nivel físico (ABCf) utilizando una versión validada en español de la escala de Barthel, que tiene un puntaje de 0 a 100, el 100 indica independencia total (13). Para las Actividades Básicas Cotidianas en su nivel instrumental (ABCi) se utilizó una versión en español validada de la escala de Lawton con un puntaje entre 0 y 39, a mayor puntaje mayor independencia (14). También se aplicaron varias medidas de evaluación basadas en la ejecución (MEBE): velocidad de la marcha, incorporarse de una silla, alcance funcional y fuerza de agarre según protocolos ya establecidos (15). Además, se aplicó la versión corta de la escala de Yesavage (Geriatric Scale Depression) validada en español que va de 0 a 15 puntos, un puntaje igual o mayor de 6 indica presencia de depresión (16), se utilizó el Minimental-test para la valoración cognoscitiva de los pacientes, dado el nivel educativo, menos de ocho años promedio de educación, y la procedencia, tres cuartas partes del área urbana, se consideró como deterioro cognoscitivo tener 20 puntos o menos (17).
Se hizo diagnóstico de hipotensión ortostática positiva cuando después de tres minutos de cambio de posición de decúbito supino a sedente y a bipedestación, se produjo descenso en 20 mmHg o más de la cifra de presión arterial sistólica y 10 mmHg o más de presión arterial diastólica (18). Se consideró no evaluable, cuando por la dificultad para incorporarse no se pudo aplicar la prueba, lo cual sucedió en 23 pacientes.
A cada paciente se le realizó un valoración médica geriátrica que incluyó la revisión de los sistemas cardiovascular, neurológico, osteoarticular, endocrino y de los órganos de los sentidos, con el fin de encontrar patología relacionada con los síntomas.
En cuanto a los diagnósticos causales, el grupo de investigadores discutía al final de la evaluación los diagnósticos médicos, funcionales y psíquicos, con el fin de acordar cuál o cuáles eran la(s) principal(es) causa(s) del síntoma por el cual consultaban los pacientes. Los diagnósticos médicos se agruparon de acuerdo con el sistema comprometido tomando como base los estudios previos que los han clasificado por grupos: vestibular periférico y central, sistema nervioso central y periférico, cardiovascular, visual, auditivo, metabólico, osteoarticular, farmacológico (el cual incluye las reacciones adversas medicamentosas), gastrointestinal y otros diagnósticos diversos (12, 19-22).
El análisis estadístico se realizó usando los programa EPIINFO, versión 6.04d y el SSPS versión 2 para el análisis multivariado. Las variables se analizaron a un nivel simple: proporciones, medidas de tendencia central y de dispersión. Se hizo un análisis de correlaciones simples (Pearson para las continuas y Sperman para las cualitativas) para determinar asociaciones entre los tipos de mareo y los diagnósticos, un valor de p< 0.05 fue considerado estadísticamente significativo.
Resultados
De los 219 pacientes, 72.1% fueron mujeres. La edad promedio fue 72.9 años, alrededor de la mitad de los asistentes fueron ancianos jóvenes (60-74 años) y solamente un 7% mayores de 85 años. En la Tabla 1 se presentan las características generales de la población estudiada. Del total de pacientes, 135 (62%) consultaron por un síntoma único, el resto 84 (38%) tenían más de un síntoma, incluyendo un paciente que tenía todos los tipos de mareo referidos más síncope. En cuanto al tipo de mareo como motivo de consulta, otros mareos fue el más frecuente (35.3%), y fue descrito por la mitad de los pacientes como sensación de “borrachera”, como “tontina” por 31% (34) y como vahído por 18.1% (20), solamente dos pacientes refirieron sensación de cabeza hueca. En segundo lugar se encontró vértigo (33.8%), de los cuales 74 personas (70.5%) lo referían como giro, 27 (25.7%) como anteroposterior o lateral y cuatro (3.8%) como ascenso-descenso. La inestabilidad fue referida por 60 ancianos (19.3%) y el mareo presincopal o síncope por 21 (11.5%). La combinación de síntomas más frecuentemente encontrada fue vértigo con inestabilidad y otros mareos con inestabilidad. El síntoma menos frecuentemente informado fue mareo presincopal en 21 pacientes (10.5%).
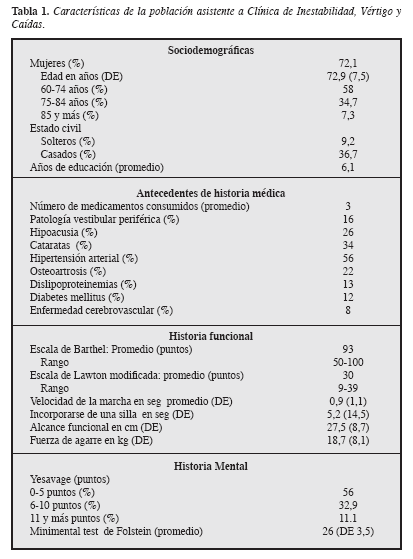
En la Tabla 2 se presentan las características de los tipos de mareo de acuerdo con el tiempo de presentación, la frecuencia y la duración de los síntomas. Se puede decir que la heterogeneidad es la constante en la presentación de los síntomas. Alrededor de la mitad de los pacientes llevaban más de un año con los síntomas, cerca de la mitad presentaban episodios diarios o de manera permanente y la duración de los episodios variaba según el tipo de mareo, mientras en otros mareos y vértigo cerca de la mitad duraban entre segundos y minutos, en los pacientes con queja de inestabilidad por lo regular tenían mayor duración.
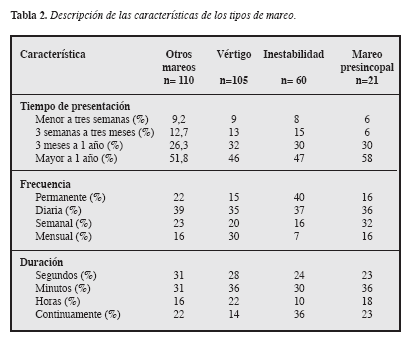
En la Tabla 3 se presentan los factores desencadenantes de cada tipo de mareo. En tres cuartas partes de los pacientes el síntoma se presentaba al realizar alguna actividad, mientras que para los ancianos con vértigo fue más frecuente que se presentara con los movimientos de cabeza, en la mitad de los ancianos con inestabilidad fue al desplazarse. Otros mareos fue el que se presento con mayor frecuencia sin hacer ninguna actividad.
La totalidad de pacientes reportaron síntomas asociados con los episodios de mareos. La presencia de náuseas fue el síntoma más frecuente, referido por 39%, seguido por sensación de ansiedad 33%, diaforesis 32%, tinnitus 30% y dolor de cabeza 26%. También se presentaron, aunque con menor frecuencia, alteraciones visuales y palpitaciones. El resto de los síntomas fueron referidos por menos del 10% de los ancianos remitidos a la clínica.
96% de de los pacientes consumía al menos un medicamento y la tercera parte de ellos recibía cuatro y más medicamentos. En promedio consumían tres medicamentos por paciente (rango de 1-13). Los fármacos más utilizados fueron en orden de frecuencia: antihipertensivos, diuréticos, antidepresivos, hipoglicemiantes, anticolinérgicos, benzodiacepinas, antiarrítmicos, anticonvulsivantes y antipsicóticos.
En cuanto a los antecedentes patológicos, la mayoría de los pacientes tenían múltiples enfermedades previas, en promedio 2,02 por paciente. Las patologías cardiovasculares fueron las más frecuentes (64,1%), entre ellas la hipertensión arterial, seguida de las osteoarticulares en 23,4%, especialmente osteoartrosis. De los ancianos remitidos solamente 13% informaron trastornos de los lípidos y las enfermedades neurológicas más frecuentemente informadas fueron enfermedad cerebrovascular y enfermedad de Parkinson. En los órganos de los sentidos, la mitad de los pacientes referían algún antecedente médico, una tercera parte presentaban problemas de refracción o habían tenido corrección quirúrgica de cataratas. En cuanto a las patologías auditivas, 16% habían tenido episodios previos de patología vestibular como vértigo posicional paroxístico benigno (VPPB), lesión vestibular mixta, arreflexia e hiporreflexia vestibular, entre otras.
En cuanto a la salud mental, según la escala de Depresión Geriátrica de Yesavage, la mitad de los pacientes presentaron síntomas depresivos y el 11% tenían puntajes que sugerían episodios depresivos mayores. Mediante el Minimental Test se encontró que 30 (7.3%) pacientes tenían deterioro cognoscitivo.
La gran mayoría de los pacientes tenían adecuado funcionamiento en las actividades de la vida diaria. En ABCf la escala de Barthel mostró que 192 (88%) de los pacientes eran independientes, y en ABCi solamente los ítems de realizar trabajo liviano y pesado en casa estaban comprometidos en la tercera parte de los ancianos. En las MEBE se encontró que los pacientes de la clínica estaban dentro de los parámetros de la población colombiana, con excepción de incorporarse de una silla que requirió en promedio el doble del tiempo (14).
En cuanto a los diagnósticos etiológicos de mareo, en total se efectuaron 676 diagnósticos en los 219 ancianos, 439 fueron diagnósticos médicos y los restantes psíquicos. Al momento de la evaluación al menos dos patologías podrían ser las causales de los síntomas del paciente, puesto que en la totalidad de los pacientes más que una sola patología causal, el grupo identificó varios diagnósticos tanto físicos como psiquiátricos, que estaban involucradas en la sintomatología de mareo referida por los pacientes.
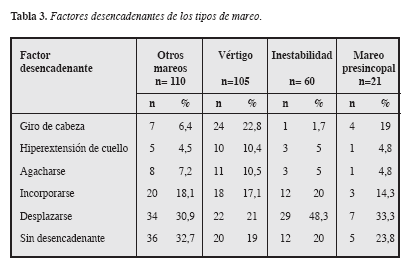
En promedio a cada paciente se le hicieron 2,9 diagnósticos médicos. En la Tabla 4 se muestran, en orden de frecuencia, las principales patologías médicas que fueron implicadas en la presentación de los síntomas. Al agruparlos por sistemas se encontró que las más frecuentes fueron las patologías cardiovasculares, seguidas por las relacionadas con sistema vestibular periférico y del sistema nervioso central. Además, se hicieron 250 diagnósticos psíquicos, a 98 ancianos (40%) no se les diagnosticó ninguna patología psíquica. Los diagnósticos mas frecuentes fueron los trastornos del afecto en 84 (33,6 %), seguido de los trastornos de ansiedad en 40 (16%) y deterioro cognoscitivo en 20 (8%) pacientes. Dentro de los trastornos de ansiedad, el trastorno de ansiedad generalizada se diagnosticó con más frecuencia, seguido de trastornos de pánico.
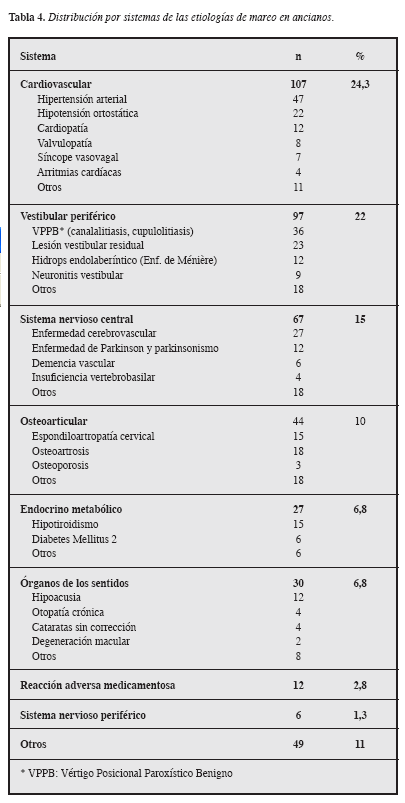
En el análisis bivariado, correlacionando los tipos de mareo con los grupos de diagnósticos, la asociación más fuerte se encontró entre vértigo y patología vestibular periférica (p< 0,01), también otro tipo de mareo con enfermedad cardiovascular (p< 0,05) y mareo presincopal tanto con diagnóstico cardiovascular como vestibular (p< 0,05).
Discusión
Este estudio permitió identificar los tipos más frecuentes de queja de mareo como síntoma (dizziness) y las causas más frecuentes de consulta entre los ancianos remitidos a una clínica de atención especializada en inestabilidad, vértigo, mareo y caídas. Como en estudios anteriores realizados en este tipo de población, la variabilidad en la descripción de los síntomas y la heterogeneidad de los diagnósticos encontrados es la característica común en ancianos con mareo (20-24).
El primer hallazgo a destacar es la asociación encontrada entre diferentes tipos de mareo en alguna de sus cuatro modalidades, vértigo, mareo como otra sensación, inestabilidad o mareo presincopal, con los diagnósticos finales. Como se esperaba, el tipo de vértigo es la presentación más relacionada con patología vestibular. La asociación entre otro tipo de mareo, referido como sensación de “borrachera”, “cabeza hueca” o “tontina”, y la presencia de mareo presincopal o síncope con un diagnóstico cardiovascular, está acorde con lo informado en la literatura. En un estudio anterior en pacientes referidos de la consulta general con síntomas de mareo de más de un año de evolución, se encontró que el vértigo predijo enfermedad vestibular periférica y que un diagnóstico cardiovascular estaba predicho por la presencia de síncope y mareo descrito como cabeza hueca (24). Por tanto, precisar durante el interrogatorio cuál es el síntoma específico de queja orientaría hacia una categoría diagnóstica, porque se ha insistido que aún entre especialistas existe confusión en el significado de los síntomas y por tanto de sus posibles causas (25). De otro lado, la heterogeneidad en las características de presentación del síntoma encontrada en este estudio se había referido anteriormente, puesto que la duración y la frecuencia, así como las actividades o posiciones que desencadenan el síntoma en los ancianos son inespecíficas (8). Además, el hallazgo que más de la mitad de los pacientes tienen síntomas mayores a un año y con una frecuencia entre permanente y diaria, indica la cronicidad del síntoma mareo en ancianos, que es lo habitual en las clínicas especializadas de atención a pacientes con mareo (6, 20).
Este estudio encontró que alrededor de la mitad de los ancianos referían más de un síntoma y generalmente el síntoma asociado era inestabilidad. La inestabilidad se presenta como síntoma inicial entre 11% y 41% de los pacientes mareados en la comunidad, pero también puede acompañar otra clase de mareos, como en este estudio (26). Se ha dicho que es frecuente que los ancianos informen más de un síntoma relacionado con mareo y en más de la mitad de los pacientes el síntoma relacionado es inestabilidad (8, 20, 27). También se ha insistido que la experiencia clínica muestra que la mayoría de los ancianos tienen al menos dos tipos de síntomas de mareo que se originan en sistemas separados (6). Además el hallazgo de la duración de la inestabilidad, de manera permanente o con episodios diarios, y con el principal factor desencadenante desplazarse o incorporarse ha sido referido previamente en la literatura (5).
La presencia de mareo como “borrachera”, como el subtipo de mareo más frecuentemente referido tiene especial importancia. El vocablo “borrachera” es utilizado de manera regular en la región de influencia, para referirse en forma indiscriminada a las diferentes sensaciones de mareo como síntoma y sería la razón de su frecuencia. Una de las dificultades en los estudios de prevalencia y etiología del mareo en ancianos, es como se toma el concepto de mareo, puesto que son múltiples las acepciones para definir la alteración de la sensación de orientación y posición del cuerpo y muchas veces la descripción puede ser inespecífica, como de hecho sucedió en este estudio (20). De otro lado, la sensación de cabeza hueca, que representa el principal subtipo de otro mareo en otros estudios (11, 20), solamente fue referido por un pequeño porcentaje de pacientes en esta consulta. Por tanto, la descripción del mareo en los ancianos puede estar influenciada por características culturales específicas de cada región. Se requieren estudios en otras áreas geográficas para comparar la terminología que emplean los ancianos cuando se refieren a la sensación de mareo. Al igual que en otros estudios anteriores, el mareo presincopal y el síncope se han relacionado con la presencia de enfermedad cardiovascular como se encontró en este estudio (8).
En cuanto al vértigo, al igual que en estudios anteriores, por lo regular es referido como sensación de giro, indicando la mayor frecuencia de patología de canal semicircular posterior y con episodios característicos de duración de segundos a minutos desencadenados con giro de cabeza especialmente (12). Es poco frecuente que el vértigo se presente en forma continua y en este estudio un 13% lo referían permanente y de manera continua, además sin factores desencadenantes, lo cual indicaría una etiología diferente y estaría más orientado hacia diagnósticos psíquicos, que no son tan frecuentes en ancianos (12, 20, 24).
Todos los pacientes que asistían a la clínica tenían al menos un síntoma asociado, la náusea, la diaforesis y el tinnitus son síntomas asociados comunes, especialmente en los estudios donde las causas vestibulares son las más frecuentes (12). Además, se insiste que todos los tipos de mareos se acompañan de otros síntomas somáticos como en este estudio (28, 11). La ansiedad como síntoma se constituye en el segundo más asociado en el presente estudio. Se ha referido anteriormente que alrededor de la mitad de los pacientes con mareo en la comunidad tienen concomitante síntomas de ansiedad y problemas de visión (27), que también se informan en este trabajo.
Respecto a las patologías causales de los síntomas, al igual que en otros estudios, en éste se encontraron múltiples posibles causas de los síntomas en la mayoría de los pacientes. Para el grupo investigador, en la mayoría de los casos existían al menos dos patologías, tanto médicas como psiquiátricas, que podrían explicar los síntomas referidos. Las causas multifactoriales del mareo en ancianos representan un porcentaje considerable, hasta el 85%, en los estudios previos (12, 19, 27, 29). Además, las dificultades en encontrar un diagnóstico preciso como causa del mareo han sido informadas previamente, en otro estudio sobre prevalencia de la etiología del mareo en ancianos, hasta 20% tenían un diagnóstico incierto (23). Sin embargo la razón probable de la dificultad para precisar una sola etiología en este trabajo, podría ser el hallazgo de múltiples comorbilidades, ya que tanto el promedio de patologías, tanto como antecedente, dos por anciano, o de diagnósticos nuevos, tres en total, es mucho mayor que lo reportado en estudios anteriores en medios clínicos (21, 22). Se ha referido que muchas condiciones médicas generales, pueden causar mareo como síntoma secundario (30). Otro aspecto importante es que los pacientes referidos a clínicas especializadas de vértigo, inestabilidad y mareo son significativamente más viejos, tienen síntomas por más tiempo, refieren más de un tipo de mareo y es más probable que tengan comorbilidades cerebrovasculares y cardiovasculares, además que toman más medicamentos (31).
Las patologías causales de mareo en este estudio son iguales a las referidas anteriormente en estudios de ancianos remitidos a clínicas especializadas (7, 12, 20-22). Por lo general, existen discrepancias considerables en los estudios realizados en ancianos, por ejemplo, la enfermedad vestibular periférica se presenta entre 4% y 71% de los casos, la enfermedad cerebrovascular entre 6% y 70%, la hipotensión postural entre 2% y 15%, los desórdenes psiquiátricos entre 6% y 40% y las causas cardiovasculares en 28% (6, 8). Estas discrepancias son atribuibles en parte a diferencias en los criterios diagnósticos usados, a los diferentes medios en los que se hacen y a las poblaciones estudiadas. Así pues, la disparidad en las etiologías identificadas en los estudios, combinado con el hecho que pueden existir múltiples causas, sugieren que el mareo debe ser considerado como un síndrome geriátrico multifactorial (9). Un estudio llevado a cabo en una clínica de atención especializada, mostró que un paciente con vestibulopatía, probablemente también tenía, en orden de presentación, una alteración psiquiátrica, un déficit sensorial múltiple y una hipotensión ortostática (19).
En varios estudios como en este, las causas cardiovasculares han sido las más frecuentemente reportadas, con porcentajes similares a los encontrados tanto en el mundo desarrollado, 28% de todas las causas (24), como en el mundo en desarrollo, 31% de las causas (29). Su primer lugar por encima de las causas vestibulares obedece más al tipo de población estudiada, al patrón de referencia a la clínica y quizá al sesgo de interés de los investigadores. En mareo como síntoma, este sesgo hace alusión al cuento oriental de “los hombres ciegos y el elefante” (30).
La hipertensión se ha identificado como una causa de mareo, probablemente sola o en combinación con otras patologías (6). En este estudio no se logró establecer el grado de participación de la hipertensión en la causalidad de los síntomas, podría ser bien una causa secundaria o solamente una comorbilidad relacionada. Se requieren estudios posteriores que logren identificar el papel primario o secundario de la hipertensión en el mareo de los ancianos. Sin embargo, la hipotensión ortostática sí se logró identificar como una causa frecuente de mareo de origen cardiovascular y se ha insistido en su papel en la génesis de mareo en ancianos (24, 32).
En la mayoría de los estudios previos en clínicas de referencia sobre etiología del mareo, las causas más frecuentes son de origen vestibular, especialmente si los estudios son llevados a cabo en unidades de otorrinolaringología (19, 21, 23). La causa más frecuente en este estudio fue el vértigo posicional paroxístico benigno, como cupulolitiasis o canalitiasis, cuya prevalencia aumenta con la edad y en ancianos se relaciona con caídas, reducción de las actividades básicas cotidianas y depresión (33). El segundo lugar del hidrops endolaberíntico, fue más relacionado con enfermedad de Méniere posible, y el hallazgo de lesión vestibular como otra causa frecuente, estaría relacionado con patologías vestibulares previas con una compensación vestibular incompleta (6).
Las causas neurológicas representaron un porcentaje importante en los diagnósticos de los pacientes y dentro de esta categoría las causas relacionadas con enfermedad cerebrovascular han sido reportadas previamente tanto en clínicas especializadas como en la comunidad (20, 27). En un estudio en una clínica neurootológica se hicieron uno o más diagnósticos etiológicos específicos en 86,2% de los pacientes. La segunda causa más frecuente fue la enfermedad cerebrovascular, como insuficiencia vertebrobasilar, enfermedad cerebrovascular en territorio posterior o como vértigo aislado (20). Otras etiologías encontradas, como la enfermedad de Parkinson y las demencias subcorticales se consideran causas de alguno de los subtipos de mareo, especialmente desequilibrio o mareo presincopal (6). Las causas vestibulares centrales como tumores cerebrales, atrofia cerebelosa, migraña, esclerosis múltiple y desórdenes convulsivos no fueron tan frecuentes, y como se ha referido previamente, no constituyen una causa común de mareo como síntoma en los ancianos (1).
Respecto a las causas osteoarticulares, la espondilosis cervical ha sido informada como causal de mareo entre 0% a 66% (8), y se ha implicado como causa principal en una tercera parte de ancianos en la comunidad (27), y como causa secundaria hasta en una cuarta parte de ancianos que asisten a una clínica especializada (29).
Las causas metabólicas y endocrinas han sido consideradas frecuentemente como causa de mareo (1). En este estudio el hipotiroidismo y la diabetes fueron las patologías más frecuentes en este grupo y a diferencia de la creencia general que las dislipoproteinemias son la causa más frecuente de mareo en ancianos, a pesar de que la tercera parte la refirió como antecedente personal, sólo se asignó como causal en un paciente.
El porcentaje de causas relacionadas con órganos de los sentidos, implica que tanto visión como audición están estrechamente relacionadas con la presencia del síntoma de mareo. En estudios previos se ha identificado la hipoacusia y los problemas de visión como factores independiente relacionados con mareo (8, 34). En el presente estudio la mitad de los asistentes tenían antecedentes personales de patología visual, especialmente trastorno de refracción y cirugía de catarata y una tercera parte de patología auditiva, como trastornos cocleares u otopatías inespecíficas. Esta situación, aunada a su frecuencia como causa de síntomas de mareo, hace que los órganos de los sentidos deban ser evaluados exhaustivamente en un anciano que consulta por mareo.
Múltiples medicamentos han sido involucrados en la génesis de mareo en ancianos, entre 2% a 7% como causas principales en los servicios de urgencias (35), los mecanismos más frecuentes son a través de la hipotensión, la depresión del sistema nervioso central o la hipoglicemia (1). En este estudio las reacciones adversas medicamentosas constituyeron 2% de las causas e incluían medicamentos como anticonvulsivantes, calcioantagonistas y antipsicóticos, que se incluyen en las largas listas de medicamentos que frecuentemente originan mareo (1).
Los síntomas de mala salud mental, evidenciados como síntomas depresivos o presencia de ansiedad, han sido identificados en pacientes con mareo, ya sea relacionados en forma independiente (8, 36, 37), como comorbilidad (30), tal como fue mencionado anteriormente o como reacción psíquica ante una situación de naturaleza crónica, que no amenaza la vida pero sí interfiere considerablemente en el funcionamiento individual (2). En un estudio previo, los desórdenes psiquiátricos no pudieron ser establecidos hasta que se aplicó una entrevista psiquiátrica estructurada (19). Esto implicaría que ancianos en quienes se sospeche una causa psiquiátrica o en donde la sintomatología psiquiátrica sea manifiesta, debe considerarse una valoración a mayor profundidad.
Este estudio tiene varias limitaciones, en primer lugar, la muestra incluye los ancianos referidos a una clínica de inestabilidad, vértigo y caídas, por tanto es sesgada hacia pacientes con síntomas más severos y crónicos y los resultados no pueden ser extrapolados a la población general, en quienes la sensación de mareo es un hallazgo presente en al menos la tercera parte de los ancianos (11, 34, 36). Segundo, el incluir grupos de patologías y no enfermedades específicas, debido a que se requiere una muestra mayor para identificarlas de manera particular, limita el valor práctico del hallazgo de las asociaciones entre síntomas y enfermedades y limita su alcance pronóstico (38). De otro lado, las dificultades que se tuvieron para identificar una causa específica de mareo por parte del equipo investigador originan un sesgo de conveniencia o de interés de los diagnósticos. Previamente se había insistido en las limitaciones del enfoque actual de investigación en mareo, vértigo e inestabilidad, exclusivamente orientado hacia el diagnóstico (30). Así pues, el asumir mareo solamente como un síntoma de enfermedades puede no ser una estrategia óptima de investigación, de diagnóstico y tal vez de tratamiento en ancianos con estos síntomas. Otros enfoques basados en el impacto sobre el funcionamiento individual y la capacidad funcional se han venido investigando recientemente (39).
Este estudio tiene varias fortalezas, de un lado permite poner en perspectiva el mareo en ancianos, que frecuentemente representa un verdadero “dolor de cabeza” para el médico que lo atiende. El hallazgo de mareo en ancianos no es sinónimo de dislipoproteinemia o trastorno psiquiátrico, es importante en la vía de desmitificar que éstas sean las causas más frecuentes como suponen muchos médicos generales y aun especialistas. Otra fortaleza del estudio es la corroboración del concepto referido en la literatura que la identificación de síntomas específicos orientan hacia un grupo de patologías específicas, en este caso otros mareos y mareo presincopal hacia diagnósticos cardiovasculares y vértigo hacia diagnóstico vestibular periférico. Este hallazgo resalta la importancia tanto en la consulta como a nivel hospitalario, de un interrogatorio exhaustivo sobre qué tipo de síntoma refiere el anciano y así evitar paraclínicos innecesarios y exámenes costosos para orientar un diagnóstico de patologías. Previamente se ha insistido que el secreto para un adecuado enfoque del mareo en ancianos se basa en un adecuado interrogatorio, en la revisión de los antecedentes personales y en un examen físico que haga énfasis en la valoración neurológica y cardiovascular. (12, 20, 21, 36).
Finalmente, varios hallazgos de este estudio refuerzan el concepto del mareo (dizziness) como un síndrome geriátrico. La definición de síndrome geriátrico es usada para reunir aquellas condiciones clínicas de las personas ancianas que no llenan las características de categorías de enfermedad, y problemas como el delirium, las caídas, la fragilidad, el síncope y la incontinencia urinaria, así como el mareo como síntoma, se consideran ejemplos de síndrome geriátrico (40). Además, previamente se había insistido en que estos síndromes comparten características comunes (41). En ese sentido, varios de nuestros resultados comparten elementos de las características de los síndromes geriátricos, puesto que tiene una prevalencia elevada entre los ancianos, tiene una naturaleza multifactorial, ofrece retos a la visión tradicional de cuidado clínico e investigación, ocurren de manera episódica, son disparados por eventos agudos e interactúan múltiples y complejas vías patogénicas para llevar a una manifestación única, en este caso el mareo como síntoma en alguna de sus cuatro formas, que aumenta la vulnerabilidad de los ancianos (40). Una mayor comprensión de la interrelación multifactorial de los síndromes geriátricos llevaría a un enfoque integral, no solamente de las dimensiones médicas, sino también de las dimensiones sociales, psicológicas, medioambientales y económicas del anciano, que frecuentemente son desechadas en procura de una visión biológica, muy reduccionista, del problema de mareo en geriatría (42). Así, este enfoque como síndrome geriátrico debería permitir múltiples aproximaciones interdisciplinarias de tratamiento, que disminuya el impacto en funcionalidad, morbilidad e institucionalización temprana que conlleva el mareo crónico (4).
Conclusión
Este trabajo permitió la caracterización del mareo como síntoma en ancianos remitidos a una clínica de atención especializada. Las múltiples sensaciones, la variabilidad de frecuencia y duración, y las dificultades encontradas en la asignación causal a una patología determinada, estarían indicando la combinación en la etiopatogenia del mareo en ancianos de cambios relacionados con el envejecimiento per se, más enfermedad y la presencia de comorbilidades en los sistemas involucrados, cardiovascular, neurológico y vestibular. Esta combinación de factores de riesgo predisponentes, como se comportarían los cambios asociados al envejecimiento más la presencia de comorbilidades en múltiples sistemas, van en la vía de reforzar la hipótesis de considerar el mareo como un síndrome geriátrico, aunque no es el propósito de este estudio, consideramos que esta hipótesis podría ser comprobada a través de estudios longitudinales que examinen el impacto del mareo como síntoma en múltiples dominios del funcionamiento personal, o el análisis de consecuencias específicas como la resolución de los síntomas, la reducción de la discapacidad originada o la prevención de los pronósticos adversos mediante la intervención preventiva y terapéutica. Sólo así se podrían establecer programas de atención interdisciplinaria a un síntoma que ofrece grandes dificultades al momento de enfocarlo en la consulta diaria.
Agradecimientos
Este trabajo es un proyecto de la línea de investigación en inestabilidad, vértigo y caídas del Grupo de Investigaciones en Gerontología y Geriatría de la Universidad de Caldas, que es patrocinada por la Vicerrectoría de Investigaciones y Posgrados de dicha universidad.
Referencias
1. Sloane PD, Coeytaux RR, Beck RS, Dallara J. Dizziness: state of the science. Ann Intern Med 2001; 134: 823–32. [ Links ]
2. Sixt E, Landahl S. Postural disturbances in a 75-year-old population. Prevalence and functional consequences. Age Ageing 1987; 16:/393-8. [ Links ]
3. Bird JC, Beynon GJ. An analysis of referral patterns for dizziness in the primary care setting. B J Gen Pract 1998; 48: 1828–32. [ Links ]
4. Tinetti ME, Williams CS, Gill TM. Health, functional and psychological outcomes among older persons with chronic dizziness. J Am Geriatr Soc 2000; 48: 417– 21. [ Links ]
5. Sloane P. Evaluation and management of dizziness in the older patient. Clin in Geriatr Med 1996; 12: 785-801. [ Links ]
6. Lawson J, Bamiou DE. Dizziness in the older person. Rev in Clin Gerontol 2005; 15: 187–206. [ Links ]
7. Drachman D, Hart C. An approach to the dizzy patient. Neurology 1972; 22: 323-34. [ Links ]
8. Tinneti M, Williams C, Gill TM. Dizziness among older adults: a possible geriatric syndrome. Ann Int Med 2000; 132: 337-44. [ Links ]
9. Kao AC, Nanda A, Williams CS. Tinetti ME. Validation of dizziness as a possible geriatric syndrome. J Am Geriatr Soc 2001; 49: 72-5. [ Links ]
10. Curcio CL. Clínica de inestabilidad, vértigo y caídas en ancianos. Rev Asoc Col Gerontol Geriatr. 2000; 14: 133-4. [ Links ]
11. Colledge N, Wilson J, Macintyre C, MacLennan W. The prevalence and characteristics of dizziness in an elderly community. Age Aging 1994; 23: 117-20. [ Links ]
12. Davis L. Dizziness in elderly men. J Am Geriatr Soc 1994; 42: 1184-8. [ Links ]
13. Baztán JJ, Pérez del Molino J, Alarcón T, San Cristobal E, Izquierdo G, Manzarbeitia J. Índice de Barthel: instrumento válido para la valoración funcional de pacientes con enfermedad cerebro vascular. Rev Esp Geriatr Gerontol 1993; 28: 32- 40. [ Links ]
14. Curcio CL, Gómez JF, Galeano IC. Validez y reproducibilidad de las medidas basadas en la ejecución. Rev Esp de Geriatr Gerontol 2000; 35: 82-8. [ Links ]
15. Gómez JF, Curcio CL, Marín PP. Valoración geriátrica: medidas basadas en la ejecución. Boletín Escuela de Medicina, Pontificia Universidad Católica de Chile. 2000; 29: 24-31. [ Links ]
16. López JH, Cano CA, Gómez JF. Geriatría: Fundamentos de Medicina. 1a ed. Medellín: Corporación para Investigaciones Biológicas; 2006.p.660. [ Links ]
17. Crum RM, Anthony JC, Bassett SS, Folstein MF. Population-based norms for the mini-mental state examination by age and education level. JAMA 1993; 269: 2386-91. [ Links ]
18. The Consensus Committee of the American Autonomic Society and the American Academy of Neurology. Consensus statement on the definition of orthostatic hypotension, pure autonomic failure and multiple system atrophy. Neurology 1996; 46: 1470. [ Links ]
19. Kroenke K, Lucas CA, Rosenberg ML, Scherokman B, Herbers JE Jr, Wehrle PA, et al. Causes of persistent dizziness. A prospective study of 100 patients in ambulatory care. Ann Intern Med 1992; 117: 898 –904. [ Links ]
20. Sloane PD, Baloh RW. Persistent dizziness in geriatric patients. J Am Geriatr Soc 1989; 37: 1031–8. [ Links ]
21. Bath A. Experience from a multidisciplinary “dizzy” clinic. Am J Otol 2000; 21: 92-7. [ Links ]
22. Simoceli L, Saraiva RM, Bottino MA, Ferreira R. Perfil diagnóstico do idoso portador de desequilíbrio corporal: resultados preliminares. Rev Bras Otorrinolaringol 2003; 69: 772-7. [ Links ]
23. Katsarkas A. Dizziness in aging: a retrospective study of 1194 cases. Otolaryngol Head Neck Surg 1994; 110: 296-301. [ Links ]
24. Lawson J, Fitzgerald J, Birchall J, Aldren CP, Kenny RA. Diagnosis of geriatric patients with severe dizziness. J Am Geriatr Soc 1999; 47: 12-7. [ Links ]
25. Blakley BW, Gobel J. The meaning of the word “vertigo”. Otolaryngol Head Neck Surg 2001; 125: 147-50. [ Links ]
26. Jönsson R, Sixt E, Landahl S, Rosenhall U. Prevalence of dizziness and vertigo in an urban elderly population. J Vestib Res 2004; 14: 47-52. [ Links ]
27. Colledge NR, Barr-Hamilton RM. Evaluation of investigations to diagnose the causes of dizziness in elderly people. BMJ 1996; 313: 788-92. [ Links ]
28. Drachman DA. A 69 year old man with chronic dizziness. JAMA 1998; 280: 2111-18. [ Links ]
29. Abdul-Baqi KJ. Mohammed FI, Shubair KS, Sarhan YS, Tawalbeh MI. Evaluation of dizziness at Jordan University Hospital. Saudi Med J 2004; 25: 625-31. [ Links ]
30. Sloane PD, Dallara J. Clinical research and geriatric research: the blind men and the elephant. J Am Geriatr Soc 1999; 47: 113-4. [ Links ]
31. Lawson J, Johnson I. Benign paroxysmal positional vertigo: clinical characteristics of dizzy patients referred to a Falls and Syncope Unit. QJM 2005; 98: 357–64. [ Links ]
32. Tilvis RJ, Hakula SM, Valvanne J, Erkinjuntti T. Postural hypotension and dizziness in a general aged population: a four-year-follow-up of the Helsinki Aging Study. J Am Geriatr Soc 1996; 44: 809-14. [ Links ]
33. Oghalai J, Manolidis S. Unrecognized benign paroxysmal positional vertigo in elderly patients. Otolaryngol Head Neck Surg 2000; 122: 630-36. [ Links ]
34. Boult C, Murphy J, Sloane P, Mor, V, Drone C. The relation of dizziness to functional decline. J Am Geriatr Soc 1991; 39: 858-61. [ Links ]
35. Herr RD, Zun L, Mathews JJ. A directed approach to the dizzy patient. Ann Emerg Med 1989; 18: 664-72. [ Links ]
36. Sloane P, Blazer D, George LK. Dizziness in a community elderly population. J Am Geriatr Soc 1989; 37: 101-08. [ Links ]
37. Bailey KE, Sloane PD, Mitchell M, Preisser J. Which primary care patients with dizziness will develop persistent impairment?. Arch Fam Med 1993; 2: 847–52. [ Links ]
38. Kroenke K. Studying symptoms: sampling and measurement issues. Ann Intern Med 2001; 134: 844-53. [ Links ]
39. Nazareth I, Landau S, Yardley L, Luxon L. Patterns of presentations of dizziness in primary care-a cross-sectional cluster analysis study. J Psychosom Res 2006; 60: 395-401. [ Links ]
40. Inouye SK, Studenski S, Tinetti ME, Kuchel GA. Geriatric syndromes. Clinical, research and policy implications of a core geriatric concept. J Am Geriatr Soc 2007; 55: 780-91. [ Links ]
41. Tinetti ME, Inouye SK, Gill TM, Doucette JT. Shared risk factors for falls, incontinence, and functional dependence. Unifying the approach to geriatric syndromes. JAMA 1995; 273: 1348-53. [ Links ]
42. Hazzard WR. Scientific progress in geriatric syndromes: earning an “A” on the 2007 Report Card on Academic Geriatrics. J Am Geriatr Soc 2007; 55: 794-6. [ Links ]














