Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Medica Colombiana
Print version ISSN 0120-2448
Acta Med Colomb vol.34 no.1 Bogotá Jan./Mar. 2009
Presentación de caso clínico y revisión de la literatura
Presentation of a case and review the literature
(1) Cardiólogo, Director del Departamento de Medicina Interna. Pontificia Universidad Javeriana, Hospital San Ignacio, Bogotá, D.C., Colombia.
(2) Cardiólogo Hemodinamista. Pontificia Universidad Javeriana, Hospital San Ignacio, Bogotá, D.C., Colombia.
(3) Fellow Cardiología. Pontificia Universidad Javeriana, Hospital San Ignacio, Bogotá, D.C., Colombia.
(4) Residentes de Medicina Interna. Pontificia Universidad Javeriana, Hospital San Ignacio, Bogotá, D.C., Colombia.
(5) Residente de Anestesiología. Pontificia Universidad Javeriana, Hospital San Ignacio, Bogotá, D.C., Colombia.
(6) Fellow Cirugía Cardiovascular. Pontificia Universidad Javeriana, Hospital San Ignacio, Bogotá, D.C., Colombia.
Correspondencia: Cra 7 No 40-62. Bogotá D.C. Colombia. Unidad de Cardiología. E-mail: ricardob@javeriana.edu.co
Recibido: 5/II/09 Aceptado: 11/III/09
Resumen
La enfermedad aneurismática coronaria o ectasias y dilataciones de segmentos coronarios, son hallazgos típicamente incidentales en los estudios angiográficos. Aunque no está claramente establecida la etiología, muchas series describen como factor más común la aterosclerosis coronaria, pero también un desorden congénito, secundario a inflamación o enfermedad del tejido conectivo. Es bien estudiada su asociación con enfermedad de Kawasaki. Se revisa el caso de un paciente con síndrome coronario agudo (SCA) y dilataciones aneurismáticas en arterias coronarias, su enfoque diagnóstico y terapéutico.
Palabras claves: ateroesclerosis, aneurismas coronarios, síndrome coronario agudo, ectasia coronaria.
Abstract
Coronary artery aneurysms or ectasias are dilatations of arterial segments, which are typically incidentally identified at angiography. Although the etiology isn´t clearly established, several large clinical series described that the most common etiologic factor for coronary aneurysms is atherosclerotic coronary artery disease, but they can also be congenital or secondary to inflammatory or connective tissue disorders. A well-known association with Kawasaki disease is also studied. We review the case of a patient with acute coronary syndrome (ACS) and aneurysms dilations in coronary arteries, its diagnosis and therapeutic approach.
Keywords: atherosclerosis, coronary aneurysms, acute coronary syndrome, coronary ectasia.
Descripción del caso
Paciente masculino de 60 años de edad quien ingresa con cuadro de una hora de evolución consistente en dolor torácico de características típicas, asociado a síntomas disautonómicos y de inicio en reposo.
Antecedentes de importancia: hipertensión arterial aproximadamente 20 años (sin estudios previos), en manejo con enalapril 20 mg cada 12 horas, obesidad grado I, sin otros antecedentes relevantes. Previamente en Clase Funcional I, sin angina, sin disnea paroxística nocturna ni edemas en miembros inferiores o claudicación. Al examen físico de ingreso como datos positivos: tensión arterial 140/80 mmHg, frecuencia cardiaca 80 lat/min, frecuencia respiratoria 20 resp/min, peso 89.2 kg, talla: 170 cm, IMC: 30,8. Sin soplos carotídeos, sin ingurgitación yugular, auscultación cardiopulmonar sin presencia de sobreagregados, sin soplos, sin frote o presencia de S3, sin edemas en extremidades inferiores, pulsos periféricos simétricos. Se considera cuadro altamente sugestivo de síndrome coronario agudo, se inicia estudio y manejo, encontrando EKG en ritmo sinusal, necrosis antigua en la pared inferior, sin cambios en el segmento ST u onda T y con elevación de biomarcadores de necrosis miocárdica (troponina T elevada), se hace diagnóstico de infarto agudo de miocardio sin elevación del segmento ST (IAMSSST) con puntaje TIMI (thrombolysis in myocardial infarction) 1 (1), se inicia manejo antiisquémico y antitrombótico, traslado a unidad de cuidado intensivo donde evoluciona de forma satisfactoria y posteriormente es remitido a la sala general. Dentro de su estratificación de riesgo y estudios intrahospitalarios se realiza ecocardiograma transtorácico que muestra: acinesia de los cuatro segmentos apicales, séptum anterior mesial y basal, hipocinesia moderada del resto de segmentos y fracción de eyección (FE) de 25%. Con estos hallazgos es llevado a estudio angiográfico (Figuras 1,2 y 3): arterias coronarias epicárdicas aneurismáticas, con flujo lento sin obstrucciones angiográficas significativas. Se considera continuar manejo completo con betabloqueadores, inhibidores ECA, bloqueador del receptor de aldosterona y antiagregación (ASA) más anticoagulación crónica con warfarina. Continúa manejo ambulatorio y rehabilitación cardiaca.
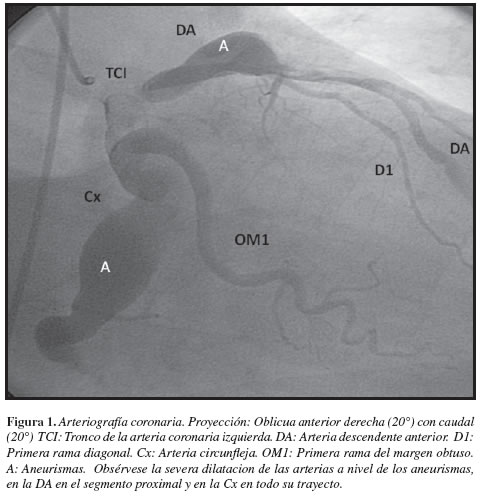
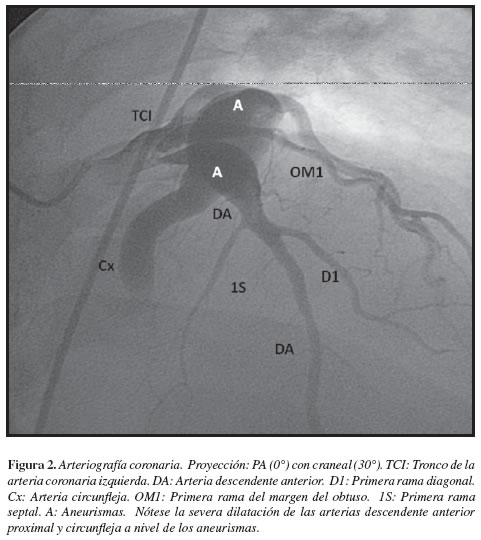
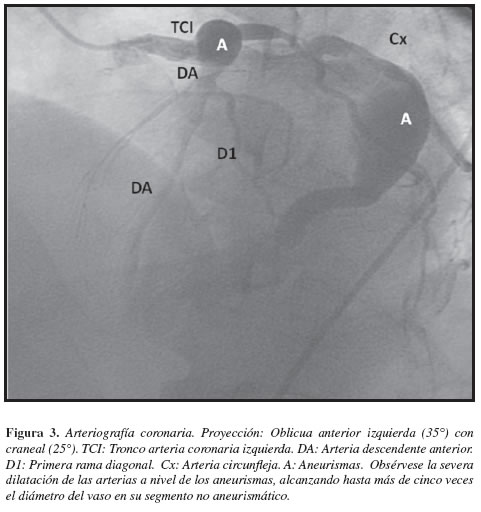
Revisión
La enfermedad aneurismática coronaria (EAC) se define como la presencia de dilataciones localizadas o difusas del lumen coronario y que excede en 1,5 veces el diámetro de las arterias adyacentes (2, 4, 14, 15), es una patología de prevalencia baja con índices de 0.2% a 10% en diferentes series de estudios angiográficos (2-9, 11-14) y observada con mayor frecuencia en hombres (7).
Las primeras referencias acerca de la enfermedad son atribuidas a Morgagni en estudios anatomopatológicos de 1761 (17) y posteriormente por Bougon en 1812 (15), desde entonces se han realizado múltiples avances sobre la fisiopatología de las dilataciones a nivel coronario, sin embargo el mecanismo no ha sido dilucidado por completo (2, 4, 6, 9, 12, 13).
Por las grandes similitudes histopatológicas con la ateroesclerosis se considera una variedad de la enfermedad arterial coronaria aterosclerótica (2, 15), en la cual hay degradación del colágeno y de las fibras de elastina con disrupción de la lámina elástica interna y externa (2).
Otra hipótesis menciona la disfunción de la pared endotelial secundaria a pérdida de sus componentes musculoelásticos y depósitos de células grasas; se postula también que la EAC es el resultado de la remodelación arterial en respuesta al crecimiento de la placa local (2); otra hipótesis menciona la sobreexpresión del sistema de las metaloproteinasas (2, 3) las cuales producen proteólisis de las proteínas de la matriz extracelular que conduce a la remodelación arterial, y factores que permiten esta sobreexpresión: lipoproteínas, proteína C reactiva (PCR), factor de crecimiento del endotelio vascular, leucotrienos, sistema renina angiotensina, homocisteína y oxído nítrico. Los pacientes con EAC tienen altos niveles de IL-6 lo cual podría orientar hacia un proceso inflamatorio dentro de su fisiopatología (7, 18).
La principal causa de EAC en el mundo occidental es la ateroesclerosis, (5, 11, 13), mientras que en países orientales la enfermedad de Kawasaki ocupa el primer lugar (5), adicionalmente puede hacer parte de múltiples entidades (Tabla 1).

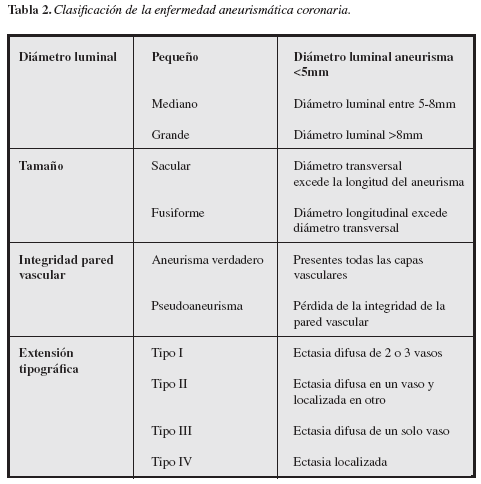
Clasificación
La clasificación de la enfermedad aneurismática se puede realizar teniendo en cuenta varias características de la lesión, según el diámetro de la luz, la forma y localización de la dilatación (Tabla 2).
Manifestaciones clínicas
La presentación clínica de la enfermedad aneurismática comprende desde la ausencia completa de síntomas, hasta el síndrome coronario agudo, incluyendo presentaciones atípicas de dolor torácico; esta variedad de manifestaciones clínicas depende de la extensión y severidad de la enfermedad (2), además la ectasia coronaria predispone en mayor grado al espasmo, isquemia inducida por el ejercicio, trombosis, disección o ruptura (3, 6, 9).
Diagnóstico
Comúnmente la EAC es un hallazgo incidental de la angiografía coronaria (6); sin embargo, es considerado el estándar de oro para el diagnóstico (2); se ha demostrado en diferentes series que la arteria más afectada en la EAC es la coronaria derecha y en menor grado la coronaria izquierda (7, 14); el ultrasonido intravascular es otra técnica que al igual que la angiografía tiene alta sensibilidad para el diagnóstico, sin embargo son técnicas diagnósticas invasivas. Dentro de las modalidades no invasivas se encuentran la tomografía, la resonancia magnética (RMN) y el ecocardiograma transtorácico.
Tratamiento
El ímpetu para manejar esta entidad se centra en las complicaciones asociadas con estas lesiones; las más comunes incluyen angina, infarto de miocardio y muerte súbita. Otros eventos adversos incluyen trombosis, tromboembolismo, formación de fístula arteriovenosa, vasoespasmo y ruptura (20). Estas complicaciones que en parte pueden ser asociadas al flujo turbulento en los aneurismas, también pueden tener relación con enfermedad ateroesclerosa subyacente.
Se ha postulado que estos pacientes con angina experimentan un empeoramiento paradójico de la isquemia, después del uso de nitratos, probablemente por mecanismo de robo coronario en la entidad descrita como “coronariopatía dilatada” (19). El uso de medicamentos que disminuyen la agregación plaquetaria como aspirina y/o clopidogrel (4, 15) se basa en las recomendaciones descritas para su utilización (después de síndrome coronario agudo, intervencionismo, prevención primaria o secundaria). Sin embargo, cuando el diagnóstico es incidental (angiografía previa a intervención cardiaca), con un curso asintomático de la enfermedad, se recomienda antiagregación simple (con aspirina o en caso de alergia, con clopidogrel) (14, 15).
Por otro lado, la presencia de aneurismosis coronaria sintomática (angina inestable o infarto de miocardio), recomienda el uso terapia dual con aspirina más clopidogrel por el tiempo recomendado para cada guía (un año posintervencionismo con stent) (21); sin embargo, la asociación con anticoagulación se basa en reportes de casos o análisis de subgrupos, y no hay estudios que avalen su uso (14, 15, 20). A manera de recomendación de expertos, se considera que la terapia dual está indicada durante el tiempo que tiene aval en los estudios, es decir, un año possíndrome coronario agudo sin elevación del ST y un año después de intervención percutánea con stent. El uso de warfarina como terapia triple se reserva para los casos donde hay bajo riesgo hemorrágico, continuando después de suspender el clopidogrel, con ASA más warfarina por tiempo no definido (21)
En los casos posinfarto con elevación del ST trombolizados y que no son intervenidos con stent, se recomienda terapia dual por 15 días y posteriormente aspirina más warfarina indefinido (21). Como se dijo anteriormente, estas recomendaciones se deben individualizar a cada paciente. El asociar al manejo, betabloqueadores y/o anticálcicos(4) que disminuyan velocidad del flujo arterial, es individual para cada caso y sobre esto no hay una recomendación específica que avale o contraindique su uso. En estatinas, que proporcionan estabilidad de la placa ateroesclerótica, nuevamente se reserva para cada caso según la indicación.
Para pacientes con lesiones obstructivas coexistentes y síntomas o signos de isquemia significativa a pesar de la terapia médica, la revascularización coronaria percutánea o quirúrgica puede, de manera segura y efectiva, restaurar la perfusión miocárdica normal (7); además se puede considerar también la ligadura o resección quirúrgica y así prevenir complicaciones (18).
Pronóstico
El pronóstico de la EAC depende tanto del tamaño del aneurisma como de la presencia de enfermedad obstructiva coexistente (16).
La tasa de mortalidad de pacientes con EAC que recibieron tratamiento médico fue del 13% a los 3 años. (15)
Referencias
1. Antman EM, Cohen M, Bernink PJ, McCabe CH, Horacek T, Papuchis G, et al. The TIMI risk score for unstable angina/non-ST elevation MI: A method for prognostication and therapeutic decision making. JAMA 2000; 284: 835-42. [ Links ]
2. Antoniadis AP, Chatzizisis YS, Giannoglou GD. Pathogenetic mechanisms of coronary ectasia. Int J Cardiol 2008; 130: 335-43. [ Links ]
3. Li JJ, Li Z, Li J. Is any link between inflammation and coronary artery ectasia?. Med Hypotheses 2007; 69: 678-83. [ Links ]
4. Manginas A, Cokkinos DV. Coronary artery ectasias: imaging, functional assessment and clinical implications. Eur Heart J 2006; 27: 1026–31. [ Links ]
5. Plehn G, van Bracht M, Zuehlke C, Schrage MO, Wickenbrock I, Perings C, et al. From atherosclerotic Coronary ectasia to aneurysm: a case report and literature review. Int J Cardiovasc Imaging 2006; 22: 311-6. [ Links ]
6. Leschka S, Stolzmann P, Scheffel H, Wildermuth S, Plass A, Genoni M, et al. Prevalence and morphology of coronary artery ectasia with dual-source CT coronary angiography. Eur Radiol 2008; 18: 2776-84. [ Links ]
7. Valente S, Lazzeri C, Giglioli C, Sani F, Romano SM, Margheri M, et al. Clinical expression of coronary artery ectasia. J Cardiovasc Med 2007; 8: 815–20. [ Links ]
8. Ling JC, Freeman AF, Gharib AM, Arai AE, Lederman RJ, Rosing DR, et al. Coronary artery aneurysms in patients with hyper IgE recurrent infection syndrome. Clin Immunol 2007; 122: 255–8. [ Links ]
9. Kosar F, Sincer I, Aksoy Y, Ozerol l. Elevated plasma homocysteine levels in patients with isolated coronary artery ectasia. Coron Artery Dis 2006, 17: 23– 7. [ Links ]
10. Kosar F, Acikgoz N, Sahin I, Topal E, Aksoy Y, Cehreli S. Effect of ectasia size or the ectasia ratio on the thrombosis in myocardial infarction frame count in patients with isolated coronary artery ectasia. Heart Vessels 2005; 20: 199–202. [ Links ]
11. Saotome M, Satoh H, Uehara A, Katoh H, Terada H, Hayashi H. Coronary Ectasia with Slow Flow Related to Apical Hypertrophic Cardiomyopathy. Angiology 2005; 56: 103-6. [ Links ]
12. Su HM, Voon WC, Hsieh CC, Chiu CC, Lin TH, Lai WT, et al. Coronary artery Aneurysm in a young patient with acute myocardial infarction: A case report. Kaohsiung J Med Sci 2004; 20: 399-403. [ Links ]
13. Swanton RH, Thomas ML, Coltart DJ, Jenkins BS, Webb-Peploe MM, Williams BT. Coronary artery ectasia-a variant of occlusive coronary arteriosclerosis. Br Heart J 1978; 40: 393-400. [ Links ]
14. Bermúdez EP, Palop RL, Martínez IL, Sánchez RC, Sáez PC, Carreras RR, et al. Ectasia coronaria: prevalencia, características clínicas y angiográficas. Rev Esp Cardiol 2003; 56: 473-9. [ Links ]
15. Nagata K, Kawasaki T, Okamoto A, Okano A, Yoneyama S, Ito K, et al. Effectiveness of an Antiplatelet Agent for Coronary Artery Ectasia Associated with Silent Myocardial Ischemia. Jpn Heart J 2001; 42: 249-54. [ Links ]
16. Maehara A, Mintz GS, Ahmed JM, Fuchs S, Castagna MT, Pichard AD, Satler, et al. An Intravascular Ultrasound Classification of Angiographic Coronary Artery Aneurysms. Am J Cardiol 2001; 88: 365-70. [ Links ]
17. Satran A, Bart BA, Henry CR, Murad MB, Talukdar S, Satran D, et al. Increased Prevalence of Coronary Artery Aneurysms Among Cocaine Users. Circulation 2005; 111: 2424-9. [ Links ]
18. Adiloglu AK, Can R, Nazli C, Ocal A, Ergene O, Tinaz G, et al. Ectasia and Severe Atherosclerosis. Relationships with Chlamydia pneumoniae, Helicobacter pylori, and Inflammatory Markers. Tex Heart Inst J 2005; 32: 21-5. [ Links ]
19. Krüger D, Stierle U, Herrmann G, Simon R, Sheikhzadeh A, et al. Exercise-induced myocardial ischemia in isolated coronary artery ectasias and aneurysms (“dilated coronaropathy”). J Am Coll Cardiol. 1999; 34: 1461-70. [ Links ]
20. Cohen Paul, O'Gara Patrick. Coronary Artery Aneurysms. Cardiol Rev 2008; 16: 301-4. [ Links ]
21. Hermosillo AJ, Spinler SA. Aspirin, clopidogrel, and warfarin: Is the combination appropriate and Effective or Innapropriate and Too Dangerous?. Ann Pharmacother, 2008; 42: 790-805. [ Links ]














