Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Medica Colombiana
Print version ISSN 0120-2448
Acta Med Colomb vol.39 no.1 Bogotá Jan./Mar. 2014
Revisión
Hipertensión arterial resistenteEstrategias de tratamiento y papel de la terapia de denervación simpática renal
Resistant hypertension Treatment strategies and role of renal sympathetic denervation therapy
Edison Muñoz1, Edwin Arévalo1, Juan Manual Senior2, Andrés Fernández3, Arturo Rodríguez4 • Medellín (Colombia)
1 Especialistas en Medicina Interna y Residentes de Cardiología Clínica Universidad de Antioquia; Medellín (Colombia).
2 Especialista en Medicina Interna, Cardiología y Cardiología Intervencionista. Coordinador Posgrado Cardiología Clínica e Intervencionista, Universidad de Antioquia; Medellín (Colombia).
3 Especialista en Medicina Interna, Cardiología y Cardiología Intervencionista. Cardiólogo Intervencionista, Hospital Universitario San Vicente de Paúl; Medellín (Colombia).
4 Especialista en Medicina Interna, Cardiología y Cardiología Intervencionista. Cardiólogo Intervencionista, Hospital Universitario San Vicente de Paúl. Medellín (Colombia).
Correspondencia. Dr. Juan Manuel Senior Sánchez. Medellín (Colombia).
E-mail: mmbt@une.net.co
Recibido: 23/X/2013 Aceptado: 28/II/2014
Resumen
Introducción: la hipertensión arterial (HTA) es una de las enfermedades crónicas de mayor prevalencia en el mundo, es así como se estima que afecta a 77.9 millones de americanos mayores de 20 años, de los cuales 78% eran conscientes de su diagnóstico, 68% usaron medicación antihipertensiva, pero tan solo 64% de los pacientes tratados estaban controlados.
Métodos: se realizó una búsqueda sistemática de la literatura científica en las bases de datos PUBMED, SCIELO y EMBASE, de artículos primarios y secundarios con una estrategia definida, limitados a idioma español e inglés, utilizando diversas combinaciones de términos libres y tipo Mesh que incluyeron: hipertensión arterial resistente, hipertensión arterial secundaria, pseudorresistencia y denervación simpática renal
Resultados: la HTA resistente se define como aquella que permanece fuera de metas, >140/90 mmHg en población general, luego del uso de tres agentes antihipertensivos de diferentes clases, en dosis óptimas y donde uno de ellos es un diurético. También se incluyen pacientes que a pesar de estar controlados, requieren del uso de cuatro medicamentos o más. La tasa de HTA resistente se ha incrementado en los últimos años, de la mano de la obesidad y la diabetes. El fenómeno está relacionado con causas secundarias, pseudorresistencia e hiperactividad simpática. La búsqueda y control de estos factores en conjunto con la optimización del manejo médico, constituyen el pilar fundamental del tratamiento. En pacientes que no se controlan adecuadamente a pesar de estas medidas, la terapia de denervación simpática renal se convierte en un arma terapéutica efectiva.
Conclusión: la prevalencia de la HTA resistente ha aumentado en forma significativa en la última década. El manejo médico óptimo y la consideración de la terapia de denervación simpática renal se convierte en la piedra angular del tratamiento. (Acta Med Colomb 2014; 39: 57-63).
Palabras clave: hipertensión arterial resistente, pseudorresistencia, terapia de denervación renal.
Abstract
Introduction: hypertension ( HT) is one of the most prevalent chronic diseases in the world, and affects an estimated 77.9 million Americans over 20 years old, of which 78% were aware of their diagnosis, 68 % used antihypertensive medication , but only 64% of the treated patients were controlled.
Methods: a systematic search of the scientific literature on the basis of PUBMED , SCIELO and EMBASE data of primary and secondary items with a defined strategy limited to Spanish and English was performed using various combinations of free terms and Mesh type that included: resistant hypertension, secondary high blood pressure, pseudo-resistance and renal sympathetic denervation.
Results: resistant hypertension is defined as that which remains outside goals, > 140/90 mmHg in the general population after the use of three antihypertensive agents of different classes at optimal doses being one of them a diuretic. Patients who despite being controlled required the use of four or more drugs were also included. The rate of resistant hypertension has increased in recent years along with obesity and diabetes. The phenomenon is related to secondary causes, pseudo-resistance and sympathetic hyperactivity. Search and control of these factors together with the optimization of medical management are the mainstay of treatment. In patients not adequately controlled despite these measures, the renal sympathetic denervation therapy becomes an effective therapeutic tool.
Conclusion: the prevalence of resistant hypertension has increased significantly in the last decade. Optimal medical management and consideration of renal sympathetic denervation therapy becomes the mainstay of treatment. (Acta Med Colomb 2014; 39: 57-63).
Keywords: resistant hypertension, pseudo-resistance, renal denervation therapy.
Introducción
La hipertensión arterial (HTA) es una de las enfermedadescrónicas de mayor prevalencia en el mundo, es así como se estima que afecta a 77.9 millones de americanos mayores de 20 años, de los cuales 78% eran conscientes de su diagnóstico, 68% usaron medicación antihipertensiva, pero tan sólo el 64% de los pacientes tratados estaban controlados (1, 2). Ésto sucede a pesar de múltiples estrategias de tratamiento, como utilización de combinación de medicamentosy adherencia a los cambios en el estilo de vida (3), de ahí, la importancia de encontrar nuevas estrategias terapéuticas que permitan lograr llegar a las metas en el manejo actual del paciente hipertenso.
Dentro de las causas de falta de control se encuentran la pobre adherencia al tratamiento, inadecuadas formulacionespor el médico, interacciones y causas secundarias, utilizaciónde medicamentos que interfieren con la presión arterial, además de limitaciones propias de las terapias existentes entre las cuales se encuentran los costos, efectos adversos opolifarmacia, lo que lleva a la necesidad de nuevas medidas de tratamiento (4).
El desarrollo de clínicas o consultas especializadas en hipertensión arterial, que utilicen estrategias validadas para mejorar la detección y el control de los pacientes que padecen la enfermedad, se convierte en una estrategia importantede salud pública. La utilización de algoritmos de diagnósticoy tratamiento permite racionalizar los recursos, utilizar los medicamentos con mejor perfil, combinaciones con efecto sinérgico y descartar las causas más comunes de pseudorresistencia y de hipertensión secundaria (2). En este punto podremos determinar con precisión un grupo de pacientes definidos como verdaderos hipertensos resistentes, quienes se benefician de otro tipo de estrategias, entre las cuales se encuentra la terapia de denervación simpática renal (DSR).
Hipertensión arterial y su impacto global
La HTA se define en forma arbitraria como aquellas cifras de presión arterial sistólica (PAS) mayor o igual a 140 mmHg, o de presión arterial diastólica (PAD) mayor o igual a 90 mmHg, basados en el promedio de dos o más tomas adecuadas de presión arterial en dos o más visitas (5). Su importancia radica en la relación directa con el aumento de la presencia de enfermedad cerebrovascular, enfermedad coronaria, falla cardiaca y de enfermedad renal (6). Así mismo, la HTA ha sido identificada como factor de riesgo de mortalidad y la tercera causa de discapacidad ajustada a los años de vida (7).
Datos de Kearney y colaboradores indican que más de uncuarto de la población adulta del mundo tenía hipertensión para el año 2000, y se espera que incremente a 29% para el año 2025. En el mismo estudio se encontró que hay una particular elevación de la prevalencia en América Latina y el Caribe, con tasas de HTA de 40.7% en hombres y 34.8% en mujeres (7). En Colombia, el estudio nacional de factoresde riesgo de enfermedades crónicas -ENFREC II- realizado en 1999, arrojó una prevalencia de HTA de 12.3% (8); el estudio CARMELA realizado en siete ciudades latinoamericanas, incluida Bogotá, estima una prevalencia de 16.3% enel grupo total y de 13.4% para Colombia (9); 76.7% de los pacientes utilizan medidas no farmacológicas, 55% reciben tratamiento con medicación antihipertensiva y de éstos tan sólo 30.6% están controlados.
La HTA está involucrada en 35% de todos los eventos cardiovasculares ateroescleróticos, y en 49% de todoslos casos de falla cardiaca (10), e incrementa el riesgo de eventos cerebrovasculares (11). Además, van den Hoogen y colaboradores, encontraron que el riesgo se duplicaba por cada aumento de 10 mmHg de la presión arterial media (12).Por otro lado, después de la diabetes, la HTA es la causa másimportante de enfermedad renal crónica, en pacientes con necesidad de terapia de reemplazo renal (13).
Hipertensión resistente
La HTA resistente se define como aquella que permanece fuera de metas (>140/90 mmHg en población general), luego del uso de tres agentes antihipertensivos de diferentesclases, en dosis óptimas y donde uno de ellos es un diurético.También se incluyen pacientes que a pesar de estar controlados, requieren del uso de cuatro medicamentos o más. La importancia de este grupo de pacientes, se debe a que son candidatos a búsqueda de causas potencialmente reversibles(HTA secundaria), o que se benefician de opciones diagnósticas y terapéuticas especiales (14,15).
El número de pacientes con HTA resistente es variable según la cohorte evaluada, pero en general se considera que varía entre 20 y 30% de los pacientes (16). Según datos del National Health and Nutrition Examination Survey (NHANES), 12.8% de los adultos de Estado Unidos, cumplen concriterios estrictos de HTA resistente al evaluarse los años entre 2003 y 2008 (2). Se calcula además, que entre los americanos que toman tres medicaciones antihipertensivas, la tasa de HTA no controlada pasó de 15.9% entre 1988 y 1994 a 28% entre 2005 y 2008, lo cual va de la mano con el aumento de la prevalencia de obesidad y diabetes (2).En los pacientes con diabetes y enfermedad renal, en quienes la meta de presión arterial es más baja (<130/80 mmHg) sólo 25% según el NHANES logran metas de presión arterial en los diabéticos y 37% de los pacientes con enfermedad renal (14).
Causas de pseudorresistenciae hipertensión secundaria
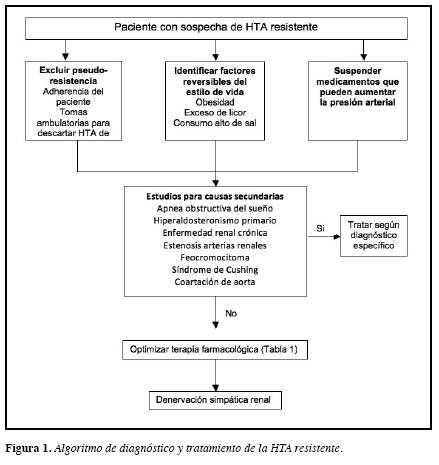
Se describen como causas del mal control de la presiónarterial, algunos factores del estilo de vida como la presenciade obesidad, exceso en la ingesta de sal o consumo de alcoholmayor a tres tragos al día (14, 17); también el consumo de algunos medicamentos, que incluso se ha considerado comola causa más frecuente de HTA secundaria, por lo que siempre debería indagarse por ellos en el interrogatorio. Dentro de los medicamentos relacionados con HTA se encuentran los antiinflamatorios no esteroideos (AINE), anticonceptivosorales, simpaticomiméticos, drogas ilícitas, esteroides, mineralocorticoides, ciclosporina, tacrolimus, eritropoyetina, suplementos herbales, antidepresivos tricíclicos y agentes antineoplásicos como los anti-VGF, entre otros (17, 18). En el diagnóstico diferencial de HTA secundaria y resistente, sedeben incluir además, causas conocidas como pseudorresistentes, entre las que se incluyen la mala toma de la presión arterial, la pobre adherencia a la terapia, la pseudohipertensión o la hipertensión de bata blanca (14, 18).
Dentro del estudio de los pacientes con posible hipertensión arterial resistente debe establecerse un algoritmo diagnóstico, de acuerdo con la orientación clínica, con el objetivo de descartar causas relativamente frecuentes de hipertensión secundaria; es importante que la clínica oriente la pesquisa de estas causas, puesto que tiene poca justificación la realización de una batería de paraclínicos en forma indiscriminada, pues su rendimiento diagnóstico es bajo. Dentro de las causas más frecuentes se incluyen laapnea obstructiva del sueño, la enfermedad renal crónica, la estenosis de las arterias renales y el hiperaldosteronismo primario (14, 17, 18). Otras causas menos frecuentes son el feocromocitoma, la enfermedad de Cushing, el hiperparatiroidismo, la coartación de aorta y los tumores intracraneanos,entre otros (14, 18).
Enfoque diagnóstico de hipertensiónresistente
El enfoque de diagnóstico y de tratamiento de la HTAresistente hace énfasis en la identificación y realización de pruebas de laboratorio e imágenes específicas para cada una de las causas secundarias de HTA mencionadas (Figura 1) (18), por lo que el paciente debe ser direccionado a un especialista con experiencia en el estudio y manejo de HTA secundaria (14).
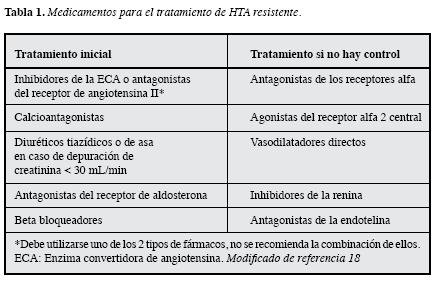
Una vez se han descartado las causas secundarias de HTA (incluyendo los medicamentos y factores del estilo de vida), la optimización de la farmacoterapia hace parte del tratamiento estándar de la HTA resistente, antes de considerar otras alternativas terapéuticas. Dentro de la optimización del tratamiento farmacológico se incluye la terapia diuréticaa dosis adecuadas, utilización de medicamentos de larga acción, dosis nocturnas de medicamentos, especialmente enquienes pierden el ritmo circadiano de las cifras de presión arterial ("non dipper"), incluir un medicamento antagonistadel receptor de mineralocorticoides, espironolactona por ejemplo, combinar fármacos con diferentes mecanismos de acción (Tabla 1) o el uso de diuréticos de asa en aquellos pacientes que tienen enfermedad renal crónica con depuraciones de creatinina bajas, donde las tiazidas no están indicadas, o en los pacientes que reciben vasodilatadores potentes como el minoxidil (14). Si luego de tres a seis meses de los ajustes en el tratamiento farmacológico, con adherencia adecuada por parte del paciente, las cifras tensionales continúan fuera de metas, el paciente se debería remitir a un especialista en hipertensión de difícil control, si previamente no se había hecho, y en ese caso ser evaluado por un grupo entrenado en la realización de DSR para definir si el paciente es candidatoal procedimiento (14, 18).
Anatomía y fisiología del sistema nervioso simpático renal
El sistema nervioso simpático (SNS) renal implica una serie de nervios aferentes y eferentes que regulan diversos mecanismos neurohormonales con implicaciones fisiopatológicas en la HTA, la falla cardiaca y la enfermedad renal (19). El SNS suministra a los riñones específicamente, una rica red de nervios eferentes, con actividad exclusivamente noradrenérgica, a través de fibras nerviosas localizadas en la adventicia de las arterias renales, acompañada de una red de fibras eferentes también localizadas en la adventicia, que regresan las señales al sistema nervioso central (20).
Las señales aferentes llegan a centros autonómicos en el bulbo raquídeo y el mesencéfalo, donde se integran las señales de los diferentes sensores y barorreceptores. Por otro lado, desde la corteza, hipotálamo y sistema límbico, se transmiten señales eferentes a las neuronas simpáticaspreganglionares en los cordones intermediolaterales de la médula espinal. Las fibras de las neuronas de los cordones intermediolaterales T10 a T12, L1 y L2, se extienden a través de nervios esplácnicos a neuronas posganglionares localizados en ganglios prevertebrales. Estas neuronasposganglionares llegan finalmente al riñón a través de la adventicia de las arterias renales como se había mencionado (2, 16, 19, 20).
Las fibras eferentes suplen cada componente delriñón, incluyendo las células tubulares renales, aparatoyuxtaglomerular y la vasculatura. La estimulación de lasfibras eferentes causa la activación de la bomba basolateral de sodio-potasio de adenosin trifosfato (NA/K ATPasa),por medio de la activación de receptores beta adrenérgicos,que favorecen la absorción de sodio y con ello la retenciónde agua, gracias a la secreción de renina en el aparatoyuxtaglomerular, lo que genera además vasoconstricciónde las arteriolas renales y con ello disminución del flujosanguíneo renal. Ésta es una forma directa de aumento dela presión por el SNS, secundario a la retención de sodioy agua (19). Además, la liberación de renina estimula elsistema renina-angiotensina-aldosterona (SRAA) y lleva ala producción de angiotensina II y mineralocorticoides, quecontinúan favoreciendo la retención de sodio y agua, peroademás también producen vasoconstricción periférica (20).
Estas señales se regulan gracias a las vías aferentes queestán localizadas principalmente en la pelvis renal, pormedio de mecanorreceptores que detectan los cambiosde presión hidrostática y del flujo sanguíneo en venas yarterias renales (20). Por otra parte, los quimiorreceptores,hacen también parte de la regulación a través de las fibrasaferentes, al detectar los cambios del medio químico en elintersticio renal, tales como isquemia, hipoxia o aumento de adenosina (21). Estos receptores una vez estimulados, envían sus señales a los cuerpos celulares localizados en los ganglios de la raíz dorsal, que posteriormente por medio delas neuronas de la columna posterior gris del cordón espinal ipsilateral, envían las señales a centros autonómicos en elsistema nervioso central y también al riñón contralateral (21). De esta manera el tono simpático regula el tono renal, pero a su vez los cambios renales regulan el tonosimpático (20).
Fisiopatología del SNS en la HTA
Los mecanismos fisiopatológicos involucrados en laHTA son múltiples, e incluyen el sustrato genético, la activación del SNS, el SRAA, exceso en el consumo de sodio y el desequilibrio entre los mecanismos vasodilatadores y vasoconstrictores, entre otros (22). La activación simpática mediada por los cambios en el ambiente renal detectados por las vías aferentes, y la activación neurohormonal de las vías eferentes, trae consecuencias en toda la economíacorporal. Así la retención de sodio y agua, junto con la activación del SRAA, influencian la contractilidad, frecuenciay ritmo cardiaco, pero además su activación crónica lleva a hipertrofia del músculo cardiaco, aumento en el consumo deoxígeno, vasoconstricción (21), resistencia a la insulina (23),obesidad y aumento en la sensibilidad al dióxido de carbonoque puede generar disnea y disturbios del sueño (21, 24, 25),que sería la posible explicación fisiopatológica de cómo la DSR puede tener impacto no sólo en la mejoría de la HTA(26, 27), sino además en otras indicaciones emergentes comola intolerancia a la glucosa, apnea obstructiva del sueño, obesidad (28, 29) y fibrilación auricular (30).
Con las nuevas técnicas para la valoración de la actividadadrenérgica, se ha demostrado que el SNS no es reguladorpor un corto término, sino que ha pasado a considerarsela piedra angular de la fisiopatología de la HTA,especialmente en el subgrupo que cumple criterios de HTAresistente, por lo que se propone que la hiperactividad delSNS contribuye al inicio, mantenimiento y progresión dela HTA (22). En la enfermedad cardiovascular, los cambiosdel SNS producen alteraciones neurohormonales y delequilibrio. La activación simpática a través de receptoresbetaadrenérgicos a nivel renal, con la liberación de reninaen el aparato yuxtaglomerular, favorece la absorción desodio y agua, que aumentan el volumen plasmático, mejorala precarga y en conjunto con el aumento de la frecuenciacardiaca, producto de la estimulación de los receptoresadrenérgicos cardiacos, incrementa el gasto cardiaco y porende las cifras de presión arterial (31). La renina secretadaen el aparato yuxtaglomerular, estimula el SRAA, que nosólo continúa favoreciendo la retención de sodio y agua,sino que además produce vasoconstricción periférica,secundaria a la acción directa de las catecolaminas del SNS (20, 32). De este modo, el SNS juega en las dos variablesresponsables de la presión arterial, al aumentar el gastocardiaco con el aumento en el volumen y la frecuencia cardiaca, y aumentar también la resistencia vascularsistémica debido a la vasoconstricción.
Primeros hallazgos
Simpatectomía quirúrgica. Los primeros casos de DSR quirúrgica, se realizaron a finales del año 1930, al no existir en aquel momento fármacos efectivos para pacientes con hipertensión severa y sus complicaciones (33). El estudio más grande fue publicado en el año 1953, que incluyó 1266 pacientes con HTA no controlada, a quienes realizaron simpatectomía paralumbar. Aunque se encontró una reducción significativa de la presión arterial en 65% de los pacientes, se presentó una alta mortalidad y complicaciones perioperatorias incapacitantes y prolongadas como hipotensión ortostática, impotencia, incontinencia e hiperhidrosis paradójica (34). A la luz de estas complicaciones y el desarrollo de fármacos antihipertensivos eficaces, la simpatectomía quirúrgica se abandonó.Experimentos realizados en roedores hipertensos genéticamente modificados, mostraron que la DSR experimental produce una reducción de la presión arterial (35), lo que abrió nuevamente la puerta a la posibilidad de que esta técnica juegue un papel importante en el tratamiento de la hipertensión.
En la actualidad, la DSR se puede realizar mediante diferentes técnicas por vía percutánea, como la radiofrecuencia,el ultrasonido o la administración de fármacos en forma experimental; sin embargo, de todas ellas, la que cuenta con estudios clínicos, es la que utiliza la radiofrecuencia mediante catéter.
Estudios clínicos en denervación renal simpática percutánea
Estudio Symplicity HTN-1 (26)
Estudios centrados en los efectos de la denervación renal en pacientes hipertensos refractarios, aportan evidencia de la efectividad del procedimiento en este tipo de pacientes. El primer estudio, una serie de casos, prospectiva realizadapor Krum y colaboradores, incluyó 45 pacientes (edad media58±9 años) con HTA resistente (PAS ≥ 160 mmHg a pesar de tres o más medicamentos antihipertensivos, incluido un diurético). El valor basal de la PAS/PAD fue 177/101 mmHg con 5.1 fármacos antihipertensivos en promedio. El procedimiento se realizó mediante un catéter de ablación por radiofrecuencia insertado a través de la arteria femoral (Catéter Symplicity®). Después del procedimientorealizado bilateralmente, la PAS/PAD se redujo en 14/10, 21/10, 22/11, 24/11 y 27/17 mmHg a 1, 3, 6, 9 y 12 meses, respectivamente.
Un segundo estudio, Symplicity HTN-1 ampliado (36), realizó un seguimiento a largo plazo de un grupo de 153 pacientes, compuesto por los 45 del estudio anterior y por pacientes de similares características (edad media de 57 años, media de PAS/PAD de 176/98 mmHg, a pesar de una media de 5.1 fármacos antihipertensivos). Los valores de PAS/PAD se redujeron significativamente en 20/10, 24/11, 25/11, 23/11, 26/14, y 32/14 mmHg a 1, 3, 6, 12, 18 y 24 meses, respectivamente. Estos hallazgos sugieren que la reducción de la presión arterial se mantiene por lo menos hasta dos años después de realizado el procedimiento.
En este estudio se evaluó la seguridad a largo plazo de la DSR con catéter y se encontró que 97% de los participantes (149 de 153) no tuvieron complicaciones. Las cuatro complicaciones incluyeron tres pseudoaneurismas en la ingle y una disección de la arteria renal, todos ellos sin secuelas posteriores. En un paciente, la angioTC realizada a los seis meses del procedimiento reveló la progresión de una estenosis existente en el ostium de una arteria renal, tratado con éxito mediante la colocación de un stent (sin embargo, el lugar de la estenosis no estaba en el área de ablación). En relación con la función renal, la tasa de filtración glomerularse mantuvo estable durante el primer año de seguimiento, y a los dos años no hubo casos de duplicación del valor de la creatinina sérica o de desarrollo de insuficiencia renal crónica de estadios 4 o 5.
Symplicity HTN-2 (3)
El estudio clínico aleatorizado, multicéntrico y prospectivo, Symplicity HTN-2, incluyó pacientes con HTAresistente (PAS ≥ 160 mmHg o ≥ 150 mmHg con diabetestipo 2). Los participantes fueron asignados aleatoriamentepara realizar la denervación renal inmediatamente o a losseis meses, sin cambios en la medicación antihipertensiva previa. La primera variable clínica considerada fueel cambio en la PAS a los seis meses. De 190 pacientesiniciales, se aleatorizaron finalmente 106. Debido a la pérdida en el seguimiento de tres pacientes en cada grupo, elgrupo de DSR inmediata estuvo formado por 49 pacientesy el de DSR diferida (grupo control), por 51 pacientes.Ambos grupos tenían las mismas características basalesy tratamiento farmacológico, excepto la tasa de filtraciónglomerular estimada, en el grupo de denervación presentaron una menor función renal basal que el grupo control,con una tasa de flujo glomerular estimada de 77 mL/minvs 86 mL/min (p=0.013). En el grupo de DSR los valoresde PAS/PAD a los seis meses disminuyeron 32/12 mmHg(PA basal, 178/96 mmHg, P < 0.0001), mientras que nohubo cambios en el grupo control. La monitorización ambulatoria de la PA durante 24 horas se realizó sólo en un pequeño grupo de pacientes (n = 20), mostrando un patrónde cambio similar aunque menos pronunciado en la PA alos seis meses tras la denervación (-11/-7± mmHg; PAS:p=0.006, PAD: p = 0.014), en comparación con el grupocontrol (-3/-1 mmHg). Las diferencias en la PA tomada enel domicilio fueron 22/12 mmHg (control vs denervación;P < 0.0001). La DSR fue satisfactoria para controlar la PAen 39% o en 82% de los pacientes, según se definiese estecontrol como una PAS menor de 140 mm Hg o menor de160 mmHg, respectivamente (3 y 24%, respectivamente enel grupo control). Diez de 49 pacientes (20%) del grupo de DSR habían reducido su tratamiento farmacológico antes de los seis meses de seguimiento por sólo tres de 51 en elgrupo control (6%, p = 0.04).
Los eventos adversos de la técnica fueron raros y consistieron en un aneurisma de la arteria femoral, una hipotensiónsintomática posprocedimiento, una infección urinaria no complicada, un ingreso prolongado para estudio de parestesias y un dolor lumbar que se resolvió con tratamiento analgésico. Siete (13%) de los pacientes sometidos a denervaciónrenal presentaron bradicardia durante el procedimiento que precisó la administración de atropina, sin secuelas posteriores. No se detectaron cambios en el cociente albúmina/creatinina, ni en la función renal estimada por creatinina sérica. En los controles de imagen realizados a los seis mesesa los pacientes sometidos a DSR (43/49), sólo un paciente presentó progresión de una lesión aterosclerótica que no se encontraba en donde se administraron las descargas de radiofrecuencia, ni precisó revascularización
Otros estudios de denervación renal
Además de su efecto antihipertensivo, la terapia de DSR, según estudios preliminares, parece comportar beneficios cardiovasculares y metabólicos, en subgrupos de hipertensoscon hiperactividad simpática, como aquéllos con alteraciones del metabolismo de carbohidratos, síndrome de apnea del sueño, insuficiencia cardiaca, o insuficiencia renal crónica.
En primer lugar, es conocida la relación de HTA con laresistencia a la insulina, debido a la activación crónica delos SRAA y SNS. Un artículo de Circulation (37) evaluóel comportamiento del metabolismo de la glucosa en ungrupo de 50 pacientes con HTA resistente, 37 tratadoscon DSR y 13 incluidos en grupo control. Al compararambos grupos, se confirmó una mejoría significativa delmetabolismo de la glucosa (descenso de los niveles deglucosa basal, insulina y péptido C) y de la sensibilidad ala insulina (estimada por el test HOMA) en los pacientestratados con DSR, así como un descenso de 31/12 mmHgen las cifras de presión arterial.
El síndrome de apnea obstructiva del sueño, es una entidad prevalente en la HTA resistente, afectando hasta 80% deestos pacientes. Recientemente (29) se han publicado datos sobre la efectividad de la denervación renal en un grupo de 10 pacientes diagnosticados de HTA resistente. La PA se redujo 34/13 mmHg al final de los seis meses del estudio (p<0.01), observándose una mejoría en el perfil glicémico, con un descenso de los valores de hemoglobina glicosilada (de 6.1-5.6%, p < 0.005). Pero el hecho más relevante, fue la mejoría en la severidad de la apnea del sueño en ocho de los 10 pacientes, confirmado por una reducción en el índice apnea/hipopnea al final del periodo de seguimiento (mediana 16.3 vs 4.5 eventos/hora, p=0.059). Por tanto, asociado a la notable reducción de los valores de PA, la DSR consigue mejorar el metabolismo de la glucosa y la resistencia a la insulina, así como la gravedad de la apnea obstructiva del sueño en los pacientes con HTA resistente.
Un artículo reciente del Journal of the American College of Cardiology (38), de un estudio de casos-controles intentademostrar el efecto de la DSR sobre la hipertrofia ventricularizquierda (HVI) y la función sistólica y diastólica en pacientes con HTA. Cuarenta y seis pacientes fueron sometidos a terapia de DSR bilateral, y 18 pacientes fueron controles. La ecocardiografía transtorácica se realizó al inicio, al mes y a los seis meses. Además de la reducción de la PAS y PAD (- 22.5 /- 7.2 mmHg menos al mes y -27.8 /-8.8 mmHg a los seis meses, p.< 0.001 para cada momento), la terapia redujo significativamente el espesor medio del tabiqueinterventricular, pasando de 14.1 ± 1.9 mm a 13.4 ± 2.1 mm y a 12.5 ± 1.4 mm (p< 0.007), y el índice de masa del ventrículo izquierdo de 112.4 ± 33.9 g/m2 a 103.6 ± 30.5 g/ m2 y a 94.9±29.8 g/m2 (p < 0,001) al primer mes y al sexto mes, respectivamente. El cociente E/E' del doppler tisular sobre el anillo mitral lateral disminuyó de 9.9 ± 4.0 a 7.9 ± 2.2 a 1 mes y 7.4 ± 2.7 a los seis meses (p<0.001), lo que indica reducción de las presiones de llenado del ventrículo izquierdo. Por otro lado, el tiempo de relajación isovolumétrica se acortó (de 109.1 ± 2 1.7 ms vs. 85.6 ± 24.4 ms a los seis meses, p < 0.006), mientras que la fracción de eyección aumentó significativamente después de la DSR (de 63.1 ± 8.1% vs. 70.1 ± 11.5% a los seis meses, p = 0.001). No se obtuvieron cambios significativos en los pacientes del grupo control. Además del efecto conocido sobre la presión arterial,este estudio demuestra por primera vez que la terapia de DSR reduce significativamente la HVI, mejora la función diastólica y sistólica, lo cual podría tener importantes implicaciones pronósticas en los pacientes con HTA resistente con alto riesgo cardiovascular.
Según un estudio piloto del Hospital Universitario deOlomouc (República Checa) presentado en el congresode la Sociedad Europea de Cardiología en 2012 (39), la DSR conduce a mejores resultados que el tratamientofarmacológico estándar en pacientes con insuficienciacardiaca avanzada. Este estudio comparó 26 pacientestratados con DSR y terapia estándar y otros 25 querecibieron tratamiento farmacológico con betabloqueadores,inhibidores de la enzima convertidora de angiotensina y diuréticos. Durante el periodo de un año, la función contráctildel ventrículo izquierdo mejoró en los pacientes tratados conDSR de 25 ± 12% al 31 ± 14% (p <0,01). No hubo ningún cambio en la función contráctil de ventrículo izquierdo en lospacientes que recibieron tratamiento farmacológico estándar.Los resultados indican que la DSR puede ser una alternativano farmacológica para el tratamiento de pacientes coninsuficiencia cardiaca avanzada y puede ayudar a estabilizarla enfermedad, pero deben ser confirmados en un estudio aleatorizado internacional.
Conclusiones
La HTA es una enfermedad de alta prevalencia, con gran impacto en morbimortalidad cardiovascular. Sin embargo, unsubgrupo en particular, correspondiente a la HTA resistente, tiene una mayor tasa de complicaciones y peor pronóstico, por lo tanto, la detección y tratamiento adecuado de ésta se convierten en un reto en la práctica diaria. La DSR con catéter representa una nueva e innovadora técnica para lograrel control de cifras tensionales en estos pacientes.
El entendimiento de la fisiopatología de la HTA, especialmente del importante papel del SNS, apoya el uso de la DSR en el tratamiento de este grupo de pacientes. Por fortuna, se va encontrando evidencia más consistente de la utilidad de este método en obtener mejores resultados en morbimortalidad.
De esta manera, se espera que la DSR enriquezca el arsenal terapéutico para el tratamiento de la HTA, pero especialmente, que se logre mejorar las tasas de control de la enfermedad. Es así como los seguimientos parecenmostrar un efecto duradero, lo cual requiere más estudios a largo plazo.
Por otro lado, diferentes estudios están demostrando que la DSR no sólo logra el control de la HTA, sino que además, parece ser una alternativa terapéutica de diversas condiciones cardiovasculares que generen impacto importante en morbilidad, mortalidad y calidad de vida de nuestrospacientes.
Declaración de fuentes de financiación yposibles conflictos de interés
El presente estudio fue financiado con recursos propios de la Seccion de Cardiología de la Facultad de Medicina de la Universidad de Antioquia.
No hay conflictos de interés.
Referencias
1. Go AS, Mozaffarian D, Roger VL, Benjamin EJ, Berry JD, Borden WB et al. Heart Disease and Stroke Statistics--2013 Update. Circulation 2013; 127: e6-e245. [ Links ]
2. Bunte MC, Infante de Oliveira E, Schishehbor MH. Endovascular treatment of resistent and uncontrolled hypertension. JACC 2013; 6: 1-9. [ Links ]
3. Symplicity HTN-2 investigators. Renal sympathetic denervation in patients with treatment-resistant hypertension (The simplicity HTN-2 Trial): a randomisedcontrolled trial. Lancet 2010; 376: 1903-09. [ Links ]
4. Papademetriou V, Doumas M, Tsioufis K. Renal sympathetic denervation for the treatment of difficult-to-control or resistant hypertension. Int J Hypertens 2011: Epub. [ Links ]
5. Chobanian AV, Bakris GL, Black HR et al. The seventh report of the joint national committee on prevention, detection, evaluation, and treatment of high blood pressure. JAMA 2003; 289: 2560-72. [ Links ]
6. Daugherty SL, Powers JD, Msgid DJ et al. Incidence and prognosis of resistant hypertension in hypertensive patients. Circulation 2012; 125: 1635-42. [ Links ]
7. Kearney PM, Whelton M, Reynolds K et al. Global burden of hypertension: analysis of worldwide data. Lancet 2005; 365: 217-23. [ Links ]
8. Ministerio de Salud Colombia. II Estudio Nacional de Factores de Riesgo de Enfermedades Crónicas. ENFREC II. Tomo III. Serie de Documentos Técnicos 007. Colombia: Ministerio de Salud; 1999: 32-38. [ Links ]
9. Silva H, Hernandez-Hernandez R, Vinueza R, et al. CARMELA Study Investigators. Cardiovascular risk awareness, treatment, and control in urban Latin America. Am J Ther 2010; 17: 159-66. [ Links ]
10. Padwal R, Straus SE, McAlister FA. Cardiovascular risk factors and their effects on the decision to treat hypertension: evidence based review. BMJ 2001; 322: 977-980. [ Links ]
11. Qureshi AI, Suri MF, Mohammad Y, Guterman LR, Hopkins LN. Isolated and borderline isolated systolic hypertension relative to long-term risk and type of stroke: a 20-year follow-up of the national health and nutrition survey. Stroke 2002; 33: 2781-2788. [ Links ]
12. van den Hoogen PC, Feskens EJ, Nagelkerke NJ, et al. The relation between blood pressure and mortality due to coronary heart disease among men in different parts of the world. Seven Countries Study Research Group. N Engl JMed 2000; 342: 1-8. [ Links ]
13. Varela EA. Aspectos epidemiológicos. Guías colombianas para el diagnóstico y tratamiento de la hipertensión arterial. Rev Col Card 2007; 13: 189-194. [ Links ]
14. Calhoun DA, Jones D, Textor S et al. Resistant hypertension: Diagnosis, evaluation, and tretament: A scientific statement from the American heart association professional education committee of the council for high blood pressure research. Circulation 2008; 117: e510-e526. [ Links ]
15. Roberie DR, Elliott WJ. What is the prevalence of resistant hypertension in the united states?. Curr Opin Cardiol 2012; 27: 386-91. [ Links ]
16. Thomas G, Shishehbor MH, Bravo EL et al. Renal denervation to treat resistant hypertension: Guarded optimism. Cleve Clin J Med 2012; 79: 501-10. [ Links ]
17. Faselis C, Doumas M, Papademetriou V. Common secundary causes of resistan thypertension and rational for treatment. Int J Hypertens 2011;Epub. [ Links ]
18. Mahfoud F, Himmel F, Ukena C et al. Treatment strategies for resistant arterial hypertension. Dtsch Arztebl Int 2011; 108: 725-31. [ Links ]
19. Schalaich MP, Sobotka PA, Krum H et al. Renal denervation as a therapeutic approach for hypertension. Novel implications for an old concept. Hypertension 2009; 54: 1-7. [ Links ]
20. Bertog SC, Sobotka PA, Sievert H. Renal denervation for hypertension. JACC Cardiovasc Interv 2012; 5: 249-258. [ Links ]
21. Sobotka PA, Mahfound F, Schlaich MP et al. Sympatho-renal axis in chronic disease. Clin Res Cardiol 2011; 100: 1049-57. [ Links ]
22. Tsioufis C, Kordalis A, Flessas D et al. Pathophysiology of resistant hypertension: The role of sympathetic nervous system. Int J Hypertens 2011; Epub. [ Links ]
23. Lembo G, Iaccarino G, Rendina V et al. Insulin blunts sympathetic vasocon striction through the α2-adrenergic pathway in humans. Hypertension 1994; 24: 429-38. [ Links ]
24. DiBona GF. Sympathetic nervous system and hypertension. Hypertension 2013; 61: 556-60. [ Links ]
25. Esler M, Eikelis N. Is obstructive sleep apnea the cause of sympathectic nervousactivation in human obesity?. J Appl Physiol 2006; 100: 11-12. [ Links ]
26. Krum H, Schlaich M, Whitbourn R et al. Catheter-based renal sympathetic denervation for resistant hypertension: a multicentre safety and proof-of-principlecohort study. Lancet 2009; 373: 1275-81. [ Links ]
27. Esler MD, Krum H, Sobotka PA et al. SYMPLICITY HTN-2 Investigators. Renal sympathetic denervation in patients with treatment -resistant hypertension (The SYMPLICITY HTN-2 trial): a randomized controlled trial. Lancet 2010; 376: 1903-9. [ Links ]
28. Mahfound F, Schlaich M, Kindermann I et al. Effect of renal sympathetic denervation on glucose metabolism in patients with resistant hypertension: a pilot study. Circulation 2011; 123: 1940-46. [ Links ]
29. Witkowski A, Prejbisz A, Florczak E et al. Effects of renal sympathetic denervation on blood pressure, sleep apnea course, and glycemic control in patients with resistant hypertension and sleep apnea. Hypertension 2011; 58: 559-65. [ Links ]
30. Park HW, Shen MJ, Lin SF et al. Neural mechanisms of atrial fibrillation. Curr Opin Cardiol 2012; 27: 24-28. [ Links ]
31. Schlaich MP, Hering D, Sobotka P et al. Effects of renal denervation on sympathetic activation, blood pressure, and glucose metabolism in patients with resistant hypertension. Front Physiol 2012; 3: Epub. [ Links ]
32. Pathak A, Girerd X, Azizi M et al. Expert consensus: Renal denervation for thetreatment of hypertension. Diagn Interv Imaging 2012; 93: 386-94. [ Links ]
33. Page IH, Heuer GJ. A Surgical Treatment of Essential Hypertension. J Clin Invest 1935; 14(1): 22-6. [ Links ]
34. Grimson KS, Orgain ES, Anderson B, D'Angelo GJ. Total thoracic and partialto total lumbar sympathectomy, splanchnicectomy and celiac ganglionectomy for hypertension. Ann Surg 1953; 138(4): 532-47. [ Links ]
35. DiBona GF, Esler M. Translational medicine: the antihypertensive effect of renal denervation. Am J Physiol Regul Integr Comp Physiol 2010; 298(2): R245-53. [ Links ]
36. Symplicity HTN-1 Investigators. Catheter-based renal sympathetic denervation for resistant hypertension: durability of blood pressure reduction out to 24 months. Hypertension 2011; 57(5): 911-7. [ Links ]
37. Mahfoud F et al. Effect of renal sympathetic denervation on glucose metabolismin patients with resistant hypertension: a pilot study Circulation 2011; 123(18): 1940-6. [ Links ]
38. Brandt MC, Mahfoud F, Reda S, Schirmer SH, Erdmann E, Bohm M, et al. Renal Sympathetic Denervation Reduces Left Ventricular Hypertrophy and Improves Cardiac Function in Patients With Resistant Hypertension. J Am Coll Cardiol 2012; 59(10): 901. 1940-6. [ Links ]
39. Milos Taborsky (Olomouc, CZ). The effect of renal denervation in patients with advanced heart failure. Abstract European Society of Cardiology Congress 2012. [ Links ]