Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Medica Colombiana
Print version ISSN 0120-2448
Acta Med Colomb vol.39 no.1 Bogotá Jan./Mar. 2014
Presentación de casos
Crioglobulinemia esencial como causa de síndrome pulmón-riñón
Essential cryoglobulinemia as cause of lungkidney syndrome
Andrés José Gómez1, Luis Carlos Triana2 • Bogotá, D.C. (Colombia)
1 Residente de Medicina Interna; Bogotá, D.C. Colombia.
2 Internista, Neumólogo, Docente de Medicina Interna y Neumología. Pontificia Universidad Javeriana, Hospital Universitario San Ignacio. Bogotá, D.C. Colombia.
Correspondencia. Dr. Andrés José Gómez Aldana. Bogotá, D.C. Colombia.
E-mail: andresgomezmd@hotmail.com
Recibido: 23/XII/2012 Aceptado: 17/XII/2013
Resumen
La crioglobulinemia es una entidad poco frecuente y hace parte de los diagnósticos diferenciales delsíndrome pulmón-riñón; a continuación se presenta el caso de una paciente quien ingresa por lesiones petequiales, artralgias y úlcera en miembro inferior derecho; posteriormente cursando con deterioro dela función renal y luego falla respiratoria secundaria a hemorragia alveolar diagnósticada por imágenesy lavado broncoalveolar manejada con plasmaféresis presentando mejoría clínica, descartando etiologíaautoinmune, infecciosa y neoplásica como causa del cuadro actual, documentando únicamente la presencia de crioglobulinemia esencial. (Acta Med Colomb 2014; 39: 72-76).
Palabras clave: crioglobulinas, hemorragia alveolar, insuficiencia renal, síndrome pulmón-riñón.
Abstract
Cryoglobulinemia is a rare entity and is part of the differential diagnosis of pulmonary-renal syndrome. This study reports the case of a patient admitted by petechial lesions, arthralgias and ulcer on the right lower limb, subsequently associated with impaired renal function and later respiratory failure secondary to alveolar hemorrhage, diagnosed by images and bronchoalveolar lavage and managed with plasmapheresis, presenting clinical improvement, discarding autoimmune, infectious and neoplastic etiology as the cause of the current clinical picture, documenting only the presence of essential cryoglobulinemia. (Acta Med Colomb 2014; 39: 72-76).
Keywords: cryoglobulins, alveolar hemorrhage, renal insufficiency, pulmonary-renal syndrome.
Introducción
El síndrome pulmón-riñón ha sido descrito como el deterioro súbito de la función renal con glomerulonefritisacompañado de hemorragia alveolar. Dentro de lasmúltiples etiologías la presencia de vasculitis sistémicas de pequeño vaso con anticuerpos anticitoplasma de neutrófilo ANCA positivos (granulomatosis de Wegener, poliangeítis microscópica), al igual que entidades autoinmunes como el lupus eritematoso sistémico, la púrpura de HenochSchönlein y la crioglobulinemia mixta, que no presentan dichos anticuerpos (1).
Se presenta el caso de una paciente con dolor articular progresivo y úlceras acompañadas de lesiones petequiales en piel, quien presentó deterioro de la función renal y aparición súbita de falla respiratoria con evidencia clínica y paraclínica de hemorragia alveolar, estableciendo como causa etiológica la presencia de crioglobulinas, sin detectar la presencia de componente infeccioso o neoplásico secundario a esta alteración.
Descripción del caso
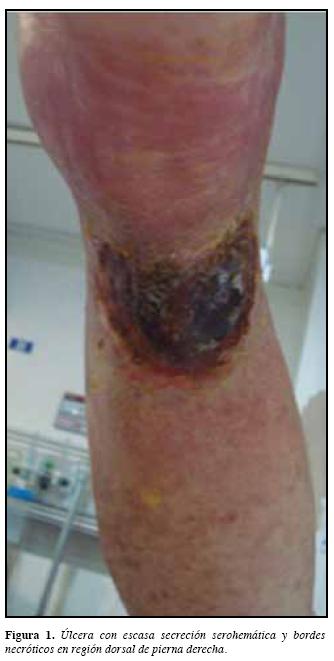
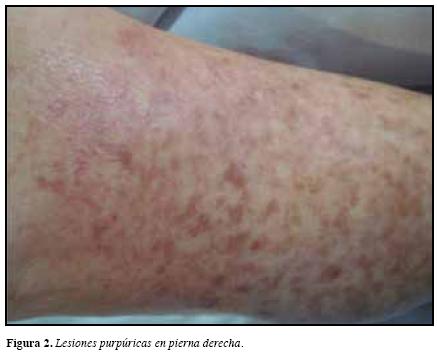
Mujer de 57 años procedente de Bogotá, quien ingresapor cuadro clínico de dos meses de artralgias de predominio en rodillas, interfalángicas proximales y distales, quelimitan la actividad física acompañado de aparición de lesiónulcerada y dolorosa en pierna derecha. Al examen físico seencuentra con TA 110/50 mmHg, FC: 100 x' FR 19x' yT: 38.6con úlcera con bordes necróticos y secreción serohemáticaen región dorsal de pierna derecha de 10 x 10 cm así comolesiones purpúricas en piel de piernas y muslos (Figuras 1 y 2). Las pruebas de laboratorio mostraron leucocitos13900 células/mm3, Hb 9.2 g/dL, VCM 85.4 fL, CHCM 34.5 g/dL y plaquetas 139000 cel/mm3, con pruebas de función renal normales, doppler arterial y venoso sin evidenciade alteraciones, considerando inicialmente sobreinfección del proceso en piel por lo que recibió cubrimiento antibióticocon ampicilina sulbactam por siete días. Ante la persistenciade la úlcera sin cambios en su aspecto y sin etiología clara dela misma, se realizó biopsia que reporta úlcera vasculítica.
Posteriormente al octavo día de hospitalización, presentódisminución del gasto urinario, acompañado de elevación de azoados (creatinina 2.54 mg/dL y BUN 80 mg/dL) y uroanálisis con hematuria (10-20 cel/campo), así como proteinuria de 0.74 g en 24 h y disminución de la depuración de creatinina (12.3 mL/min) por recolección de orina en 24 h, sin lograr mejoría con rehidratación y suspensión de medicamentos nefrotóxicos. Se consideró probable glomerulonefritis rápidamente progresiva; por lo que se inició manejo con tres bolos de metilprednisolona, sin obtener mejoría en las pruebas de función renal; ante lo cual se realizaron cuatro sesiones de plasmaféresis con normalización de las pruebas y del gasto urinario (Tabla 1).
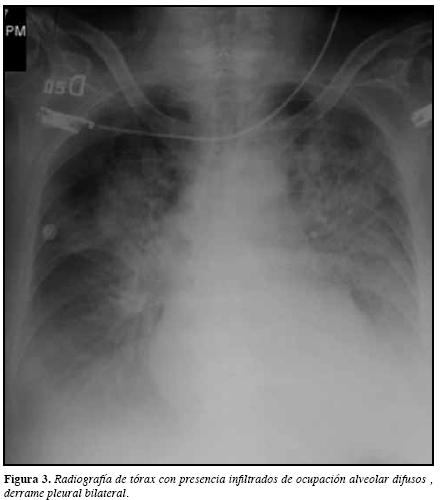
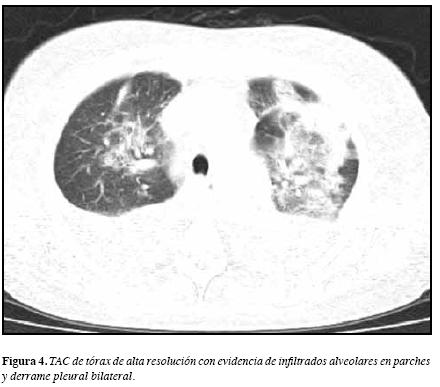
Sin embargo, al día 22 de hospitalización la paciente refiere disnea progresiva con saturación de oxígeno de 70%,sin mejoría con oxígeno suplementario y auscultación pulmonar con estertores difusos en ambos campos pulmonares,requiriendo intubación orotraqueal. Se solicitó radiografía detórax con múltiples opacidades alveolares de predominio enbases pulmonares (Figura 3) y tomografía de alta resoluciónque muestra extensa opacidad alveolar en la región central parahiliar bilateral y vidrio esmerilado en tercio superior de ambos pulmones (Figura 4); siendo llevada a fibrobroncoscopia en la que se encontraron cambios por hemorragia alveolar y documentación de hemosiderófagos en 60% de las células recolectadas en el lavado broncoalveolar.
Simultáneamente presentó nuevamente deteriorode la función renal y oliguria progresiva, por lo que se realizaron nuevamente cuatro sesiones de plasmaféresis alcanzando la resolución de los infiltrados pulmonares con normalización de los azoados y normalización del gasto urinario (Tabla 1), realizando biopsia renal con hallazgos enmicroscopía electrónica que muestran frecuentes depósitos subendoteliales e intracapilares, así como en mesangio de subestructuras que sugieren la presencia de crioglobulinas y glomerulonefritis membranoproliferativa tipo I.
Se consideró diagnóstico de síndrome pulmón-riñón, parael cual se solicitaron estudios de autoinmunidad, documentando únicamente factor reumatoide positivo de 71.9 UI/ml, con anticuerpos anticitrulínicos, anticuerpos nucleares, anticuerpos anticitoplasma ANCA y antimembrana basal glomerular negativo. Se encontraron crioglobulinas positivas, así como una concentración de inmunoglobulina M en 259 mg/dL (valor de 40 – 230 mg/dL) con banda monoclonalIgM Kappa, con demás inmunoglobulinas normales. Ante locual se solicitaron estudios para establecer la etiología de la crioglobulinemia, con estudios de médula ósea, perfil para hepatitis infecciosas y VIH negativos.
Finalmente se dejó manejo con prednisolona 50 mg/día, ycon un control por reumatología a los dos meses con pruebasde función renal normales, sin evidencia de proteinuria y tasade filtración normal y sin nuevos episodios de hemorragia alveolar; no se cuentan con valoraciones siguientes.
Discusión
Desde la primera descripción de un caso en 1919 realizada por Ernest Goodpasture, en un hombre de 18 años que falleció por hemorragia pulmonar masiva y glomerulonefritis aguda durante la epidemia de influenza a comienzos del siglo XX; se ha considerado a esta entidad como dealta morbilidad (sólo el síndrome de Goodpasture ha sido responsable de 20% de las glomerulonefritis rápidamente progresivas) y mortalidad (50-70% en pacientes con hemorragia alveolar y nefritis por lupus) (1, 2), lo cual obliga aun reconocimiento temprano de la enfermedad acompañadode la búsqueda de factores desencadenantes, y realizar intervenciones terapéuticas tempranas.
Este síndrome cursa con la inflamación y necrosis delos vasos sanguíneos de pequeño calibre de dichos órganos, ocasionada por la presencia de autoanticuerpos comoel anticuerpo antimembrana basal glomerular (descritoen enfermedad de Goodpasture) o anticuerpos contra elDNA de doble cadena (en lupus eritematoso sistémico)sumado a la respuesta inmune Th1 y Th17 con activaciónde linfocitos, al igual que la cascada del complemento porla vía alterna (1, 3)
Igualmente, existen otros anticuerpos como son anticitoplasma de neutrófilos ANCA, los cuales prevalecen en la mayoría de los pacientes con síndrome pulmón-riñón, interviniendo en patologías como la granulomatosis deWegener, poliangeítis microscópica y síndrome de Churg Strauss y la ausencia de éstos se ha descrito en patologías como la púrpura de Henoch Schönlein, nefropatía por Ig A, crioglobulinemia mixta y enfermedad de Behcet (1,4). Otras causas menos frecuentes son los medicamentos como el propiltiouracilo, hidralazina, alopurinol y sulfasalazina entre otros (1). Su diagnóstico obliga a la toma de estudios serológicos de autoinmunidad (antiMBG, antiDNA dedoble cadena, factor reumatoideo, anticuerpos nucleares extractables) en un paciente con clínica compatible dada por tos y disnea acompañado de descenso en los niveles de hemoglobina, sumado al deterioro en la función renal de forma súbita (1, 5).
La crioglobulinemia es descrita como una causa del síndrome pulmón-riñón con ANCA negativos, y genera dicha alteración por la presencia de crioglobulinas,las cuales son inmunoglobulinas que se precipitan a temperaturas menores de 37° Celsius (6,7). Dicha enfermedad se clasifica por medio del análisis inmunohistoquímico de anticuerpos así: tipo I, con predominio monoclonal de IgM o IgG en 15% de los casos, tipo II, una mezcla de IgM monoclonal e IgG policlonal y con presencia de factor reumatoideo positivo en 50-60% de los pacientes, y la tipo III combinando IgM e Ig G policlonal; considerando estas dos últimas categoríascomo parte de las crioglobulinemias mixtas (4, 7, 8).
El espectro clínico de esta entidad abarca desde la tríada de artralgias, púrpura y debilidad, presentes en el momento del ingreso de la paciente, así como un síndrome de hiperviscosidad secundario a las crioglobulinas circulantes con cefalea, hemorragia retinianas, epistaxis, falla renal, fenómeno de Raynaud e inclusive la presencia de úlceras en extremidades inferiores con cambios de coloración ocre en piel y hallazgos histológicos en biopsias que reporta vasculitis leucocitoclástica, sin existir franca correlación entre los niveles séricos de crioglobulinas con la actividad de la enfermedad; hasta la vasculitis crioglobulinémica que muestra lesiones purpúricas, dolor articular y factor reumatoideo positivo pero con anticuerpos anticitrulínicos negativos (6, 8).
El compromiso renal de la crioglobulinemia es dado por el depósito de complejos inmunes así como la precipitación de crioglobulinas en la vasculatura en forma de trombos (9),observando proliferación endocapilar difusa con infiltración de células mononucleares, proliferación mesangial y engrosamiento de la membrana basal glomerular (4, 9, 10). Se ha llegado a describir hasta en 20% de los pacientes, con evidencia de proteinuria con síndrome nefrótico, así como hematuria con o sin síndrome nefrítico y falla renal progre-siva(6, 11, 12), con cambios histológicos como glomerulonefritis membranoproliferativa, como fue documentado en la paciente del caso, mesangioproliferativa y focal, o membranosa (4, 12).
Se han descrito alteraciones pulmonares en menos de 5%de los pacientes con crioglobulinemia (6) que es secundarioal fenómeno de vasculitis que involucra vasos de mediano ypequeño tamaño (13), manifestándose como tos seca y disneade pequeños a moderados esfuerzo, inclusive encontrandoen el lavado broncoalveolar de estos pacientes el predominiode macrófagos, comprometiendo el intersticio y llevando afibrosis pulmonar (6, 8). Incluso se ha descrito la presenciade hemorragia alveolar con hemoptisis, disnea, falla respiratoria e infiltrados difusos pulmonares, confirmándola conla presencia de hemosiderófagos en lavado alveolar (14,15), compatibles con la clínica y los hallazgos histológicosobservados durante la hospitalización de la paciente.
Una vez se documenta la presencia de crioglobulinas,se deben descartar causas secundarias de este fenómeno,dado que hasta 90% de los pacientes con crioglobulinemia tipo II o III tienen infección por el virus de hepatitis (6, 16), al igual que otras entidades infecciosas como virus de inmunodeficiencia humana, hepatitis B e incluso causas autoinmunes como el síndrome de Sjögren o lupus eritematososistémico (6-8). Al igual que se debe considerar la presenciade neoplasias hematológicas como macroglobulinemia de Waldenström, mieloma múltiple o leucemia linfocíticacrónica principalmente en la tipo I (6, 15, 16).
Dentro de las estrategias terapéuticas para dicha entidad se encuentran los inmunosupresores como corticoides y ciclofosfamida, hasta el uso de anticuerpos monoclonales (17, 18). La plasmáferesis es una alternativa no sólo para el compromiso renal sino también para la presencia de otras manifestaciones clínicas como las úlceras en miembros inferiores, dada la reducción de crioglobulinas circulantes y de complejos inmunes (6,18). En el caso de la pacientepreviamente descrita, se observó el inicio de pulsos de metilprednisolona sin una respuesta efectiva, con marcada mejoría luego del inicio de plasmaféresis, continuandocon corticoide oral sin tener nuevamente agudización de la función renal o compromiso pulmonar.
Al observar la evolución de la paciente durante suestancia se pueden encontrar hallazgos clínicos que sustentanel diagnóstico de crioglobulinemia tipo I (con pico de inmunoglobulina M monoclonal) tales como dolor articular,petequias y factor reumatoideo positivo con anticuerpos citrulínicos negativos, los cuales se enmarcan dentrodel cuadro de vasculitis crioglobulinémica previamentemencionado. Igualmente la presencia del síndromepulmón-riñón dado por falla renal aguda con evidenciade glomerulonefritis membranoproliferativa, junto a los depósitos de subestructuras sugestivas de crioglobulinas en el mesangio, y hemorragia alveolar que mejoran con el uso de plasmaféresis y posterior uso de corticoide oral son características descritas en estos pacientes.
Como conclusión, se considera a la crioglobulinemiacomo uno de los diagnósticos diferenciales en el síndrome pulmón riñón, y la utilidad de realizar este diagnóstico radica en la posibilidad de brindar un tratamiento eficaz considerando la alta presencia de entidades susceptibles demanejo que se asocian a esta patología (tratamiento antiviralen el caso de hepatitis infecciosas, inmunosupresores en enfermedades autoinmunes y quimioterapia en el caso de neoplasias hematológicas).
Referencias
1. Papiris SA, Manali ED, Kalomenidis I, Kapotsis GE, Karakatsani A, Roussos C. Bench-to-bedside review: Pulmonary-renal syndromes - an update for the intensivist. Crit Care. 2007; 11 : 213 - 224. [ Links ]
2. Zamora MR, Warner ML, Tuder R, Schwarz MI. Diffuse alveolar hemorrhageand systemic lupus erythematosus. Clinical presentation, histology, survival, andoutcome. Medicine (Baltimore). 1997; 76: 192-202. [ Links ]
3. Otten MA, Groeneveld TW, Flierman R, Rastaldi MP, Trouw LA, Faber-Krol MC et al. Both complement and IgG fc receptors are required for development of attenuated antiglomerular basement membrane nephritis in mice. J Immunol. 2009; 183: 3980-3988. [ Links ]
4. McCabe C, Jones Q, Nikolopoulou A, Wathen C, Luqmani R. Pulmonary-renalsyndromes. Resp P Respir Med. 2011; 10: 1413-21. [ Links ]
5. Lee RW, D'Cruz DP. Pulmonary renal vasculitis syndromes. Autoimmun Rev. 2010; 9: 657-60. [ Links ]
6. Ramos-Casals M, Stone JH, Cid MC, Bosch X. The cryoglobulinaemias. Lancet 2012; 28: 348-60. [ Links ]
7. Cacoub P, Costedoat-Chalumeau N, Lidove O, Alric L. Cryoglobulinemiavasculitis. Curr Opin Rheumatol. 2002; 14: 29-35. [ Links ]
8. Tedeschi A, Baratè C, Minola E, Morra E. Cryoglobulinemia. Blood Reviews 2007; 21: 183-200. [ Links ]
9. Kiremitci S, Calayoglu R, Ensari A, Erbay B. Pathologist's puzzle: Membranoproliferative glomerulonephritis-like features in cryoglobulinemic glomerulonephritis. Pathol Res Pract. 2012; 208: 254-258. [ Links ]
10. Alpers CE, Smith KD. Cryoglobulinemia and renal disease. Curr Opin Nephrol Hypertens. 2008; 17: 243-249. [ Links ]
11. Beddhu S, Bastacky S, Johnson JP. The Clinical and Morphologic Spectrum of Renal Cryoglobulinemia. Medicine (Baltimore). 2002; 81: 398-409. [ Links ]
12. Matignon M, Cacoub P, Colombat M, Saadoun D, Brocheriou I, Mougenot B et al. Clinical and morphologic spectrum of renal involvement inpatients with mixed cryoglobulinemia without evidence of hepatitis C virus infection. Medicine (Baltimore). 2009; 88: 341-8. [ Links ]
13. Ferri C. Mixed cryoglobulinemia. Orphanet J Rare Dis. 2008; 16: 1-17. [ Links ]
14. Perelló R, Supervía A, Nolla J, Vázque A, Torrente V, Gutiérrez J. Alveolar haemorrhage and hepatitis virus C related mixed cryoglobulinemia. Report of three cases. An Med Interna. 2005; 22: 529-31. [ Links ]
15. Bertorelli G, Pesci A, Manganelli P, Schettino G, Olivieri D. Subclinical pulmonary involvement in essential mixed cryoglobulinemia assessed by bronchoalveolar lavage. Chest. 1991; 100: 1478-9. [ Links ]
16. Adinolfi LE, Utili R, Attanasio V, Zampino R, Ragone E, Tripodi MF et al. Epidemiology, clinical spectrum and prognostic value of mixed cryoglobulinaemia in hepatitis C virus patients: a prospective study. Ital J Gastroenterol. 1996; 28: 1-9. [ Links ]
17. Ramírez MA, Ramos CC, Bellido D. Cry§oglobulinemia with acronecrosis not associated with hepatitis C infection: a case report. Reumatol Clin. 2012; 8: 84-6. [ Links ]
18. Ramunni A, Lauletta G, Brescia P, Saliani MT, Montrone M, Chironna M et al. Double-filtration plasmapheresis in the treatment of leg ulcers in cryoglobulinemia. J Clin Apher. 2008; 23: 118-22. [ Links ]