Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Accesos
Accesos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares en
SciELO
Similares en
SciELO -
 Similares en Google
Similares en Google
Compartir
Acta Medica Colombiana
versión impresa ISSN 0120-2448
Acta Med Colomb vol.40 no.1 Bogotá ene./mar. 2015
Presentación de casos
Linfoma esplénico de la zona marginal
Splenic marginal zone lymphoma
Ariel Bello, Fernando De La Vega, Katherine Redondo, Karina Riuz,
Liney Mendoza, Mario Lora • Cartagena (Colombia)
Dr. Ariel Bello Espinosa: Especialista en Medicina Interna Hospital Universitario del Caribe, Cartagena (Colombia); Docente Universidad de Cartagena, Cartagena (Colombia); Dr. Fernando De La Vega: Especialista en Medicina Interna e Infectología, Hospital Universitario del Caribe, Cartagena (Colombia); Dra. Katherine Redondo De Oro: Patóloga Hospital Universitario del Caribe. Docente Universidad de Cartagena. Cartagena (Colombia); Dr. Mario Lora Andosilla: Residente de Medicina Interna Universidad de Cartagena; Dras. Karina Riuz Cáez y Liney Mendoza Suárez: Estudiantes de postgrado Patología, Universidad de Cartagena. Cartagena (Colombia).
Correspondencia. Dra. Liney Mendoza Suárez Cartagena (Colombia).
E-mail: lineimendoza@hotmail.com
Recibido: 2/IV/2014 Aceptado: 9/XI/2014
Resumen
Los linfomas no Hodgkin son un grupo de neoplasias que afectan los ganglios linfáticos y/o el tejido linfoide extraganglionar. Su frecuencia ha ido en ascenso en los últimos años. Según la clasificación de la OMS para los linfomas no Hodgkin, los linfomas esplénicos de la zona marginal (LEZM) son neoplasias de las células B maduras que constituyen menos de 2% de todos estos tipos de linfomas. Se presenta el caso de un paciente de 58 años, quien consultó por presentar fiebre prolongada, asociado a pérdida de peso, pancitopenia y esplenomegalia masiva no dolorosa. Después de realizar múltiples estudios, los cuales resultaron negativos, se decide realizar esplenectomía diagnóstica y terapéutica. Se obtiene en resultado de histología resultado compatible con linfoma esplénico de la zona marginal. Posteriormente, paciente presenta mejoría exitosa de todos sus síntomas y es dado de alta del hospital. (Acta Med Colomb 2015; 40: 62-65).
Palabras clave: linfoma no Hodgkin, linfoma esplénico, linfoma de la zona marginal.
Abstract
Non-Hodgkin lymphomas are a group of neoplasms that affect the lymph nodes and / or extranodal lymphoid tissue. Its frequency has been increasing in recent years. According to the WHO classification of non-Hodgkin lymphoma, splenic marginal zone lymphomas (SMZL) are neoplasms of mature B cells that constitute less than 2% of all these types of lymphomas. The case of a 58 year old patient who consulted by presenting prolonged fever associated with weight loss, pancytopenia and painless massive splenomegaly, is presented. After conducting multiple studies, which were negative, it was decided to perform diagnostic and therapeutic splenectomy. Histology result is obtained is consistent with splenic marginal zone lymphoma. Subsequently, the patient presents successful improvement of all symptoms and is discharged from the hospital. (Acta Med, Colomb 2015; 40: 62-65).
Keywords: non-Hodgkin lymphoma, splenic lymphoma, marginal zone lymphoma.
Introducción
Los linfomas no Hodgkin (LNH) son un grupo de neoplasias que afectan los ganglios linfáticos y/o el tejido linfoide extraganglionar. Son derivados de las transformaciones malignas de los linfocitos B (80% de los casos) y T (20% de los casos) (10, 11). Su frecuencia a través de los años ha ido en ascenso hasta el punto de semejar una epidemia. Afectan con mayor frecuencia a los hombres que a las mujeres y tienen una mediana de presentación de 60-65 años (1, 6, 7, 9).
No se conoce con precisión su origen, pero se ha relacionado con la presencia de agentes infecciosos (1, 6, 10,11), como virus de Epstein Barr, virus de inmunodeficiencia humana, virus linfotrópico humano tipo I, Helicobacter pylori (9), enfermedades autoinmunes, estimulación antigénica crónica (11); todos estos agentes producen alteraciones en la ontogenia normal de los linfocitos B y T; favoreciendo la proliferación numérica exponencial de dichas células, tornándolas inmortales y finalmente manifestándose clínicamente como tumores malignos.
Según la clasificación propuesta por la Organización Mundial de la Salud (OMS) para los linfomas no Hodgkin, los linfomas esplénicos de la zona marginal (LEZM) son neoplasias de las células B maduras (6, 8-10). Constituyen menos de 2% de todos los linfomas no Hodgkin (1,7, 9). Su incidencia varía de acuerdo con la etnicidad de la persona (1, 11); siendo más frecuentes en países como Estados Unidos (7 casos por 100 000 habitantes por año) y menos en Polonia (1 caso por 100 000 habitantes por año). Según la raza (1), este tipo de linfomas es dos veces más frecuentes en personas blancas. El paciente típicamente presenta esplenomegalia, linfocitosis y citopenias, debido al hiperesplenismo (1). A diferencia de otros tipos de linfoma no Hodgkin, las linfoadenopatías y el compromiso de órganos extralinfáticos es raro (1, 7, 9, 10). También es poco frecuente la aparición de síntomas B y elevación de LDH (1, 4, 9).
A continuación se presentará un caso clínico que ingresó al servicio de urgencias del hospital universitario de Cartagena, donde su cuadro de presentación fue fiebre prolongada asociado a pancitopenia junto con esplenomegalia marcada. Destacamos la importancia del reconocimiento clínico temprano de esta entidad junto al registro de sus hallazgos típicos de laboratorio. Técnicas que permitirán al clínico a realizar un mejor abordaje diagnóstico que se reflejará con un pronóstico más favorable para nuestros pacientes.
Presentación del caso
Paciente de 58 años, sexo masculino, quien ingresa al Servicio de Urgencias del Hospital Universitario del Caribe de la ciudad de Cartagena, proveniente del servicio de consulta externa por infectología del mismo hospital, debido a fiebre prolongada, pancitopenia, esplenomegalia masiva y riesgo de ruptura.
Refiere cuadro clínico de cuatro meses de evolución de fiebre a cualquier momento del día, asociado a astenia, adinamia, escalofríos, pérdida de peso (8 kilos en total). Por lo que se había hospitalizado previamente en el mismo hospital para estudio. Durante su hospitalización, se descartan procesos infecciosos tales como infección por VIH, virus de Epstein Barr, citomegalovirus, leishmania, pero se documenta pancitopenia asociado a esplenomegalia. Por lo anterior, se realiza biopsia de médula ósea que descarta proceso hematológico primario. Por buena evolución y estabilidad clínica dan de alta del servicio de hospitalizaciones con signos de alarma, ordenan estudios de controlambulatorios y consideran seguimiento por la consulta externa de infectología y hematología.
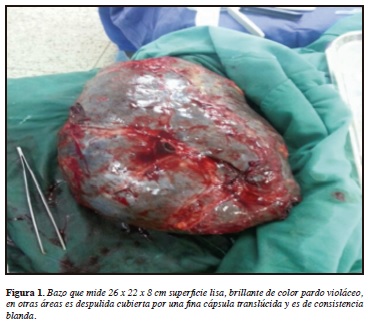
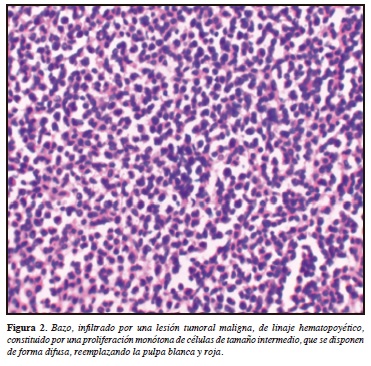
Durante su visita al servicio de consulta externa de infectología, el paciente refiere persistencia de síntomas y pancitopenia. Trae reporte de ecografía abdominal total que documenta bazo de gran tamaño (llegando a zona pélvica), hipervascularizado y por considerar riesgo de ruptura esplénica se ordena hospitalizar paciente en área aislada para estudio y manejo. Paciente muestra adicionalmente reporte de paraclínico extra institucional que reporta positivo para Ehrlichias pp. y Anaplasma spp. En el mismo estudio se documentan granulaciones tóxicas con marcada desviación a la izquierda. Blastos+, glóbulos rojos macrocíticos e hipocrómicos, cuerpos de Howell Jolly, pancitopenia y policromasia++. Como antecedentes personales se destaca que el paciente no presenta ninguna patología previa a este episodio. Niega tabaquismo activo, uso de drogas recreacionales. Es ebanista, vive en un buen barrio de la ciudad junto con sus dos hermanas. No tiene mascotas pero refiere que el "vecino tiene unos perros". Se destaca al examen físico signos vitales dentro de la normalidad. Se palpa gran esplenomegalia no dolorosa que se extiende hacia la región pélvica ipsilateral. Resto de examen físico dentro de la normalidad. Cabe destacar que no se encontraron al examen físico ningún crecimiento ganglionar. Por positivizaciones de agentes zoonóticos antes mencionados se inicia manejo médico con doxiciclina. Debido a la no respuesta de tratamiento médico y persistencia de pancitopenia se decide llevar paciente a junta medicoquirúrgica para realización de esplenectomía diagnóstica y terapéutica, se envía a estudio de histopatológico. Se realiza procedimiento en forma convencional debido a gran tamaño del bazo que mide 26x 22 x 8 cm (Figura 1). Paciente se traslada a unidad de cuidados intensivos para recuperación de su posquirúrgico, donde evoluciona satisfactoriamente. Posteriormente, se traslada a sala general donde es dado de alta por buena evolución clínica. Se obtiene resultado de patología que reporta parénquima esplénico con alteración de su histoarquitectura por la presencia de linfocitos monomórficos que infiltran difusamente la pulpa roja. Marcadores de inmunoperoxidasas para CD 20 que muestra reactividad difusa con expresión BCL2 y CD11c. El CD3 y el CD5 son positivos en población T reactiva acompañante. El índice de proliferación celular medido con KI67 es del 10%. Comentario: Los hallazgos morfológicos e inmunofenotípicos confirman el diagnóstico de compromiso esplénico por neoplasia linfoide B madura a favor de linfoma no Hodgkin B de la zona marginal esplénico (Figura 2).
Discusión
La historia de los linfomas inicia en 1832 (5) con los trabajos realizados por el Dr. Thomas Hodgkin en el hospital Guy de Londres, mientras se desempeñaba como "inspector de los muertos y curador del museo de anatomía mórbida"(5). Durante su estancia en dicho país adquiere mucha experiencia en la correlación clínico y patológica de sus pacientes. Evaluando seis casos de necropsias en pacientes que murieron en "extrañas circunstancias con agrandamiento de los ganglios linfáticos y el bazo" (5) llegó a la conclusión de que el crecimiento patológico de estos ganglios y el bazo obedecía a la presencia de una enfermedad primaria de éstos; y no sólo como consecuencia de un proceso infeccioso o inflamatorio como se creía en su tiempo.
Años más tarde, 1856, se publica un nuevo trabajo donde nuevamente se destaca el agrandamiento de los ganglios linfáticos y el bazo, esta vez a cargo del Dr. Samuel Wilks quien denomina a este "nuevo tipo de patología" enfermedad de Hodgkin en honor a su predecesor (5). Finalmente, su trabajo fue redescubierto por los doctores Carl Sternberg(1898) y Dorothy Reed (1902), quienes describen las características histológicas clásicas de esta enfermedad (5). En 1960, gracias a los adelantos científicos de la época se determina que esta enfermedad presenta un tipo de células con crecimiento exponencial y alteraciones cromosómicas específicas (aneuploidía); por lo que se le confiere el nombre de neoplasia maligna (5).
Posteriormente, se fueron realizando estudios donde se hallaron crecimiento de ganglios linfáticos y del bazo por "células diferentes" a las descritas por la Dra. Reed y el Dr. Sternberg, por lo que denominaron a esta nueva entidad enfermedad no Hodgkin.
La enfermedad de no Hodgkin hace referencia a un grupo de neoplasias que pueden afectar a los ganglios linfáticos o a los órganos del tejido linfoide no ganglionares (bazo, cerebro, piel, corazón, estómago, etc) (6, 11). Este tipo de neoplasias está en incremento en la actualidad (9, 10), siendo la mayoría de estos linfomas de afección del linaje de los linfocitos B (80%). En la actualidad, la mayoría de los linfomas Hodgkin se curan a diferencia de los linfomas no Hodgkin, donde se han encontrado una serie de anormalidades que los hacen en cierta forma más difícil de combatir y por ello su alta tasa de recurrencia y mortalidad (10).
A través de los años las clasificaciones de los linfomas no Hodgkin han sufrido múltiples modificaciones, debido a los diferentes enfoques que le han dado los científicos en los últimos años (5, 6, 8, 10-12). Actualmente se trata de definir con claridad este tipo de neoplasias, con el fin de contribuir a un mejor manejo. Es por eso que no sólo han abordado este tipo de neoplasia de acuerdo con su aspecto histológico, sino que han incluido observaciones sobre el origen inmune de estas células, aspecto clínico, genético, entre otras.
La clasificación actual que abarca los distintos tipos de linfomas, es la propuesta por la Organización Mundial de la Salud (OMS, 2008), la cual se basa en su antecesora (clasificación REAL, propuesta en 1994) y actualiza a la propuesta por la OMS en el año 2001. Estos sistemas de clasificación intentan reunir distintos tipos de síndromes linfoproliferativos, de acuerdo con el subtipo de poblaciones de linfocitos de las cuales se originan (12).
La gran mayoría de los pacientes con LNH (60-80%) cursan con adenomegalia asintomática (1, 6, 7), siendo éstas más frecuentes (en orden decreciente): cuello, axilas y regiones inguinales. En 25% de los casos reportados en América el sitio de presentación puede ser extraganglionar, por lo que los signos y síntomas pueden variar (6). En el caso de nuestro paciente los signos y síntomas de presentación fueron muy inespecíficos como la aparición de fiebre de origen no muy claro, astenia, adinamia y pérdida de peso. Se destacó en el examen físico la gran esplenomegalia que redujo las siguientes posibilidades diagnósticas a entidades clínicas como (2, 4): enfermedad de Kala-azar, linfoma, leucemia mieloide crónica, enfermedad de Gaucher, betatalasemia mayor, SIDA con Mycobacterium avium complex, síndrome de esplenomegalia hiperreactiva por malaria, mielofibrosis. De estas posibilidades de trabajo se consideró fuertemente linfoma esplénico primario, por lo que se motivó paciente a esplenectomía diagnóstica y terapéutica. Cabe destacar que una causa que sesgó de manera inicial este enfoque fue la positivización de pruebas de laboratorios para Ehrlichia y Anaplasma; pero debido a la no mejoría de los signos y síntomas con el manejo médico y considerando la "cronicidad" de la esplenomegalia (2-4), se decide realizar el abordaje quirúrgico propuesto.
El reporte de patología mostró finalmente linfoma esplénico de la zona marginal LEZM). Siendo este tipo de neoplasia de presentación rara (1, 7, 9, 12) (menos de 2% de los casos de neoplasias linfoides). Su nombre deriva del origen celular de este tipo de neoplasias en la zona marginal del bazo (zona que envuelve el manto folicular y en ocasiones la vaina periarteriolar de la pulpa roja) (1,7-9,12).Se caracteriza por ser de crecimiento lento, y clínicamente se manifiesta por presentar gran esplenomegalia. Generalmente no produce adenopatías (1, 6, 8, 12). En la parte de estudios de laboratorios se destaca el gran compromiso de las líneas celulares de la sangre periférica por el hiperesplenismo secundario (1). En 20% de los pacientes suele presentarse al inicio como fenómenos autoinmunes tales como anemia hemolítica autoinmune y púrpura trombocitopénica idiopática (12). Dentro de la clasificación de la OMS, las neoplasias de las células B y específicamente las de células pequeñas, incluyen los linfomas esplénicos de la zona marginal. Más de 60% de los pacientes permanecen vivos a los cinco años después del diagnóstico (9). Este tipo de linfomas pueden sufrir transformación histológica a linfoma de células grandes, lo que puede contribuir a mortalidad (1, 11).
La evaluación pretratamiento del paciente con LEZM sigue los mismos lineamientos que la patología oncológica convencional, determinando como prioridad la extensión de la enfermedad (13). Se destaca al examen físico el estado funcional del paciente, ya sea por medio de la escala de Karnofsky o la del Grupo Cooperativo de Oncología del Este (ECOG en inglés), con base en sus resultados se decide el tipo de tratamiento que más beneficiará a nuestro paciente. Seguidamente se realizan exámenes de laboratorio para completar el grado de extensión. Entre estos exámenes se destacan: hemograma completo, química sanguínea, incluyendo pruebas de función renal, hepatograma, LDH, serología para hepatitis C, entre otros. Estudios con imágenes deben incluir tomografías con contraste del tórax, abdomen y pelvis. Se incluye a tomografía de cuello en caso de haber ganglios linfáticos palpables al examen físico. La biopsia y aspirado medular se consideran sólo en caso de enfermedad multifocal (13).
Entre los factores asociados a mal pronóstico están: anemia, hipoalbuminemia, aumento de la LDH, edad avanzada y un elevado puntaje en el score de IPI (International Prognostic Index) (13).
Con relación al tratamiento, se puede dividir de acuerdo con dos grupos de pacientes (10, 12, 13). Los LEZM temprano o asintomático, donde el manejo actualmente es expectante (9, 12, 13), y los LEZM tardío o sintomático (síntomas debidos a esplenomegalia y/o citopenias). En este último caso la esplenectomía es de elección (12, 13), siendo este procedimiento quirúrgico el que mantenga a este tipo de pacientes con remisión prolongada por mejoría de citopenias.
En los casos en los cuales la esplenectomía esté contra-indicada, se podría tratar de manejar a estos pacientes conradioterapia y/o quimioterapia, usando agentes alquilantes (ciclofosfamida, clorambucil) o análogos de la purina (fludarabina) (12). El linfoma esplénico no responde tan bien a la quimioterapia como en otras entidades neoplásicas. Sólo se ha evidenciado en algunos casos remisión completa o parcial en este tipo de linfomas asociados a infección por el virus de hepatitis C con el uso de interferón alfa y/o ribavirina (9, 12, 13).
Conclusión
El linfoma esplénico de la zona marginal es un tipo de neoplasia linfoide raro. Generalmente es de presentación inusual con signos y síntomas inespecíficos. Además de su poca afección de ganglios linfáticos, siempre debe considerarse como opción en los casos que presenten compromiso del bazo. En lo posible debe tratarse de diagnosticar temprano para alcanzar mejores tasas de curación y supervivencia.
Declaración de fuentes de financiación
Recursos propios de los autores. Estudios de laboratorio, insumos hospitalarios, medicamentos y honorarios profesionales, aportados dentro de la atención asistencial.
Conflicto de intereses
Ninguno que declarar.
Agradecimientos
Agradecemos a los docentes y residentes de la sección de medicina interna y patología, departamento de diagnóstico de la Universidad de Cartagena por la revisión y comentarios sobre el manuscrito, a los profesionales de la salud y personal administrativo del Laboratorio de Citopatología y Hospital Universitario del Caribe, quienes participaron en el abordaje diagnóstico y terapéutico del paciente y colaboraron con la estructuración de este reporte.
Referencias
1. Freedman AS, Aster JC. Clinical manifestations, pathologic features, and diagnosis of splenic marginal zone lymphoma. Uptodate online, 2013. [ Links ]
2. Landaw SA, Schrier SL. Approach to the adult patient with splenomegaly ad other splenic disorders. Uptodate online, 2013. [ Links ]
3. Sexton DJ. Human ehrlichiosis and anaplasmosis. Uptodate online, 2013. [ Links ]
4. Motyckova G, Steensma DP. Why does my patient have lymphadenopathy or splenomegaly?. Hematol Oncol Clin N Am 2012; (26): 395-408. [ Links ]
5. Jaime JC. Breve historia de la hematología III: los linfomas y el mieloma múltiple. Hematología: La sangre y sus enfermedades. Mc Graw Hill. Tercera edición. México 2012. P: 111-117. [ Links ]
6. Gómez D, Gutiérrez H, Jaime JC. Linfomas no Hodgkin. Hematología: La sangre y sus enfermedades. Mc Graw Hill. Tercera edición. México 2012. P: 123-128. [ Links ]
7. Kurtin PJ. Indolent lymphomas of mature B lymphocytes. Hematol Oncol N Am2009; (23): 769-790. [ Links ]
8. Good DJ, Gascoyne RD. Classification of Non-Hodgkin´s lymphoma. Hematol Oncol N Am2008 (22): 781-805. [ Links ]
9. Zucca E, Bertoni F, Stathis A, et al. Marginal zone lymphomas. Hematol Oncol Clin N Am2008; (22): 883-901. [ Links ]
10. Rademaker J. Hodgkin´s and Non-Hodgkin´s lymphomas. Radiol Clin N Am2007; (45): 69-83. [ Links ]
11. Karduss AJ. Linfoma no Hodgkin. Fundamentos de Medicina-Hematología. Corporación para Investigaciones Biológicas. Medellín, Colombia 2004. P: 144 - 155. [ Links ]
12. Ruiz Ballesteros EM. Linfoma esplénico de la zona marginal. Caracterización molecular [Tesis doctoral, Universidad Complutense de Madrid]. Madrid, 2010. Disponible en: http://eprints.ucm.es/10828/1/T31772.pdf. [ Links ]
13. Freedman AS, Friedberg JW. Treatment of marginal zone (MALT) lymphoma. Uptodate online, 2013. [ Links ]













