Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Medica Colombiana
Print version ISSN 0120-2448
Acta Med Colomb vol.40 no.3 Bogotá July/Dec. 2015
Trabajos originales
Diferencias entre síntomas clínicos y paraclínicos al ingreso a urgencias de pacientes militares colombianos con malaria severa y no severa
Differences between clinical and paraclinical symptoms at admission to the emergency department of colombian military patients with severe and non-severe malaria
Alirio R. Bastidas Goyes1, Mateo Benavides2, Maira Ortegón3, Nadia Juliana Proaños Jurado3
1 Especialista en Medicina Interna, Neumología y Epidemiología, Hospital Militar Central, Clínica de la Universidad de la Sabana - Universidad de la Sabana; Chía (Colombia). E-mail: aliriobg@unisabana.edu.co, aliriorodrigo@yahoo.com.
2 Residente Primer Año de Medicina Interna Universidad de la Sabana; Chía (Colombia).
3 Médicas Generales, Universidad de la Sabana. Chía (Colombia).
Recibido: 2/III/2014. Aceptado: 07/IX/2016
Resumen
Antecedentes: en los últimos años ha sido de interés el reconocimiento de manifestaciones clínicas con que cursan los pacientes que desarrollarán malaria severa (MS), y la población militar es susceptible de adquirir la infección con el desarrollo de complicaciones asociado al retraso en el reconocimiento de sus manifestaciones clínicas.
Material y métodos: se realizó un análisis de una cohorte retrospectiva de sujetos con malaria atendidos en un hospital de referencia militar y el desarrollo de complicaciones según criterios de OMS durante observación hospitalaria en mayores de 18 años; se estudiaron variables demográficas, clínicas, al examen físico, resultados paraclínicos y de manejo, los datos fueron analizados en el progama estadístico SPSS.
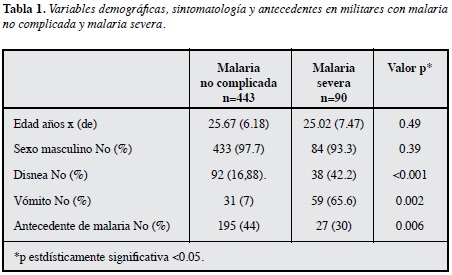
Resultados: se analizaron 533 registros, se encontraron diferencias al ingreso en disnea 42.2% MS vs 16.88% malaria no complicada (MNC) (p<0.001), vómito 65.6% MS vs 7% MNC (p=0.002), antecedente de malaria 30% MS vs 44% MNC (p=0,006), frecuencia respiratoria 20.62 (de: 5.2) resp/min MS vs 19.62 (5.2) lat/min MNC, glasgow <15.8% MS vs 0.4% MNC, Hb 11.06 (3,25) g/dL MS vs 13.62 (2.16) MNC (p<0,001), Hto 33.48 (8.15)% MS vs 39.70 (6.68)% MNC(p<0.001), leucocitos 7390 (5601) cel/mL MS vs 6319 (4862) cel/mL MNC (p=0.027), Bilirrubina total 6 (7.55) mg/dL MS vs 2.6 (2.55) mg/dL MNC, creatinina 1.98 (3.61) mg/dL MSvs 1.03 (0.22) mg/dL (p=0.029), glicemia 95.09 (21.96) mg/dL vs 103 (22.06) mg/dL (p=0,001), P. falciparum 45.6% MS vs 28.3% MNC (p=0.047).
Conclusiones: el comportamiento de la malaria en población militar es similar a la población general, sin embargo, los antecedentes de malaria, características clínicas y de laboratorio pueden ser útiles para predicción de complicaciones, se requieren más estudios para corroborar estos hallazgos. (Acta Med Colomb 2015; 40: 202-208).
Palabras clave: malaria, plasmodium, P. falciparum, P. vivax, militares, malaria aguda.
Abstract
Background: in recent years the recognition of clinical manifestations that occur with patients who develop severe malaria has raised interest, and the military population is susceptible of acquiring the infection with the development of complications associated with delayed recognition of its clinical manifestations.
Materials and Methods: A retrospective analysis of a cohort of patients with malaria treated at a reference military hospital and development of complications according to WHO criteria during hospital observation in patients over 18 years was conducted; demographic, clinical, physical examination, paraclinical and clinical management results variables were studied. Data were analyzed in SPSS statistical progam.
Results: 533 records were analyzed; differences found at hospital admission were dyspnea42.2% in severe malaria vs.16.88% in uncomplicated malaria (p <0.001), vomiting 65.6% insevere malaria vs. 7% in uncomplicated malaria (p = 0.002), history of malaria 30% in severe malaria vs. 44% in uncomplicated malaria (p = 0.006), respiratory rate 20.62 breaths/min (5.2) in severe malaria vs. 19.62 (5.2) breaths/min in uncomplicated malaria. Glasgow <15.8% in severe malaria vs. 0.4% in uncomplicated malaria, Hgb 11.06 g/dL (3.25) in severe malaria vs. 13.62g/dL (2.16) in uncomplicated malaria (p<0,001), hematocrit 33.48 (8.15) in severe malaria vs.39.70% (6.68)% in uncomplicated malaria (p <0.001), leukocytes 7390 (5601) cells/mL in severe malaria vs. 6319 (4862) cells/mL in uncomplicated malaria (p = 0.027), total bilirubin 6 (7.55)mg/dL in severe malaria vs. 2.6 (2.55) mg/dL in uncomplicated malaria, creatinine 1.98 (3.61)mg/dL in severe malaria vs. 1.03 (0.22) mg/dL in uncomplicated malaria (p = 0.029), glucose 95.09 (21.96) mg/dL vs. 103 (22.06) mg/dL (p = 0.001), P. falciparum 45.6% in severe malaria vs. 28.3% in uncomplicated malaria (p = 0.047).
Conclusions: The behavior of malaria in military population is similar to that in the general population; however, the history of malaria, clinical and laboratory features may be useful for prediction of complications; further studies are needed to confirm these findings. (Acta Med Colomb2015; 40: 202-208).
Keywords: malaria, plasmodium, p. falciparum, p. vivax, military, acute malaria.
Introducción
La malaria es una de las enfermedades infecciosas más importantes en Colombia, aproximadamente 12 millones de personas habitan en zonas de riesgo para transmisión de esta enfermedad y se calcula que aproximadamente 10 mil militares patrullan en lugares donde la transmisión es endémica (1, 2).
En los últimos años ha sido de interés el reconocimiento de manifestaciones clínicas y de laboratorio con que pueden cursar los pacientes que desarrollarán malaria severa (3). Niveles altos de proteína C reactiva, alteraciones del estado de conciencia, ictericia, hiperpirexia, coluria, signos de deshidratación e hipercalcemia son hallazgos asociados conel desarrollo de complicaciones en malaria (4, 5).
El diagnóstico de malaria severa se encuentra directamente relacionado con un alto riesgo de mortalidad, por esta razón, es importante su reconocimiento temprano y tratamiento oportuno. Adicionalmente, el tratamiento realizado generalmente en hospitales de alta complejidad, obliga a la realización de traslados tempranos para disminuir la mortalidad (6-8). Se ha reconocido que la población militar es susceptible de adquirir la infección y desarrollar cuadros complicados de malaria relacionados con retrasos en su atención (2, 9).
En este estudio se analizó una cohorte de militares atendidos por malaria en un hospital de referencia militar en búsqueda de reconocer cuáles podrían ser las características clínicas y paraclínicas referidas al ingreso a urgencias que podrían ser de utilidad para reconocer a los sujetos que desarrollen malaria severa de los que no.
Metodología
Se realizó un análisis de una cohorte retrospectiva, donde se ingresaron los sujetos con cualquier diagnóstico de malaria y cualquier diagnóstico asociado a sus complicaciones, la búsqueda de estos diagnósticos se realizó a través de los códigos CIE 10 (B50.0, B50.8, B50.9, B51, B51.0, B51.8,B51.9, B52, B52.0, B52.8, B52.9, B53, B53.0, B53.1, B53.8,B54X), y de los registros de laboratorio clínico positivos para malaria, una vez obtenidas las historias clínicas se verificó que los diagnósticos CIE 10 concordaran con el cuadro de paludismo y tuvieran el reporte oficial de gota gruesa y nivel de parasitemia. Los criterios de inclusión que se tomaron en cuenta fueron: mayores de 18 años, tener reporte en historia clínica de gota gruesa positiva para cualquier tipo de malaria; se excluyeron las historias de los sujetos cuyos síntomas y paraclínicos pudieran estar confundidos por otras causas como heridas en combate, antecedente de enfermedad pulmonar, cardiaca, hepática o hematológica crónica, o en quienes no se tenga certeza de su sintomalogía al ingreso, como son los pacientes con intubación orotraqueal con soporte ventilatorio o vasopresor desde el sitio de remisión, sujetos que hayan requerido soporte transfusional o a quienes se les diagnosticara malaria complicada en las primeras doce horas de observación, donde no se puede diferenciar si los hallazgos clínicos y paraclínicos preceden al diagnóstico de complicación o si son reflejo de la complicación ya instaurada. Las variables de estudio se agruparon en: características sociodemográficas y clínicas de la enfermedad: edad, sexo, sitio de nacimiento, lugar de procedencia, días de síntomas, disnea, vómito, presión arterial sistólica, presión arterial diastólica, frecuencia cardiaca, frecuencia respiratoria, temperatura, Glasgow. Variables paraclínicas: hemoglobina, hematocrito, leucocitos, plaquetas, bilirrubina total, bilirrubina directa, bilirrubina indirecta, creatinina, nitrógeno ureico, glicemia. Tratamiento: administración de antimaláricos como quinina, primaquina, cloroquina, sulfodoxina/pirimetamina, mefloquina, amodiaquina, uso de antibióticos con efecto antiparasitario, administración de antibióticos durante las primeras 48 horas del ingreso. Tipo de paludismo: Plasmodium falciparum, Plasmodium vivax, infeccion mixta. Por último se evaluó parasitemia elevada (> 50 000/ul), cualquier tipo de resistencia in vivo (grado I:recurrencia o infección entre el séptimo y vigésimooctavo día de tratamiento completo siguiente a resolución de síntomas y aclaramiento de parasitemia, grado II: reducción de parasitemia asexuada en más de 75% en las primeras 48 horas de tratamiento, pero con fallo del aclaramiento a los siete días, grado III: nivel de parasitemia no cae más de 75%dentro de las primeras 48 horas de tratamiento) y confección con hepatitis, dengue, leshmaniasis cutánea y fiebre tifoidea.
Las complicaciones se definieron según criterios de OMS (10) de la siguiente manera: hematológicas - desarrollo de anemia severa (nivel de hemoglobina inferior a 5 g/dL), respiratorias con el desarrollo de algún grado de dificultad respiratoria (respiración acidótica), edema pulmonar agudo o síndrome de dificultad respiratoria aguda del adulto, cardiovasculares con evidencia de choque circulatorio, presión arterial sistólica menos de 70 mmHg en adultos, alteraciones renales definidas con el desarrollo de creatinina superior a 3 mg/dL, glicemia inferior a 40 mg/dL, complicaciones hepáticas (desarrollo de hiperbilirrubinemia junto con algún otro compromiso de orgánico), infecciosas como presencia de choque séptico y del sistema nervioso central evidenciadas por la presencia de alteración del estado de la conciencia (Glasgow < 9) o episodios convulsivos repetitivos. La acidosis metabólica e hiperlactatemia no se establecieron por pérdida de información en más de 20% de los datos en estas variables.
La información obtenida se transcribió en la hoja de cálculo de Excel y los datos fueron revisados en dos ocasiones para verificar la adecuada transcripción de los mismos. Posteriormente se utilizó el paquete estadístico SPSS-17 para elanálisis final. Las variables cuantitativas se resumieron con promedios y desviaciones estándar y las variables cualitativas en frecuencias y porcentajes, las variables cualitativas se compararon con chi cuadrado y las cuantitativas según su distribución por t de student y U de Mann-Whitney. El protocolo fue aprabado por el comité de ética institucional del centro de investigación.
Resultados
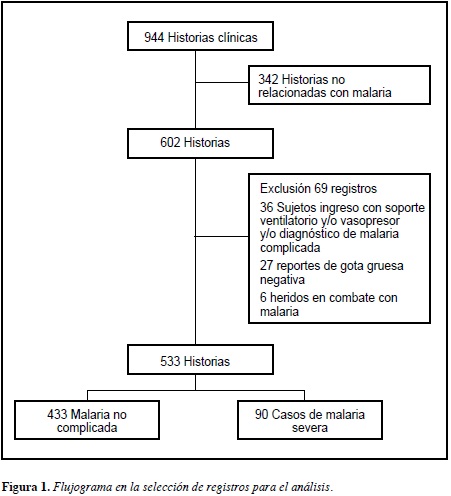
Fueron evaluadas 944 historias clínicas de las cuales se realizó exclusión de 342 pacientes, dado que el diagnóstico de la historia clínica no correspondía al de malaria. De los 602 registros restantes se excluyeron 69 registros ingresando al análisis final 533 historias clínicas. En la Figura 1 se resume la selección de los registros analizados.
Características sociodemográficas generales
El promedio de edad fue 25.38 (DE 6.66) años, 517(97%) fueron de sexo masculino, 352 (66%) eran soldados, 113 (21.2%) suboficiales, 61 (11.4%) oficiales y siete (1.3%) civiles. Teniendo en cuenta el lugar de nacimiento 161 (31.3%) eran naturales de Bogotá D.C, Guaviare 105 (19.7%), Meta 74 (13.9%), Antioquia 65 (12.2%), Chocó 36 (6.8%), Caquetá 31 (5.8%), Vichada 27 (5.1%) y los 34 casos restantes provenían del resto del territorio nacional con un porcentaje menor de 5%. Según el lugar de procedencia, la mayoría 105 (19.7%) provenía del departamento del Guaviare. Según los criterios de la Organización Mundial de la Salud se encontraron 90 sujetos con malaria severa, correspondiente a 16.8% de la población estudiada.
Características clínicas sintomáticas y antecedentes
En sujetos con malaria no complicada el promedio en tiempo de síntomas desde el inicio de la enfermedad hasta la consulta hospitalaria fue 8.32 días. La disnea se presentó en 92 (16.88 %), el vómito en 31 (7%) y el antecedente de uso de antimaláricos previos en 196 (44.2 %). En sujetos con malaria complicada el promedio de edad fue de 25.02 (DE 7.47) años, 84 (93.3%) sexo masculino, el promedio de tiempo desde el inicio de los síntomas hasta la consulta hospitalaria fue de 9.03 (DE 7.22) días. La disnea se presentóen 38 (42.2 %) de los sujetos y el vómito en 59 (65.6%). El antecedente de malaria previa al ingreso hospitalario se encontró en 222 (41.6%) y el uso de antimaláricos previos en 46 (51.1%) de los sujetos. Las características clínicas sintomáticas de los pacientes al ingreso hospitalario se muestran en la Tabla 1.
Signos clínicos
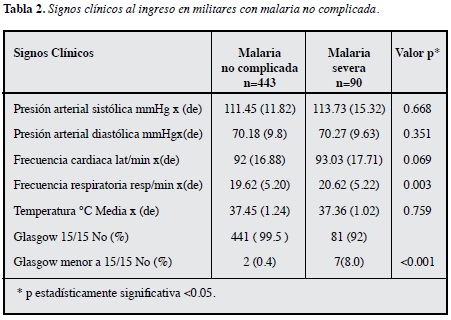
Los signos clínicos en signos vitales y la escala de Glasgow entre sujetos con malaria no complicada y malaria severa se comparan en la Tabla 2.
Hallazgos paraclínicos
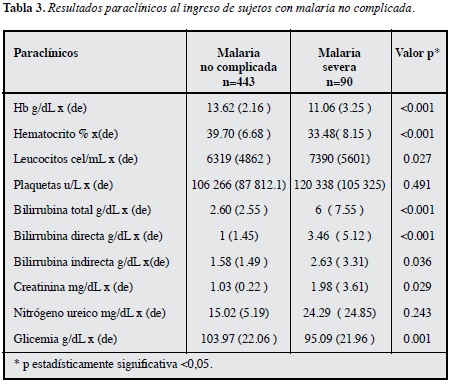
Los hallazgos de laboratorio al ingreso de urgencias de sujetos con malaria no complicada de quienes desarrollaron malaria severa se muestran en la Tabla 3.
Tratamiento
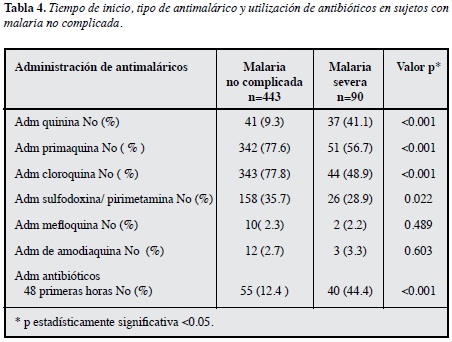
El tiempo de inicio de tratamiento antimalárico en los sujetos que desarrollaron malaria no complicada fue en promedio de 16.56 horas, en el caso de malaria severa fue de 16.26 horas, de los pacientes incluidos en el estudio con malaria severa se identificó que 40 (44.4%) habían recibido antibióticos 48 horas previas al ingreso y 23 (57.5%) de ellos recibió algún antibiótico con efecto antiparasitario, el uso de antibióticos con efecto antiparasitario en malaria no complicada fue de 13 (22.8%). El tiempo de inicio y tipo de antimalárico utilizado al ingreso hospitalario y uso de antibióticos en los sujetos con malaria no complicada y con malaria severa se describen en la Tabla 4.
Tipo de paludismo
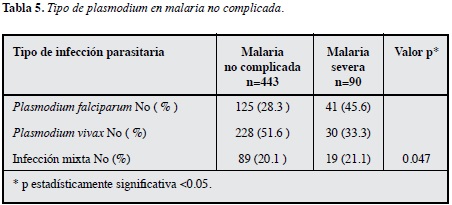
La parasitemia en el grupo de paludismo no complicado fue de 3.4 y 19.1% en el caso de malaria severa. La frecuencia y el tipo de parásito identificado en los sujetos con malaria no complicada y malaria severa se presentan en la Tabla 5.
Resistencia y coinfección
El número de sujetos con resistencia en malaria no complicada fueron cero y la presencia de coinfección con otras enfermedades como dengue, hepatitis, fiebre tifoidea fueron 12 (2.7 %) sujetos.
Discusión
El estudio realizado corresponde a una población militar joven, en donde la mayoría son sujetos de sexo masculino como es lo habitual en los estudios de esta enfermedad en este tipo de población (2), el personal militar proviene de áreas de conflicto de todo el territorio nacional, especialmente del departamento del Guaviare ubicado en la región de la Orinoquia, donde el índice parasitario anual reportado para los últimos años alcanzó 57.23, el más alto del país (11), índices parasitarios anuales mayores de 40 definen zonas de alta probabilidad de transmisibilidad del parásito (1, 11).
En los casos de malaria no complicada el promedio de consulta fue de 8.32 días, mayor al reportado en poblacióngeneral por Tobón (12), el cual fue 5.9 días en sujetos no complicados; sin embargo, el promedio de consulta en nuestro estudio fue menor al encontrado en otras poblaciones militares, como lo reporta Whitman donde el promedio de consulta en una población de marines americanos fue de 15 días (13), el tiempo promedio de consulta en militares con complicación en nuestro estudio fue 9.03 días, mayor que loreportado por Tobón, quien mostró para la población en general con malaria complicada un promedio de 5.6 días (12).
El cuadro de malaria generalmente consiste en un síndrome febril asociado a malestar general y escalofríos, donde otros síntomas de órgano específicos pueden ser relevantes para el reconocimiento de pacientes con complicaciones (12, 14). La presentación de estos síntomas ha sido variable, la presencia de disnea en sujetos no complicados tiene porcentajes que se aproximan a 20% (15). Por otro lado, el vómito se ha presentado hasta 39% como lo reporta Gonzaleset al (14). En nuestro estudio el porcentaje de pacientes con malaria no complicada que presentó disnea fue 16.88% y el vómito se presentó con un porcentaje de 7%. En contraste,el caso de malaria complicada la disnea tiene un porcentaje mayor, en nuestra población militar llega hasta 42.2% y el porcentaje de vómito hasta 65.6%, hallazgos similares a los encontrados en la literatura donde estos síntomas son mayores en sujetos complicados con porcentajes para disnea en sujetos complicados hasta 38% (12) y vómito del 27 - 58% (14). Lo anterior sugiere consistencia sobre la existencia de que algunos síntomas clínicos pueden ser tenidos en cuenta para el desarrollo de malaria severa (16).
La disnea podría ser un síntoma clínico útil para el reconocimiento de sujetos que desarrollan malaria complicada (17), una explicación fisiopatológica podría estar sustentada al hecho de que la disnea puede ser el reflejo de que la aparición de disnea puede aparecer por el compromiso de diferentes órganos que el parásito ataca de forma habitual (16, 18); es decir, la disnea puede ser la manifestación de la disminución en los niveles de hemoglobina en la anemia, la disnea puede aparecer cuando se afecta el tejido pulmonar ya sea por el desarrollo de injuria pulmonar o del síndrome de dificultad respiratoria aguda, y la disnea puede aparecer por el compromiso infeccioso sobreagregado en el caso de neumonías y en raras ocasiones aparecer por compromiso cardiovascular (18, 19) (15). Otro síntoma clínico que podría considerarse, para diferenciar sujetos que desarrollaránmalaria complicada podría ser el vómito, este síntomaaunque inespecífico y de causas múltiples se ha relacionado en algunos estudios con un aumento de la severidad de laenfermedad probablemente relacionado a un incremento de la deshidratación con una disminución del volumen intravascular efectivo (17), por otra parte el vómito puede ser reflejo del desarrollo de alteraciones hepáticas y metabólicas (12).
El 30% de los pacientes con malaria complicada y 44.2% con malaria no complicada contaban con antecedente de malaria previa, esta diferencia, en el antecedente de malaria, es similar a lo encontrado en estudios previos, donde el antecedente de haber sufrido un cuadro de malaria previo puede encontrarse hasta en 51% de sujetos que no desarrollan malaria complicada y en 45% de los que sí desarrollan algún tipo de complicación, este hecho se conoce como premonición en malaria, los pacientes que han nacido o habitan en zonas endémicas de malaria cuya infección por malaria es altamente probable y más frecuente desarrollan algún grado de inmunidad que puede proteger hasta cierto punto el desarrollo de complicaciones (12). En cuanto al manejo, en 44,2% de los sujetos se había iniciado tratamiento antipalúdico antes de su hospitalización como es lo habitual en regiones tropicales con cuadros febriles o sospecha de malaria (13), en estas zonas se prefiere iniciar de manera temprana el tratamiento en los niveles de atención de salud primarios, ya que el inicio temprano podría estar asociado a disminución de complicaciones por Plasmodium falciparum y por Plasmodium vivax, como se reporta en estudios en población colombiana (20).
Los signos clínicos evaluados en los pacientes con malaria complicada y no complicada no tienen mayores diferencias, a excepción de los hallazgos neurológicos, donde hay una mayor frecuencia de disminución en el Glasgow en los pacientes con malaria severa, estos hallazgos son similares a lo reportado en poblaciones adultas africanas, donde las alteraciones neurológicas se relacionan con factores de pobre pronóstico como el desarrollo de coma profundo,edema pulmonar y falla renal. Así mismo, la alteración en la escala de Glasgow se asocian con un elevada mortalidad que puede alcanzar hasta 30% (8, 21).
En cuanto a los hallazgos paraclínicos, los estudios en población militar con malaria no complicada muestran una alta frecuencia de anemia hasta en 80%, seguido por las alteraciones hepáticas con un porcentaje del 50%, el aumento leve de la creatinina (1.4 mg/dL) es un hallazgo que se reporta entre 1 y 2% en estos pacientes (13) (10).Estos resultados son similares a los encontrados en nuestra población donde en sujetos no complicados hay anemia, aumento de los niveles de bilirrubina pero de manera leve y donde el promedio de creatinina no se ve tan alterado 1.03 mg/dL. En los sujetos que desarrollaron malaria severa, se encontró niveles de bilirrubina en 6 g/dL, creatinina 1.98 mg/dL, hemoglobina 11.06 g/dL y recuento plaquetario en 120 000 /mm³, estos niveles son mayores a lo reportado en población adulta joven de nuestro país, donde los niveles de bibirrubina fue 2.2 g/dL, creatinina 1.0 mg/dL, hemoglobina 10.5 g/dL y recuento plaquetario 95 000/mm³ (22, 23). Los niveles altos de bilirrubina, creatinina y niveles bajos de hemoglobina se asocian con disfunción hepática, hemolisis masiva, deterioro función renal con un aumento del número de complicaciones y morbimortalidad (17).
El tipo de parásito más frecuente en sujetos con malaria no complicada fue Plasmodium vivax alcanzando un porcentaje de 51.6%, seguido por la infección mixta en 20.1%, similar a estudios en población militar y en población general colombiana, donde la frecuencia de Plasmodium vivax se reporta 29 y 56% (2) (24). En sujetos con malaria severa se encontró con mayor frecuencia Plasmodium falciparum, que es lo habitualmente esperado cuando se analizan poblaciones con malaria complicada, donde en 88 - 93% del desarrollo de complicaciones se encuentra asociadas a infecciones por este tipo de Plasmodium (25, 26). No se documentó evidencia de cepas resistentes en nuestro estudio en pacientes con malaria no complicada, por el contrario en el grupo de malaria complicada se encontró 10% de resistencia, estudios realizados en poblaciones de Suramérica y el sureste asiático reportan un porcentaje de resistencia de hasta 50% en los casos complicados por Plasmodium falciparum, no obstante, estos porcentajes podrían disminuir con los nuevos esquemas de tratamiento (27).
El tratamiento antipalúdico más frecuente en nuestro estudio para los casos de malaria no complicada fue la administración de cloroquina y primaquina con 77.6%, seguido de sulfodoxina-pirimetamina en 35.7%. Los demás tratamientos antimaláricos evaluados se administraron en un porcentaje inferior a 10%, estos resultados son similaresa los reportados en estudios en la población general, pero diferentes al manejo realizado en poblaciones militares en diferentes partes del mundo, donde hay mayor porcentajede utilización de doxiciclina oral y atovaquona proguanil como primera línea de tratamiento (2). Dichas diferencias pueden corresponder al lugar de adquisición de la infección, donde los tratamientos pueden variar por el riesgo de cepas resistentes a cloroquina y de ahí la mayor utilización de tratamientos alternativos (28). En los pacientes con malaria complicada el inicio de quinina es mayor (41% vs 9%), acorde con las guías internacionales de manejo (10, 17, 23, 26, 29). Al comparar estos resultados a estudios realizados en población militar en otras partes del mundo hay resultados diferentes, probablemente en relación con el tipo del parásito encontrado, la población seleccionada, los criterios utilizados de complicación y el porcentaje de cepas resistentes encontradas (9).
El presente estudio puede presentar varias limitaciones, los datos tomados de forma restrospectiva pueden ser de calidad limitada, además de ser susceptibles de pérdida de información, el diagnóstico de complicaciones como la acidosis metabólica e hiperlactatemia no se estableció debido a este hecho. Por otra parte, al ser un estudio realizado en un sitio de referencia militar, sus resultados son sólo extrapolables a poblaciones similares, el carácter retrospectivo del estudio hace necesario que sus resultados deben ser validados en cohortes prospectivas, no obstante, hay un buen número de sujetos analizados, que dan un buen poder estadístico a los resultados encontrados.
Conclusión
El comportamiento de malaria en población militar es similar a la población general; sin embargo, antecedentes de malaria previa, síntomas clínicos como la disnea, vómito, hallazgos de laboratorio como la disminución de hemoglobina, hiperbilirrubinemia y alteraciones no tan severas de la función renal pueden ser de utilidad para predicción de complicaciones, siendo necesarios estudios prospectivos para corroborar estos hallazgos.
Agradecimientos
Unidad de investigación y personal de archivo del Hospital Militar Central.
Declaración sobre conflictos de interes
No se declaran conflictos de Interés.
Referencias
1. Hay SI, Guerra CA, Tatem AJ, Noor AM, Snow RW. The global distribution and population at risk of malaria: past, present, and future. Lancet Infect Dis. 2004; 4 (6): 327-36. [ Links ]
2. Armed Forces Health Surveillance C. Update: malaria, U.S. Armed Forces, 2011. MSMR. 2012; 19 (1): 2-6. [ Links ]
3. Sarkar J, Shah NK, Murhekar MV. Incidence, management, and reporting of severe and fatal Plasmodium falciparum malaria in secondary and tertiary health facilities of Alipurduar, India in 2009. J Vector Borne Dis. 2012; 49 (3): 157-63. [ Links ]
4. Abdallah TM, Abdeen MT, Ahmed IS, Hamdan HZ, Magzoub M, Adam I. Severe Plasmodium falciparum and Plasmodium vivax malaria among adults at Kassala Hospital, eastern Sudan. Malar J. 2013; 12: 148. [ Links ]
5. Barber BE, William T, Grigg MJ, Menon J, Auburn S, Marfurt J, et al. A prospective comparative study of knowlesi, falciparum, and vivax malaria in Sabah, Malaysia: high proportion with severe disease from Plasmodium knowlesi and Plasmodium vivax but no mortality with early referral and artesunate therapy. Clin Infect Dis. 2013; 56 (3): 383-97. [ Links ]
6. Kendjo E, Agbenyega T, Bojang K, Newton CR, Bouyou-Akotet M, Pedross F, et al. Mortality patterns and site heterogeneity of severe malaria in African children. PLoS One. 2013; 8 (3): e58686. [ Links ]
7. Marks ME, Armstrong M, Suvari MM, Batson S, Whitty CJ, Chiodini PL, et al. Severe imported falciparum malaria among adults requiring intensive care: a retrospective study at the hospital for tropical diseases, London. BMC Infect Dis. 2013; 13: 118. [ Links ]
8. Sagaki P, Thanachartwet V, Desakorn V, Sahassananda D, Chamnanchanunt S, Chierakul W, et al. Clinical factors for severity of Plasmodium falciparum malaria in hospitalized adults in Thailand. PLoS One. 2013; 8 (8): e71503. [ Links ]
9. Wade KA, Sene BE, Niang EM, Diallo A, Diatta B. [Epidemiology and prognostic value of organ failure during severe malaria in the Principal Military Teaching Hospital of Dakar, Senegal]. Med Sante Trop. 2012; 22 (4): 422-4. [ Links ]
10. WHO. World malaria report 2013 2014 [cited 2014 March]. Available from: http://www.who.int/malaria/publications/world_malaria_report_2014/report/en/. [ Links ]
11. INS. Notificación de eventos de interés en salud pública 2010 [cited 2013 September]. Available from: http://ins.gov.co/lineas-de-accion/investigacion/Publicaciones-subdireccin Vigilancia/Boletin Notificaci%C3%B3n eventos inter%C3%A9sSalud P%C3%BAblica 2008-2010.PDF?Mobile=1&Source=%2Flineas%2Dde%2Daccion%2Finvestigacion%2F%5Flayouts%2F mobile%2 Fdispform%2Easpx%3FList%3Dac8833b4%2Daaf1%2D4e66%2D9228%2D9e5110ff3ca8%26View%3 D8cf33f85%2 D87dc%2 D4292%2Db9fc%2D471f3a397eee%26ID%3D1%26CurrentPage%3D1. [ Links ]
12. Tobon A. [Danger signs in the malaria patient]. Biomedica. 2009; 29 (2): 320-9. [ Links ]
13. Whitman TJ, Coyne PE, Magill AJ, Blazes DL, Green MD, Milhous WK, et al. An outbreak of Plasmodium falciparum malaria in U.S. Marines deployed to Liberia. Am J Trop Med Hyg. 2010; 83 (2): 258-65. [ Links ]
14. González L, Guzmán M, Carmona J, Lopera T, Blair S. Características clínico-epidemiológicas de 291 pacientes hospitalizados por malaria en Medellín (Colombia). Acta Med Colomb. 2000; 25 (4): 34-2. [ Links ]
15. Da Silva-Nunes M, Ferreira MU. Clinical spectrum of uncomplicated malaria in semi-immune Amazonians: beyond the "symptomatic" vs "asymptomatic" dichotomy. Mem Inst Oswaldo Cruz. 2007; 102 (3): 341-7. [ Links ]
16. Raposo CC, Santos JB, Santos GM, Goncalves Eda G, Silva AR. Plasmodium vivax malaria: related factors to severity in the State of Maranhao, Brazil. Rev Soc Bras Med Trop. 2013; 46 (1): 67-72. [ Links ]
17. Tobon-Castano A, Giraldo-Castro C, Blair S. [Prognostic value of clinical and parasitological signs for severe malaria in patients from Colombia]. Biomedica. 2012; 32 Suppl 1: 79-94. [ Links ]
18. Taylor WR, Hanson J, Turner GD, White NJ, Dondorp AM. Respiratory manifestations of malaria. Chest. 2012; 142 (2): 492-505. [ Links ]
19. Martins AC, Lins JB, Santos LM, Fernandes LN, Malafronte RS, Maia TC, et al. Vivax malaria in an Amazonian child with dilated cardiomyopathy. Malar J. 2014; 13: 61. [ Links ]
20. Arboleda M, Perez MF, Fernandez D, Usuga LY, Meza M. [Clinical and laboratory profile of Plasmodium vivax malaria patients hospitalized in Apartado, Colombia]. Biomedica. 2012; 32 Suppl 1: 58-67. [ Links ]
21. Ogoina D, Obiako RO. Clinical presentation and outcome of severe malaria in adults in Zaria, Northern Nigeria. Ann Afr Med. 2012; 11 (4): 245-6. [ Links ]
22. Muley A, Lakhani J, Bhirud S, Patel A. Thrombocytopenia in Plasmodium vivax Malaria: How Significant?. J Trop Med. 2014: 567469. [ Links ]
23. Tobon-Castano A, Piñeros J, Blair S, Carmona J. Clínica de malaria complicada debida a P. falciparum estudio de casos y controles en Tumaco y Turbo (Colombia). IATREIA. 2006; 19 (4): 339-55. [ Links ]
24. Echeverri M, Tobon A, Alvarez G, Carmona J, Blair S. Clinical and laboratory findings of Plasmodium vivax malaria in Colombia, 2001. Rev Inst Med Trop Sao Paulo. 2003; 45 (1): 29-34. [ Links ]
25. Iborra MA, Garcia E, Carrilero B, Segovia M. [Malaria diagnosis and treatment: analysis of a cohort of hospitalised patients at a tertiary level hospital (1998-2010)]. Rev Esp Quimioter. 2013; 26 (1): 6-11. [ Links ]
26. Bardales F, De la Puente C. Manejo en UCI de la malaria falcíparum severa y complicada. Bol Soc Peru Med Interna. 2000; 13 (1): 30-9. [ Links ]
27. Alvarez G, Tobon A, Pineros JG, Rios A, Blair S. Dynamics of Plasmodium falciparum parasitemia regarding combined treatment regimens for acute uncomplicated malaria, Antioquia, Colombia. Am J Trop Med Hyg. 2010; 83 (1): 90-6. [ Links ]
28. Bustos DG, Canfield CJ, Canete-Miguel E, Hutchinson DB. Atovaquoneproguanil compared with chloroquine and chloroquine-sulfadoxine-pyrimethamine for treatment of acute Plasmodium falciparum malaria in the Philippines. J Infect Dis. 1999; 179 (6): 1587-90. [ Links ]
29. WHO. Tratamiento del paludismo grave 2012 [cited 2013 October]. Tercera: [Available from: http://apps.who.int/iris/bitstream/10665/101443/1/9789243548524_spa.pdf?ua=1. [ Links ]