Introducción
Según la Organización Mundial de la Salud, las enfermedades cardiovasculares constituyen una de las principales causas de mortalidad 1. La falla cardiaca es una patología de interés en salud pública, con alta incidencia, mortalidad e impacto en los servicios hospitalarios. Incrementa la estancia hospitalaria, las readmisiones y las complicaciones.
Bocchi, et al. reportaron que Latinoamérica es una de las regiones que tiene una de las cargas más altas de factores de riesgo cardiovascular, por lo tanto, la incidencia de eventos coronarios e insuficiencia cardiaca es la principal causa de hospitalización, lo que incrementa los gastos en salud en una población en la que el ingreso nacional bruto per cápita es bajo 2.
Una de las principales causas documentadas del fracaso en el control de esta enfermedad es el incumplimiento del tratamiento farmacológico y no farmacológico. Algunos estudios han mostrado que los pacientes con enfermedades crónicas que no tienen un adecuado cumplimiento del tratamiento son más vulnerables a desenlaces desfavorables 3,4.
Los registros estadounidenses reportaron que el cumplimiento a los tratamientos en falla cardiaca eran de 67-89%, dependiendo de la definición y de la forma de medición 5. En Colombia los registros de cumplimiento al tratamiento se han informado en 23.6% y en falla cardiaca, como causa de descompensación y readmisión hasta de 50% 6.
Buscando mejorar el cumplimiento del tratamiento farmacológico, se han utilizado sistemas de titulación farmacéutica en pacientes con falla cardiaca con resultados positivos 7. Con programas y seguimiento adecuado al cumplimiento, se disminuye la estancia hospitalaria, el porcentaje de readmisión y el costo de la atención en salud 8.
El objetivo del presente estudio fue evaluar el cumplimiento al tratamiento con el test de Morisky Green, así como la funcionalidad familiar y las redes de apoyo con instrumentos como el Apgar familiar y el ECOMAPA.
Metodología
De febrero de 2013 a febrero de 2014 se hizo seguimiento al cumplimiento del tratamiento recomendado a una cohorte de pacientes previamente dados de alta por insuficiencia cardiaca en el Servicio de Medicina Interna. Se excluyeron los pacientes que no aceptaron la visita domiciliaria y aquellos que no residían en el área urbana de Bogotá.
Los datos de los pacientes hospitalizados con falla cardiaca se obtuvieron de los registros clínicos. A los 30 días del egreso hospitalario, un médico familiar realizó la visita domiciliaria y aplicó el instrumento de recolección de la información que incluía variables sociodemográficas.
Se evaluó el cumplimiento del tratamiento farmacológico con el test de Morisky-Green, que explora cuatro variables de cumplimiento, donde una sola respuesta afirmativa, determina que no existe cumplimiento al tratamiento.
La funcionalidad familiar se evaluó con el (APGAR familiar) "que es un instrumento que muestra cómo perciben los miembros de la familia el nivel de funcionamiento de la unidad familiar en forma global" explorando la adaptación, la participación, la ganancia, el afecto, los recursos y los amigos de cada paciente. Se tuvo en cuenta el puntaje de cada ítem, excepto la variable "amigos", ya que ésta es considerada para evaluar las redes de apoyo. El resultado de la disfunción familiar se clasificó según el valor como: severa (sic.)(0-9); moderada (10-14); leve (15-18), y función familiar adecuada (>19).
Se utilizó el ECOMAPA. "Como una herramienta de salud familiar que dibuja al individuo y a la familia en su espacio de vida, representando en forma dinámica el sistema ecológico que rodea al familiar, las conexiones importantes, los límites intrasistémicos, los conflictos, los recursos, las carencias, además de la naturaleza e intensidad de las relaciones familiares con los sistemas externos, o sea en sus relaciones con el suprasistema, la sociedad, o con otros sistemas ", se evaluó la red de apoyo social, la familia extensa, la salud, la educación, la recreación, el trabajo y los amigos y se clasificaron estas relaciones como débiles, fuertes o estresantes.
Al final de las entrevistas, el médico le indicó a cada paciente una serie de recomendaciones como parte del tratamiento no farmacológico sobre aquellas actividades en las que fue encontrado en la entrevista deficiente en el cumplimiento (actividad física, alimentación baja en sodio, restricción hídrica, redes de apoyo, cuidador, independencia, educación sobre la enfermedad y cumplimiento del tratamiento) los cuales pretendían mejorar el estado de salud por medio de la educación.
A los 90 días del egreso hospitalario se realizó seguimiento telefónico a cada paciente, indagando por la clase funcional, y el cumplimiento de las recomendaciones sugeridas en la visita domiciliaria. Los datos se tabularon en una base Excel 2010, con la finalidad de verificar la validez de los datos, se seleccionó de forma aleatoria el 20% de los de formatos recolectados, corroborando así la información registrada en la base de datos.
Se utilizaron medidas de frecuencias para las variables cualitativas, y medidas de tendencia central y de dispersión para las variables numéricas. El análisis estadístico se realizó en el software Stata 13®.
Los pacientes aceptaron participar de manera voluntaria y otorgaron su consentimiento informado. La investigación fue aprobada por el Comité de Ética de la institución, según la Resolución 008430 de 1993.
Resultados
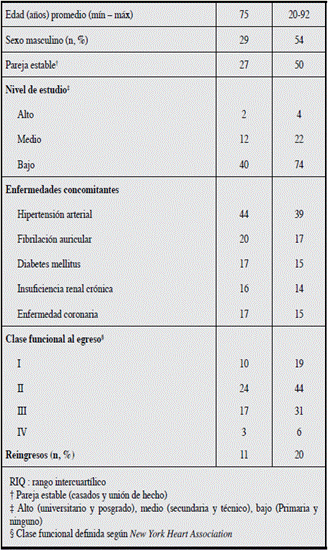
Ingresaron al estudio 54 pacientes (Figura 1). El 54% (n=29) eran de sexo masculino; la mediana de edad fue de 76.5 años (RIQ: 69-82), la escolaridad fue baja 74% (n=40). La hipertensión arterial fue la enfermedad concomitante más frecuente 39% (n=20) (Tabla 1).

Figura 1 Población de estudio de pacientes en seguimiento con diagnóstico de falla cardiaca, Hospital de San José, febrero de 2013 a febrero de 2014.
Tabla 1 Características de los pacientes que egresaron con falla cardiaca y se les hizo seguimiento del cumplimiento del tratamiento, Hospital de San José, febrero de 2013 a febrero de 2014 (n=54).
El cumplimiento del tratamiento evaluado a los 30 días fue de 72% (n=39) según el test Morisky-Green. Las principales razones de incumplimiento del tratamiento fueron: asociadas a la enfermedad o a ellos mismos 67% (n=36); el sistema de salud 24% (n=13); factores socioeconómicos 20% (n=11); al personal de salud; 18% (n=10) y el tratamiento farmacológico 16% (n=9).
El análisis de la funcionalidad familiar según el AP-GAR mostró que 60% (n=33) de los participantes tenían adecuada funcionalidad familiar. El ECOMAPA mostró que 63% (n=34) de los pacientes referían una relación fuerte con el sistema de salud, mientras que 17% (n=9) de ellos consideraron su condición laboral como factor estresante (Tabla 2).
Tabla 2 Descripción del ECOMAPA de los pacientes con falla cardiaca a los 30 días del egreso hospitalario, Hospital de San José, febrero de 2013 a febrero de 2014 (n=54).

En cuanto al cumplimiento del tratamiento no farmacológico evaluado a los 90 días, se encontró que la restricción hídrica fue la actividad más indicada (n=46/54), con un cumplimiento del 96% (n=51), la actividad física y el bajo consumo de sodio se indicaron por igual (n=42/54) con un cumplimiento de 78% (n=42) y 95% (n=51), respectivamente. El 94% (n=50) de los participantes estuvieron satisfechos con la visita domiciliaria.
En este estudio la tasa de reingreso fue de 20% (n=11) y la mortalidad de 27% (n=14) (Figura 1).
Discusión
El no cumplimiento con el tratamiento se ha asociado a un aumento de la morbilidad, la mortalidad, las hospitalizaciones, los reingresos, el deterioro de la calidad de vida y de los costos en los pacientes con falla cardiaca 9. No existe un Gold estándar para medir el cumplimiento en los pacientes con falla cardiaca, pero se han identificado factores relacionados con el cumplimiento que tienen en cuenta las dimensiones de OMS (el paciente, la enfermedad, el sistema de salud, el tratamiento y los factores socioeconómicos) 10.
La escala de Morisky-Green se validó inicialmente en pacientes con hipertensión arterial, y se encontró para las cuatro preguntas una (consistencia interna del 0.6); sensibilidad de 81%; especificidad de 45%; y un valor predictivo global de 69% para los pacientes de alto riesgo de no cumplimiento 11. Esta escala puede ser una herramienta útil en pacientes con enfermedades cardiovasculares crónicas como la falla cardiaca 12. Las tasas de no cumplimiento en pacientes con falla cardiaca se han reportado de 40-60%, y algunos estudios reportan valores extremos de 10-92% 13. En este estudio con la aplicación de la escala se encontró que los pacientes no cumplieron con el tratamiento en 28%, recientemente en 2014 se hizo un estudio de corte transversal en la Fundación Cardiovascular de Colombia y se encontró una tasa de no cumplimiento al tratamiento farmacológico y no farmacológico de 20%, la medición del cumplimiento farmacológico utilizando el test de Morisky-Green fue 53.42% 14, por debajo de lo reportado en nuestro estudio pero acorde a lo reportado por Bernsten C, et al., y Sturgess I. K et al., quienes documentaron un no cumplimiento al tratamiento inferior a 48% 15,16.
En nuestro estudio, los resultados del Apgar familiar y el ECOMAPA mostraron que los pacientes tenían adecuada funcionalidad y redes de apoyo. Sayers, et al., observaron que el apoyo de los miembros de la familia es clave para el cumplimiento del tratamiento 17. Otros estudios también han sugerido que los pacientes que tienen buenas relaciones con los miembros de la familia, tienden al autocuidado y cumplimiento del esquema terapéutico 18. El interés sobre el apoyo social y su relación con la salud surgen en la década de los 70 a partir de esta época se conocen varias definiciones del apoyo social, que se describen como "un proceso de interacción entre personas o grupos de personas, que a través del contacto sistemático establecen vínculos de amistad y de información, recibiendo apoyo material, emocional y afectivo en la solución de situaciones cotidianas en momentos de crisis". En América Latina y en Colombia la familia es la principal red de apoyo social para un paciente con una enfermedad crónica y las familias que tienen un paciente en esta condición tienen la obligación de desempeñarse como cuidadores. Pero el apoyo social visto sistemáticamente provee de efectos protectores y amortiguadores de la enfermedad 19. En Colombia estudios realizados han mostrado que la familia fue la principal red de apoyo en 76% de los pacientes y que la búsqueda de programas de apoyo social fue en una proporción menor 20.
En este estudio, el seguimiento telefónico a los 90 días del cumplimiento a las recomendaciones educativas dadas por el médico familiar a las actividades en las que los pacientes se encontraban deficientes en su visita a los 30 días del egreso (restricción hídrica, actividad física y baja ingesta de sodio) fue adecuado para la restricción hídrica y la baja ingesta de sodio, y en menor porcentaje para la actividad física. Estudios de pacientes con falla cardiaca que reciben una intervención educativa previa a su egreso con seguimiento telefónico a los 30, 90, 180 días han informado incremento del conocimiento de su enfermedad y de las medidas de autocuidado como pesarse diariamente, disminuir la ingesta de sodio y abstenerse de fumar así como seguir otras medidas de autocuidado 21,22. La inclusión de los pacientes en programas multidisciplinarios y hacerles seguimiento domiciliario o telefónico logró disminuir la mortalidad y las hospitalizaciones entre 25 y 20% respectivamente 23. La revisión sistemática realizada por el grupo Cochrane en patologías crónicas afirma que estas intervenciones mejoran la calidad de vida y disminuyen los reingresos 24.
Para este estudio la tasa de reingresos y la mortalidad fue alta después del egreso. Según lo descrito por Jovicic, et al 25, los programas de autocuidado disminuyen la tasa de readmisión hospitalaria por causas relacionadas con la falla cardiaca, de ahí la importancia de implementar programas de educación y de seguimiento en patologías crónicas. Estos programas multidisciplinarios durante los años han mostrado un impacto significativo sobre la calidad de vida de los pacientes porque mejoran las tasas de cumplimiento.
Como fortalezas del estudio, las visitas domiciliarias fueron realizadas por especialistas en medicina familiar, con entrenamiento en las herramientas utilizadas. Otra de las fortalezas fue el seguimiento telefónico a los 90 días evaluando el cumplimiento de las diferentes actividades educativas.
Las debilidades del estudio se relacionaron con el porcentaje de los participantes que murieron durante el seguimiento, antes de obtener información para el análisis y los pacientes excluidos por no encontrarse dentro del área urbana, por lo cual se obtuvo una muestra limitada.
Conclusión
A los 30 días del alta hospitalaria un alto porcentaje de los pacientes no cumplen con el tratamiento. La funcionalidad familiar y las redes de apoyo no son adecuadas en 40% de los pacientes. Indagar estas razones y hacer seguimiento al cumplimiento podrían mejorar los resultados en esta población de pacientes. Los programas de acompañamiento y la visita domiciliaria ayudan a reforzar el cumplimiento del autocuidado y deberían ser implementados para brindar a los pacientes herramientas con las cuales afrontar con una visión más amplia sus enfermedades crónicas.














