Introducción
Los trastornos cardiovasculares representan 1-4 % de las enfermedades que ocurren durante el embarazo, y son la primera causa de morbilidad y mortalidad materna, origen no obstétrico (1). La miocardiopatía periparto (MCPP) es un trastorno cardiaco de origen idiopático, caracterizado por una disfunción sistólica del ventrículo izquierdo con fracción de eyección (FEVI) < 45% y síntomas de falla cardiaca entre el tercer trimestre del embarazo y los primeros meses posparto, en pacientes sin antecedentes documentados de cardiopatías (2, 3). La incidencia reportada varía de 1:299 a 1:4000, presentándose de manera más frecuente poblaciones africanas y de Centro América (4).
Es importante tener un alto nivel de sospecha para su diagnóstico en el caso de pacientes con insuficiencia cardiaca congestiva (ICC) y preeclampsia, ya que existe una alta mor talidad asociada a la patología en ausencia de un tratamiento médico oportuno. Su diagnóstico es clínico y ecocardiográfico, pero con frecuencia suele subestimarse por la similitud de sus síntomas con los propios del embarazo, los cuales se deben diferenciar claramente con los producidos por una falla cardiaca instaurada, y aquellos que se pueden presentar en patologías de mayor prevalencia en el embarazo, como la preeclampsia con compromiso cardiaco y pulmonar (5).
El objetivo del presente reporte es conocer un caso de MCPP, causa poco frecuente de ICC en el puerperio, resal tando la necesidad de excluir esta patología en pacientes con preeclampsia severa que presentan signos de ICC, dado que los síntomas de las dos entidades se superpone.
Caso clínico
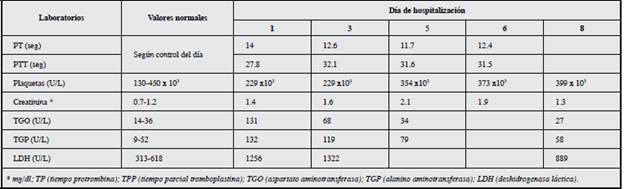
Se presenta el caso de una paciente de 33 años de edad, sin antecedentes patológicos, G3P3C0V3, en el puerperio de su último parto a término, que cursó sin complicaciones. La paciente consultó el día 14 del posparto al servicio de urgencias refiriendo un cuadro clínico de una semana de evolución caracterizado por fatiga en reposo y náuseas. Al examen físico se encontró en regulares condiciones genera les, taquicárdica, taquipneica, con dilataciones varicosas y edema en región vulvar (labios mayores) y perineal, edema grado I en miembros inferiores, dolor en hipocondrio dere cho a la palpación, hipoventilación de campos pulmonares y estertores bibasales. Se realiza una impresión diagnóstica de preeclampsia atípica, por lo que se solicitaron paraclínicos que evidenciaron creatinina, pruebas de función hepática y LDH aumentadas (Tabla 1), así como proteinuria en 24 horas de 700 mg. Debido al dolor abdominal se solicitó una ecografía de abdomen total en donde se reportó hepatomegalia y líquido libre en cavidad. Se realizó valoración ecográfica de las goteras diafragmáticas evidenciándose derrame pleural bilateral.
Se realiza un diagnóstico de preeclampsia atípica con disfunción hepática, renal, hematológica y síndrome de fuga capilar, por lo cual, se inició manejo con sulfato de magnesio 6 gr dosis de carga seguido de 1 gr cada hora y furosemida 10 mg cada 12 horas, sin mejoría. Durante su evolución la paciente presenta un cuadro clínico caracterizado por dolor y edema en miembro inferior izquierdo altamente sugestivo de trombosis venosa profunda. Posteriormente presenta síntomas respiratorios caracterizados por dolor a la inspi ración profunda y se decide descartar tromboembolismo pulmonar; la disfunción renal de la paciente contraindicó la angio TAC, por lo cual se solicitó gammagrafía venti lación/perfusión descartando dicho evento. Teniendo en cuenta la evolución tórpida con deterioro cardiovascular y signos de congestión central y periférica a pesar de manejo medico instaurado, se solicitó ecocardiograma revelando compromiso severo de la función ventricular izquierda y fracción de eyección 22%, hallazgos que configuraban el diagnóstico de miocardiopatía periparto (Figura 1). Se inicia manejo conjunto con el servicio de cardiología en Unidad de Cuidado Coronario (UCIC) donde se inició manejo depletivo con diuréticos endovenosos, soporte vasodilatador, y posteriormente se instauró manejo para falla cardiaca, mejorando los síntomas clínicos de hipervolemia logrando estabilidad hemodinámica. Se solicitó resonancia nuclear magnética cardiaca [(RNM) Figura 2] en estudio de etiología de falla cardiaca aguda, la cual reportó retención anormal de gadolinio y disfunción sistólica global, reafirmando el diagnóstico inicial. A los seis días de estancia en UCIC se da egreso hospitalario con órdenes de tratamiento médico para control de su falla cardiaca instaurada de manera ambulatoria.
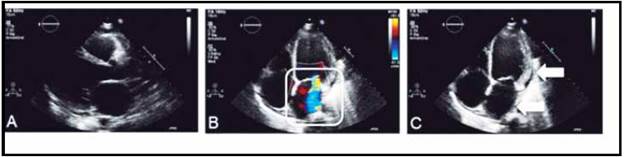
Figura 1 Ecocardiograma. A. La imagen muestra hipertrofia excéntrica de las paredes del ventrículo izquierdo, escaso derrame pericárdico. B. El recuadro hace referencia a insuficiencia mitral a moderada. C: Las flechas evidencian cardiopatía dilatada y dilatación biauricular.
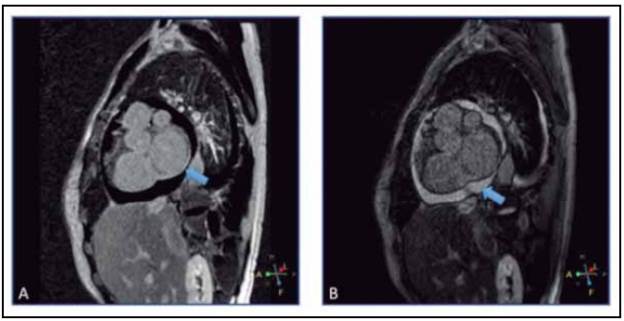
Figura 2 Resonancia nuclear magnética cardiaca. A: La flecha indica retención anormal de gadolinio en localización subepicardica y mesocardica en segmentos basales inferolateral, inferior e inferoseptal. B: La flecha muestra derrame pericárdico.
Aproximadamente 10 días más tarde la paciente acude al servicio de urgencias debido a disnea, palpitaciones, náuseas y dolor dorsal en manejo con carvedilol, enalapril, espironolactona y furosemida, por lo que se considera des compensación de falla cardiaca, se inicia soporte inotrópico, vasopresor; sin embargo, con posterior disfunción multiorgánica, requiriendo ECMO (oxigenación con membrana extracorpórea) y, posterior trasplante cardiaco con adecuada evolución de éste.
Discusión
La miocardiopatía periparto (MCPP) es un trastorno cardiaco que se presenta debido a disfunción sistólica del ventrículo izquierdo hacia el final del embarazo o en los meses siguientes al parto (4), cuya causa aún no es clara; aunque se proponen múltiples teorías para elaborar un meca nismo hipotético de su fisiopatología, dentro de cuales están causas inflamatorias, genéticas, infecciosas, autoinmunes y bioquímicas (6); más recientemente se han considerado las implicaciones que podría tener la prolactina en el desarrollo de la enfermedad, con base en su relación perjudicial con el aumento del estrés oxidativo y la escisión de la hormona, que brinda propiedades proapoptóticas y antiangiogénicas causantes de destrucción de tejido vascular y cardiaco debido a fibrosis y necrosis (4, 7, 8).
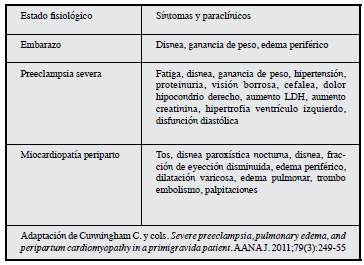
La sintomatología de la MCPP se presenta como un cuadro clínico de falla cardiaca que se puede confundir fácilmente con los signos y síntomas generados por los cambios fisiológicos propios del embarazo, como lo son el aumento en el gasto cardiaco y el estrés hemodinámico (7, 9). Aproximadamente 50% de las maternas con MCPP, cursaron con algún trastorno hipertensivo, de los cuales 17% correspondía a preeclampsia (10), la cual puede causar disfunción diastólica y por ende sintomatología de falla cardiaca, como la presentada por la paciente (5). Ante las similitudes clínicas generadas por estas dos entidades (Tabla 2) y alta frecuencia de coexistencia, se hace evidente que existe una relación epidemiológica y fisiopatológica dado por el disbalance entre factores antigénicos y antiangiogénicos, que hacen parte de un mecanismo común que conlleve a la fisiopatología que genera la disfunción cardiaca (11).
Tabla 2 Comparación de síntomas normales en el embarazo, preeclampsia severa y miocardiopatía periparto
La miocardiopatía periparto es una entidad poco frecuen te con alta mortalidad sin diagnóstico ni manejo oportuno. Existen actualmente 71 casos reportados. En Colombia, son pocos los reportes acerca de MCPP; la serie de casos más grande es de cinco pacientes (1) y dos reportes de casos ais lados (12, 13). Sin embargo, la paciente comparte caracterís ticas clínicas y demográficas, con los casos reportados en la literatura, respecto a la multigravidez, edad de presentación, momento de la presentación (posparto), sintomatología, y complicaciones asociadas como eventos tromboembólicos y derrame pleural (1, 4, 7)
En cuanto al pronóstico de la enfermedad, debemos tener en cuenta que los desenlaces son heterogéneos, en donde hasta el 56% (14) de las maternas pueden recuperar completamente la función ventricular, pero otro porcentaje importante persiste con falla cardiaca crónica progresiva (15). Así mismo, el compromiso cardiaco al momento del diagnóstico es determinante para la recuperación; entre mayor sea la disfunción ventricular, menor probabilidad de recuperación a pesar de un tratamiento médico adecua do a los 6 y 12 meses de seguimiento (Figura 3) según lo reportado en un estudio de McNamara donde se evidenció que las pacientes con FEVI <30% tienen peor pronóstico en cuanto a mortalidad y requerimiento de dispositivos de asistencia ventricular p= 0.004 (15), datos que coinciden con la evolución que presentó la paciente quien requirió trasplante cardiaco.
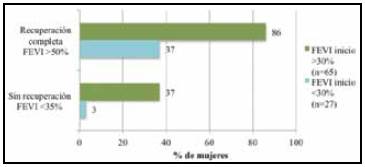
Figura 3 Recuperación final según la fracción de eyección inicial en la MCPP. Adaptación de McNamara y cols. Clinical Outcomes for Peripartum Cardiomyopathy in North America: Results of the IPAC Study (Investigations of Pregnancy-Associated Cardiomyopathy). J Am Coll Cardiol. 2015;66(8):905-14.
Teniendo en cuenta lo mencionado anteriormente, po demos ver que en el manejo de nuestra paciente hubo una adecuada sospecha clínica respecto a la etiología, lo cual permitió hacer un diagnóstico oportuno y diferencial de cau sas subyacentes de falla cardiaca mediante ecocardiograma con datos característicos de la MCPP (4, 11, 16) (Figura 4) y así mismo, una confirmación con RNM que permite analizar la función y estructura cardiaca cuantificando fibrosis o necrosis del miocardio (17). No se utilizó el péptido natriurético cerebral (BNP) o su porción terminal N-terminal (pro-BNP) como paraclínico de extensión, que hubiera podido ser útil como predictor de eventos adversos (2).
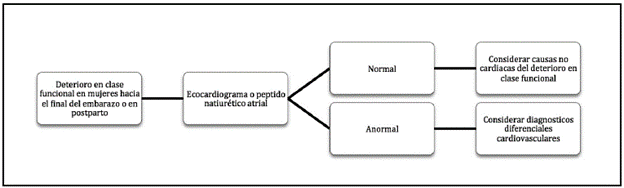
Figura 4 Exclusión de MCPP en mujeres con deterioro en clase funcional hacia el final del embarazo o en postparto. Adaptación de Sliwa K y cols. Current state of knowled ge on aetiology, diagnosis, management, and therapy of peripartum cardiomyopathy: a position statement from the Heart Failure Association of the European Society of Cardiology Working Group on peripartum cardiomyopathy. Eur J Heart Fail. 2010;12(8):767-78.
Así mismo, es importante recalcar que tras hacer el diagnóstico de la enfermedad, descartando los diagnósticos más frecuentes, se recomienda hacer manejo de la fase aguda, idealmente en una unidad de cuidados intensivos y de manera interdisciplinaria (10), como el que recibió la paciente. El tratamiento es similar al que se da en falla cardiaca de otras etiologías, enfocado hacia el bloqueo neurohormonal maladaptativo, control de volúmenes y prevención de complicaciones como arritmias y eventos tromboembólicos (7). Recientemente, el uso adicional de inhibidor de secreción de prolactina se ha postulado como parte de la terapia ideal debido a las repercusiones fisiopatológicas descritas de la hormona (15); sin embargo, no fue utilizado en este caso.
Para reflexionar, por las similitudes clínicas de la MCPP y preeclampsia severa, el médico se ve obligado a sospechar esta entidad, en el contexto de pacientes con preeclampsia en quienes se evidencie algún tipo de disfunción cardiaca y pulmonar, con sintomatología congestiva y deterioro rápi damente progresivo, que no presenten una evolución clínica adecuada a pesar de un tratamiento oportuno, como sucedió con la paciente en cuestión. Si bien es un trastorno poco común que en nuestro país cuenta con pocas descripciones al respecto, podemos asimilarnos a lo reportado en la litera tura internacional para aprender acerca de mejores métodos y criterios diagnósticos y así poder generar un oportuno manejo multidisciplinario y evitar desenlaces desfavorables, complicaciones asociadas y muerte de pacientes.