Serviços Personalizados
Journal
Artigo
Indicadores
-
 Citado por SciELO
Citado por SciELO -
 Acessos
Acessos
Links relacionados
-
 Citado por Google
Citado por Google -
 Similares em
SciELO
Similares em
SciELO -
 Similares em Google
Similares em Google
Compartilhar
Acta Medica Colombiana
versão impressa ISSN 0120-2448
Acta Med Colomb vol.45 no.1 Bogotá jan./mar. 2020 Epub 15-Set-2020
https://doi.org/10.36104/amc.2020.1215
Presentación de casos
Crisis renal de esclerodermia en una paciente trasplantada renal
a Departamento de Nefrología y Trasplante Renal Hospital Pablo Tobón Uribe, Departamento de Medicina Interna y Nefrología Universidad de Antioquia. Medellín (Colombia)
b Departamento de Nefrología Pediátrica Universidad de Antioquia. Medellín (Colombia)
c Departamento de Medicina Interna y Nefrología, Universidad de Antioquia. Medellín (Colombia)
d Departamento de Nefrología y Trasplante Renal Hospital Pablo Tobón Uribe. Medellín (Colombia).
e Eberhard Karls University, Instituto de Epidemiología y Biometría, Tuebingen (Alemania).
La crisis renal es una complicación con importante morbilidad y mortalidad en pacientes con esclerodermia y una rara entidad en trasplante renal, que se puede presentar con manifestaciones clínicas muy variables, principalmente hipertensión arterial, falla renal aguda y compromiso multisistémico. A continuación se reporta el caso de una paciente con recurrencia tardía de la crisis esclerodérmica en el trasplante renal, que recibió tratamiento exitoso con inhibidores de la enzima convertidora de angiotensina.(Acta Med Colomb 2020; 45. DOI:https://doi.org/10.36104/amc.2020.1215).
Palabras clave: crisis renal de esclerodermia; trasplante renal
Renal crisis is a complication with significant morbidity and mortality in scleroderma patients and a rare entity in kidney transplantation. It may present with highly variable clinical manifestations, mainly arterial hypertension, acute kidney failure and multisystemic involvement. Following is the report of a patient with late reoccurrence of scleroderma crisis in kidney transplantation, who was given successful treatment with angiotensin-converting enzyme inhibitors.(Acta Med Colomb 2020; 45. DOI:https://doi.org/10.36104/amc.2020.1215).
Key words: scleroderma renal crisis; kidney transplant
Introducción
La esclerodermia es una enfermedad autoinmune de etiología desconocida que afecta principalmente la piel 1, pero que además puede comprometer múltiples órganos; incluyendo pulmones, corazón, tracto gastrointestinal, riñones y sistema musculoesquelético 2. La crisis renal esclerodérmica (CRE) es una de sus más graves complicaciones con alta morbilidad y mortalidad 1; se caracteriza por hipertensión maligna e insuficiencia renal de progresión rápida hasta llegar a requerir terapia de reemplazo renal o producir la muerte. El control de la presión arterial con inhibidores de la enzima convertidora de angiotensina (iECA) es la terapia actual de elección, la cual si se inicia en forma temprana puede detener la progresión de la insuficiencia renal en la mayoría de los casos 3. Para aquellos pacientes que presentan enfermedad renal crónica terminal (ERCT), las opciones de tratamiento incluyen diálisis y trasplante renal 4. Sin embargo, los resultados del trasplante renal en pacientes con esclerodermia y la tasa de recurrencia de la CRE han sido poco estudiados y la evidencia es muy escasa. A continuación se reporta el caso de una paciente trasplantada de riñón que presentó CRE, la cual fue tratada exitosamente con iECA.
Caso clínico
Paciente de 64 años de edad, sexo femenino, con antecedente de ERCT secundaria a esclerodermia difusa, por lo cual en el año 2002 recibió un trasplante renal de donante fallecido. La terapia inmunosupresora utilizada fue ciclosporina, micofenolato y prednisona, la cual en el año 2011 se modificó por everolimus (niveles meta 5-8 ng/mL) y prednisolona 5 mg/día. Como comorbilidades la paciente presentaba hipertensión arterial en tratamiento con amlodipino y clonidina, hipertensión pulmonar e hipotiroidismo. En el año 2017 consultó a urgencias por cuadro clínico de una semana de evolución de cefalea, astenia, adinamia y oliguria. En el automonitoreo domiciliario de presión arterial la paciente observó un incremento progresivo de sus cifras de presión arterial en los últimos días. Al ingreso se documentó crisis hipertensiva (con cifras hasta 180/110 mmHg) y deterioro agudo de la función renal con elevación de creatinina hasta 2.2 mg/dL (basal 1.2 mg/dL). Al examen físico se observaban hallazgos cutáneos de esclerodermia en fascies (microstomía, rágades), edema maleolar, esclerodactilia y lesiones tipo telangiectasias en extremidades. Paraclínicos complementarios con proteinuria 75 mg/dL (1200 mg en 24 horas), microhematuria cinco por campo; hemograma sin anemia ni trombocitopenia, extendido de sangre periférica sin esquistocitos; doppler del injerto renal con aumento de los índices de resistencia hasta 0.8 en arterias segmentarias, sin estenosis de la arteria renal, sin signos de trombosis ni alteraciones en los flujos vasculares. Estudios de autoinmunidad positivos (ANA 1:1280 patrón homogéneo y 1:640 patrón nucleolar, antiSCL70 181). Se descartó disfunción del injerto secundario a un proceso infeccioso activo, deshidratación o rechazo. Por lo anterior se consideró el diagnóstico de crisis renal de esclerodermia en el riñón trasplantado, iniciando tratamiento con enalapril a dosis altas de 40 mg/día; con posterior evolución hacia la mejoría, con control de tensiones arteriales (130/80 mmHg) y descenso de los valores de creatinina a los basales (1.2 mg/dL) a los tres días de tratamiento.
Discusión
La esclerodermia es una enfermedad del tejido conectivo, autoinmune, multisistémica y rara que afecta, en mayor proporción, a las mujeres en edad fértil 2. Se caracteriza por tres procesos fisiopatológicos distintos: vasculopatía, activación e inflamación inmunitarias y fibrosis en la piel y tejido subcutáneo; pero también es frecuente que afecte órganos internos como corazón, pulmón, riñones y tracto gastrointestinal. Esta enfermedad puede tener tres fenotipos: limitada, difusa y superposición sindromática con lupus, miositis y artritis inflamatoria 5,6.
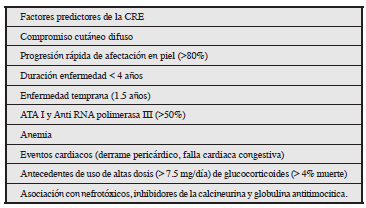
La CRE es una de las complicaciones más temidas, considerada una emergencia médica que se manifiesta por hipertensión maligna y lesión renal aguda. Otras características clínicas asociadas incluyen anemia hemolítica microangiopática, proteinuria, insuficiencia cardiaca y encefalopatía hipertensiva. Se sugiere que esta enfermedad debe diagnosticarse cuando un paciente con esclerodermia, presenta una nueva aparición de: hipertensión de moderada a grave y/o un aumento agudo de la creatinina sérica 3,5-9. La CRE raramente es la manifestación inicial de la enfermedad, la cual se puede presentar en forma frecuente durante los primeros cuatro años del diagnóstico, sin embargo en población afroamericana y sexo masculino esta presentación puede ser tardía. Los factores de riesgo para CRE se describen en laTabla 1 5,6,8.
En la actualidad no existe una definición estándar de la CRE. El panel de expertos de la encuesta internacional de la crisis renal de esclerodermia (ISRCS) sugiere los siguientes parámetros clínicos, actualizados en el año 2014:
Presión sanguínea sistólica (TAS) ≥ 140 mmHg o elevación ≥ 30 mmHg
Presión sanguínea diastólica (TAD) ≥ 90 mmmHg o elevación ≥ 20 mmHg
Incremento de creatinina sérica ≥ 50% sobre la basal o > 120% de límite superior de lo normal
Proteinuria ≥ 2 + en la tira reactiva en orina o relación proteinuria/creatinuria ≥ límite superior de lo normal
Hematuria ≥ 2 + en la tira reactiva o ≥ 10 glóbulos rojos en un campo alto poder
Recuento de plaquetas < 100 000/mm3
Hemólisis (esquistocitos o fragmentos de glóbulos rojos en estudio de sangre periférica o elevación del conteo de reticulocitos)
LA CRE es el resultado de una susceptibilidad genética sumado a múltiples insultos que afectan la vasculatura renal; sin embargo, su etiología no es claramente conocida 1. Factores plaquetarios han sido postulados como causantes del incremento en la permeabilidad vascular, depósitos de fibrina y formación de colágeno, lo cual conllevan al estrechamiento de la luz vascular, y la disminución del flujo sanguíneo cortical; lo anterior, sumado a episodios de vasoespasmo, favorecen la hiperplasia del aparato yuxtaglomerular y el aumento de los niveles de renina 3,6-11. La biopsia renal no es necesaria para confirmar el diagnóstico de la CRE clásica. Cuando se realiza, los hallazgos reflejan lesión endotelial arteriolar e isquemia. Se observa además un estrechamiento luminal de los pequeños vasos causado por la proliferación de las células endoteliales y la deposición de material extracelular «mucoide», que conducen a la clásica lesión de bulbo cebolla. Si la enfermedad clínica progresa con isquemia renal en curso, se produce glomeruloesclerosis y fibrosis intersticial 9-11.
El diagnóstico morfológico de la CRE recurrente posterior al trasplante puede ser desafiante. Diferentes procesos patológicos pueden producir apariencias histológicas similares, incluyendo enfermedad vascular hipertensiva maligna, rechazo vascular, glomerulopatía crónica del trasplante y nefrotoxicidad del inhibidor de la calcineurina 3. Hay reportes de recurrencia de la CRE en trasplantados renales de 2-50%, lo cual se relaciona con falla temprana y pérdida del injerto renal 5,8,9,12.
Los predictores y los factores de riesgo para la CRE recurrente en el aloinjerto de riñón no han sido bien estudiados. Algunos autores sugieren como factores de riesgo la presencia de signos de actividad de la esclerodermia (endurecimiento de la piel, anemia, pleuropericarditis con derrame pericárdico) y un tiempo de evolución menor a dos semanas entre el momento de la CRE y la ERCT en riñones nativos 4,8.
La experiencia con respecto a la prevención del rechazo después del trasplante en pacientes con ERCT asociada a la CRE es en gran parte anecdótica, pero está bien racionalizada en función del mecanismo de acción de diversas estrategias antirrechazo. Los estudiosin vitroy los modelos animales experimentales han demostrado que la inhibición de mTOR disminuye la producción de colágeno a partir de los fibroblastos dérmicos, lo que sugiere un posible papel beneficioso de estos medicamentos en el tratamiento de trastornos fibróticos de la piel; sin embargo, con efectos adversos como mayor hipertensión, edema y aumento de la creatinina. Por lo tanto, aunque faltan recomendaciones basadas en la evidencia, la inmunosupresión basada en el inhibidor del mTOR, podría ser una opción adecuada de tratamiento sobre los inhibidores de la calcineurina, en pacientes con la CRE que se someten a un trasplante renal 8, consideración que se tuvo en cuenta en la paciente y por tal motivo se realizó conversión a MTOR desde el 2011.
El uso de iECA ha contribuido a mejorar los resultados en la CRE, probablemente por el control rápido de la presión arterial y a la reducción de los niveles de renina y la expresión de bradicinina, lo que parece ser exclusivo de los iECA y no de los antagonistas de los receptores de la angiotensina II. Motivo por el cual los iECA son el tratamiento de elección en la CRE y deben iniciarse rápidamente y titularse a la máxima dosis terapéutica posible. Si a pesar de esto no se logra controlar la presión arterial, otros antihipertensivos como los calcioantagonistas dihidropiridínicos y los diuréticos pueden ser adicionados. Ya como agentes de tercera línea están los agentes de acción central, como la clonidina o los betabloqueadores 6-9.
Nuestra paciente presentó una crisis hipertensiva asociada a lesión renal aguda con presencia de proteinuria, sin otras causas que lo explicaran y por este motivo se consideró que se trataba de una CRE. No se realizó la biopsia renal, porque inicialmente estaba contraindicada por la crisis hipertensiva y posteriormente la función renal mejoró rápidamente con el tratamiento instaurado. Nuestro caso es inusual porque la CRE recurrió 15 años después del trasplante, lo que indica que la CRE puede reaparecer en cualquier momento y que se requiere una consideración clínica apropiada, cuando se evalúa la disfunción del injerto renal en este tipo de pacientes.
La paciente tenía como factores de riesgo para CRE: compromiso cutáneo difuso, alteración cardiopulmonar por hipertensión pulmonar moderada, antecedente de uso de anticalcineurínicos y uso crónico de esteroides, que posiblemente contribuyeron a la recurrencia. En particular, la función renal de nuestra paciente mejoró rápidamente con la introducción de un iECA, y su nivel de creatinina se ha mantenido estable desde entonces.
Conclusión
La CRE recurrente en el injerto renal es una entidad poco frecuente y este caso indica que se justifica un índice de sospecha de la enfermedad recurrente en todo momento; proponiendo una identificación de los factores de riesgo, un manejo óptimo que debe consistir en el reconocimiento precoz de la enfermedad, un diagnóstico y una terapia rápida con iECA, los cuales van a influir en la supervivencia del paciente y del injerto renal.
Referencias
1. Asamoah-Odei E. Scleroderma Renal Crisis in a Normotensive Patient. Kidney Int Rep. 2016;1(4):311-5. [ Links ]
2. Cavoli GL, Bono L, Calogera T, Giammarresi C, Li Cavoli TV, Nuara G. Scleroderma renal crisis. Saudi J Kidney Dis Transpl. 2018;29(1):221-2. [ Links ]
3. Cheung WY, Gibson IW, Rush D, Jeffery J, Karpinski M. Late recurrence of scleroderma renal crisis in a renal transplant recipient despite angiotensin II blockade. Am J Kidney Dis. 2005;45(5):930-4. [ Links ]
4. Pham PT, Pham PC, Danovitch GM, Gritsch HA, Singer J, Wallace WD, et al. Predictors and risk factors for recurrent scleroderma renal crisis in the kidney allograft: case report and review of the literature. Am J Transplant. 2005;5(10):2565-9. [ Links ]
5. Bose N, Chiesa-Vottero A, Chatterjee S. Scleroderma renal crisis. Semin Arthritis Rheum. 2015;44(6):687-94. [ Links ]
6. Hudson M. Scleroderma renal crisis. Curr Opin Rheumatol. 2015;27(6):549-54. [ Links ]
7. Turk M, Pope JE. The Frequency of Scleroderma Renal Crisis over Time: A Metaanalysis. J Rheumatol 2016;43(7):1350-5. [ Links ]
8. Woodworth TG, Suliman YA, Li W, Furst DE, Clements P. Scleroderma renal crisis and renal involvement in systemic sclerosis. Nat Rev Nephrol. 2016;12(11):678-91. [ Links ]
9. Ghossein C, Varga J, Fenves AZ. Recent Developments in the Classification, Evaluation, Pathophysiology, and Management of Scleroderma Renal Crisis. Curr Rheumatol Rep. 2016;18(1):5. [ Links ]
10. Mouthon L, Bussone G, Berezne A, Noel LH, Guillevin L. Scleroderma renal crisis. J Rheumatol. 2014;41(6):1040-8. [ Links ]
11. Guillevin L, Mouthon L. Scleroderma Renal Crisis. Rheum Dis Clin North Am. 2015;41(3):475-88. [ Links ]
12. Chang YJ, Spiera H. Renal transplantation in scleroderma. Medicine (Baltimore). 1999;78(6):382-5. [ Links ]
Recibido: 27 de Agosto de 2018; Aprobado: 29 de Noviembre de 2019











 texto em
texto em