Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO -
 Access statistics
Access statistics
Related links
-
 Cited by Google
Cited by Google -
 Similars in
SciELO
Similars in
SciELO -
 Similars in Google
Similars in Google
Share
Acta Medica Colombiana
Print version ISSN 0120-2448
Acta Med Colomb vol.47 no.3 Bogotá July/Sept. 2022 Epub Apr 24, 2023
https://doi.org/10.36104/amc.2022.2252
Presentación de casos
Neumomediastino por SARS-CoV-2. Propuesta de clasificación del neumomediastino
a Internista. Jefe Servicio de Medicina Interna; Clínica Mediláser. Florencia (Caquetá).
b Cardiólogo. Servicio de Cardiología; Clínica Mediláser. Florencia (Caquetá).
c Médicos Generales, Servicio de Medicina In terna. Clínica Mediláser. Florencia (Caquetá).
El neumomediastino es una complicación poco frecuente de las neumonías virales; sin embargo, a raíz de la pandemia de la COVID-19, los informes de casos de neumomediastino por SARS-CoV-2 se han incrementado. A este tipo de neumomediastino se le denomina espontáneo.
Se define como neumomediastino espontáneo a la presencia de aire en la cavidad mediastínica sin ninguna causa aparente, pero paradójicamente, el grupo denominado espontáneo es el que tiene mayor causa desencadenante, por lo tanto, creemos que la clasificación actual no es coherente con el significado.
Presentamos cinco casos de neumomediastino por SARS-CoV-2 y proponemos una clasificación para el neumomediastino. Estos son los primeros informes publicados en nuestro país. (Acta Med Colomb 2022; 47. DOI:https://doi.org/10.36104/amc.2022.2252).
Palabras clave: neumomediastino espontáneo; neumomediastino primario; clasificación del neumomediastino; neumotórax por COVID-19; neumomediastino en COVID-19
Pneumomediastinum is a rare complication of viral pneumonias. However, as a result of the COVID-19 pandemic, the reports of SARS-CoV-2 related pneumomediastinum have increased. This type of pneumomediastinum is known as "spontaneous" pneumomediastinum.
Spontaneous pneumomediastinum is defined as the presence of air in the mediastinal cavity with no apparent cause, but paradoxically, the group termed "spontaneous" is the one with the greatest trigger. Therefore, we believe that the current classification does not coincide with the definition.
We present five SARS-CoV-2 pneumomediastinum cases and propose a pneumomediastinum classification. These are the first published reports in our country. (Acta Med Colomb 2022; 47. DOI:https://doi.org/10.36104/amc.2022.2252).
Keywords: spontaneous pneumomediastinum; primary pneumomediastinum; pneumomediasti num classification; COVID-19-relatedpneumothorax; pneumomediastinum in COVID-19
Introducción
Debido a la actual pandemia de la COVID-19 los casos de neumomediastino se han incrementado en diversas partes del mundo 1 y nuestro país no es la excepción. Los casos de neumomediastino debido a la infección por el nuevo coronavirus SARS-Cov-2 han sido denominados "espon táneos". Creemos que esta apreciación no es correcta. La clasificación actual denomina "espontáneo" al grupo que tiene mayor causa desencadenante; por lo tanto, no puede ser espontáneo sino secundario. Creemos que la clasificación debe evolucionar hacia una mayor exactitud, igualmente, la definición verdadera del neumomediastino no está acorde con lo publicado.
Proponemos una clasificación que tenga en cuenta no solo la etiología del neumomediastino, sino que ayude a proporcionar un diagnóstico correcto y sean útiles en guiar las estrategias de manejo selectivo para una mejor atención, y, además, sea sencilla de recordar y útil para la enseñanza.
Creemos que estos son los primeros casos de neumomediastino por SARS-CoV-2 informado en el país con una evolución favorable al manejo conservador.
Presentación de los casos
Todos fueron hombres entre 28 y 74 años e ingresaron en mal estado general. Los tres primeros sin antecedentes médicos de importancia, previamente sanos, no fumadores ni consumidores de sustancias psicoactivas, deportistas regulares y contextura atlética. El quinto paciente inició síntomas respiratorios 14 días antes del ingreso y presentó dolor torácico intenso un día antes y posterior a un acceso de tos. A la exploración en todos se palpó enfisema subcu táneo en diversos grados en tórax, fosas supraclaviculares y cuello, excepto en el cuarto paciente. Auscultatoriamente tenían disminución de los ruidos respiratorios y crepitantes en ambas bases pulmonares, menos el quinto paciente que presentó timpanismo y abolición de los ruidos en el hemi-tórax izquierdo. Todos tuvieron una prueba de reacción en cadena de la polimerasa con transcriptasa inversa (RT-PCR) positiva.
En la Tabla 1 se aprecian algunas características demo gráficas y los principales hallazgos clínicos y de laboratorios de los pacientes al ingreso. En las Figuras 1-3 se muestran las tomografías (TAC) de tórax sin contraste.
Tabla 1 Algunas características demográficas, principales hallazgos clínicos y de laboratorio de los pacientes al ingreso.
| Paciente | 1 | 2 | 3 | 4 | 5 |
|---|---|---|---|---|---|
| Edad (años) | 36 | 28 | 28 | 70 | 74 |
| Sexo | H | H | H | H | H |
| Comorbilidad | Ninguna | Ninguna | Ninguna | EPOC + HTA | EPOC |
| Días de los síntomas antes del ingreso | 8 | 10 | 7 | 12 | 14 |
| Temperatura (°C) | 38.6 | 37.9 | 36.8 | 37.4 | 36.7 |
| Disnea | Sí | Sí | Sí | Sí | Sí |
| Accesos de tos | Severo | Severo | Moderado | Moderado | Severo |
| Dolor torácico | Sí | Sí | Sí | Sí | Sí |
| Malestar general | Sí | Sí | No | Sí | No |
| Escalofríos | Sí | Sí | No | No | No |
| Frecuencia cardiaca (FC) | 114 | 122 | 110 | 128 | 136 |
| Frecuencia respiratoria (FR) | 36 | 32 | 38 | 44 | 56 |
| Presión arterial (PA) | 106/68 | 112/74 | 110/72 | 122/86 | 156/88 |
| Saturación de O2. Aire ambiente | 87% | 84% | 90% | 78% | 80% |
| PaFi | 96 | 102 | 89 | 78 | 75 |
| Dímero D (ng/mL) | 5498 | 4322 | 2225 | 4780 | 6745 |
| Ferritina (ng/mL) | 1765 | 2300 | 986 | 3787 | 1795 |
| Neumomediastino | Sí | Sí | Sí | Sí | Sí |
| Neumotórax | No | No | No | Sí | Sí |
| Enfisema subcutáneo | Sí | Sí | Sí | Sí | Sí |
| Resolución del NM en días | 4 | 9 | 6 | 12 | 14 |
| Prueba molecular para SARS-CoV-2 | Positiva | Positiva | Positiva | Positiva | Positiva |
| H=hombre. FC y FR=por minutos. HTA=hipertensión arterial. PA= mmHg. PaFi: relación PaOJFiO 2 . Dímero D, referencia: 0-500 ng/mL. | |||||
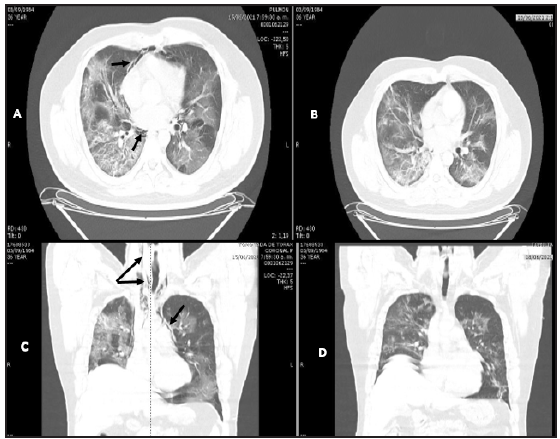
Figura 1 Paciente 1. A y C: TAC de tórax simple. Plano axial y coronal. Aire que bordea las estructuras vasculares (fechas negras) con áreas de infiltrado alveolar en vidrio esmerilado, empedrado, consolidados bilateral y con extensión a cuello. B y D: reabsorción del aire cuatro días después.
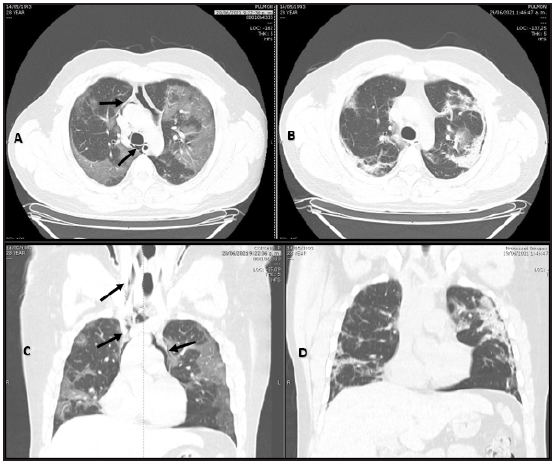
Figura 2 Paciente 2. A y C: TAC de tórax simple. Plano axial y coronal. Aire en el mediastino que se extiende hacia la parte superior del tórax e inferior del cuello. Flechas negras. B y D: no se aprecia aire nueve días después.
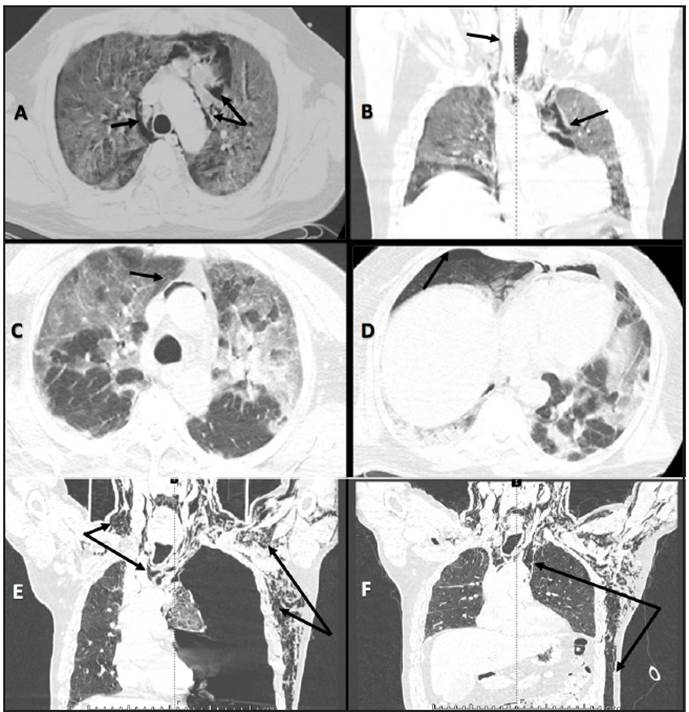
Figura 3 Paciente 3. A y B: TAC de tórax simple. Plano axial y coronal. Aire en las estructuras del mediastino y cuello. Flechas negras. Paciente 4. C y D: plano axial. Aire que bordea las estructuras vasculares y pequeño neumotórax concomitante derecho. Flechas negras. Paciente 5. E: TAC de tórax simple. Plano coronal. Gran neumotórax a tensión izquierdo que desplaza las estructuras mediastínicas (fechas azules), neumomediastino y enfisema subcutáneo extenso que se extiende a cuello, hombro y brazo del mismo lado, igualmente a la pared anterior del tórax y abdomen. Flechas negras. F: resolución del neumotórax con el paso del tubo de toracostomía. Continua neumomediastino y enfisema subcutáneo. Flechas negras.
Recibieron analgésicos, esteroides, anticoagulantes, antibióticos empíricos y oxígeno suplementario según los re querimientos. El tercer paciente recibió además tocilizumab y el cuarto requirió ventilación mecánica invasiva por seis días. El neumomediastino se trató de manera conservadora. El neumotórax del quinto paciente se resolvió mediante tubo de toracostomía (Figuras 3-E y 3-F). Este es el único paciente que aún se encuentra hospitalizado. Todos mostraron una evolución favorable del neumomediastino.
Discusión
Las manifestaciones graves de la infección por SARS-CoV-2 se asocian con una respuesta inmunitaria exagerada impulsada por la interleucina-6, el factor de necrosis tumoral a y otras citocinas en un patrón llamado tormenta de citocinas 2. Es probable que la causa del neumomediastino en nuestros pacientes, como en otros con COVID-19, se deba al daño alveolar difuso subyacente sumado a los episodios intensos y repetidos de tos seca 3. Es conocido que los episodios de tos pueden provocar un incremento súbito de la presión en la vía aérea distal y provocar rotura alveolar con fuga secundaria de aire al intersticio pulmonar peribroncovascular; y luego, disecar proximalmente hasta alcanzar el mediastino 4.
En nuestros casos omitimos la radiografía de tórax por la tomografía porque tiene alta sensibilidad y un alto valor predictivo negativo para identificar pacientes con COVID-19 5. Las imágenes típicas de los pacientes con neumonía por SARS-CoV-2 muestran opacidades pulmonares bilaterales (en vidrio esmerilado y consolidaciones) con una distri bución periférica/subpleural, y con frecuencia existe una afectación especial por las regiones posteriores de ambos pulmones 4, y en casos de evolución más tardía zonas de fibrosis. Estas imágenes las apreciamos en nuestros casos. La presentación clínica de los pacientes, la química y gases sanguíneos no difieren de lo publicado, por lo cual no se discutirá. Aquí lo que discutiremos es la aparición de un neumomediastino como complicación y que la literatura mé dica lo clasifica como "espontáneo". Apreciación que para nosotros no es correcta. De igual manera, se ha informado como indicador de mal pronóstico al enfisema subcutáneo y neumomediastino en pacientes con COVID-19 6, sin embargo, creemos que estas complicaciones como también el neumotórax no parecen ser marcadores independientes de mal pronóstico.
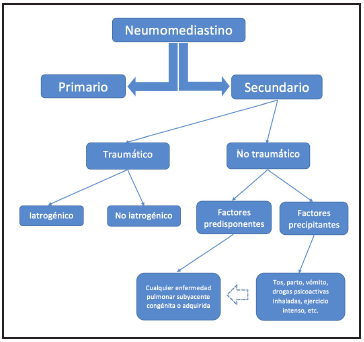
Figura 4 Clasificación del neumomediastino. Flecha: los factores precipitantes pueden o no actuar sobre los predisponentes.
El neumomediastino y el neumotórax son situaciones poco informada en la literatura médica asociadas a neu monía por COVID-19 7. En nuestra institución desde la detección del primer caso, 27 de abril de 2020 hasta el 28 de junio de 2021 (fecha en la que se terminó de escribir esta presentación) se han atendido 5578 casos confirmados de neumonía por SAR-CoV-2 en mayores de 18 años, y solo se han identificado cinco casos de neumomediastino, dos de estos con neumotórax concomitante. Frecuencia del neumomediastino 0.089%. Frecuencia realmente muy baja para esta complicación en nuestros casos. Todos los pacientes fueron hombres en concordancia con lo publicado 8. Llama la atención que todos ocurrieron en el lapso de un mes y desconocemos si esto se relaciona con la circulación reciente de los linajes Épsilon (B.1.427) y Gamma (P.1) en el Caquetá 9.
Esta definición del neumomediastino espontáneo, de hecho, antigua, se sigue utilizando: "se refiere a la presen cia de aire en el mediastino en sujetos sanos sin un factor causal evidente como una operación, aire después de una perforación viscosa, presencia de infección o trauma" 8. Históricamente se ha dividido en dos grupos: espontáneo y secundario. Cuando no existe una causa desencadenante se llama espontáneo, y es secundario cuando existe un evento traumático que lo desencadena. En otras palabras, todo lo que no sea traumático es "espontáneo". Esta definición no es coherente con los casos actualmente informados, y la clasificación con el paso del tiempo se ha tornado inespecífica e inadecuada. Utilizar términos basados en definiciones o en nomenclaturas antiguas puede propagar inadvertidamente ambigüedades en la comprensión del verdadero neumomediastino espontáneo o mejor primario. La literatura médica actual llama "espontáneo" al grupo que tiene mayor causa desencadenante. Creemos que la clasificación debe evolu cionar hacia una mayor exactitud.
La clasificación del neumomediastino en 'espontáneo' y 'secundario', debe evitarse debido a numerosos factores predisponentes y eventos desencadenantes presentes en lo que actualmente se llama "espontáneo", por lo tanto, es confusa e inapropiada y no tiene especificidad. Preferimos una terminología que tenga en cuenta no solo la etiología del neumomediastino, sino que ayude a guiar las estrategias de manejo selectivo para una mejor atención, y, además, sea sencilla de recordar y útil para la enseñanza.
Las definiciones y clasificaciones, en general, son inter pretaciones humanas de los fenómenos biológicos y pueden ser efectivas por algunas razones mientras que otras son falaces. Clínicamente deben ser útiles cuando ayudan a proporcionar un diagnóstico, tratamiento o manejo correcto. Pero en ocasiones la medicina se aferra de normas, protocolos, definiciones y clasificaciones como si fueran dogmas, y consecuentemente, no podemos cambiarlos o modificarlos. Situación que no debe ser así.
La definición mencionada sostiene que el neumomediastino espontáneo se origina "en sujetos sanos sin un factor causal evidente". Esto es cierto, pero, está mal utilizada, el "neumomediastino espontáneo", tal como ocurre con los casos publicados actualmente, no sería "espontaneo", sino secundario a varios factores (predisponentes o precipitantes o ambos), por lo tanto, si es secundario no puede ser "espon táneo", son mutualmente excluyentes. El neumomediastino verdaderamente "espontáneo" (primario) no puede tener ningún factor causal evidente según su definición, contrario al secundario, en donde existen diversos factores que pueden desencadenarlo.
Para nosotros, si un neumomediastino tiene un factor predisponente que comprometa la estructura pulmonar ya sea congénita, hereditaria o genética (bronquiectasias, fibrosis quística, alteraciones del surfactante, etc.) o ad quirida (asma, EPOC, enfermedad pulmonar intersticial, neumonía por COVID-19, etc.), no puede ser espontáneo porque existe una enfermedad subyacente que lo predispone. De igual manera, el neumomediastino que ocurre por un factor precipitante (acceso de tos, trabajo de parto, ejercicio intenso, uso de drogas inhaladas, ventilación mecánica, etc.) en una persona saludable o con una enfermedad pulmonar subyacente, tampoco puede ser espontáneo, porque existe un evento desencadenante inmediato que lo ocasiona. La Figura 3 modificada por el mismo autor de 10 y 11 para ser más sencilla y específica.
Desde este punto de vista nuestros casos no son neu-momediastinos espontáneos, sino secundarios porque en primera instancia existe una enfermedad pulmonar subya cente que actúa como un factor predisponente (neumonía por SARS-CoV-2) y en segundo lugar, existe un factor precipitante que lo ocasiona (acceso de tos).
El neumomediastino no es una enfermedad, sino, como sucede en la mayoría de los casos, una complicación de varios factores predisponentes y precipitantes (incluidos el trauma). Como lo expresamos, estos factores pueden estar presentes al mismo tiempo y causar un neumomediastino, por ejemplo, tos o vómitos y enfermedades pulmonares adquiridas. Este tipo de neumomediastino es secundario. El neumomediastino que ocurre en una persona sana y sin dichos factores es un verdadero neumomediastino primario. Evento realmente raro y muy poco informado en la litera tura médica mundial 12-14. En Colombia existe un caso informado de neumomediastino primario que catalogaron como "neumomediastino espontáneo idiopático" 15. Es importante aclarar que el neumomediastino primario es el mismo espontáneo, idiopático, enfisema mediastínico o síndrome de Hamman. Es preferible evitar la relación semántica de identidad y los epónimos. Preferimos el tér mino primario para diferenciarlo del secundario y evitar confusiones. En ocasiones y sobre todo en caso de dudas, se deben buscar y excluir las causas secundarias mediante estudios complementarios para precisar que un neumome-diastino es primario.
El tratamiento del neumomediastino depende de la causa. El tratamiento del verdadero neumomediastino primario es el mismo que para el secundario, excepto que para este último grupo deben excluirse los casos ocasionados por cualquier factor traumático (iatrogénico o no iatrogénico). Exceptuando al subgrupo traumático, los demás tienen un tratamiento cuidadoso conservador, buen pronóstico y gene ralmente son procesos autolimitados y benignos. Evolución que observamos en nuestros pacientes.
Conclusiones
La definición verdadera y clasificación del neumomediastino no están acorde con lo publicado, por lo tanto, crea confusión sobre la terminología y ocasiona dificultad conceptual. La definición está mal utilizada.
Debe omitirse el término el neumomediastino "espontá neo" y llamarse neumomediastino primario.
El neumomediastino primario es aquel neumomediastino que ocurre sin ningún factor causal evidente (predisponente o precipitante), debe ocurrir sin ninguna causa aparente explicable.
El neumomediastino secundario es aquel neumomediastino que ocurre cuando existe un factor causal evidente (predisponente o precipitante o ambos).
El neumomediastino primario bajo estas condiciones es una afección supremamente rara.
El neumomediastino secundario es la afección más fre cuentemente informada.
Los factores predisponente o precipitante pueden actuar solos o en conjunto, no son excluyentes.
El tratamiento del neumomediastino es igual para am bos tipos de neumomediastino, excepto para el subgrupo traumático.
Por último, sería interesante un consenso.
References
1. Datos accedidos el 25/6/2021 en https://pubmed.ncbi.nlm.nih.gov/?term=pneumomediastino+and+covid-19 [ Links ]
2. Fajgenbaum DC, Junio CH. Cytokine storm. N Engl J Med 2020; 383: 2255 - 2273. DOI: 10.1056/NEJMra2026131 [ Links ]
3. Park SJ, Park JY, Jung J, Park SY. Clinical Manifestations of Spontaneous Pneumomediastinum. Korean J Thorac Cardiovasc Surg. 2016;49(4):287-291. DOI:10.5090/kjtcs.2016.49.4.287 [ Links ]
4. Q. Yang, Q. Liu, H. Xu, H. Lu, S. Liu, H. Li. Imaging of coronavirus disease 2019: A Chinese expert consensus statement. Eur J Radiol. 2020, 127, pp. 109008 DOI.org/10.1016/j.ejrad.2020.109008 [ Links ]
5. Ai T, Yang Z, Hou H, Zhan C, Chen C, Lv W, Tao Q, Sun Z, Xia L. Correlation of Chest CT, and RT-PCR Testing for Coronavirus Disease 2019 (COVID-19) in China: A Report of 1014 Cases. Radiology. 2020;296(2): E32-E40. DOI: 10.1148/radiol.2020200642 [ Links ]
6. Al-Azzawi M, Douedi S, Alshami A, Al-Saoudi G, Mikhail J. Spontaneous Subcutaneous Emphysema and Pneumomediastinum in COVID-19 Patients: An Indicator of Poor Prognosis? Am J Case Rep, 2020; 21: e925557 DOI: 10.12659/AJCR.925557 [ Links ]
7. Quincho-López A, Quincho-López DL, Hurtado-Medina FD. Case Report: Pneumothorax and Pneumomediastinum as Uncommon Complications of CO VID-19 Pneumonia-Literature Review. Am J Trop Med Hyg. 2020; 103(3):1170-1176. DOI:10.4269/ajtmh.20-0815 [ Links ]
8. Kouritas VK, Papagiannopoulos K, Lazaridis G, Baka S, Mpoukovinas I, et al. Pneumomediastinum. J Thorac Dis 2015;7: S44-S49. DOI: 10.3978/j.issn.2072-1439.2015.01.11 [ Links ]
9. Grupo de Genómica de Microorganismos Emergentes INS. Programa Nacional de Caracterización genómica del SARS-CoV-2. Mapa Histórico 17. 14 de junio 2021. Disponible en: www.ins.gov.co/Noticias/Paginas/coronavirus-genoma.aspx [ Links ]
10. Campbell S, Vargas SA, Gómez JM, Escobar AE, Muñoz JK. Síndrome de Hamman. Acta Med Colomb. 2016; 41:206-10 [ Links ]
11. Campbell-Silva, Santiago. Pneumomediastinum in COVID-19 Patients. Global Journal of Medical Research, [S.l.]. 2020. ISSN 2249-4618. DOI.org/10.34257/GJMRFVOL20IS12PG7 [ Links ]
12. Kira K, Inokuchi R, Maehara H, Tagami S. Spontaneous Pneumomediastinum. BMJ Case Rep 2016. DOI: 10.1136/bcr-2015-213550 [ Links ]
13. Novakov IV. Idiopathic pneumomediastinum - case report and review of the literature. Trakia J. Sci. 2019; 17: 269-272. DOI: 10.15547/tjs.2019.03.015 [ Links ]
14. Wahab A, Chaudhary S, Smith SJ. A rare case of spontaneous pneumomediastinum in a healthy young man. Am J Respir Crit Care Med 2017; 195: A5491. [ Links ]
15. Archila-Díaz JN, Walteros-Cárdenas J, Mora-Bautista VM. Neumomediastino espontáneo idiopático. Primer caso pediátrico en Colombia. Med UIS.2019;32(2):47-52. DOI: 10.18273/revmed.v32n2-2019006 [ Links ]
Recibido: 13 de Julio de 2021; Aprobado: 15 de Septiembre de 2021











 text in
text in 


